Воспаление кожи сахарный диабет
Виды поражения кожи при сахарном диабете
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Кожа одна из первых реагирует на стойкое повышение глюкозы в циркулирующей крови или гипергликемию. Нарушение обмена углеводов приводит к появлению и накоплению атипичных продуктов метаболизма, которые нарушают деятельность потовых и сальных желез. Изменения в мелких сосудах кожи, полиангиопатия и нарушения нервной регуляции тонуса сосудов сочетаются при сахарном диабете с проблемами иммунной системы как общего, так и местного характера. Все эти факторы приводят к тому, что появляются различные заболевания кожи, зуд, расчесы и инфицирование.
Изменение кожных покровов
На фото показано состояние эпидермиса при сахарном диабете. Нормальная кожа обладает высоким тургором – упругостью. Это обеспечивается за счет нормального содержания воды в клетках. У диабетиков из-за того, что жидкость не задерживается в организме и выводится с потом и мочой усиленными темпами, кожная ткань теряет эластичность, становится сухой и грубой, и это ощущается при прикосновении.
По мере развития заболевания, изменения принимают выраженный характер. Появляется стойкий кожный зуд, упорное, обильное шелушение. Эпидермис истончается, отшелушивается целыми пластинами, это хорошо показано на фото. Особенно бывает заметно на волосистой части головы, где шелушение, зуд сопровождаются усиленным выпадением волос, их потускнением, сухостью.
На остальной части кожного покрова могут появляться пятна различной величины, окраски, высыпания, которые может сопровождать сильный зуд. Участки кожи, которые подвергаются трению – это подошва и ладони омозолевают, кожные покровы становятся грубыми, могут приобрести стойкое желтое окрашивание. Любая незначительная ранка становится проблематичной, долго не заживает.
Характерным сочетанием является при сахарном диабете истончение кожи с одновременным гиперкератозом (утолщением) ногтевых пластин. Ногти становятся толще в несколько раз, желтеют, изменяют свою форму – деформируются. Как именно это выглядит показано на фото.
Итак, можно утверждать, что при сахарном диабете кожа подвергается следующим изменениям:
- становится сухой, грубой;
- истончается;
- развивается ногтевой гиперкератоз – разрастание пластинок ногтя;
- появляются участки омозолелостей на подошвах, ладонях;
- наблюдается пожелтение кожи.
Однако, все эти проблемы приобретают устойчивый характер с течением времени. Существуют наиболее характерные кожные проявления, по которым можно заподозрить или наблюдать эффективность лечения при сахарном диабете.
Кожные заболевания при диабете
Одним из сигнальных признаков заболевания при сахарном диабете является кожный зуд. Он приобретает упорный характер, доставляет больному значительные затруднения, неудобства в повседневной жизни. Пациент расчесывает зудящие места: передняя поверхность голени, паховая область, наносит тем самым множественные повреждения эпидермиса (смотри на фото). Подобные микротрещины, расчесы плохо поддаются лечению, часто инфицируются, принимают хроническое течение.
Все заболевания кожи, которые появляются при сахарном диабете можно подразделить на несколько больших групп.
- Связанные с изменениями сосудов, метаболическими нарушениями обмена. Это так называемые первичные кожные заболевания при диабете.
- Инфекции кожи: грибковые и бактериальные, которые возникают как вторичные осложнения повреждений эпидермиса.
- Все остальные заболевания, которые спровоцированы терапевтическими препаратами и процедурами во время лечения основного заболевания.
Первичные болезни
Дерматопатия
Сюда относится диабетическая дерматопатия. При диабете возникает очень часто. На передних поверхностей голеней появляются пятна. Окрашены в интенсивно красно-коричневый цвет, значительно отличается от остальной части кожи. Пятна имеют четко очерченную границу, окраска с течением времени и длительности заболевания становится устойчиво коричневой, меняется и структура самого измененного участка кожи.
Это связано с изменениями сосудов в этой области (показано на фото). Какое-либо специальное лечение не применяется в этом случае. Состояние корректируется постоянным поддержанием уровня сахара в нормальных пределах.
Липоидный некробиоз
Встречается нечасто по сравнению с остальными дерматозами при диабете. Тяжесть или характер развития высыпания не зависит напрямую от уровня сахара в крови. Чаще возникает у людей, страдающих диабетом первого типа – инсулинозависимым.
Характеризуется появлением не возвышенных над остальным уровнем кожи розоватых пятен, которые имеют вытянутую или округлую форму. В центре пятна слегка западают, ближе к краю – приподняты, это показано на фото. Постепенно центральная часть пятна атрофируется, окрашивается в коричневый цвет, может образоваться язвенное поражение.
Располагаются эти высыпания на передней части голени. Каких-то субъективных болезненных ощущений (зуд, боль, шелушение) нет до момента образования язвенных изменений.
Лечение основывается на средствах, которые приводят в норму обмен липидов (к ним относится, например, Липостабил) и лекарственные препараты, нормализующие и улучшающие микроциркуляторные процессы кожи (Трентал, Курантил).
Показано лечение с введением непосредственно в место поражения кортикостероидных препаратов, компрессы и аппликативные повязки с раствором Димексида. При активном развитии язвенных изменений возможно хирургическое лечение с применением лазерной техники.
Зуд кожи при сахарном диабете является наиболее характерным, или как еще его называют, сигнальным признаком. Характерная черта этого симптома – отсутствие прямой корреляции с уровнем глюкозы крови и интенсивностью проявления зуда, высыпаний. Наоборот, по мере развития сахарного диабета актуальность зуда отходит на второй план, наибольшую его интенсивность пациенты отмечают в начале заболевания.
Вторичные осложнения
Активное расчесывание, стойкое травмирование кожи с одновременным снижением иммунитета как общего, так и местного рано или поздно приводит к тому, что мелкие повреждения и ранки на коже инфицируются различными микроорганизмами. Чаще всего это бывают возбудители грибковых заболеваний. Дело в том, что именно грибковые микроорганизмы активно размножаются в условиях сдвига рН кожи человека при диабете. Для них создаются идеальные условия:
- нарушение рН кожного покрова;
- разрастание пластинок эпителия – шелушение, гиперкератоз;
- обильное потоотделение приводит к мацерации – потертостям и опрелостям кожи.
Грибковые заболевания при сахарном диабете усиливают кожный зуд, плохо поддаются лечению, после себя оставляют пятна стойкой пигментации, высыпания имеют склонность к разрастанию и слиянию между собой, на фото показан кандидамикоз кожи.
Лечение подразумевает местную обработку противогрибковыми мазями, анилиновыми красителями (бриллиантовый зеленый, Кастеллани). В некоторых случаях врач назначает антимикотические препараты для приема внутрь.
Инфицирование высыпаний на коже у больных диабетом встречается гораздо чаще, чем у людей, которые не страдают подобным заболеванием. Зуд приводит к инфицированию и тяжелым осложнениям. К ним относится рожистое воспаление, флегмоны, фурункулы, карбункулы, паронихии и панариций.
Заключение
Успешное лечение кожных заболеваний у больных сахарных диабетом напрямую зависит от успеха терапии основного заболевания, дисциплинированности больного при соблюдении рекомендаций по коррекции сахара крови и наблюдения за его уровнем. Без этих условий эффективное лечение высыпаний на коже и заболеваний у диабетиков очень затруднительно.
Грибок ногтей и фурункулы при диабете лечат у врача
Диабетики более других людей подвержены кожным заболеваниям в силу своего ослабленного иммунитета и нестабильного уровня сахара в крови.
Инфекционные болезни, отек, сыпь и зуд кожи при сахарном диабете считаются одним из симптомов этой патологии.
При диабете часто возникают:
- Ячмень на глазу.
- Фурункулы и фурункулез.
- Воспаление волосяных луковиц – фолликулит.
- Карбункулы.
- Инфекции ногтей.
Бактериальные инфекции возникают у диабетиков при попадании в их организм стафилококковых и других инфекций.
Фурункулы
При сахарном диабете фурункулы могут появиться из-за попадания в организм «золотистого стафилококка» через ранки и повреждения кожи. По форме фурункул – это крупный прыщ-пустула с желтым нагноением посередине.
Фурункулезом называют высыпания фурункулов на одном участке кожи. Течение этого заболевания бывает хроническим и острым.
Чаще фурункулез возникает на тех местах, где повышено потоотделение или есть постоянное трение (шея, подмышки, ягодицы, лицо).
Грибок и диабет
Распространенной причиной, которая провоцирует грибок при сахарном диабете, является дрожжеподобный грибок кандида белая (Candida albicans). Инфекции типа «кандида» проявляются в форме влажной сыпи, шелушения, покраснений и зуда кожи при диабете.
Грибок поражает те зоны кожи, где влажно и тепло:
- Полость рта и уголках губ.
- Под грудью.
- Между пальцев, около ногтей
- В подмышечных впадинах и паху
- В интимной зоне у женщин и женщин (молочница).
В области стоп у диабетиков может появится грибковое заболевание под названием «стопа атлета». Его симптомы – бесцветное шелушение по краям стопы и между пальцев. В местах шелушения может наблюдаться зуд и чувство жжения.
Распознать грибок ногтей при диабете легко – ногти приобретают желтый оттенок, пластина становится более плотной и начинает расслаиваться.
Лечение фурункулов
Процесс лечения фурункулов при диабете должен состоять из комплекса мероприятий и проводиться под наблюдением эндокринолога. Методика лечения зависит от степени тяжести фурункула и распространенности болезни.
Успешная терапия основывается на компенсации сахарного диабета и достижении у больного нормальных показателей гликемии.
Применяются антибиотики, противомикробные и сульфаниламидные препараты. При стойком фурункулезе требуется укрепление иммунитета.
Кожу вокруг поражения обеззараживают спиртовым раствором, волосы в этом месте остригают (брить нельзя). Из середины фурункула извлекается волос, сверху него накладывается ихтиоловая мазь. В процессе заживления гнойничка проводить лечение зуда при сахарном диабете не требуется.
Такое лечение фурункула при сахарном диабете помогает остановить процесс нагноения и воспаления.
Если фурункул всего один, прогноз лечения благоприятен. Тяжелее поддаются устранению фурункулы на лице, хронический фурункулез, гнойники у пожилых людей, осложнение в виде сепсиса и развитие фурункулов при истощении организма.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
В запущенных случаях может применяться хирургическое лечение. Своевременная операция поможет избежать инфекционных осложнений нагноения.
Как вывести грибок?
Правильное лечение грибка при сахарном диабете требует всестороннего подхода. При этом положительный результат не всегда гарантирован, особенно когда ноготь почернел и восстановление его структуры невозможно.
Многие диабетики обращаются к врачам в запущенной стадии онихомикоза по причине того, что чувствительность конечностей у них понижена.
Выбор противогрибковых средств в аптеках большой– мази, гели, и крема. Использование этих препаратов должно продолжаться 2-3 недели, пока симптомы грибка полностью не исчезнут.
Современным средством для лечения зуда кожи при диабете и устранения признаков грибка стопы является гель «Ламизил». Его действующий компонент тербинафин быстро впитывается кожей и вызывает гибель грибковой инфекции. Препарат требует однократного применения.
Грибок ногтей на ногах при сахарном диабете
Многим известно, что сахарный диабет нарушает привычную жизнедеятельность больного человека, вызывая другие сопутствующие заболевания. Одним из самых распространенных проявлений последствий сахарного диабета считается повреждение ногтей на ногах. Такое заболевание известно в медицине под названием онихомикоз, которому больше подвержены диабетики, чем здоровые люди.
Почему поражаются ногти при диабете?
Очень часто повреждаются при диабете ногти на пальцах ног, что вызвано плохой циркуляцией крови в нижних конечностях. Для других людей, не являющихся диабетиками, такой процесс не представляет собой серьезной проблемы для здоровья, поскольку в большинстве случаев легко поддается лечению. При сахарном диабете микробы, ставшие причиной образования грибка, могут быстро распространиться по всей поверхности стопы, повреждая мягкие ткани.
Распознать грибок на ногтях не так сложно: они становятся желто-коричневого или даже черного цвета, а сама пластина значительно уплотняется и начинает слоиться. В таких случаях понадобиться комплексное лечение, которое при этом не всегда может дать положительный эффект. Особенно это касается случаев, когда ноготь уже почернел, ведь восстановить его нормальную структуру невозможно.
Диабетики часто обращаются к специалистам уже на поздней стадии онихомикоза, поскольку у них значительно снижается чувствительность конечностей. При этом вместе с потом больного выделяется глюкоза, которая создает благоприятные условия для роста грибка.
Врастание пластины в ткани
Еще одним проявлением возможных осложнений при сахарном диабете принято считать врастание ногтя в мягкие ткани. Происходит это также по причине недостаточной циркуляции крови в нижних конечностях. Ногти начинают постепенно входить в кожу при ношении неудобной обуви, а проявляется такой процесс покраснением и припухлостью пальцев.
Если такой процесс будет пущен на самотек, оказания медицинской помощи не произошло, вскоре вросший ноготь неизбежно приведет к нагноению и инфицированию не только пальцев, но и всей стопы. При этом могут понадобиться даже такие радикальные меры как удаление пластины или пораженного пальца, вызывая образование так называемой «диабетической стопы».
Лечение онихомикоза у диабетиков
Лечение грибкового заболевания в некоторых случаях может отличаться, поскольку во внимание должен браться тип инфекции и глубина ее проникновения. Если поражение ногтевых пластин было обнаружено сразу после его возникновения, можно обойтись ежедневной обработкой его поверхности специальным противогрибковым средством. Убрать сильные утолщения можно с помощью специальной бормашины, но при этом потребуется еще и комплексное лечение в стационаре.
Сложность лечения грибка на ногах при сахарном диабете заключается в том, что некоторые противогрибковые средства могут повлиять на эффективность препаратов снижающих сахар.
Именно поэтому при выборе лекарственных средств они должны соответствовать таким требованиям:
- у них должно отсутствовать взаимодействие с противодиабетическими средствами;
- не должны вызывать гипогликемические состояния;
- должны исключаться побочные явления.
Профилактические меры
Все больные сахарным диабетом с целью профилактики возникновения онихомикоза на пальцах ног должны аккуратно и правильно стричь ногти, не обрезая их уголки, а аккуратно запиливая пилочкой. Также важно еженедельно проводить косметический педикюр. Чтобы исключить давление на ногтевые пластины, следует носить только удобную обувь, соответствующую размеру.
Больным стоит придерживаться таких рекомендаций, направленных на профилактику заболевания:
- регулярно тщательно мыть стопы с мылом, осторожно вытирая их полотенцем насухо;
- отказаться от ношения обуви с узким носком и на высоких каблуках;
- избегать перегревания стоп, что вызывает потоотделение;
- носить носки из натуральных материалов — хлопка или шерсти, хорошо впитывающих влагу;
- не носить чужую обувь;
- не посещать общественную баню;
- пользоваться противогрибковыми средствами.
Лишь бережное отношение к собственному здоровью и соблюдение личной гигиены позволят избежать многих осложнений, которые влечет за собой грибок ногтей при сахарном диабете.
Source: sahar.diabet-lechenie.ru
Источник
Кожа больных диабетом подвергается своеобразным изменениям общего характера. При тяжелом течении болезни она становится грубой на ощупь, тургор ее снижается, развивается значительное шелушение, особенно волосистой части головы. Волосы теряют свой блеск. На подошвах и ладонях возникают мозоли, трещины. Нередко развивается выраженное желтоватое окрашивание кожных покровов. Ногти деформируются и утолщаются.
Некоторые дерматологические проявления могут выступать в качестве «сигнальных признаков» еще не установленного диагноза «сахарный диабет». Как правило, о заболевании свидетельствуют кожный зуд, сухость слизистых и кожи, рецидивирующие кожные инфекции (кандидоз, пиодермии), диффузное выпадение волос.
Этиология кожных поражений при диабете безусловно связана с нарушениями углеводного обмена. Для предотвращения развития осложнений пациентам необходимо постоянно контролировать уровень сахара в крови. Чем ближе этот показатель к «недиабетическому», тем меньше вероятность появления и развития осложнений.
Сухость кожи при сахарном диабете
При повышенном уровне сахара (глюкозы) в крови организм больного диабетом выделяет избыточное количество мочи и теряет жидкость. Это значит, что обезвоживается и кожный покров: кожа становится сухой и шелушащейся. Нарушается работа сальных и потовых желез. Возникает неприятный зуд, образуются трещины, повышается риск развития кожных инфекций.
Соблюдение правил гигиены кожи позволяет предотвратить кожные поражения. Но больной коже не подходят обычные косметические средства, например, туалетное мыло: оно понижает кислотность кожи, уменьшая ее сопротивляемость к микробам. Поэтому умываться, мыть руки и ноги надо рН-нейтральным мылом. А лицо вообще лучше очищать водными лосьонами или косметическим молочком.
Большое внимание следует уделять коже кистей и стоп. Поддержание чистоты кожных покровов, использование специальных увлажняющих и смягчающих косметических средств является необходимой ежедневной процедурой для больных диабетом. Наиболее эффективными являются косметические средства, содержащие мочевину.
Гиперкератоз при сахарном диабете
Гиперкератоз (избыточное образование мозолей) является одной из основных причин образования диабетических язв. При ношении тесной обуви постоянное давление на определенное место может вызвать образование мозоли. Обычно они возникают на подошве (натоптыши), на верхней поверхности пальца, иногда — на боковой стороне и в межпальцевом промежутке. Образовавшаяся мозоль давит на кожу, вызывая кровоизлияние под ней, которое впоследствии может привести к образованию трофической язвы. Сухость кожи зоны пяток приводит к ее ороговению, появлению трещин, которые доставляют много неудобств при ходьбе и также могут инфицироваться.
Пациенты с сахарным диабетом должны носить удобную, лучше всего специальную ортопедическую обувь, чтобы избежать деформации стоп, образования мозолей и потертостей. Уже сформировавшуюся мозоль ни в коем случае нельзя срезать или распаривать ногу в горячей воде. Запрещено использовать мозольную жидкость и пластыри. Средством выбора в таких случаях являются специальные смягчающие и увлажняющие кремы, содержащие большое количество (около 10%) мочевины. Применять их лучше всего 2-3 раза в день: наносить на чистую кожу, желательно после обработки пемзой, и следить за тем, чтобы крем не попал в область между пальцами.
Трофические язвы при сахарном диабете
Диабетические язвы появляются, когда инфицированные ранки не были пролечены правильным образом. При образовавшихся трофических язвах больные сахарным диабетом проходят лечение в кабинете «Диабетической стопы». Общие принципы лечения заключаются в использовании современных перевязочных материалов (альгинаты, повязки из полиуретановой пены, гидрогели и т.п.), регулярной обработке раны не содержащими спирта антибактериальными средствами и грамотном применении антибиотиков.

Инфицирование порезов и мелких поражений кожи при сахарном диабете
У больных сахарным диабетом зачастую возникает инфицирование кожи в местах инъекций инсулина и забора крови на анализ. Мелкие порезы кожи при подстригании ногтей также могут стать входными воротами инфекции. Из-за нарушения нервной проводимости (диабетическая нейропатия) у больных диабетом снижена болевая чувствительность, и даже серьезные повреждения кожи могут остаться незамеченными, что приведет в конечном итоге к инфицированию. Поэтому больные сахарным диабетом уделяют значительное внимание состоянию кожи, проходят специальное обучение по программе «Диабетическая стопа».
Для обработки мелких ранок ни в коем случае нельзя рекомендовать использовать спиртосодержащие растворы (йод, бриллиантовый зеленый) или раствор перманганата калия. Лучше всего обработать перекисью водорода, фурацилином, хлоргексидином или нанести специальные косметические средства, содержащие антибактериальные компоненты. При появлении признаков воспаления (его признаками являются покраснение, отек, болезненность) больному следует немедленно показаться врачу.
Грибковое поражение ногтей и кожи (микоз) при сахарном диабете
Источником грибковой инфекции является попадание на кожу возбудителей микозов. Ослабление иммунной защиты у больных диабетом приводит к тому, что грибок начинает активно размножаться. Поражения грибковыми инфекциями у больных с сахарным диабетом встречаются в 2 с лишним раза чаще, чем у здоровых людей.
Микоз ногтевой пластины (онихомикоз) проявляется изменением цвета ногтя, ее утолщением или расслоением. Утолщенный ноготь создает дополнительное давление на палец в обуви, в результате может образоваться диабетическая язва. Для уменьшения толщины ногтя пациенты с диабетом регулярно проводят механическую обработку пластины: шлифовку пилкой или пемзой.
Зуд, раздражение в складках кожи или в межпальцевом пространстве свидетельствуют о наличии грибкового поражения кожи. Для профилактики возникновения микозов кожи можно рекомендовать пациентам ежедневное применение косметических кремов, содержащих фунгицидные и антибактериальные комплексы. Грибковые инфекции прекрасно лечатся современными препаратами, как пероральными, так и для местного применения при условии, что они не повышают влажность между пальцами.
Для больных диабетом характерны повышенная потливость, нарушения терморегуляции, особенно в складках кожи, в результате чего возникают опрелости. Для предотвращения развития грибковой инфекции места с опрелостями рекомендуется обрабатывать тальком или профилактическими кремами, содержащими окись цинка.
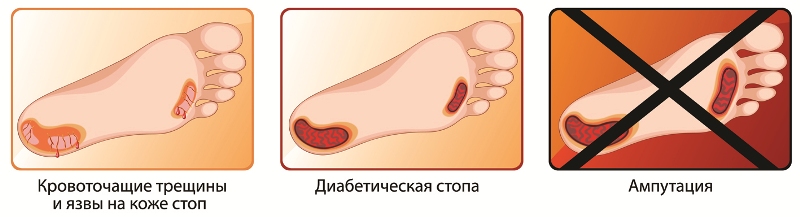
Синдром диабетической стопы
Общеизвестно, что при диабете риск поражения стоп значительно выше, чем у других людей. Синдром диабетической стопы (СДС) — комплекс гнойно-деструктивных поражений нижних конечностей при диабете — является одним из серьезных осложнений сахарного диабета, часто приводящим к ампутации ноги. Достаточно красноречиво об этом свидетельствует хотя бы тот факт, что риск развития гангрены стоп у больных с диабетом выше в 10-15 раз.
При поражении периферических нервных окончаний кожа ног перестанет ощущать боль, изменения температуры, прикосновения. Это грозит высоким риском травмы. Больной может наступить на острый предмет, получить ожог, натереть ногу — и не почувствовать этого. Нарушения капиллярного кровотока (микроангиопатия) резко снижают способность раны заживать.
К проявлениям СДС относятся: трофические язвы; хронические, долго незаживающие гнойные раны; флегмоны стопы; остеомиелит костей стопы; гангрены одного или нескольких пальцев, всей стопы или ее части. Лечение диабетической стопы очень сложное и затратное, зачастую больные приходят к врачу уже на такой стадии развития осложнения, что спасти жизнь может только ампутация. Поэтому очень важно, чтобы пациенты знали, что раннее обращение к врачу, профилактика кожных поражений и осуществление ухода за ногами является необходимыми мероприятиями для предотвращения инвалидизации.
Забота о ногах при диабете значительно отличается от обычной гигиены у людей без сахарного диабета. Главным моментом лечения диабетической стопы является коррекция уровня сахара в крови, поэтому лечение проводит, как правило, хирург вместе с эндкринологом. Без коррекции углеводного обмена добиться хороших результатов в лечении инфекционных заболеваний кожи практически невозможно.
Для пациентов разработаны специальные правила по уходу за ногами, в поликлиниках работают кабинеты или отделения «Диабетической стопы».
Сегодня больные сахарным диабетом могут найти в аптеках все необходимое для специального ухода за кожей. Достаточный выбор дорогих импортных и эффективных, но доступных российских средств поможет сделать тщательный уход за кожей при сахарном диабете хорошей привычкой, улучшить качество жизни больных и избежать развития ряда серьезных осложнений.
Редакция благодарит специалистов компании АВАНТА за помощь в подготовке материала.
Источник
