Воспаление кожи стопы ноги симптомы и лечение
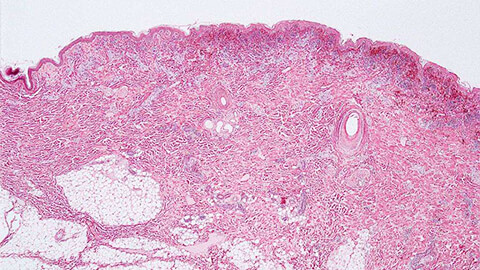
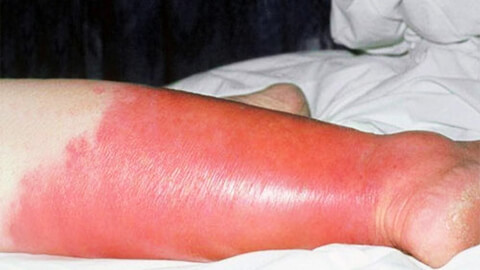
Рожистое воспаление кожи, в народе просто «рожа» – острое воспалительное поражение кожных покровов инфекционного происхождения. Болезнь вызывается агрессивной разновидностью стрептококка: бета-гемолитическим стрептококком группы A.
Недугом страдают чаще взрослые люди, но вероятность заболеть есть даже у младенцев.
Еще столетие назад рожа считалась крайне опасной и часто приводила к летальному исходу. В настоящее время благодаря появлению антибактериальных препаратов, она стала относиться к излечимым болезням. Однако продолжает оставаться серьезной инфекцией, требующей своевременной эффективной терапии, и пристального внимания врачей.
Причины возникновения рожи
Стрептококк может долгое время находится в организме в «спящем» состоянии, когда его активное размножение подавляется иммунной системой. В этом случае заболевание развиваться не будет. Но одновременное воздействие нескольких неблагоприятных факторов может привести к болезни.
Для возникновения воспалительного процесса необходимо совпадение сразу нескольких обстоятельств:
- повреждение кожных покровов любого типа: аллергического, травматического или ожогового;
- понижение иммунитета в результате хронических заболеваний, грибковых инфекций, авитаминоза или истощения организма;
- инфицирование травмированных кожных участков бета-гемолитическим стрептококком.
Немаловажную роль играет гигиена тела – рожа возникает значительно чаще в регионах с плохими санитарно-гигиеническими условиями.
Имеются наблюдения, что заболевание более типично для людей белой расы.
Симптомы рожистого воспаления
Заболевание начинается резко и протекает остро. Пациенты, как правило, могут указать даже час его возникновения.
Начало схоже с тяжелым ОРВИ – быстро поднимается температура, возникает общая интоксикация организма. Наблюдается озноб (нередко сотрясающий), головные боли, тошнота, рвота, боли и ломота в спине и суставах. При тяжелом течении возможно возникновение судорог и бреда.
Поражение кожных покровов начинает развиваться через 10-20 часов с момента возникновения общих симптомов. Начинается с зуда кожи, ощущения ее стянутости, потения. Затем кожа в месте заражения начинает краснеть и отекать, возникает выраженная эритема.
Характерным признаком рожи является очень яркая гиперемия (краснота) пораженного участка с четкими неровными границами, которые называют «языками пламени» или «географической картой». Края участка приподняты в виде инфильтрационного валика. Воспаленная область горячая на ощупь, отечная, уплотненная, лоснящаяся. При надавливании на нее возникает легкая болезненность, после надавливания краснота под этими участками пропадает на несколько секунд.
Также характерен лимфаденит – уплотнение лимфатических узлов, снижение их подвижности и болезненность при надавливании. У некоторых больных на коже возникает розовая полоса, которая соединяет воспаленный участок с ближайшей группой лимфоузлов.
Классификация

Рожистое воспаление кожи обычно классифицируют по нескольким параметрам.
По кратности возникновения рожи ее делят на 3 вида:
- Первичная – первый случай возникновения заболевания.
- Повторная – возникает обычно через какой-то период (год и более).
- Рецидивирующая – возникает периодически с неопределенными интервалами от нескольких недель до нескольких лет, с той же локализацией, что и предыдущая, и обычно связана с иммунодефицитными состояниями организма.
Особое внимание следует уделять рецидивирующей роже и направить лечение не только на подавление инфекции, но и на общее укрепление организма.
Классификация по распространению на теле:
- Локализованная – имеет четкий очаг локализации в пределах анатомической области тела (лица, ноги, спины).
- Распространенная – проявлена на нескольких близлежащих участках тела (например, одновременно на бедре и голени).
- Мигрирующая (ползучая) – после излечения на одном участке тела рецидив возникает на другом.
- Метастатическая – очаги локализации располагаются на удаленных друг от друга участках тела (например, лицо и голень).
Также могут встречаются смешанные формы. Особо неприятным является рожистое воспаление кожи лица. Оно причиняет не только физическое, но и моральное страдание из-за ухудшения внешнего вида больного.
По характеру проявления на кожных покровах:
- Эритематозная – наблюдается покраснение участка кожи, зуд, жжение и отечность.
- Эритематозно-буллезная – к предыдущим симптомам добавляется возникновение пузырьков с прозрачной жидкостью, которые потом растрескиваются, и заболевание переходит в следующую форму.
- Эритематозно-гемораргическая – на воспаленном участке появляются пятна подкожного кровоизлияния, которые причиняют больше дискомфорта и требуют больше времени на излечение.
- Эритематозно-буллезно-гемораргическая – самая тяжелая форма, при которой кожный участок поражается максимально глубоко.
Наибольшую опасность для пациента представляет последняя форма заболевания.
По тяжести протекания болезнь делится на 3 формы:
- Легкую – температура повышается незначительно, напоминая обычную простуду, длится недолго (1-3 дня) при этом поражается незначительный участок кожи чаще всего без глубоких структурных изменений (эритематозное проявление).
- Средней тяжести – лихорадка длится более 3-х дней, температура повышается значительно, возможны головные боли, боли в суставах и другие симптомы, напоминающие грипп, поражаются большие участки кожи.
- Тяжелую – лихорадка проявлена очень высокими температурами, длится более 5 дней, поражаются обширные участки тела с геморрагическими и буллезными проявлениями.
Халатное отношение к легкой стадии и отсутствие адекватного лечения приводит к прогрессированию недуга и возникновению тяжелых форм заболевания.
Поэтому при подозрении на рожистое воспаление необходимо срочно обратиться к врачу.
Какие части тела чаще всего поражает рожа
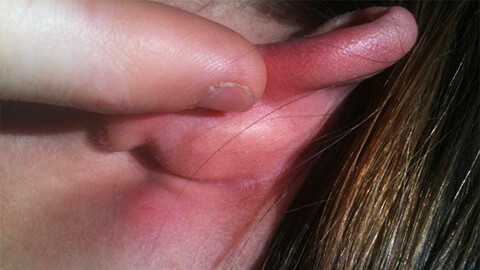
Рассмотрим на каких участках тела наиболее часто возникает воспалительный процесс:
- Ноги в районе голени. Из-за плохого кровообращения или недостаточного оттока лимфы в этой части тела возникают застойные явления, и происходит скопление инфекции. Поэтому рожистое воспаление ноги относится к наиболее распространенным его видам.
- Кожа лица и головы. Данной локализации способствуют застойные явления, вызванные ЛОР-заболеваниями.
- Туловище. Риск рожистого воспаления повышается в местах повышенной потливости и потертостей, а также на поверхности шрамов.
- Руки. Наиболее редко поражение, так как это самая подвижная часть человеческого тела, что препятствует возникновению застойных явлений.
Диагностика
Так как симптоматика рожистого воспалительного процесса ярко проявлена и специфична, врач может поставить даже при первичном осмотре, исходя из следующих симптомов:
- внезапное проявление болезни в виде лихорадочного состояния с признаками острой интоксикации организма;
- характерные кожные проявления;
- увеличение лимфоузлов;
- приглушенность сердечных тонов, учащенное сердцебиение;
- снижение давления.
Специальная лабораторная диагностика не нужна. Но для подтверждения диагноза следует обратить внимание на следующие параметры общего анализа крови:
- СОЭ, как при любом остром воспалительном процессе, более 20 мм/час;
- возросшее количество лейкоцитов;
- пониженное количество эритроцитов;
- пониженный гемоглобин, особенно при геморрагических проявлениях.
Также рекомендуется определить лабораторно штамм стрептококка, для подбора наиболее эффективной схемы лечения.
Рожистое воспаление кожи – лечение
Основной метод терапии этой болезни – медикаментозный.
Применяются такие препараты:
- Антибактериальные (антибиотики) – являются главным элементом терапии. Принимаются около 2-х недель.
- Противовоспалительные и жаропонижающие – необходимы для снижения лихорадки.
- Обезболивающие – используются, как местно, так и перорально.
- Противогистаминные – нужны для купирования аллергоподобных реакций в очаге воспаления.
- Нестероидные противовоспалительные препараты – для снижения интенсивности воспаления и обезболивания.
- Мази и кремы непосредственно в местах выраженных кожных повреждений.
- Антисептические повязки – необходимы при глубоком поражении кожи;
- Стероидные или иммуномодулирующие препараты – назначают при тяжелом течении болезни.
Чаще всего назначаются сразу несколько классов лекарств, так как для полного излечения необходим комплексный подход.

Для купирования острой фазы необходимо до 2-х недель. Но и после этого не следует прекращать лечение.
Кожа в местах, подвергавшихся воспалению, очень уязвима в ближайшие несколько недель, возможно ее шелушение. Ни в коем случае нельзя подвергать интенсивному воздействию солнечных лучей пострадавшие места минимум месяц после снятия острой фазы. Также необходимо дополнительное увлажнение специальными мазями и кремами для полного восстановления структуры кожи.
После прохождения острой фазы рекомендуется физиотерапия.
Физиотерапевтические методы:
- ультрафиолетовое излучение – для угнетения роста стрептококков;
- электрофорез – для более эффективного введения препаратов;
- УВЧ – для улучшения лимфотока, кровообращения и местного иммунитета.
Изредка приходится прибегать к хирургическому методу лечения. Он становится необходим при глубоких поражениях кожных покровов.
Особое внимание следует уделить рецидивирующей роже. Лечение острой её фазы не отличается от лечения при первичном заболевании. После снятия острых симптомов необходим дополнительный курс для восстановления иммунитета и избавления от стрептококковой инфекции.
Лечение неосложненных форм заболевания проводится амбулаторно, под наблюдением лечащего врача. Тяжелое течение может потребовать госпитализации пациента.
Самолечение может быть смертельно опасным из-за вероятности тяжелых осложнений.
Осложнения
Рожистое воспаление относится к излечимым недугам, однако без адекватного лечения, и при сопутствующих заболеваниях, оно может приводить к тяжелым осложнениям.
Типичные виды осложнений при роже:
- Некроз – отмирание кожных покровов в местах поражения. Если некротизированные участки обширны, может понадобиться хирургическое вмешательство.
- Абсцесс – гнойное воспаление. Бывает при буллезной форме, проявляется в возникновении подкожных гнойных очагов. Обязательно их оперативное удаление.
- Флегмона – большой гнойный очаг. Также требует хирургического вмешательства.
- Гнойный флебит – образование гнойных очагов вокруг сосудов конечности. В результате давления на сосуд снижается кровоток, что приводит к кислородному голоданию окружающих тканей. Может стать причиной обширных некрозов.
- Сепсис – попадание большого количества стрептококков в кровоток. Смертельно опасное состояние.
- Поражения сердечной мышцы – возникает при попадании стрептококков в миокард.
- Гнойный менингит – если участок воспаления расположен на голове, и перешел в гнойную стадию, стрептококки могут попасть в спинной мозг и вызвать менингит.
- Ухудшение зрения – при локализации рожистых поражений в районе глаз из-за отечных явлений происходит нарушение увлажнения и кровоснабжения глазного яблока. Может привести к необратимому падению остроты зрения.
Риск осложнений значительно повышают следующие факторы:
- грибковые инфекции;
- сахарный диабет;
- лимфостаз;
- варикозное расширение вен;
- отеки различного происхождения;
- гиповитаминоз или истощение организма;
- иммунодефицит;
- сильная интоксикация организма.
Если есть хоть один из факторов риска, требуется более серьезное отношение к лечению и более внимательный контроль лечащего врача.
Профилактика осложнений и рецидивов
Заболевание имеет явно выраженную симптоматику. При обнаружении двух и более симптомов необходимо срочно обратиться к врачу и незамедлительно начать лечение. Строгое соблюдение рекомендаций и выполнение всех необходимых процедур позволит избежать осложнений.
Важно довести лечение до конца даже после устранения острых проявлений заболевания. Особенно важно не прекращать курс антибиотиков раньше установленного времени, так как это ведет к хронизации заболевания и выработке привыкания к данному виду антибактериальных препаратов – в следующий раз они могут оказаться для вас бесполезными.
Чтобы не случилось рецидива важно поддерживать хороший кровоток и лимфоток в местах воспаления, и следить за чистотой и сухостью кожных покровов.
Источник
11 ноября 2020

Сдобнова Елена
Подолог, Дерматовенеролог, Врач высшей категории
Микоз стоп – одно из самых частых грибковых поражений кожи. Зачастую инфицируется кожа между пальцами и нижняя поверхность стопы. Причина заболевания – грибы рода Трихофитон и Кандида. При контакте с эпидермисом они начинают активно размножаться. Результат их активности – шелушение на коже, трещины между пальцами, а также опрелости. На поздней стадии заболевание затрагивает ногти, они тускнеют, утолщаются, края начинают крошиться, отмечаются желтые полосы. Заболевание может распространяться на кисти и крупные складки кожи на теле.
Расчесы на пораженной коже или мелкие травмы позволяют грибам углубляться в слои дермы. Таким образом, инфекция распространяется с кровотоком по всему организму. У детей и пожилых людей поражение кожи грибками проявляется в более острой форме и труднее поддается лечению. Это связано с возрастными особенностями иммунной системы.
Стрессы также являются триггером для развития микоза. Грибковая инфекция устойчива к неблагоприятным внешним факторам, предпочитает тепло и влагу. Душевые кабинки с нарушенным процессом стока воды, сауна, старая домашняя обувь, обувь, взятая напрокат (коньки, ролики, лыжные ботинки), ворсистые коврики в ванных комнатах – главные места размножения грибков. Они проникают в кожу через царапины и мозоли.
В зоне риска люди с повышенной потливостью стоп, потому что при длительном воздействии пот разъедает кожу и снижает ее защитные свойства. Для окружающих представляют особую опасность люди, больные стертой формой микоза с легким шелушением кожи и безболезненными микротрещинами, которые может заметить только врач.
Хронический микоз кожи стоп и ногтевых пластинок часто является причиной аутоиммунных аллергических реакций вплоть до развития бронхиальной астмы. Важно правильно лечить микоз, не переводя его в устойчивую хроническую форму.
Симптомы
Симптомы микоза стоп весьма разнообразны. Начальные симптомы: появляются трещины, болезненные или зудящие пузырьки, опрелости, отмечается огрубение кожи. Впоследствии участки кожи, пораженные грибком, размягчаются, белеют и начинают шелушиться. Может добавляться бактериальная инфекция, тогда пузырьки трансформируются в гнойники или язвочки.
Зуд и жжение являются постоянными симптомами микоза, некоторые пациенты жалуются на боль и неприятный запах.
Причины
Микоз стоп вызывают несколько видов паразитических грибов. Эти микроорганизмы в большом количестве присутствуют на полах в бассейнах и банях, а также в общественных душах. Человек может заразиться, пройдя в подобных местах босиком.
Ношение чужой обуви, совместное использование полотенец и других средств личной гигиены – еще один частый способ распространения инфекции.
Против грибковых заболеваний не вырабатывается иммунитет, поэтому повторное заражение происходит также легко, как и первичное.
Рост грибка стимулирует неправильная гигиена ног: надевание носок и обуви на влажные ноги, не ежедневная и некачественная стирка носок, недостаточное проветривание и просушивание обуви.
Появление микоза на руках связано в основном с действием циркулирующих в кровяном русле токсинов грибов. Также при расчесывании подошв микроорганизмы остаются под ногтями пальцев рук, откуда могут переноситься на другие части тела, в т.ч. на кожу головы. Об этом пути распространения инфекции всегда должны помнить люди, подверженные микозам.
Факторы риска
Несмотря на быстрое распространение, микоз стоп развивается не у всех. Крепкий и здоровый организм может самостоятельно справиться с грибковой инфекцией. Однако нередко происходит так, что иммунитет длительное время сдерживает развитие грибка, а затем случается стресс, ОРВИ или любой другой внутренний сбой, и грибковая инфекция начинает быстро прогрессировать.
Замечено, что люди заболевают быстрее при следующих обстоятельствах:
- обильное потоотделение;
- несоблюдение правил личной гигиены;
- гормональные сбои;
- прием некоторых препаратов;
- частые стрессы;
- хронические дерматологические заболевания.
Обильное потоотделение и пренебрежение правилами личной гигиены создают идеальную среду для развития грибка. Пот провоцирует быстрое размножение грибковой микрофлоры. Недостаточная гигиена ног, носки из синтетической ткани, слишком узкая и закрытая обувь ускоряют процесс развития и распространения грибковой инфекции.
Гормональные нарушения часто встречаются у подростков, поэтому они находятся в группе риска развития микоза. Перестройка гормональной системы на некоторое время снижает иммунитет и может вызывать обильное потоотделение. Эти факторы способствуют росту и распространению патогенной микрофлоры.
Снижение иммунитета может происходить на фоне длительного приема антибиотиков и кортикостероидов.
Лишай, экзема, псориаз, атопический дерматит снижают клеточный иммунитет и создают благоприятные условия для присоединения вторичной инфекции, в частности грибковой. Нередко микоз является осложнением дерматологических заболеваний. Увеличивают риск заражения: слишком узкая обувь; вросшие ногти; ссадины и раны на ступнях; сахарный диабет; болезни сосудов.
Формы заболевания
- Стертая форма. Начальная стадия заболевания. Симптомы: легкое шелушение на коже между пальцев, небольшие трещинки на верхнем слое эпидермиса. Пациент не чувствует дискомфорта и может не подозревать о наличии у него микоза.
- Сквамозная форма. Кожа между пальцами шелушится и покрывается плоскими чешуйками, присоединяется незначительный зуд.
- Гиперкератотическая форма. Появляются плоские сине-красные папулы и бляшки. Основное место поражения – свод стопы. Образования покрыты чешуйками. Возможно образование отдельных пузырьков. Сыпь может сливаться в группы, образуя очаги больших размеров. Со временем поражается вся стопа. Могут появляться гиперкератотические образования (мозоли) желтого цвета, покрытые трещинами. Кожа сухая, отмечаются незначительные боли и зуд.
- Интертригинозная форма. Воспаления схожи с обычными опрелостями. Наибольшее поражение отмечается на коже между пальцами. Появляются красноватые отеки. К имеющимся симптомам присоединяются язвочки и намокание. При отсутствии лечения появляются болезненные глубокие трещины и эрозии. Пациенты отмечают болезненность пораженного участка, зуд и сильное жжение.
- Дисгидротическая форма. Множество уплотненных пузырьков. Локализация очагов – своды стоп. Высыпания могут распространяться, поэтому своевременное лечение крайне важно. При отсутствии терапии пузырьки переходят на всю поверхность стопы, включая пальцы. Маленькие пузырьки могут сливаться и перерастать в большие пузыри, способные прорываться. На их месте остаются красноватые эрозии.
- Острая форма. Повышенная чувствительность к грибкам-возбудителям и быстрое прогрессирование заболевания. На поверхности стоп отмечается сильное покраснение и отеки, появляются большие везикулы и пузыри. После вскрытия на их месте развиваются большие эрозии; язвочки выходят за пределы складок между пальцами. В ряде случаев отмечается слабость, повышение температуры, головные боли.
Симптомы могут проявляться индивидуально. При появлении первых тревожных симптомов необходимо обратиться к дерматологу.
Диагностика микоза стопы
Диагностику и лечение микоза должен проводить дерматолог или миколог.
Диагностика включает:
- детальный осмотр стопы;
- сбор анамнеза;
- соскоб с пораженных участков кожи или срез частички деформированного ногтя;
- тест для выявления грибковой инфекции в организме в целом;
- посев материала на питательную среду (при необходимости);
- биопсия кожи для анализа под микроскопом (в редких случаях);
- общий и биохимический анализ крови.
Лечение
Некорректное или поздно начатое лечение может привести к тому, что микоз перейдет в запущенную форму. В таком случае на восстановление может потребоваться до полугода и более. Поэтому обращаться за помощью врача нужно при первых симптомах. В первую очередь необходимо точно определить возбудителя, для этого врач берет соскоб с пораженной кожи. По результатам подбирается оптимальный курс антимикотической терапии. Современные противогрибковые препараты – кремы, гели, мази, спреи – эффективно справляются с заболеванием. Они обладают широким спектром действия, наносятся 1-2 раза в сутки, не окрашивают кожу и белье, не имеют специфического запаха.
Наружные средства
Подбор препаратов зависит от стадии микоза. При легких формах назначаются только наружные средства, при тяжелых требуется системное лечение. Наиболее популярные препараты для наружного применения – это Ламизил и Экзодерил. Они воздействуют на ряд патогенных грибков, вызывающих микоз стоп. Не вызывают побочных эффектов. Бифосин, Кандид и Клотримазол обладают быстрым действием в отношении дрожжеподобных грибков. Благодаря жирной консистенции они эффективно смягчают кожу и устраняют сухость, шелушение и зуд. Эти препараты ускоряют процесс заживления и восстановления пораженной кожи. Микоцид – комплексное средство, направленное на лечение грибка стопы и ногтевых пластин. Устраняет зуд, шелушение, чувство жжения и неприятный запах. Помимо противогрибковых средств, важно регулярно обрабатывать кожу антисептиками. Для этого хорошо подойдет раствор хлоргексидина или мирамистина. При присоединении вторичной инфекции и появлении нагноения назначаются антибактериальные мази.
Таблетированные препараты
Для лечения микоза стоп применяются: Итраконазол, Флуконазол, Нистатин, Ирунин, гранулы Стоп Биопаг. При дрожжеподобных грибках назначают Флуконазол и Нистатин. Последний считается устаревшим препаратом и назначается редко. Гранулы Стоп Биопаг специально разработаны для борьбы с грибковым поражением стоп. Схему и длительность приема определяет лечащий врач.
Рекомендации
Микоз стопы – грибковая инфекция, а грибы размножаются только во влажной среде. Исключая влажность, вы не даете инфекции распространяться.
Постарайтесь оградить окружающих вас людей от заражения. Объясните, что в квартире нельзя ходить босиком, особенно в ванной комнате. Каждый раз после принятия душа обрабатывайте ванну или поддон душевой кабины, а также пол в ванной комнате дезинфицирующим средством.
Каждый день перед сном мойте стопы обычным мылом с тёплой водой, следите, чтобы кожа не сильно размягчалась. Тщательно высушивайте ноги бумажной салфеткой или феном, особое внимание уделяйте зоне между пальцами. Не забывайте нанести противогрибковый крем или мазь. Продолжайте лечение согласно рекомендациям врача, даже если симптоматика уже исчезла. Противогрибковые кремы и мази наносят только на сухую кожу. Если ступни склонны к потливости, необходимо подождать пока лекарство впитается.
Носите хлопчатобумажные носки, стирайте их каждый день. При стирке используйте раствор хлорного отбеливателя (не мыльного) или кипятите носки в течение 10 минут. Так вы устраните грибки с одежды и исключите повторное заражение. Обувь следует дезинфицировать противогрибковыми аэрозолями и просушивать пару дней (желательно на солнце).
Профилактика грибка кожи стопы
- После пребывания на улице тщательно мойте руки с мылом.
- После нахождения в любой из зон риска тщательно вымойте ноги с мылом, высушите полотенцем и обработайте раствором любого антимикотика.
- Если в семье есть человек с микозом, он должен иметь отдельные полотенца для лица, рук и ног. Ванну после него необходимо хорошо обрабатывать специальным средством для мытья ванн.
- Если стопы сильно потеют, можно наносить на них присыпку с тальком либо дезодорант-антиперспирант.
- Не надевайте чужую обувь, особенно предложенные в гостях тапочки, и в свою очередь, не предлагайте другим свою обувь.
- Старайтесь, чтобы ваши ноги не потели. В помещении, где вы находитесь более часа, старайтесь переобуваться в сменную обувь.
- Посещая сауну, общественную душевую, бассейн, надевайте резиновые шлепанцы, не ходите босиком в общественных помещениях.
- После душа, купания в водоеме или в бассейне, обрабатывайте стопы антигрибковым кремом.
- Каждый день надевайте чистые носки и колготы. Не разрешайте окружающим пользоваться своими губками, мочалками, маникюрными и педикюрными принадлежностями. Перед употреблением их необходимо дезинфицировать.
- Обрабатывайте ванну чистящим средством, а перед использованием обдавайте сильной струей воды.
- Уберите деревянные подставки для ног, а также матерчатые и губчатые коврики из ванной комнаты. В них задерживается влага, и могут оставаться чешуйки кожи и кусочки ногтей, инфицированных грибком. Используйте либо специальную решетку (покрытую особой эмалью или пластмассовую), либо резиновый коврик.
- Влага в складках между пальцами размягчает кожу и облегчает доступ грибковой инфекции. Насухо вытирайте складки между пальцами отдельным полотенцем для ног или просушивайте их феном.
По статистике, микозы чаще бывают у людей с плоскостопием. Поэтому носите удобную качественную обувь на каблуке не выше 4 см со специальной ортопедической стелькой или мягким выступом, поддерживающим свод стопы.
Каким бы полным и грамотным ни был домашний уход за ногами, необходимо регулярно проводить подологический уход за кожей стопы и ногтевыми пластинками (медицинский педикюр). Он поможет сохранить здоровье стоп и ногтей, а врач даст индивидуальные рекомендации по домашнему уходу и профилактике.
Записаться на прием к дерматологам-микологам или на медицинский педикюр в ЕМС можно по телефону: +7 495 933 66 55
Оценить
Средняя: 4,24 (38 оценок)
Источник
