Воспаление крестца боль в паху
Крестец – образованная пятью сросшимися позвонками единая крупная кость клиновидной формы, по бокам соединенная с костями таза. Крестцовым отделом позвоночника принято называть его нижний отдел, в верхней части присоединенный к последнему поясничному позвонку, а в нижней – к копчиковой кости. Эта область позвоночника выполняет амортизационную функцию, принимая на себя удары при движении. Постоянные нагрузки, травмы и воспалительные процессы становятся причиной развития сакродинии – боли в крестцовой области.
Причины возникновения болей в области крестца
Причинами развития сакродинии могут быть травмы и патологические процессы, протекающие в костной и хрящевой ткани крестцового сочленения, а также заболевания органов малого таза, нарушения кровообращения и иннервации различной этиологии.
Травмы крестцового отдела позвоночника
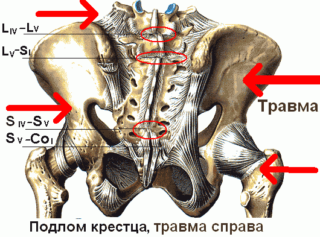 Сильный удар, падение могут стать причиной ушиба крестца или смещения его относительно тазовой кости. Как правило, подобные травмы сопровождаются спазмом мышц пояснично-крестцовой области, что еще больше усиливает болезненные ощущения. Спазм мышц заставляет человека принимать неестественные позы при сидении или стоянии, чтобы облегчить боль. Кроме того, травмы крестцового отдела могут сопровождаться формированием гематом, отеком и покраснением тканей в области ушиба. При смещении кости вправо или влево боль будет отдаваться в правую или левую ногу соответственно.
Сильный удар, падение могут стать причиной ушиба крестца или смещения его относительно тазовой кости. Как правило, подобные травмы сопровождаются спазмом мышц пояснично-крестцовой области, что еще больше усиливает болезненные ощущения. Спазм мышц заставляет человека принимать неестественные позы при сидении или стоянии, чтобы облегчить боль. Кроме того, травмы крестцового отдела могут сопровождаться формированием гематом, отеком и покраснением тканей в области ушиба. При смещении кости вправо или влево боль будет отдаваться в правую или левую ногу соответственно.
Падения с большой высоты на ягодицы могут стать причиной более серьезной травмы – поперечного перелома крестца или нарушения целостности тазового кольца. Подобные травмы представляют серьезную угрозу для жизни пострадавшего, так как в большинстве своем сопровождаются обширным кровотечением в брюшную полость.
Остеохондроз позвоночника
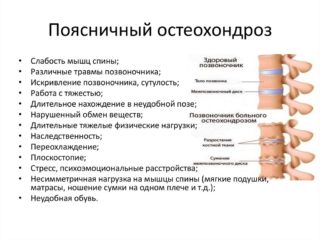 Остеохондроз – заболевание, поражающее позвоночные диски и сопровождающееся их дистрофическими изменениями и деформацией, следствием которых является сдавление нервных корешков и нарушение иннервации. Чаще всего остеохондроз крестцового отдела развивается вместе с патологией поясничного отдела, на который приходится наибольшая нагрузка. Симптомами остеохондроза крестцово-поясничного отдела принято считать:
Остеохондроз – заболевание, поражающее позвоночные диски и сопровождающееся их дистрофическими изменениями и деформацией, следствием которых является сдавление нервных корешков и нарушение иннервации. Чаще всего остеохондроз крестцового отдела развивается вместе с патологией поясничного отдела, на который приходится наибольшая нагрузка. Симптомами остеохондроза крестцово-поясничного отдела принято считать:
- стреляющие боли в области поясницы и крестца, отдающие в ногу, усиливающиеся при движении, наклонах, кашле, чихании;
- расстройства чувствительности в нижних конечностях, ощущение онемения, жжения, зуда;
- снижение тонуса мышц и связок ног;
- перемежающаяся хромота, ограничение подвижности.
Осложнение остеохондроза – грыжа межпозвоночного диска – также может стать причиной возникновения болевых ощущений в области крестца. В этом случае боль иррадиирует в конечность, особенно сильно ощущается в первой половине дня и слегка ослабевает к вечеру.
Остеопороз
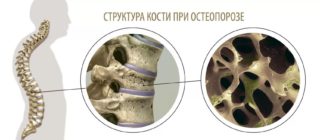 Снижение плотности и прочности костной ткани происходит в результате гормональных и возрастных изменений в организме. На первых порах заболевание может никак не проявляться, иногда давая о себе знать ноющей болью. Хрупкость костей может стать причиной патологических переломов при незначительных ударах и ушибах, а также при сильном напряжении мышц или даже без видимого воздействия. Краевой перелом крестцовой кости характеризуется болью, отдающей в пах, отеком тканей в пораженной области и образованием крупных гематом.
Снижение плотности и прочности костной ткани происходит в результате гормональных и возрастных изменений в организме. На первых порах заболевание может никак не проявляться, иногда давая о себе знать ноющей болью. Хрупкость костей может стать причиной патологических переломов при незначительных ударах и ушибах, а также при сильном напряжении мышц или даже без видимого воздействия. Краевой перелом крестцовой кости характеризуется болью, отдающей в пах, отеком тканей в пораженной области и образованием крупных гематом.
Спондилолистез
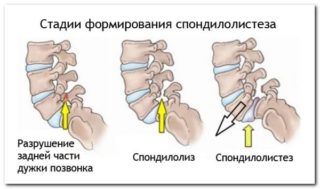 Спондилолистез позвонков крестцово-поясничного отдела – смещение позвоночных дисков друг относительно друга. Причин развития патологии несколько: врожденные нарушения строения позвоночного столба, дистрофические изменения тканей при артрозе, травмы различного характера, системные заболевания соединительной ткани. Боль при спондилолистезе возникает внезапно, может носить ноющий характер и усиливаться при движении.
Спондилолистез позвонков крестцово-поясничного отдела – смещение позвоночных дисков друг относительно друга. Причин развития патологии несколько: врожденные нарушения строения позвоночного столба, дистрофические изменения тканей при артрозе, травмы различного характера, системные заболевания соединительной ткани. Боль при спондилолистезе возникает внезапно, может носить ноющий характер и усиливаться при движении.
Артроз крестцово-подвздошного сочленения
Хронический воспалительный процесс в хрящевых тканях сопровождается их дегенеративными изменениями. Причинами развития артроза могут быть травмы, хронические воспалительные процессы, генетическая предрасположенность, аутоиммунные заболевания. Боль в крестце в этом случае может носить ноющий характер, усиливаться при ходьбе, наклонах, длительном сидении в неудобной позе, переохлаждении и стихать в состоянии покоя.
Инфекционные процессы
Поражение костных и хрящевых тканей крестца пиогенными микроорганизмами (стафилококками, бактериями группы кишечных палочек, палочкой Коха – возбудителем туберкулеза) может стать причиной развития воспалительно-гнойных процессов и, как следствие, возникновения болей.
Болевые ощущения при инфекционном поражении могут варьироваться от неявно выраженных до острых. Помимо боли, симптомами патологии являются отечность, покраснение и болезненность мягких тканей крестцовой области при пальпации, общее ухудшение самочувствия, повышение температуры тела, потливость, повышенная утомляемость.
Сакроилеит
 Воспалительное заболевание тканей крестцово-подвздошного сочленения развивается по нескольким причинам:
Воспалительное заболевание тканей крестцово-подвздошного сочленения развивается по нескольким причинам:
- травмы и чрезмерные нагрузки;
- заболевания аутоиммунного характера;
- наследственная предрасположенность;
- бактериальные и вирусные агенты, принесенные из другого очага инфекции с кровотоком;
- хроническое переохлаждение.
Симптомы сакроилеита:
- выраженные боли в области крестца, отдающие в ягодицы, бедра, колени;
- ограничение подвижности в крестцово-поясничном отделе, невозможность наклониться, повернуть корпус;
- повышение температуры тела, общее ухудшение самочувствия.
Заболевания органов мочеполовой системы
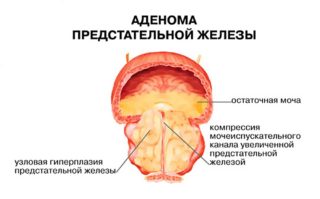
 Частой причиной боли в крестце у мужчин являются заболевания мочеполовой сферы: хронический простатит и аденома предстательной железы. При заболеваниях простаты боль может локализоваться в области крестца слева или справа или иметь двусторонний характер. Для хронического простатита характерны боли в крестцовой области, иррадиирущие в ногу, а также:
Частой причиной боли в крестце у мужчин являются заболевания мочеполовой сферы: хронический простатит и аденома предстательной железы. При заболеваниях простаты боль может локализоваться в области крестца слева или справа или иметь двусторонний характер. Для хронического простатита характерны боли в крестцовой области, иррадиирущие в ногу, а также:
- нарушение мочеиспускания;
- затрудненное и болезненное мочеиспускание;
- ощущение переполненности мочевого пузыря;
- визуальное изменение мочи, примеси в ней крови или гноя;
- эректильная дисфункция.
Злокачественные новообразования
Метастатические очаги в области крестца возникают при злокачественных заболеваниях внутренних органов:
- легких,
- щитовидной железы,
- молочных желез,
- желудка,
- кишечника,
- почек,
- предстательной железы.
Патологии злокачественной природы вызывают постоянные боли, не проходящие после отдыха, имеющие тенденцию к нарастанию со временем.
Помимо болей могут наблюдаться характерные симптомы:
- повышенная утомляемость, апатия, недомогание;
- немотивированная потеря веса;
- повышение температуры тела.
Тромбофлебит тазовых и подвздошных сосудов
 Тромбоз крупных сосудов, расположенных в области таза и крестцово-подвздошного сочленения, также может быть причиной болей в крестце, отдающей в ногу. Поражение вен сопровождается болью в области мочевого пузыря, онемением в ногах, ощущением жжения, покалывания, отечностью нижних конечностей.
Тромбоз крупных сосудов, расположенных в области таза и крестцово-подвздошного сочленения, также может быть причиной болей в крестце, отдающей в ногу. Поражение вен сопровождается болью в области мочевого пузыря, онемением в ногах, ощущением жжения, покалывания, отечностью нижних конечностей.
Защемление корешков седалищного нерва
Ущемление корешков седалищного нерва в области крестца может стать причиной резких болей, иррадиирущих в ягодицу и бедро. Болевые ощущения сопровождаются признаками нарушения иннервации:
- онемение, жжение, покалывание;
- снижение и утрата чувствительности в нижних конечностях;
- слабость мышц и связок;
- бледность кожных покровов;
- изменения походки, перемежающаяся хромота.
В особо тяжелых случаях к вышеперечисленным симптомам могут добавляться нарушения функций мочеиспускания и дефекации.
Диагностика болей в области крестца
 Так как причин сакродинии может быть множество, постановка диагноза представляет определенные затруднения. Первым этапом в диагностике служит сбор анамнеза, уточнение характера, степени выраженности болевых ощущений и первичный осмотр. Как правило, первичный осмотр проводит терапевт, вертеброневролог, хирург или ортопед. Для уточнения клинической картины при болях в крестцовой области могут использоваться лабораторные и инструментальные методы исследования:
Так как причин сакродинии может быть множество, постановка диагноза представляет определенные затруднения. Первым этапом в диагностике служит сбор анамнеза, уточнение характера, степени выраженности болевых ощущений и первичный осмотр. Как правило, первичный осмотр проводит терапевт, вертеброневролог, хирург или ортопед. Для уточнения клинической картины при болях в крестцовой области могут использоваться лабораторные и инструментальные методы исследования:
- общий клинический и биохимический анализ крови;
- иммунологические и серологические исследования;
- рентгенография нижних отделов позвоночника и таза для уточнения целостности и состояния костной и хрящевой ткани;
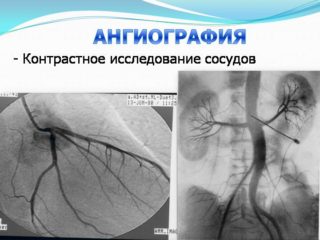
- ангиографическое исследование с применением контрастного вещества для оценки состояния русла глубоких сосудов крестцово-подвздошной области и таза;
- ультразвуковое исследование мягких тканей для обнаружения возможных очагов воспаления, уточнения их состояния на предмет патологических изменений;
- МРТ и КТ для получения максимально точной и полной трехмерной картины области поражения.
На основании результатов обследования могут быть назначены консультации травматолога, невролога, уролога, флеболога, онколога.
Методы лечения сакродинии
Тактика лечения болей в области крестца напрямую зависит от характера патологии, являющейся первопричиной их возникновения.
Лечение травм крестцовой области
 Терапия травматического поражения крестца состоит, главным образом, в купировании болевого синдрома и иммобилизации поврежденной области. В качестве первой помощи рекомендуется наложение ледяных компрессов на область поражения с целью уменьшить выраженность болевых ощущений, в дальнейшем для устранения боли используются анальгетики и нестероидные противовоспалительные препараты, в случае интенсивных болевых ощущений применяется метод инъекционной блокады области повреждения.
Терапия травматического поражения крестца состоит, главным образом, в купировании болевого синдрома и иммобилизации поврежденной области. В качестве первой помощи рекомендуется наложение ледяных компрессов на область поражения с целью уменьшить выраженность болевых ощущений, в дальнейшем для устранения боли используются анальгетики и нестероидные противовоспалительные препараты, в случае интенсивных болевых ощущений применяется метод инъекционной блокады области повреждения.
В случае нарушения целостности костей может понадобиться оперативное вмешательство с целью репозиции отломков. Для фиксации костных отломков используются спицы, пластины, штифты и винты из химически и биологически инертных сплавов.
Сроки иммобилизации зависят от степени и тяжести повреждений, составляют от нескольких недель до нескольких месяцев. Как правило, с целью иммобилизации используются тугие повязки, специальные ортопедические корсеты или гипс.
На этапе реабилитации после травм с целью ускорения процессов регенерации и восстановления функций опорно-двигательного аппарата назначается физиолечение: лечебная физкультура, массаж, электрофорез с препаратами, гидрокинезиотерапия, бальнеотерапия и др.
Медикаментозная терапия
Хондропротекторы — препараты, помогающие восстановить хрящевую ткань
В зависимости от причин возникновения болей в крестцовой области могут использоваться следующие препараты:
- нестероидные противовоспалительные вещества или глюкокортикостероиды для уменьшения болевых ощущений и купирования воспалительных процессов;
- хондропротекторы и препараты гиалуроновой кислоты для стимуляции регенерационных процессов хрящевой ткани и улучшения прочности и эластичности связок;
- препараты кальция и витамин Д3 для стимуляции процесса остеогенеза и ускорения консолидации костной ткани при травмах;
- спазмолитики и миорелаксанты для устранения мышечных спазмов;
- прямые и непрямые антикоагулянты для нормализации процессов кровообращения при тромбозах глубоких вен;
- антибиотики для устранения очагов бактериальной инфекции;
- витаминные и минеральные комплексы для укрепления общего иммунитета.
Физиотерапевтические методы лечения
После завершения острой стадии заболевания, на этапе ремиссии хронического заболевания или в период реабилитации после травм пациентам назначается физиолечение с целью улучшения кровообращения, ускорения процессов регенерации, снятия отечности и восстановления функций опорно-двигательного аппарата. Наиболее эффективными при болях в крестцовой области признаны:
- лечебная физкультура,
- массаж,
- мануальная терапия,
- электрофорез с препаратами,
- иглоукалывание,
- бальнеотерапия,
- гидрокинезиотерапия,
- УВЧ-прогревания,
- микротоковая терапия.
Комплекс упражнений при болях в области крестца
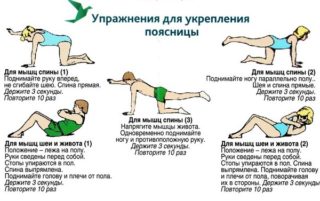 Регулярное выполнение комплекса упражнений, направленных на укрепление мышечно-связочного аппарата, позволит снять спазм и уменьшить выраженность болевых ощущений.
Регулярное выполнение комплекса упражнений, направленных на укрепление мышечно-связочного аппарата, позволит снять спазм и уменьшить выраженность болевых ощущений.
- В положении лежа на спине подтягивайте колени к груди, помогая себе руками. Следите, чтобы при этом поясница не отрывалась от пола.
- Лежа на спине, поочередно сгибайте и подтягивайте согнутые в коленях ноги к груди, при необходимости помогая себе руками.
- Стоя на четвереньках, опустить голову и выгнуть спину, затем запрокинуть голову и прогнуться в области поясницы.
Все упражнения необходимо выполнять максимально плавно, без резких рывков и ускорений, напрягая мышцы на вдохе и расслабляя на выдохе.
Профилактические меры
Комплекс профилактических мер, направленных на предупреждение возникновения заболеваний крестцового отдела позвоночника, включает в себя:
- регулярную посильную физическую активность, позволяющую укрепить мышечно-связочный аппарат и снизить риск травматизации в быту;
- контроль массы тела, предупреждение развития ожирения, создающего дополнительную нагрузку на опорно-двигательный аппарат;
- полноценное и рациональное питание, предполагающее присутствие в рационе продуктов, богатых белком, кальцием, витаминами и необходимыми микроэлементами;
- избегание травм и чрезмерных нагрузок при занятиях спортом и иными видами физической деятельности;
- выполнение обязательной разогревающей разминки перед тренировками;
- выбор ортопедически правильного матраса в соответствии со своей комплекцией;
- своевременное и адекватное лечение любых инфекционных и воспалительных заболеваний, адекватная терапия при хронических патологиях;
- при необходимости, ношение специального корсета, позволяющего поддержать мышцы и связки крестцово-поясничной области; корсет подбирается индивидуально, с учетом особенностей пациента, только по рекомендации и после консультации с врачом-специалистом.
Если болит спина в области крестца, не стоит ждать и заниматься самолечением. Своевременное обращение к врачу, ранняя диагностика и всесторонняя терапия позволит устранить неприятные симптомы, предупредить развитие осложнений заболевания и свести к минимуму риски его рецидива.
Источник
Среди жалоб наших пациентов часто встречается такой неприятный симптом, как боль в паху. Эти боли, как правило, сопровождаются дискомфортом в пояснице, где МРТ выявляет множество грыж или протрузий. Однако, боль в паху настолько неприятна, что заглушает собой поясничные симптомы и заставляет многих людей ложиться под нож нейрохирурга для удаления межпозвоночной грыжи. И тут наступает момент истины: боль в паху после операции не проходит, а к ней присоединяются еще и ограничения, связанные с хирургическим вмешательством. Происходит это потому, что боль в паху очень редко бывает обусловлена межпозвоночной грыжей, и почти всегда – изменениями в других органах. Давайте разберемся, почему так происходит.
Среди поясничных грыж подавляющее большинство находятся (локализуются) между 3, 4 и 5 поясничными позвонками, а также между пятым поясничным и крестцом. Нервы, которые пережимаются такими грыжами, идут к ногам, поэтому боль отдает в бедро, колено, икры и так далее. Для того чтобы боль отдавала в пах, грыжа должна находиться на более высоком уровне – между 12-м грудным и первым поясничным позвонками. А к счастью, на таком высоком уровне грыжи диска встречаются очень и очень редко, гораздо реже, чем боль в паху и пояснице. Вместе с тем, те или иные проявления остеохондроза нижних поясничным позвонков встречаются почти у каждого пациента.
Почему же на самом деле появляется боль в паху? Как показывают наши наблюдения, более 90% боли в паху у мужчин и женщин обусловлено тремя причинами:
- дисфункции тазобедренных суставов;
- дисфункции подвздошно-крестцового сочленения и
- банальные паховые грыжи.
На остальную патологию приходится не более 10% случаев, когда пациент обращается к нам в центр с болью в паху. Разберем эти три причины подробнее.
Причины дискомфорта
Оснований много, это могут быть как внешние факторы, влияющие на человека, так и дегенеративные изменения в позвоночнике, патология внутренних органов. Проблемы наблюдаются у мужчин и женщин, симптоматика разная.
Внешние обстоятельства:
- Физические нагрузки. При регулярной тяжелой работе, нагрузке, поднятии тяжести возникает боль. Она наблюдается и сопровождается при нагрузках, движении. Чем их меньше, тем незначительнее неприятные ощущения, которые вскоре быстро проходят.
- Спортивные нагрузки. Это чрезмерные тренировки, занятия спортом, на фоне чего развивается утомление, приводящее к неудобству.
- Застой продуктов обмена. Они не выводятся в нужном количестве, приводя к увеличению чувствительности нервных окончаний, отдающих постоянным потоком импульсов.
- Получение травмы. Сильную боль в области спины, паха, покраснения при этом можно успокоить анальгетиками, заняв правильную, удобную позу.
Разрушение позвоночных тканей:
- Пояснично–крестцовый остеохондроз. Нарушается плотность тканей, что провоцирует их разрушение. Приводят к этому лишний вес, отсутствие или недостаточное количество физических нагрузок.
- Артроз тазобедренного сустава. Страдают женщины после 40 лет, поражается две ноги, сопровождается ломотой в области ягодиц.
- Стеноз позвоночного канала. Слабость, развитие импотенции, поражение поясницы, ног. Возникает на фоне красной волчанки, болезни Бехтерева.
- Асептический некроз головки бедра. В зоне риска молодые мужчины. Убрать неприятные ощущения помогают наркотические анальгетики.
- Межпозвоночная грыжа. Боль поражает спину, потом опускается в пах, возникает при поднятии тяжести, чрезмерных физических, силовых нагрузках.
Дефективность внутренних органов возникает на фоне почечной колики, сопровождается сухостью во рту, слабостью, тошнотой, рвотой. Сбои в работе кишечника, нестабильная болевая дефекация свидетельствуют о патологии желудочно–кишечного тракта.
Диагностика
- Осмотр, сбор анамнеза, исследование работы черепных нервов, тонуса и силы мышц, нормальных и патологических рефлексов, чувствительности специалистом-неврологом.
- Рентгенография грудного, поясничного и крестцового отделов позвоночника, костей таза, бедренных костей.
- Компьютерная томография грудного, поясничного и крестцового отделов позвоночника, костей таза,органов брюшной полости, забрюшинного пространства, органов малого таза.
- Магнитно-резонансная томография шейного, грудного, поясничного и крестцового отделов позвоночника.
- Денситометрия костей.Позволяет подтвердить или опровергнуть остеопороз костей.
- Электромиография пояснично-крестцового сплетения и нервов нижних конечностей, седалищного нерва, мышц ног. Позволяет оценить состояние нейронов, нервные импульсы и реакцию мышц на эти импульсы.
- Венография сосудов паховой области, сосудов ног.
- УЗИ сосудов малого таза, паховой области, при необходимости — сосудов ног.
- УЗИ малого таза, мочевого пузыря, мягких тканей внутренней и наружной поверхности бедра.
- Общий анализ крови, общий анализ мочи, биохимический анализ крови (обязательное исследование на белки острой фазы, протеинограмма).
- Анализ крови на основные инфекции, передающиеся половым путем.
- Консультации смежных специалистов : уролога, гинеколога, онколога, ревматолога.
- Исследование крови на основные онкомаркеры (СА 19-9, PSA,СА 125,
- СА 15-3, РЭА, АФП)
- Сцинтиграфия костей скелета (позволяет выявить костные метастазы).
Заболевания с характерной симптоматикой
На данную проблему мужской и женский организм реагируют по–разному, что позволило сформировать классификацию.
Симптоматика у женщин:
- Воспаление бедренного сухожилия. Трохантерит наблюдается у женщин в период менопаузы. Половые гормоны снижают концентрацию, что приводит к болевому синдрому.
- Киста яичника. Развивается на основании внематочной беременности, апоплексии яичников. Симптомы: слабость, рвота, отсутствие аппетита, снижение артериального давления. Признаком патологии со стороны яичников выступает острый аппендицит.
- Дисменорея, или болезненные критические дни. Женщины от 20 до 45 лет часто жалуются на сильные боли во время месячных, сопровождающиеся головокружением, слабостью, обмороками.
- Цистит. Отличия: неприятный запах мочи с примесями гноя, пустые позывы, повышение температуры тела.
- Ревматическая полимиалгия. Движения скованные, болят мелкие суставы рук, плечевого пояса, мышцы.
- Воспаление матки и придатков. Дискомфорт возникает в паху, переходит в поясницу, из половых путей появляются слизистые выделения с частицами гноя.
Симптоматика у мужчин:
- Фуникоцеле. Это киста семенного канатика, неприятные ощущения беспокоят слева или справа, мошонка и часть бедра отекают.
- Рак простаты. Начинается с боли в костях, ломоты.
- Варикоцеле. Поражается левая сторона бедра, страдают мужчины после 30, тянет яичко, мошонка.
Дискомфорт бывает ноющий, тянущий, сильный, острый, тупой, пульсирующий.
Лечение
Только проведя комплексную и всестороннюю диагностику,отметив отсутствие такой грозной патологии, как системные заболевания и онкология, врач может назначить необходимое лечение. Важнейшими компонентами лечения боли в пояснице являются противовоспалительные препараты (нимесулид, диклофенак), эффективные анальгетики (кетанов), спазмолитики (мидокалм), хондропротекторы (хондролон, мукосат, румалон, артепарон), физиотерапевтическое лечение (индуктотермия, диадинамические токи, электрофорез с лидокаином), лечебную физкультуру (комплексы упражнений, направленные на формирование мышечного корсета), санаторно — курортное лечение.
Пожалуйста, оцените статью
СОВЕТУЮ ПО
К кому обратиться и как лечить
Выбирать специалиста нужно в соответствии с симптомами. Если беспокоит боль в спине, происходит иррадиация в пах, увеличены лимфатические узлы, то первоначально нужно обратиться к терапевту, который назначит сдачу анализов. На основании полученных результатов производится распределение к гинекологу, урологу, онкологу, иммунологу.
Если возникают болезненные чувства при мочеиспускании, нужно показаться урологу и терапевту. Лечение может быть медикаментозным и оперативным.
При остеохондрозе назначит правильное лечение и окажет помощь невролог, который направит к физиотерапевту, терапевту, врачу, что специализируется на лечебной физкультуре. В сложных ситуациях пациента ведет нейрохирург. Если обнаружена грыжа, то поможет хирург.
Лечение возможно только при установлении причин, вызывающих неприятные чувства, комплексной диагностике, использовании правильно подобранных лекарственных средств. Медицинские препараты комбинируются с лечебной физкультурой, специальными упражнениями, можно носить корсет, нужно избегать резких движений, нагрузок до полного восстановления.
Хорошо помогают грязевые ванны, иглоукалывание, электрофорез.
Что делать, если боль в спине отдает в пах?
Когда болит спина и отдает в пах, то это говорит о развитии патологии, и лечиться самостоятельно опасно. Нужно, не откладывая надолго, обратиться к докторам и пройти тщательное обследование с последующим лечением.
Самому можно только снять боль, если она не слишком сильная и не сопровождается иными симптомами, такими как тошнота, рвота, высокая температура, сильная слабость и тому подобное. Для избавления от дискомфорта можно сделать следующее:
- Выпить таблетку анальгетика, НВПС или спазмолитика.
- Помассировать больное место.
- Прилечь или, наоборот, прогуляться на улице.
- Попробовать выполнить специальное упражнение – позу кошки, стать на четвереньки, таз приподнять повыше.
Если больному не стало легче или состояние ухудшилось, нужно вызвать бригаду скорой помощи. Детям до 3-х лет, беременным и пожилым сделать это сразу. В зависимости от причины патологии и назначается лечение.
Профилактические меры
Профилактические действия помогут избежать проблемы, устранить потребность обращения к докторам.
Предохранительные меры делятся на медикаментозные и немедикаментозные. К первым относятся лекарственные средства, которые содержатся в хрящевых тканях. Это помогает защитить организм, укрепить его, улучшить функциональность. С их помощью полноценно работают межпозвоночные диски. Обязателен прием витаминов.
Ко вторым относятся нормированные физические нагрузки, спорт, лечебная физкультура, плаванье, массаж. Нужно больше ходить, установить и придерживаться установленного распорядка дня, носить ортопедические принадлежности.
Специалисты рекомендуют избегать нагрузок и переохлаждения, что поможет поддерживать жизненный тонус, регулярно делать гимнастику, не поднимать тяжести, кататься на велосипеде, совершать конные прогулки, вести здоровый образ жизни.
Состояние ЖКТ
Есть вероятность формирования болевого синдрома из-за аппендицита. При этом больного лихорадит, рвет. Ощущения острые, реже – ноющие. Отсутствие квалифицированной помощи сопровождается смертельными рисками.
Кроме воспаления органов малого таза, есть вероятность формирования такого очага в кишечном тракте. При этом болезненность сперва ощущается в верхней области живота, постепенно смещается в поясничную зону и охватывает промежность. При отсутствии адекватного лечения высока вероятность язвы. Иногда боль указывает на кишечное инфицирование. При этом ощущения охватывают поясницу, нижний сектор туловища, паховую зону. При дефекации можно видеть включения слизистых выделений, крови. При отсутствии адекватного лечения есть вероятность сепсиса. Если тянущая болезненность сменилась приступами и спазмами, вероятно, это начальная стадия заражения крови.
У некоторых боль указывает на колит. Несмотря на несколько сходные с межпозвоночной грыжей поясничного отдела симптомы, лечение в этом случае будет совсем другим, а составить курс сможет только квалифицированный доктор. При колите беспокоит вздутие живота. Температура тела повышается. Первое время болезненность острая, но может смениться на тупую. Это указывает на трансформацию патологии в хроническую форму.
Почечная колика
Мочекаменная болезнь может протекать бессимптомно и выявляться, когда у мужчины появится острая боль, отдающая в пах.
Причины
Провоцирует болевые проявления:
- закупорка мочевыводящего протока конкрементом;
- выход камня по мочевыводящим путям.
Движение почечных камней провоцируют:
- прыжки;
- обострение болезней почек (пиелонефрит, гламерулонефрит);
- прием мочегонных средств;
- употребление алкоголя.
В некоторых случаях мужчина не может сказать, почему у него появилась острая боль.
Признаки
Болезненность в паху у мужчин появляется внезапно. Боль иррадиирует в ногу, поясницу и бок. Какая сторона будет болеть, зависит от того, в какой почке началось движение конкремента.
Приступ боли может продолжаться от нескольких минут, до суток. Если происходит продвижение камня по мочеточнику, то у мужчины появляется нестерпимая боль в паху, не купируемая спазмолитиками или обезболивающими средствами.
Лечение
Терапия проводится консервативно. Для устранения боли в паху мужчине назначают:
- анальгетики;
- препараты для расслабления гладкой мускулатуры (Дротаверин, Папаверин);
- противовоспалительные средства4
- антибиотики (если причина – воспаление в почках).
При продвижении конкремента по мочеточнику для купирования нестерпимой боли в паху проводят Новокаиновые блокады. В тяжелых случаях ставят наркотические анальгетики (Промедол, Морфин).
При впервые возникшей почечной колике или при сильном болевом синдроме, не купируемом введением анальгетиков, показана госпитализация в стационар.
Оперативное вмешательство во время острой боли проводится редко. После проведения консервативной терапии и устранении боли в паху, мужчине проводится обследование для уточнения характера камнеобразования и локализации патологии. При необходимости делают плановое удаление камней.
Какой врач лечит
При почечной колике показано наблюдение у уролога. Плановые операции по удалению почечных конкрементов проводят хирурги.
Межпозвоночная грыжа
Межпозвоночная грыжа считается последствием остеохондроза. Представляет собой выпячивание позвоночных дисков. При пальпации ощущается небольшая боль, физические нагрузки противопоказаны.
Поясничные грыжи обычно находятся между третьим, четвертым и пятым поясничными позвонками и между пятым позвонком и крестцом. Зачастую грыжей защемляются нервы, ведущие в нижние конечности. Боль при межпозвонковых грыжах острая. Больному тяжело нагибаться, вставать, порой даже лежать на ровной поверхности.
Мнение эксперта
Приходько Аркадий Аркадьевич
Врач-ревматолог — городская поликлиника, Москва. Образование: ФГБНУ НИИР им.В.А.Насоновой, Астраханская государственная медицинская академия.
На самом деле, боль в паху и резкая боль в пояснице не предполагают обязательное наличие межпозвоночной грыжи.
Удостовериться в этом помогут исследования организма, такие как:
- Рентгенография;
- МРТ.
Если врач все же поставил такой диагноз, то терапия должна быть назначена незамедлительно.
В курс терапии входят:
- Анальгетики – Ортофен, Нурофен, Вольтарен. Предпочтение отдается мазям.
- Препараты, содержащие витамины С и В.
- Препараты для усиления циркуляции крови.
При межпозвоночной грыже больному нужно придерживаться диеты, установленной доктором. Как правило, в рацион должно входить большое количество продуктов, содержащих кальций.
В каком случае немедленно к врачу
Не стоит уповать на собственные знания и «опыт» друзей, далеких от медицины, если произошел перелом или разрыв связок. Кроме того, нельзя медлить при подозрении на образование злокачественной опухоли. В этом случае промедление имеет решающее значение и может повлиять на срок жизни больного.
В период беременности женщинам важно чутко относиться к своему физическому состоянию.
Обнаружив постоянные ноющие боли в паховой части тела, следует немедленно отправляться к врачу.
Первая помощь при появлении паховой боли
Если появилась резкая боль в промежности, необходимо придерживаться следующих пунктов:
- Принять удобное горизонтальное положение, чтобы расслабить мышцы и связки в паху.
- При ушибе необходимо приложить холодный предмет — например, можно достать лед из морозильника и обернуть его в ткань.
- Если боль имеет продолжительный характер, то следует выпить пару таблеток обезболивающего.
Обязательно посмотрите следующее видео
Источник
