Воспаление легких инфекционное заболевание
Инфекционная пневмония – воспаление легких, обусловленное патогенной активностью бактерий, вирусов, грибов в полости легких. Инфекционная пневмония нередко становится осложнением сопутствующих заболеваний респираторного тракта, воспаления органов дыхания.
В зависимости от типа возбудителя проявляется и симптоматическая картина инфекционной пневмонии. Любой тип воспаления легких требует обязательного лечения во избежание серьезных осложнений у детей и взрослых.
Причины возникновения
Основная причина возникновения инфекционной пневмонии – поражение организма патогенными средами, преимущественно, бактериальной природы. Среди основных возбудителей выделяют кокковые инфекции, хламидии, аденовирусы, респираторные штаммы вирусов, туберкулезную палочку. Инфекция передается воздушно-капельным путем и отличается высокой контагиозностью.
Воспаление легких спровоцировано такими факторами:
Слабый иммунитет
- сниженный иммунитет, врожденные или приобретенные аутоиммунные заболевания;
- длительный стаж курения;
- хронические интоксикации организма на фоне нарушения функции почек, печени;
- рецидивирующие респираторные инфекции;
- недоношенные дети, пожилые и часто болеющие пациенты;
- постоперационный период;
- длительная медикаментозная терапия;
- хронические обструктивные патологии легких;
- переохлаждение.
Способствовать развитию пневмонии могут аномалии строения или развития внутренних органов. Так, при нарушении анатомической нормы легких или при сдавливании полости легочных структур другими органами может изменяться качество вентиляции легких. Если легкие полностью не наполняются кислородом, происходит оседание и инфицирование слизи в нижних отделах легочных полостей.
Клинические проявления
Течение инфекционного воспаления легких характеризуется стадией развития болезни. Заболевание имеет несколько этапов развития:
- инкубационный период от 2-3 дней с момента воспаления;
- активная фаза и появление специфических симптомов;
- угасание признаков (при адекватной терапии);
- период восстановление организма и легочной ткани.
При ослабленном иммунитете, воспаление легких нередко отличается волнообразным течением. Если воспаление является самостоятельным патологическим процессом, первые симптомы появляются на 2-3 день с момента инфицирования. Признаками инфекционной пневмонии являются:
Болезненность в груди
- нарушение дыхательной функции;
- общее недомогание, вялость, сонливость;
- высокая температура тела;
- учащенное дыхание;
- румянец на щеках, синюшность кожных покровов в области носогубных складок;
- болезненность в груди, усиливающаяся при дыхании, кашле, глубоком вдохе.
Течение пневмонии у детей разного возраста и взрослых резко отличается. У новорожденных может отсутствовать температура, однако стремительно развиваются симптомы хронической интоксикации, дыхательной недостаточности. У взрослых, напротив, симптомы дыхательной недостаточности проявляются на стадии прогрессирующего воспаления легких, а сначала пациенты жалуются на высокую температуру, боли в грудине, недомогание.
Диагностические процедуры
Диагностика заболевания заключается в изучении жалоб пациента, физикальном осмотре, аускультации легких, выслушивании сердечных тонов. Другими важными диагностическими мероприятиями являются:
Флюорография
- анализы крови, мочи;
- рентген органов грудной клетки;
- флюорография (для определения грубых морфологических изменений легких);
- анализ мокроты для дифференциации туберкулезной болезни.
При сомнительных анализах и данных инструментальных исследований могут потребоваться магнитно-резонансная томография, проба Манту, рентгеноконтрастные методы исследования легочного рисунка. Одновременно проводится консультация кардиолога для исключения миокардита, перикардита у больного человека.
Методы лечения заболевания
Лечение начинают с назначения антибиотиков цефалоспоринового ряда широкого спектра действия. После получения данных о типе возбудителя инфекции принимают решение о необходимости коррекции лечения.
Нередко назначаются несколько типов антибиотиков. Если возбудителем являются грибы или вирусные штаммы, антибактериальная терапия сочетается с противовирусными или антигрибковыми препаратами. Курс терапии против инфекционного воспалительного процесса в легких выглядит следующим образом:
Суспензия для ингаляций Пульмикорт
- антибактериальная терапия (антибиотики широкого спектра воздействия или направленного действия против выявленного возбудителя);
- бронхолитические средства для купирования кашля, спазмов бронхиального дерева (Беродуал, Беротек, Лазолван, Пульмикорт);
- гормональные препараты при остром течении пневмонии наряду с другими воспалительными заболеваниями респираторной системы (адренокортикотропный гормон, Кортизон);
- отхаркивающие и муколитики для наилучшего выведения мокроты из легких (Амбробене, АЦЦ);
- средства от боли и жара (Ибупрофен, Кетопрофен, Нурофен, Миг, Цитрамон Ц);
- витаминные комплексы для повышения сопротивляемости организма.
Дополнительно снижают нагрузку на пищеварительный тракт при помощи диеты. Во время болезни исключаются агрессивные и тяжелые для переваривания продукты. Важно соблюдать активный питьевой режим и все врачебные рекомендации.
Терапия инфекционной пневмонии всегда комплексная, направлена на устранение основной причины воспаления, подавление патогенной активности бактерий, восстановление организма. Лечение заболевания обычно проходит в стационарных условиях, но после улучшения состояния и положительной динамики терапию можно продолжить в домашних условиях или амбулаторно. После курса антибактериальной терапии необходимо лечение пробиотиками для восстановления микрофлоры желудочно-кишечного тракта.
Профилактические меры
Основная профилактика против воспаления легких заключается в своевременном лечении и устранении провоцирующих факторов. Соблюдая нехитрые правила, можно значительно уменьшить риск возникновения инфекционной пневмонии. Для предупреждения заболевания важно:
Вакцинация от пневмококковой инфекции
- направить силы на усиление иммунитета, особенно в сезоны респираторных инфекций;
- нормализовать питание, отказаться от вредных привычек, привести в порядок режим сна и бодрствования;
- вовремя провести вакцинацию от пневмококковой инфекции;
- не посещать места общественных скоплений при высоких эпидемиологических рисках.
К сожалению, ни одна мера профилактики не может гарантировать защиту от инфекционной пневмонии, учитывая заразность болезни. Профилактика направлена лишь на уменьшение рисков воспаления легочных тканей.
Возможные осложнения
Осложнения при своевременно начатом лечении возникают редко, поэтому так важно обращаться к врачу при подозрении на болезни легких, органов дыхания и респираторной системы. Основными осложнениями считаются:
Бронхиальная астма
- гнойничковые очаги в легочной ткани;
- морфологическое изменение плевры;
- расстройство дыхательной функции;
- бронхиальная астма;
- инфекционно-токсический шок;
- стойкое снижение гемоглобина;
- миокардит.
Несмотря на эффективность современной терапии против воспаления легких любого вида, случаи детской и взрослой смертности встречаются до сих пор. Летальность обусловлена ослабленностью организма и несвоевременной или неадекватной терапией.
Прогноз при заболевании преимущественно благоприятный, особенно при правильно оказанном лечении. При осложненном течении вероятно развитие осложнений, вплоть до летального исхода. Именно из-за сложного течения пневмония требует обязательного обращения к врачу и госпитализации.
Источник
Известно, что воспаление лёгких не лечится обычными противовирусными препаратами, какой бы этиологии оно не было. По этой причине не хотелось бы заразиться заболеванием, тем более что длится оно также не 5-7 дней, как обычная простуда. Вызвано это заболевание проникновением и распространением инфекции в легких. Вопрос о том, насколько опасен контакт с больным пневмонией, возникает у людей, которые не знают, заразно ли воспаление легких для окружающих. Для ответа на этот вопрос разберемся в причинах воспаления легких. 
Основные причины развития воспаления легких
Передается ли пневмония от человека к человеку, можно узнать по этиологии возникновения этого заболевания. Причин возникновения пневмонии несколько:
В зависимости от причины заболевания, различают его виды. Также основным в диагностике и лечении является определение возбудителя болезни. Воспаление легких заразно при воздействии определенных возбудителей – это стрептококк, гемофильная палочка, пневмококк и стафилококк.
Пневмония – инфекционное заболевание, логично предположить, что инфекция может переходить от человека к человеку воздушно-капельным путем или контактным. Но заразно ли воспаление легких при общении людей, детей в детских садах и школах? Есть люди, расположенные к возникновению этой патологии.
Факторы риска развития воспаления легких
Есть категории людей, которые подвержены более быстрому развитию пневмонии, чем остальные люди. Заразиться они могут любой вирусной болезнью, которая переходит в воспаление легких. Этим категориям людей следует опасаться болезней, которые передаются воздушно-капельным путем.
- Пациенты, переносящие болезни вирусной этиологии от 6 раз в год.
- Пациенты с ВИЧ.
- Люди, которые были подвержены иммуносупрессивной терапии для снижения интенсивности иммунного ответа на какой-либо раздражитель.
- Больные, прошедшие курс химиотерапии.
- Люди, злоупотребляющие применением антибиотиков, или применяющие их длительно.
- Пациенты с наличием аутоиммунных заболеваний.
- Больные хроническими болезнями дыхательных путей, онкологией.
- Курильщики со стажем.
- Люди, единовременно пережившие сильное переохлаждение организма.
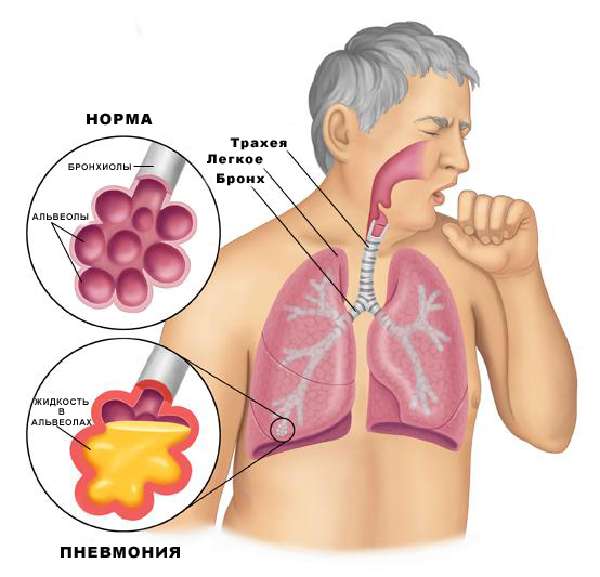
Заражать такие пациенты могут не столько пневмонией, сколько болезнями вирусной этиологии, которые переходят в воспалительные процессы в легких. Перечисленные категории людей имеют общую характеристику – значительно сниженный иммунитет. Именно это становится «открытыми воротами» для вхождения инфекции в нижние дыхательные органы. Если иммунитет хороший, то инфекции достаточно сложно пробраться в легкие.
Как попадает инфекция в легкие?
Вирусам, бактериям, грибкам и другим микроорганизмам не просто попасть в легкие, а довольно сложно из-за анатомического строения всей дыхательной системы. Помогают бороться с микроорганизмами следующие особенности строения органов:
- Изогнутость носоглотки – благодаря своей изогнутости, носоглотка уже на первых этапах поступления воздуха защищает нижние дыхательные органы с помощью микрозавихрений. В полости носоглотки создается турбулентность, которая приводит к оседанию этих микроорганизмов на слизистой оболочке носа.
- Специальная простилающая ткань. Слизистые оболочки верхних органов дыхательной системы покрыты специальной тканью – мерцательным эпителием. Он способствует выведению микробов наружу, изолируя их, еще до попадания в нижние дыхательные пути.
- Третий уровень защиты – лимфоидная ткань. В слизистой оболочке дыхательных путей находится эта ткань, воздействуя на микроорганизмы, которым все-таки удалось пройти предыдущие уровни защиты.
Благодаря такому устройству дыхательной системы далеко не все микробы достигают легких. Если их атака незначительная, то передаться инфекция аж в легкие не может. Но патологические клетки могут осесть на других органах, например, слизистой носа, голосовых связках, гландах и так далее. В этом случае одни и те же возбудители будут вызывать разные болезни – у кого-то пневмонию, а у кого-то фарингит или ринит, и так далее.
Контагиозность воспаления легких
Задавать вопрос о том, заразно или нет воспаление легких, несколько некорректно, так как это название самого процесса распространения патологии на дыхательном органе. В медицинских кругах принято говорить о путях передачи возбудителей этого заболевания и вероятности заражения от больного окружающих людей.
Как не заразиться воспалением легких?
Чем лечить болезнь и бояться ею заразиться, нужно предпринимать профилактические меры для ее предотвращения. Прежде всего, необходимо следить за своим иммунитетом. Особенно это касается детей – маленький организм больше подвержен атаке вирусов, бактерий и грибков, чем взрослый. Родителям необходимо следить, чтобы ребенок не часто и не длительно болел. В весенне-осенний период поддерживать иммунитет дополнительно витаминными комплексами. 
Следует следить за соблюдением режима сна и бодрствования, так как физическое истощение – фактор риска развития воспалительного процесса. Необходимо вести активный образ жизни, чтобы закалять свой организм физическими упражнениями.
Важно следить за питанием, чтобы оно было сбалансированным. В ежедневном рационе должны присутствовать белки, жиры и полезные углеводы. Все это поможет укрепить иммунитет.
Загрузка…
Источник
Инфекционная пневмония – форма воспаления легких, которая поражает человеческий организм, попавшей в него бактериальной инфекцией.
- Пути передачи заболевания
- Диагностика
- Лечение и профилактика
Возбудители заболевания и факторы риска
Помимо бактерий, причинами, вызывающими инфекционное воспаление легких, могут быть паразиты и грибки.
Бактерии наиболее часто являются причиной заболевания. Так, воздействие пневмококка наблюдается в половине случаев, гемофильной инфекции в 20%, хламидий – 13%, микоплазмы – 3%.
Бактериальные высевы также содержат золотистый стафилококк, легионеллу, катаральную моракселлу, грамотрицательные бактерии. Количество видов бактерий, вызывающих данное инфекционное заболевание постоянно растет, повышается их устойчивость к лекарственным средствам.
 Факторы риска увеличивают вероятность заболевания:
Факторы риска увеличивают вероятность заболевания:
- при алкоголизме происходит усиленное развитие анаэробных организмов, пневмококка и микробактерий туберкулеза,
- при курении развивается пневмококк, гемофильная инфекция, моракселла, легионелла,
- при аспирации содержимого желудка – анаэробные организмы,
- при кистозном фиброзе – синегнойная полочка и золотистый стафилококк.
Заражение инфекционным воспалением легких через вирусы у взрослых происходит в два раза чаще, чем у детей.
Заболевание основывается проникновением в организм: коронавируса, риновируса, аденовируса, парагриппа, респираторно-синцитиального вируса и вируса гриппа.
 Иногда инфекция может быть вызвана герпесом. Этот вирус представляет опасность для новорожденных, раковых больных и т. д. Цитомегаловирусная пневмония может возникнуть при слабом иммунитете или у больных, которые перенесли пересадку органов.
Иногда инфекция может быть вызвана герпесом. Этот вирус представляет опасность для новорожденных, раковых больных и т. д. Цитомегаловирусная пневмония может возникнуть при слабом иммунитете или у больных, которые перенесли пересадку органов.
Часто вместе с вирусами в организм проникают бактерии: золотистый стафилококк, гемофильная палочка, стрептококк. Примерно в 30 случаях из 100 возбудителей выявить не могут.
Возникнет заболевание или нет, определяется многими факторами, среди которых основной – состояние иммунной системы. Ее ослабление повышает вероятность болезни. Пневмония может стать следствием:
- контакта с человеком, который болен инфекционным воспалением легких,
- острых, респираторных заболеваний,
- нахождения в месте большого скопления людей,
-
 загрязнения воздуха,
загрязнения воздуха, - курения, как активного, так и пассивного,
- переохлаждения,
- употребления алкоголя или наркотических веществ,
- перенесенной операции,
- хронических обструктивных процессов в легких,
- возраста (наиболее подвержены болезни старики и младшее поколение),
- перестройки грудной клетки,
- стресса, переутомления, неправильного питания,
- беременности.
Пути передачи заболевания
Данный вид пневмонии является острым инфекционным заболеванием. Заразиться ей можно следующими способами:
- Воздушно-капельным (актуален только при попадании в организм определенных типов бактерий). Болезнь передается при разговоре с больным человеком, посредством поцелуя. Возможность заражения возникает только при ослабленном иммунитете.
-
 Через кровь. Если в каком-либо органе существует очаг инфекции, болезнь может распространяться посредством крови на другие ткани и органы, от матери к будущему ребенку.
Через кровь. Если в каком-либо органе существует очаг инфекции, болезнь может распространяться посредством крови на другие ткани и органы, от матери к будущему ребенку. - Длительными застойными процессами в дренажной функции легких. Секрет, который скапливается в дыхательных путях, способствует размножению микробов.
- Закупориванием бронх, которое создает хорошие условия для жизнедеятельности патогенных организмов.
Заражение детей может происходить также аспирационным (при вдыхании пыли или капелек с возбудителями болезни) и вертикальным (во время родов) путями.
При благоприятных обстоятельствах, в человеческом организме, возбудители оседают в альвеолах, бронхах и соединительной ткани.
Токсины, выделяемые патогенными микроорганизмами, становятся причиной воспаления.
Инкубационный период
Стандартное протекание воспаления легких делится на 4 этапа. Это отрезок времени между заражением и обнаружением первых признаков болезни. Период определяется укреплением и активным размножением возбудителя в организме. В течение этой фазы симптомы обычно не наблюдаются.
 Первый этап может длиться как несколько дней, так и несколько недель, смотря в каком состоянии иммунитет человека и какой вид инфекционного паразита атаковал организм. При выявлении болезни на данном этапе прибегают к анализу крови и мазку из зева. Обычно такие анализы рекомендуют пациентам из группы риска.
Первый этап может длиться как несколько дней, так и несколько недель, смотря в каком состоянии иммунитет человека и какой вид инфекционного паразита атаковал организм. При выявлении болезни на данном этапе прибегают к анализу крови и мазку из зева. Обычно такие анализы рекомендуют пациентам из группы риска.
Зачастую начало развития воспаления легких напоминает простуду и пациенты не уделяют ему должного внимания. Также заболевание может иметь стремительное развитие.
Клинические признаки:
- сухой кашель, постепенно становящийся влажным, с выделением большого количества мокроты. У младенцев до двух месяцев кашель не наблюдается,
- лихорадка, которую может сопровождать озноб. Она часто отсутствует у пожилых людей и при тяжелом течении болезни,
- повышение температуры может быть постепенным или резким,
- болезненные ощущения в горле во время глотания, заложенный нос,
- боль в мышцах и суставах.
 Встречается и более тяжелая симптоматика, которая характеризуется:
Встречается и более тяжелая симптоматика, которая характеризуется:
- посинением кожи и слизистых оболочек,
- жаждой,
- судорогами,
- рвотой,
- чередованием лихорадки с предобморочным состоянием.
Пожилые пациенты более тяжело переносят заболевание. А дети младше 5 лет испытывают явную лихорадку. Наблюдается учащенное дыхание, кашель и одышка.
Хуже всего переносят пневмонию новорожденные или недоношенные дети, которые имеют недостаточно развитую легочную систему. У заболевших малышей ухудшается пищеварение, ощущается беспокойство и вялость.
Классическая картина заболевания может дополняться иными симптомами, которые определены видом инфекционного паразита.
 Легионелла становится причиной диареи и болей в брюшной полости. Стрептококк сопровождается мокротами ржавого цвета. Кровохарканье вызывается клебсиеллой (кровь в мокроте может свидетельствовать о туберкулезе, абсцессе легких, грамотрицательной пневмонии, бронхите в острой форме). При воздействии микоплазмы происходит отек шейных лимфатических узлов, обостряются болевые ощущения в суставах, может инфицироваться среднее ухо. Болезнь затрудняет дыхание и становится причиной хрипов.
Легионелла становится причиной диареи и болей в брюшной полости. Стрептококк сопровождается мокротами ржавого цвета. Кровохарканье вызывается клебсиеллой (кровь в мокроте может свидетельствовать о туберкулезе, абсцессе легких, грамотрицательной пневмонии, бронхите в острой форме). При воздействии микоплазмы происходит отек шейных лимфатических узлов, обостряются болевые ощущения в суставах, может инфицироваться среднее ухо. Болезнь затрудняет дыхание и становится причиной хрипов.
Своевременное обнаружение и надлежащее принятие мер способствует быстрому излечению инфекционной пневмонии. Далее организм начинает восстанавливаться самостоятельно.
Заболевание нередко сопровождается осложнениями: абсцессом легких, астмой, плевритом. Проявляется отек легких и дыхательная недостаточность, носящая острую форму. Возможен дистресс-синдром.
Внелегочные синдромы выражаются: инфекционно-аллергическим миокардитом, эндокардитом, гепатитом, менингитом, анемией. А так же – перикардитом, гломерулонефритом, инфекционно-токсическим шоком.
Бронхиальная астма
Интоксикационный психоз становится следствием особо тяжелых случаев. Пневмония является таким заболеванием, которое может закончиться летальным исходом.
Диагностика
Диагностика инфекционной пневмонии сочетает определение болезни по физическим признакам и с помощью рентгена. Иногда, даже с применением новейших технологий, специалисты не отличают инфекционную и классическую пневмонию.
При неосложненных случаях болезни падает давление и уровень кислорода в крови, учащается сердцебиение и дыхание.
Изменения в грудной клетке не наблюдаются, но происходит подавление дыхательных движений со стороны поражения. Крепитация на вдохе в районе воспаленного легкого и хрипы можно слышать при аускультации.
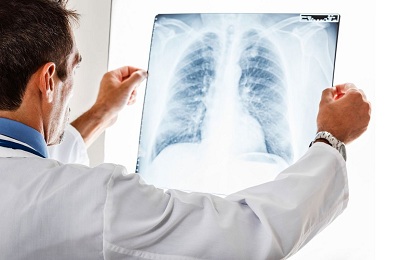 В месте инфекционного очага при простукивании прослушиваются глухие звуки (перкуссия). Визуальными методами при диагностике являются рентген и компьютерная томография.
В месте инфекционного очага при простукивании прослушиваются глухие звуки (перкуссия). Визуальными методами при диагностике являются рентген и компьютерная томография.
Такие способы диагностики, в большинстве случаев, дают исчерпывающую информацию о заболевании и дополнительных исследований не требуют. В некоторых случаях специалисты прибегают к микробиологическому исследованию мокроты.
Лечение и профилактика
Самолечение при инфекционной пневмонии не допускается. После обнаружения первых симптомов необходимо срочно обратиться к специалистам. Ранние стадии заболевания могут лечиться в домашних условиях, но в большинстве случаев больного помещают в стационар.
 Антибиотик подбирает врач в каждом конкретном случае. Возраст, состояние иммунитета, вид возбудителя, индивидуальная переносимость препарата – это те факторы, которые влияют на выбор специалиста.
Антибиотик подбирает врач в каждом конкретном случае. Возраст, состояние иммунитета, вид возбудителя, индивидуальная переносимость препарата – это те факторы, которые влияют на выбор специалиста.
Отхождение мокроты происходит при помощи муколитиков и отхаркивающих препаратов, которые также назначает врач. Физиотерапия и иглорефлексотерапия допускаются на стадии выздоровления.
Народные средства могут применяться параллельно с медицинскими, и только по согласованию с врачом. При заболевании необходимо соблюдать постельный режим и употреблять большое количество жидкости.
Во избежание данного заболевания необходимо:
- укреплять иммунную систему,
- отказаться от вредных привычек,
- не контактировать с зараженными людьми,
- своевременно лечить простудные заболевания,
- пройти профилактическую вакцинацию.
Необходимо помнить, что инфекционная пневмония может привести не только к тяжелым осложнениям, но и к смерти.
Своевременное обращение к врачу и точное выполнение его рекомендаций – залог успешного выздоровления.
Загрузка…
Источник
