Воспаление легких лечение лазером
30 Ноября 2017
Пневмония — заболевание, которое вызывает воспалительные процессы в легких, проявляется в резком повышении температуры. Появляется кашель с обилием мокроты, одышка, иногда пневмония сопровождается болями в области грудины.
Опасность заболевания связана с его быстрым развитием. В большинстве зафиксированных медиками случаев почти сразу у детей наступает тяжелая форма болезни. Особенно уязвим детский организм перед пневмонией до 3-летнего возраста.
Виды детской пневмонии и их особенности
По происхождению выделяют пневмонии:
– стафилококкового типа — развиваются под воздействием стафилококков, имеют инфекционную природу;
– грамотрицательного типа — развиваются под воздействием грамотрицательных бактерий (синегнойная палочка, клебсиелла), быстро прогрессируют, вызывают тяжелые состояния вплоть до уничтожения легочных тканей.
По стимулирующему фактору (триггеру) выделяют пневмонии:
– первичного типа — самостоятельное заболевание;
– вторичного типа — развивается на фоне другого заболевания (часто это бронхиальная астма).
По морфологическим признакам выделяют пневмонии легочные и легочно-плевральные (затрагивающие плевральные ткани). По влиянию на организм заболевание может носить локализованный характер или затрагивать все системы (генерализованные пневмонии).
Методы лечения пневмонии у детей
Терапия пневмонии у детей начинается с анализа клинических проявлений, проведения рентгенографии. Для диагностики используются клинические и функциональные данные. Симптомы могут быть разными.
Часто это отеки слизистой бронхов, интоксикация, нарушение кровообращения в легких и дыхательной системе. У ребенка образуется много мокроты гнойного типа.
К лечебным мероприятиям относятся:
– антибактериальные препараты с широким спектром действия;
– муколитические (отхаркивающие) средства;
– иммуностимулирующие препараты;
– ингаляции щелочного типа;
– трахеобронхоскопия с лаважем (введением медикаментов);
– физиотерапевтические процедуры, массаж, лечебная физкультура.
В процессе лечения постоянно контролируются основные показатели, и при необходимости вносятся корректировки в назначенную терапевтическую программу.
Лазерная терапия усиливает эффект лечения и ускоряет выздоровление
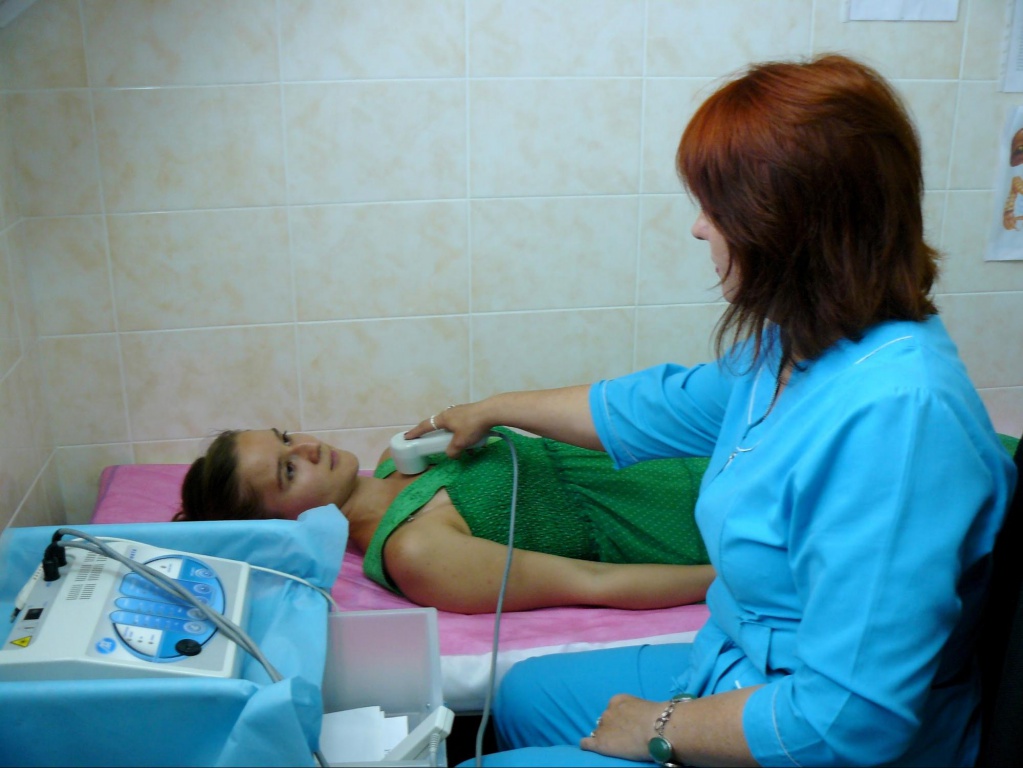
 Вместе с консервативными методами актуально использование возможностей лазерной терапии. Лазерные аппараты “РИКТА” применяются с индивидуальными настройками, определяемыми клинической картиной и типом пневмонии. Процедуры проводятся путем воздействия на:
Вместе с консервативными методами актуально использование возможностей лазерной терапии. Лазерные аппараты “РИКТА” применяются с индивидуальными настройками, определяемыми клинической картиной и типом пневмонии. Процедуры проводятся путем воздействия на:
– миндалины (бесконтактно через рот) и носовые отверстия;
– отростки грудных позвонков (с пятого по десятый);
– крылья и слизистую носа (бесконтактно);
– верх уха;
– яремную ямку и центр грудины (после 5-летнего возраста);
– промежуток между 1 и 2 пястными костями.
Лечебные лазерные процедуры проводят через сутки. Курс включает в стандартных случаях 5-10 процедур (3-4 недели). В особенно сложных случаях назначается увеличение курса до 15 процедур.
Если ребенку дают большое количество медикаментов, то эффективность лазерной терапии можно заметить не сразу, а на 5-е сутки от начала лечения. Если заболевание переходит в острую форму, лазерное воздействие прекращается, пока состояние не стабилизируется.
Эффективность применения лазерных аппаратов Рикта в лечении пневмонии у детей:
– на трое суток раньше, чем при других методах лечения, улучшаются клинические анализы (анализы крови приходят в норму, рентген показывает сокращение очагов заболевания);
– частота осложнений сокращается на 22%;
– улучшаются показатели дыхания (через 2 недели лазерной терапии восстанавливается нормальное функционирование альвеолы легких);
– нормализуется транспортировка кислорода, в 10% случаев полностью устраняются нарушения в системе микроциркуляции, в 24% случаев показатели близки к норме;
– отмечено общее улучшение состояния организма, ускоряются обменные процессы, укрепляется иммунитет;
– пребывание в больницах детей с пневмонией при прохождении курса лазерной терапии сокращается в среднем на 5 суток.
На основании проведенных исследований и практического опыта медиков использовать лазерные аппараты Рикта можно совместно с медикаментозной терапией и другими вариантами консервативного лечения. Лазерная терапия ускоряет процесс выздоровления и восстановления ребенка после перенесенного заболевания.
Источник
Почему лазер?
Лазерная терапия повышает качество и эффективность лечения в комплексе с другими мероприятиям, способствует насыщению крови кислородом и нормализации дыхательной функции, снижает воспаление и отек слизистой дыхательных путей, снимает бронхоспазмы, улучшает газообмен, предотвращает приступы удушья, снижает риск осложнений. Ускоряет восстановление поврежденных тканей.
Пневмония (воспаление легких) – острое инфекционное воспаление нижних дыхательных путей с вовлечением легочной ткани (альвеол, бронхов, бронхиол).
Причины пневмонии
Основные возбудители пневмонии – бактерии (пневмококк, стафилококк, гемофильная палочка), при атипичной пневмонии возбудителями являются хламидии, микоплазмы, легионеллы и другие инфекции.
Пусковой фактор развития пневмонии – вирусные инфекции, которые вызывают воспаление верхних дыхательных путей и обеспечивают «комфортные условия» для развития бактериальных возбудителей. Так пневмония часто возникает как осложнение бронхита, ОРВИ, даже при небольшой простуде в условиях переохлаждения и ослабленного иммунитета.
Несмотря на достижения современной медицины и появление все новых антибиотиков, пневмония чрезвычайно распространена и все еще угрожает жизни пациента. По частоте смертельных исходов пневмония занимает первое место среди всех инфекционных заболеваний. Снизить заболеваемость не получается уже на протяжении многих лет. В России по официальной статистике ежегодно регистрируется порядка 400 тысяч новых случаев. При этом многие эксперты считают, что в действительности ежегодно переносят пневмонию порядка 1 000 000 человек.
Среди факторов, повышающих вероятность заболевания, ставят заболевания внутренних органов (почек, сердца, легких, в стадии декомпенсации); иммунодефицит; онкологические заболевания; проведение искусственной вентиляции легких; заболевания центральной нервной системы (включая эпилепсию); возраст старше 60 лет; проведение общего наркоза при оперативных вмешательствах.
Основные симптомы пневмонии:
лихорадка с подъемом температуры до 38°С -39.5°С, кашель (чаще с отхождением обильной мокроты), одышка – и при физической нагрузке, и в покое, иногда неприятные ощущения или боль в груди.
общая слабость, снижение работоспособности, быстрая утомляемость, потливость, нарушение сна, снижение аппетита. У людей пожилого возраста могут доминировать симптомы общей интоксикации.
Различают одностороннюю и двустороннюю пневмонию, очаговую (локальное поражение) и диффузную (распространенное поражение легочной ткани). Тяжелее всего протекает крупозное воспаление легких, когда в воспалительный процесс вовлечены несколько долей легких, а нередко и плевра.
Хроническая пневмония протекает волнообразно – то затихая, то давая обострения. Характерный признак – озноб, с последующим резким подъемом температуры до 39°С – 40°С, и кашель, быстро переходящий от сухой формы к обильному выделению мокроты. Боли в грудной клетке чаще связаны с поражением плевры. Появляется одышка, дыхание становится поверхностным. Частота обострений зависит от состояния иммунитета человека и экологических условий (резкая смена погоды, низкая температура, пронизывающий ветер, сырость, задымленные помещения, затхлый воздух).
Осложнения пневмонии: плевриты, абсцессы (гнойники) в легких, пневмоторакс, нефрит (заболевание почек).
Хроническая пневмония – это путь к пневмосклерозу, бронхоэктазам (деформированности, расширенности бронхов, когда на отдельных участках накапливается мокрота, чаще гнойная).
Самое тяжелое осложнение, которое может стать причиной смерти, – развитие дыхательной недостаточности, что более вероятно у пожилых людей, пациентов с сопутствующими заболеваниями сердца и легких (бронхоэктазами, хронической обструктивной болезнью легких, хроническим обструктивным бронхитом). Летальный исход возможен и при таком осложнении пневмонии, как сердечно-сосудистая недостаточность.
Внимание!
При подозрении на пневмонию и появлении соответствующих симптомов нужно вызвать врача и обязательно пройти обследование. Неграмотное применение лекарств грозит не только здоровью, но и жизни. Самостоятельный прием антибиотиков и сульфаниламидных препаратов, не только не приведет к излечению, но может нанести непоправимый вред.
Особо следует насторожиться при таких явлениях:
наличие кашля более 3 недель с выделением мокроты или без неё;
возникновение болей в грудной клетке;
длительная температура в пределах от 37,1°С до 37,9°С;
повышенная потливость, особенно в ночное время;
общая слабость, отсутствие аппетита;
прогрессирующая потеря массы тела.
Лечением неосложненных форм пневмонии занимаются врачи широкого профиля: терапевты, педиатры, семейные врачи. Но при тяжелом состоянии пациента или невозможности проведения адекватной терапии дома по социальным показаниям, необходима госпитализация.
Для лечения пневмонии применяют антибиотики. Выбор препарата, его дозировку и длительность применения определяет только лечащий врач, в зависимости от возраста пациента, особенностей клинической картины пневмонии и наличия сопутствующих заболеваний. Средняя продолжительность антибактериальной терапии составляет не менее 7-10 дней. Чаще всего для лечения пневмонии требуется комбинация из двух антибиотиков. Если их не использовать, то пневмония будет прогрессировать, очаг воспаления увеличится. В итоге это может привести к дыхательной недостаточности и смерти. По показаниям дополнительно назначают отхаркивающие и разжижающие мокроту препараты, ингаляции, проводят инфузионную и иммуномодулирующую терапию.
Лазерная терапия является отличным дополнением к медикаментозным способам лечения, она эффективно нивелирует побочные действия антибиотиков, усиливая их лечебное действие, одновременно повышает насыщение крови кислородом, предотвращая развитие дыхательной недостаточности, снимает воспалительный процесс и способствует качественному выздоровлению.
Рекомендации
Если лечение верное, состояние человека улучшается через 5-7 дней, спустя неделю-две он становится практически здоровым. Лазерную терапию сочетают с медикаментозной, начиная через 3-5 дней после начала приема лекарств. При температуре свыше 38°С лазерные процедуры не проводят, их начинают после снижения температуры до 38°С.
Лазерная терапия высокоэффективна как средство профилактики.
Дополнительные рекомендации:
При пневмонии важен постельный режим. Чаще проветривайте комнату, где находится больной человек, на это время ему лучше выйти, а после проветривания немного подождать пока воздух нагреется. Желательно во время болезни находиться при постоянной комфортной температуре воздуха. При кашле, одышке, затруднении дыхания нужно принять положение полусидя, опираясь на подушки. Важно потреблять достаточное количество жидкости – не менее 2.5 – 3 литров в сутки.
Лазер ОРИОН в лечении пневмонии и реабилитации
Лазерная физиотерапия используется наряду с другими способами лечения. Лазерный луч проникает в очаг поражения и быстро снимает отеки воспаление. Облегчение наступает после первых процедур. Курс лечения состоит из 10-12 процедур, которые проводятся один раз в день. При хронической пневмонии курс можно повторить через 4-6 недель. Своевременное начало терапии позволяет предупредить осложнения и значительно ускорить выздоровление.
Лазерная терапия позволяет существенно снизить дозировки лекарственных препаратов, отменить медикаменты, опасные побочным действием, уменьшить разнообразие лекарственных средств.
Профилактические курсы нужно проводить в весенне-осенний период, обязательно в периоды сезонных обострений ОРВИ, гриппа. Для профилактики можно использовать схему «Щит» или НЛОК.
Лазерное лечение можно сочетать с медикаментозной терапией.
Источник
Патология органов дыхания занимает одно из первых мест в структуре заболеваемости. Возрастает частота острых повторных пневмоний, бронхиальной астмы. Велика распространенность хронического бронхита с закономерным развитием дыхательной недостаточности, легочной гипертензии и недостаточности кровообращения. Эти болезни часто ведут к потере трудоспособности и инвалидизации при хронической бронхо-легочной патологии.
Несмотря на огромные усилия по усовершенствованию медикаментозной терапии и большой арсенал средств с антибактериальной, противовоспалительной и другой направленностью, проблема лечения бронхо-легочных заболеваний далека от разрешения. Высок процент больных с лекарственной аллергией, высеваются штаммы бактерий, устойчивых к большинству антибиотиков. Все чаще пневмонии принимают затяжной, а затем и хронический характер. Огромные перспективы в оказании помощи больным с бронхо-легочными заболеваниями открывает применение низкоинтенсивного лазерного излучения (НИЛИ). Природа лазерной стимуляции сводится к влиянию световой энергии на молекулярный уровень организации. НИЛИ обладает противовоспалительным, обезболивающим, антимикробным, противоаллергическим иммунокоррелирующим, рефлексогенным и другими биофизическими эффектами. Эффективность лазерной стимуляции подтверждена многочисленными лабораторными исследованиями и клиническими испытаниями. при лечении различных заболеваний.
Особое значение имеет применение лазера при хроническом бронхо-легочных заболеваниях.
Лазерная терапия бронхо-легочных заболеваниях у детей
Лазерное лечение уже более двадцати лет применяют в стране и за рубежом для лечения заболеваний органов дыхания у детей. Этой проблеме посвящены многочисленные научные работы. Накоплен большой опыт клиницистов по практическому использованию лазеров в пульмонологии детского возраста. Технологии лазерной терапии разрабатывались в ведущих клиниках, научно-исследовательских институтах и научно-исследовательских центрах.
Спектр применений лазеров широк. Они лечат и используются для профилактики и реабилитации детей, страдающих бронхо-легочными заболеваниями. Их активно применяются в условиях стационаров поликлиник, стационаров, реабилитационных центров.
Лазерное лечение дает очень хорошие результаты как в комплексе с не медикаментозными средствами, так и в качестве единственного лечебного фактора. Существует много методик для различных форм острых пневмоний, острого обструктивного бронхита, бронхиолита, гнойной пневмонии, экссудативного и фиброзного плеврита, абсцесса легких, хронических нагноительных бронхо-легочных заболеваний, затяжной пневмонии, рецидивирующего бронхита, хронической пневмонии, ОРВ, острого ларингита, бронхиальной астмы. Лазерная терапия применяется в различные периоды: с первого месяца жизни и до пятнадцати лет. Совместимость лазерной терапии с другими методами медикаментозного и не медикаментозного лечения делают очень широкими области ее возможного применения.
Она прекрасно работает вместе с водолечением, массажем, лечебной физкультурой, ингаляционной аэрозольтерапией, грязелечением, ультразвуковой терапией, лечением постоянным магнитным полем. Особого внимания заслуживает сочетание лазерной терапии и воздействия постоянным магнитным полем. Эти методы разной физической природы взаимодействуют так хорошо, что можно говорить о новом методе магнитолазерной терапии. Лазерная терапия не противоречит традиционным медикаментозным методам лечения. Ее можно проводить на фоне комплексной терапии бронхо-легочноых патологий у детей.
Можно утверждать, что не существует специфических противопоказаний применению лазера в пульмонологии.
Лазерная терапия бронхо-легочных заболеваний у взрослых
Изучается действие различных лазеров при разных вариантах бронхиальной астмы и в последнее десятилетие применение лазеров при БА имеет постоянную тенденцию к расширению. Это обусловлено прогрессирующим ростом больных БА, многочисленными сложностями медикаментозной терапии (усвояемость, аллергические и токсические реакции).
К настоящему времени накоплен опыт применения лазеров при инфекционно-зависимой, атопической, аспириновой, гормонозависимой астме, астме физического усилия. Отмечается несомненный клинический эффект лазеротерапии. Примерно у 60 процентов пациентов отмечалось улучшение состояния уже в процессе первого сеанса или сразу после него. После двух-трех сеансов уменьшается частота и интенсивность приступов удушья, снижается потребность в гормонах, существенно уменьшается необходимость применения спазмолитиков, наблюдается повышение устойчивости к нагрузкам. В два-три раза увеличиваются сроки ремиссии. Улучшаются результаты аллергологических тестов, уменьшаются аллергические реакции и явление аллергического ринита. Клиническое улучшение совпадает с положительной динамикой спирографических и пневмотохометрических показателей функции внешнего дыхания, подтверждающих улучшение проходимости в бронхах на всех уровнях. На фоне лазеротерапии отмечается снижение вязкости мокроты и улучшение дренажной функции бронхов. Положительная динамика наблюдается как у больных с диагнозом ХБ, так и у пациентов, страдающих бронхиальной астмой.
Все перечисленные заболевания встречаются и у взрослых, а процент хронических заболеваний значительно выше. Хронический бронхит самое распространенное заболевание. Именно этой патологией обусловлена первичная инвалидизация 50 процентов больных заболеваниями легких. Наличие рецидивирующего воспаления бронхиального дерева с отеком, обструкцией, иммунологические и микроциркуляторные расстройства при вероятной возможности присоединения пневмонии и нагноения – вот те изменения, которые обуславливают целесообразность использования лазеров в лечении хронических заболеваний легких.
Показания к применению лазеров при хроническом бронхите (ХБ):
обострение ХБ; ХБ с выраженной обструкцией;
ХБ с выраженными иммунными изменениями;
ХБ в период ремиссии в наиболее уязвимое время (холод, сырость) для профилактики обострений.
Бронхиальная астма (БА) – это одно из первых применений лазера для больных пульмонологического профиля. Насущная необходимость поиска эффективных и безопасных не медикаментозных методов заставляет вновь и вновь останавливать внимание на лазерной терапии.
Источник
