Воспаление легких лечится месяц
Что такое пневмония?
Пневмония – воспаление легких, вызванное бактериальной или вирусной инфекцией. В ходе пневмонии происходит поражение легочных альвеол. Они заполняются гноем или жидкостью, нарушается газообмен. Пневмонию часто сопровождает кашель, одышка, а также жар и озноб.
Пневмония может угрожать жизни. Риск особенно высок для маленьких детей, пожилых людей, для тех, у кого ослаблен иммунитет.
По данным Росстата, в России в 2019 году от пневмонии умерло 23,9 тыс. чел. По данным ВОЗ, пневмония в 15% наблюдений является причиной смертности у детей в возрасте до 5 лет во всем мире.
Причины пневмонии
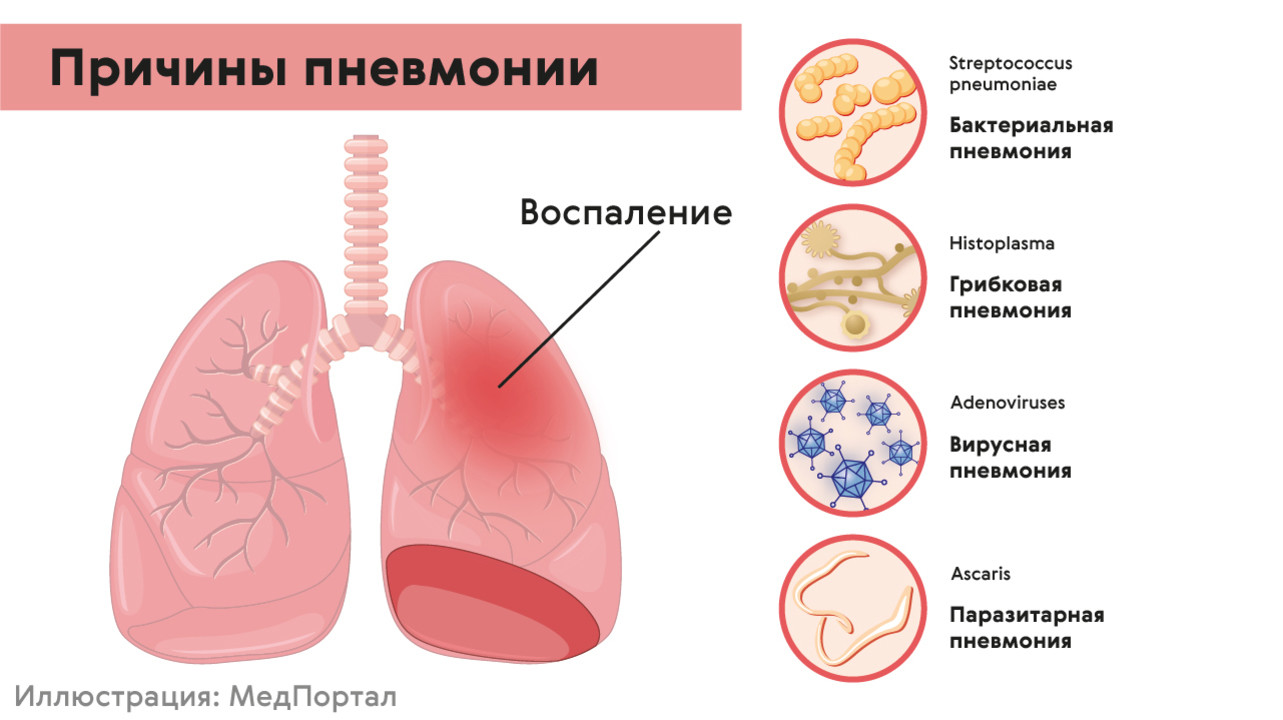
Воспаление легких почти всегда вызывают вирусы или бактерии (рис. 1). Риск заболеть увеличивается при снижении иммунитета, если человек дышит загрязненным воздухом или курит, если у него есть хронические болезни сердца, эндокринные или другие заболевания.
Пневмония чаще всего бывает внебольничной. Это значит, что человек заболевает ею за пределами медицинских учреждений из-за заражения бактериальной или вирусной инфекцией.
Главными возбудителями бактериальных пневмоний являются:
- Streptococcus pneumoniae – выявляют в 38% случаев;
- Chlamydophila pneumoniae – 21% случаев;
- Haemophilus influenzae – 13% случаев;
- Mycoplasma pneumoniae – 8%.
До 2020 года респираторные вирусы вызывали только 17% от общего числа пневмоний, лечение которых проводилось амбулаторно. После начала распространения новой коронавирусной инфекции доля вирусных пневмоний увеличилась.
 Рисунок 1. Причины пневмонии. Источник: МедПортал
Рисунок 1. Причины пневмонии. Источник: МедПортал
Внебольничную пневмонию также могут вызывать бактериоподобные организмы, грибки. Внутрибольничная пневмония развивается, если человек заболевает во время госпитализации из-за другой болезни или медицинского вмешательства.
Кто в группе риска?
Риск заболеть воспалением легких или столкнуться с его тяжелыми осложнениями выше для следующих групп:
- Дети в возрасте до 5 лет и взрослые старше 65 лет.
- Люди, страдающие от хронической обструктивной болезни легких, бронхиальной астмы, других болезней органов дыхания.
- Курильщики.
- Люди со сниженным иммунитетом (зараженные ВИЧ или проходящие химиотерапию);
- Люди, имеющие тяжелые хронические болезни (включая сердечно-сосудистые заболевания и сахарный диабет), а также те, кто долго соблюдает постельный режим.
После переохлаждения, при переутомлении или стрессе, тяжелом течении респираторных заболеваний вероятность развития пневмонии увеличивается.
Когда обратиться к врачу?
При появлении симптомов пневмонии нужно обращаться к терапевту. Среди признаков воспаления легких могут быть (рис. 2):
- кашель с мокротой;
- боль в груди при кашле или дыхании;
- затруднения дыхания и одышка даже в покое или при небольших нагрузках;
- быстрая утомляемость, слабость;
- температура тела выше 38.5°C (у пожилых людей и у людей с ослабленным иммунитетом возможно понижение температуры).
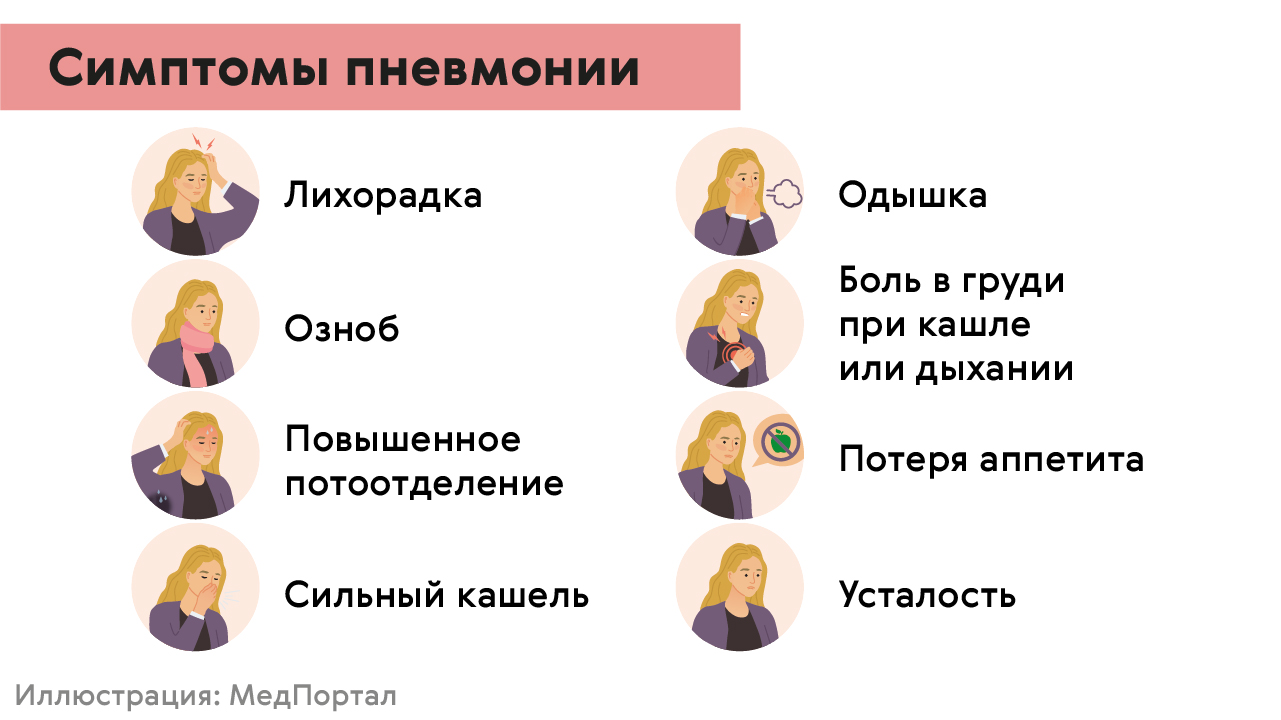 Рисунок 2. Признаки воспаления легких. Источник: МедПортал
Рисунок 2. Признаки воспаления легких. Источник: МедПортал
Если состояние быстро ухудшается, температура долго остается повышенной или пониженной, а одышка, кашель и другие признаки воспаления легких нарастают, нужно вызывать скорую медицинскую помощь.
Диагностика
Врач начнет диагностику с опроса и осмотра. Нужно рассказать ему об имеющихся симптомах, а также об общем состоянии здоровья. При осмотре он измерит температуру тела и артериальное давление, обследует грудную клетку, прослушает легкие, чтобы выявить шумы, хрипы, особенности дыхания. За диагностикой нужно обращаться к терапевту. Он может направить пациента на консультацию к узкому специалисту – пульмонологу.
Для диагностики нужен клинический анализ крови, чтобы получить информацию об общих показателях здоровья. При тяжелой пневмонии дополнительно назначают биохимический анализ крови. Отклонения в его результатах могут указывать на нарушения в работе некоторых органов, на развитие осложнений. Результаты биохимического анализа учитывают при определении возможной причины пневмонии (прежде всего – вирусная или бактериальная), выборе лекарственных средств и определении их дозировок.
При осложнениях может проводиться исследование плевральной жидкости, анализ газов артериальной крови, коагулограмма. Чтобы установить возбудителя болезни, может проводиться микробиологическая диагностика (исследование мокроты или крови, ПЦР-диагностика, экспресс-тесты).
При пневмонии может использоваться несколько методов инструментальной диагностики.
- Флюорография или рентгенография органов грудной клетки. Выявляет признаки воспаления в легких, позволяет оценить его локализацию, распространение, наличие осложнений.
- КТ органов грудной клетки. Компьютерная томография позволяет уточнять диагноз, оценивать объем поражения легких при воспалении, видеть изменение тканей. Проводится, если рентгенография или флюорография выявляет изменения, не типичные для пневмонии, если воспаление легких является рецидивирующим или плохо поддается лечению, если при симптомах пневмонии рентгенография не выявляет изменения в легких.
- Если болезнь протекает тяжело, может понадобиться ЭКГ для оценки состояния сердца и трансторакальное УЗИ грудной клетки, если есть подозрение на появление плеврального выпота (скопление жидкости в плевральной полости).
Как и чем лечить пневмонию?
Лечение пневмонии должен назначать терапевт. Оно будет зависеть от причин воспаления легких, от его тяжести, наличия хронических заболеваний, общего состояния здоровья. При пневмонии лечат инфекцию, которая ее вызвала, проводят симптоматическую и поддерживающую терапию, предупреждают появление осложнений. Тем, кто находится в группе риска или тяжело переносит воспаление легких, может требоваться госпитализация. Если развивается дыхательная недостаточность, нужна респираторная поддержка.
Антибактериальная терапия
Назначается только при бактериальной пневмонии и в случаях, когда вирусная пневмония осложняется бактериальной инфекцией. Если воспаление легких вызвано вирусом и протекает без осложнений, антибактериальные препараты не используются, их применение может быть опасным.
Для лечения бактериальной пневмонии могут использоваться антибиотики нескольких видов: макролиды, цефалоспорины, фторхинолоны, аминопенициллины. Чтобы правильно подобрать препарат, врач должен определить возбудителя инфекции – то, какие именно бактерии вызвали воспаление легких.
Противовирусная терапия
Противовирусная терапия применяется, если пневмония вызвана вирусом гриппа, парагриппа, аденовирусом и другими. При развитии вирусной пневмонии на фоне заражения вирусом гриппа могут назначаться ингибиторы нейраминидазы (осельтамивир и занамивир). Антибиотики применяются только в случае присоединения бактериальной инфекции.
Поддерживающее и симптоматическое лечение
Чтобы снизить повышенную температуру и снять боль, терапевт может назначить парацетамол, ибупрофен или другие нестероидные противовоспалительные средства. Возможно назначение муколитических препаратов, которые разжижают мокроту и стимулируют ее выведение: амброксола, ацетилцистеина и др. В период лечения рекомендуют соблюдать постельный режим и пить больше жидкости.
При развитии острой дыхательной недостаточности нужна респираторная поддержка. Способ такой поддержки выбирают по тяжести состояния:
- Кислородотерапия. Предполагает вдыхание чистого кислорода через лицевую маску, помогает увеличить поступление кислорода в кровь.
- Неинвазивная или инвазивная вентиляция легких. Применяется, если кислородотерапия не обеспечивает достаточного поступления кислорода в кровь, если дыхательная недостаточность сопровождается остановками дыхания, нарушением сознания, резким снижением артериального давления (систолическое ниже 70 мм рт. ст.) и частоты сердечных сокращений.
- ЭКМО (рис. 3). Технология насыщения крови кислородом с помощью специального аппарата. Он «забирает» кровь из венозного русла, очищает, насыщает кислородом и направляет ее в венозное или артериальное русло (зависит от способа подключения аппарата). ЭКМО применяется при острой дыхательной недостаточности, если другие способы респираторной поддержки не дают необходимых результатов.
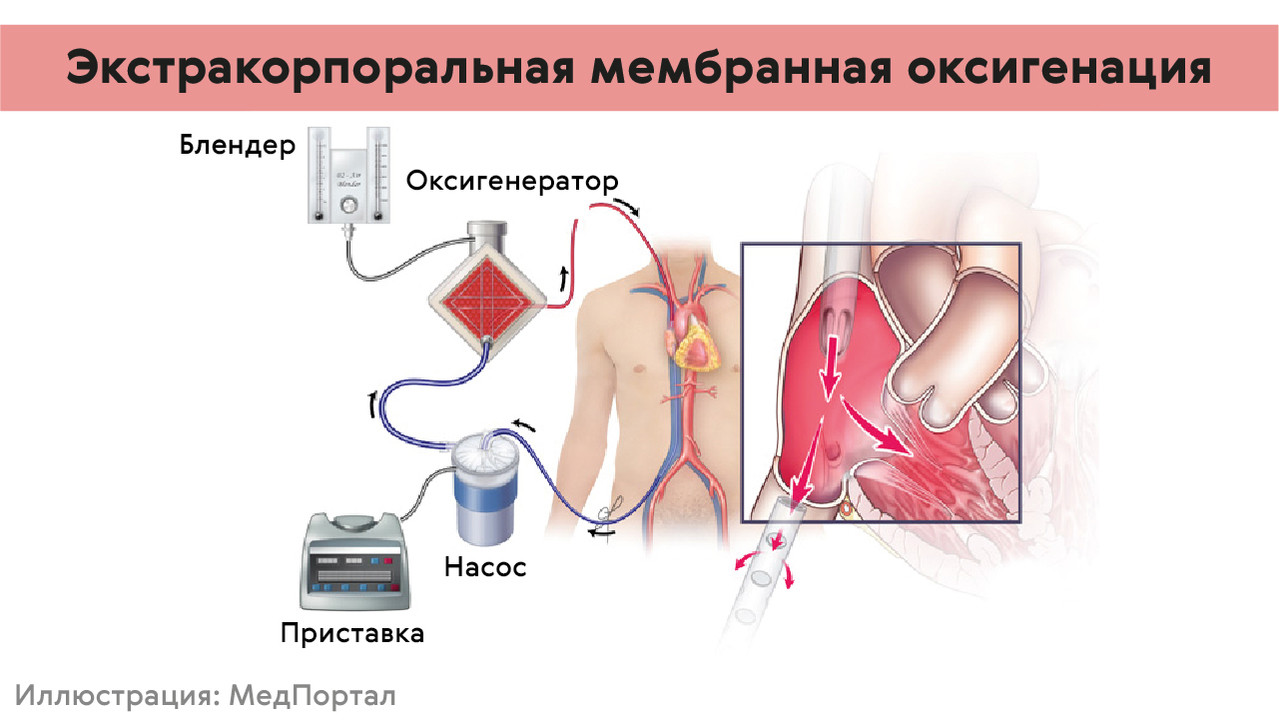 Рисунок 3. ЭКМО – Экстракорпоральная мембранная оксигенация. Источник: МедПортал по consultqd.clevelandclinic.org
Рисунок 3. ЭКМО – Экстракорпоральная мембранная оксигенация. Источник: МедПортал по consultqd.clevelandclinic.org
Можно ли вылечить пневмонию дома?
Лечение пневмонии почти всегда является амбулаторным – то есть проводится в домашних условиях, без госпитализации. При амбулаторном лечении важно, чтобы оно проходило под контролем медика. Нужно прийти на прием к врачу общей практики, терапевту или пульмонологу, чтобы он назначил лечение.
Воспаление легких можно лечить дома, если симптоматическое лечение (прием жаропонижающих, обезболивающих, муколитических препаратов) дает хороший эффект. Еще одно условие – у человека нет дыхательной недостаточности. Можно проверить, достаточно ли кислорода поступает с дыханием, с помощью пульсоксиметра, специального датчика. Также можно оценить частоту дыхания. Если человек делает 20 или больше вдохов в минуту в состоянии покоя, это тревожный признак. При острой дыхательной недостаточности человек делает больше 24 вдохов в минуту.
Важно! Если терапевт разрешает лечиться амбулаторно, нужно строго выполнять его рекомендации и назначения: вовремя принимать лекарства, следить за самочувствием, пить больше жидкости, соблюдать постельный режим.
Лечить пневмонию дома нежелательно людям, находящимся в группе риска. Госпитализация рекомендована:
- пожилым людям,
- маленьким детям,
- беременным женщинам,
- людям с хроническими заболеваниями.
Осложнения
Риск осложнений при воспалении легких зависит и от эффективности лечения, и от общего состояния здоровья. Он выше, если у человека есть хронические заболевания органов дыхания или сердечно-сосудистой системы, эндокринные болезни, если человек курит. Осложнения могут быть легочными (затрагивают органы дыхания) и внелегочными (затрагивают другие органы). К легочным осложнениям пневмонии относят:
- одышку, развитие острой дыхательной недостаточности, гипоксии (кислородного голодания организма);
- плеврит – воспаление из-за скопления жидкости в плевральной полости;
- абсцесс легкого – образование гноя;
- ателектаз – резкое уменьшение объема легкого из-за спадания его тканей.
К внелегочным осложнениям относят:
- Заболевания сердца – миокардит (воспаление тканей сердечной мышцы), перикардит (воспаление с фиброзными изменениями), эндокардит (воспаление эндокарда).
- Вторичный менингит – развивается, если инфекция поражает ткани головного или спинного мозга.
- Инфекционно-токсический шок – развивается как реакция на токсины, если бактерии попадают в кровоток, сопровождается полиорганной недостаточностью.
- ДВС-синдром – образование тромбов и массивное кровотечение из-за нарушений работы противосвертывающей и свертывающей систем крови.
Лечение пневмонии должно предполагать оценку риска осложнений и их профилактику. Для этого может использоваться расширенная антибактериальная терапия, кардиопротекторные, противотромбозные и другие препараты.
Профилактика пневмонии
Есть несколько способов снизить риск воспаления легких:
- Вакцинация. Защититься от воспаления легких помогают прививки от пневмококковой инфекции и гриппа, новой коронавирусной инфекции.
- Меры безопасности и гигиена. Они особенно важны в периоды сезонных эпидемий. Нужно мыть руки чаще, стараться меньше контактировать с заболевшими людьми, при необходимости использовать средства защиты (медицинские маски, перчатки).
- Правильное лечение. Пневмония часто становится осложнением острых респираторных вирусных инфекций. Для ее профилактики необходимо эффективное лечение ОРВИ: нужно вовремя обращаться к терапевту и выполнять его рекомендации.
- Укрепление здоровья. Важно отказаться от вредных привычек: не курить, уменьшить употребление алкоголя. Укрепление иммунитета, физическая активность, правильное питание помогут снизить риск воспаления легких.
Заключение
Лечение пневмонии может проводиться амбулаторно, дома, но важно, чтобы его назначал и контролировал терапевт. Если воспаление легких протекает в тяжелой форме, с осложнениями или если риск осложнений повышен, понадобится госпитализация. Пневмония может быть опасной, и поэтому при ее лечении необходимо соблюдать все рекомендации врачей.
Источники
- Msdmanuals. Внебольничная пневмония.
- Министерство здравоохранения Российской Федерации. Клинические рекомендации. Внебольничная пневмония у взрослых. – 2019
- Healthline. Pneumonia: Symptoms, Causes, Treatment, and More.
Источник
Пневмония – это острое инфекционное заболевание, при котором воспалительный процесс развивается в легочной ткани. Часто воспаление легких протекает тяжело, с выраженной интоксикацией.
В Юсуповской больнице пульмонологи применяют инновационные методы диагностики и лечения пневмонии. Обследование пациентов проводят с использованием современной аппаратуры ведущих фирм мира. Доктора и кандидаты медицинских наук, врачи высшей категории, работающие в клинике терапии, являются ведущими специалистами в лечении заболеваний органов дыхания.
Варианты течения
Различают следующие виды воспаления легких:
внебольничная пневмония (приобретенная вне лечебного учреждения);
госпитальная пневмония (приобретенная в лечебном учреждении);
аспирационная пневмония;
воспаление легких у пациентов с тяжелыми дефицитами иммунитета (ВИЧ-инфекция, врожденный иммунодефицит, медикаментозная иммуносупрессия).
Легкое течение пневмонии характеризуется невыраженными симптомами интоксикации, субфебрильной температурой тела, отсутствием дыхательной недостаточности и нарушения гемодинамики. Инфильтрация локализуется в пределах одного сегмента легких, лейкоциты от 9,0 до 10,0 ×10 9/л, у пациента нет сопутствующих заболеваний.
При средней степени тяжести пневмонии симптомы интоксикации выражены умеренно, температура тела повышается до 38 градусов, частота дыхательных движений не больше 22 в минуту, частота сердечных сокращений до 100 ударов в минуту. Легочной инфильтрат расположен в пределах 1-2 сегментов.
Для тяжелого течения воспаления легких характерны выраженные признаки интоксикации. У пациента температура тела выше 38 градусов, имеет место дыхательная недостаточность II – III степени и нарушения гемодинамики. На рентгенограмме определяется двусторонняя пневмоническая инфильтрация, патологический процесс быстро прогрессирует. Заболевание осложняется плевральным выпотом, абсцедированием легочной ткани, ДВС-синдромом, сепсисом.
Диагностика
Пневмония развивается как самостоятельная патология или после перенесенных вирусных заболеваний. Она характеризуется острым началом, повышением температуры тела, кашлем со слизисто-гнойной мокротой.
Во время физикального обследования врачи выявляют следующие признаки пневмонии:
укорочение перкуторного звука над зоной инфильтрации;
ослабленное, жесткое или бронхиальное дыхание;
крепитацию;
влажные мелкопузырчатые хрипы.
В крови определяется лейкоцитоз и палочкоядерный сдвиг, на рентгенограмме – наличие легочной инфильтрации.
Пульмонологи Юсуповской больницы применяют следующие методы диагностики пневмонии:
рентгенографию органов грудной клетки в двух проекциях;
мультиспиральную томографию;
общий анализ крови;
общий анализ мокроты;
бактериоскопию мазка мокроты с окраской по Грамму;
определение чувствительности микроорганизмов к антибиотикам.
К дополнительным диагностическим мероприятиям относятся:
определение мочевины, креатинина и электролитов крови;
анализ мокроты на микобактерию туберкулеза;
исследование газового состава крови;
спирометрия.
Лечение
Не осложненную пневмонию, имеющую легкое течение, лечат амбулаторно. Сразу же после установки диагноза назначают антибактериальную терапию. Пациентам молодого возраста, не имеющим сопутствующей патологии, назначают амоксициллин, макролиды (спирамицин, азитромицин), кларитромицин для приема внутрь.
Лицам среднего и пожилого возраста с факторами риска (нарушение иммунитета, курение), имеющим сопутствующие заболевания, показаны цефалоспорины II-III поколения (цефалексин), макролиды (ципрофлоксацин), доксициклин. Им может проводиться монотерапия респираторными фторхинолонами.
Для улучшения дренажной функции бронхов применяют амброксол, карбоцистеин. Пациентам рекомендуют обильное потребление жидкости, дыхательную гимнастику, фитотерапевтические препараты.
При пневмонии врачи клиники терапии назначают целый ряд физиотерапевтических процедур. Ингаляции проводят с помощью ультразвуковых ингаляторов или небулайзеров. При этом используют растворы антибиотиков, гормональных препаратов, муколитиков. После ингаляций мокрота становится менее вязкой, снимается спазм бронхов.
Электрофорез с использованием антибиотиков и отхаркивающих препаратов проводят сразу же после снижения температуры тела. УВЧ-терапия обладает иммуностимулирующим эффектом. Магнитотерапия оказывает противовоспалительное и бронхолитическое действие.
Под воздействием массажа улучшается кровоток и лимфообращение. Улучшается дренаж бронхов, что способствует отхождению мокроты. Лечебная физкультура улучшает дыхание, разжижает мокроту, способствует рассасыванию очагов воспаления. Физические упражнения обязательно дополняются дыхательными.
Если в течение 3-4 дней состояние пациента не улучшается, температура тела не снижается или нарастает, показано проведение госпитализации.
Сроки лечения
Существуют определенные стандарты, соответствующие международным нормам, которыми руководствуются врачи-пульмонологи Юсуповской больницы в лечении пневмонии. Их необходимо знать, чтобы понимать, сколько дней лечится пневмония. Срок лечения воспаления легких зависит от нескольких факторов:
- природы возбудителя заболевания;
- степени тяжести;
- реакции на антибактериальную терапию;
- общего состояния организма больного.
Срок лечения пневмонии у взрослых с тяжелой степенью заболевания может быть довольно длительным, пациенту требуется госпитализация. Помещение больного в стационар необходимо в следующих случаях:
если пациент старше 65 лет;
систолическое и/или диастолическое давление снижено, достигает критической отметки;
уровень мочевины в крови превышает 7 ммоль/л;
у больного имеются признаки нарушения сознания.
Каждый из факторов оценивается в один балл. Ноль баллов означает возможность проведения лечения амбулаторно, от одного до трех баллов – больному требуется госпитализация. Лечение в условиях стационара необходимо пациентам при следующих состояниях:
нарушение сознания;
наличие тяжелых сопутствующих заболеваний;
сильное обезвоживание;
острая дыхательная недостаточность;
гнойная мокрота;
высокая температура тела;
сильная интоксикация организма;
двусторонний воспалительный процесс (двусторонняя пневмония).
Сколько будет длиться лечение в стационаре, решает специалист, оценивая общее состояние больного и эффективность терапии.
В стационаре
Как правило, близкие больного обеспокоены не только тем, сколько болеют воспалением легких, но и длительностью наиболее опасного периода. Специалисты Юсуповской больницы выделяют первые три-четыре дня от начала лечения. Больным с интоксикацией и лихорадкой назначается постельный режим. Для профилактики застоя в легких и развития пролежней пациент должен вставать минимум на 20 минут. Непродолжительные прогулки рекомендуются больным после того, как температура тела придет в норму.
Как долго лечить воспаление легких решает врач-пульмонолог, в зависимости от результатов проведенной медикаментозной терапии и эффективности вспомогательных мероприятий.
Пациенту рекомендуется обильное питье минеральной негазированной воды, травяных чаев, соков, морсов. Рацион питания в период болезни должен состоять из легких супов, фруктов, блюд из рыбы и мяса, приготовленных на пару.
Амбулаторно
Антибактериальная терапия, которая проводится в амбулаторных условиях, продолжается от 7 до 10 дней. Лечение прекращается после того, как нормализуется температура тела и физикальные данные. Допустимыми остаточными явлениями считаются:
- покашливание;
- жесткое дыхание при аускультации;
- небольшой субфебрилитет.
О полном выздоровлении можно говорить при отсутствии у больного кашля, нормализации температуры тела, восстановлении спокойного и свободного дыхания, отсутствии на рентгенограмме признаков воспалительного процесса. Как правило, лечение продолжается 3 недели, однако последующие 6 месяцев больному необходимо находится под наблюдением лечащего врача.
Процесс выздоровления может длиться в 2 раза дольше, если пациент страдает тяжелыми хроническими патологиями, врожденными заболеваниями, вторичным иммунодефицитом.
Чем раньше выявлена патология, тем короче и эффективнее курс лечения. При появлении первых тревожных симптомов необходимо обратится за медицинской помощью в специализированную клинику, занимающуюся проблемами верхних дыхательных путей.
Для лечения пневмонии и других патологий верхних дыхательных путей в Юсуповской больнице применяются инновационные методики, позволяющие победить болезнь в кратчайшие сроки. Медикаментозная терапия проводится с применением наиболее эффективных и безопасных препаратов с минимальным спектром побочных действий.
Записаться на прием к специалисту и узнать условия госпитализации можно по телефону клиники.
Источник
