Воспаление легких с отеком последствия
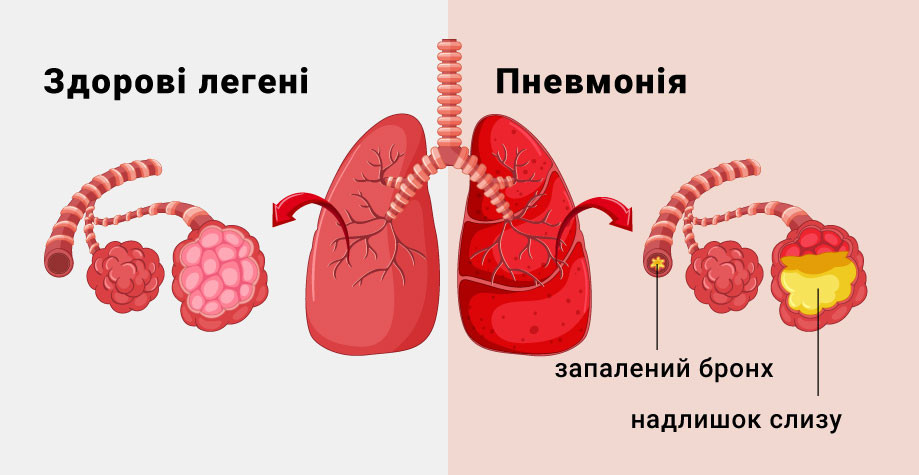
Пневмония – это острое инфекционное заболевание, характеризующееся поражением паренхимы лёгких. Осложнения после воспаления лёгких у взрослых встречаются в случае несвоевременно начатой бактериальной терапии, тяжёлом клиническом течении и высокой степени патогенности микробного агента. Для их диагностики в Юсуповской больнице используют современные аппараты ведущих европейских, американских и японских производителей, инновационные методики лабораторной диагностики и оценки функционального состояния дыхательной и сердечно-сосудистой системы.
Осложнения после пневмонии у взрослых можно предотвратить. Пульмонологи клиники терапии применяют европейские стандарты лечения воспаления лёгких, используют зарегистрированные в РФ препараты, обладающие высокой эффективностью и минимальным спектром побочных эффектов. Физиотерапевтические процедуры, массаж и лечебная физкультура улучшают дренажную функцию бронхов, разжижают мокроту, повышают общую и местную сопротивляемость.
Осложнения у взрослых
Наиболее часто при пневмонии развиваются внутрилегочные деструктивные процессы и плевральные осложнения. Гнойные осложнения пневмонии у взрослых возникают в том случае, если воспаление лёгких вызывают стафилококки, синегнойная палочка, отдельные виды стрептококков, гемофильная палочка, клебсиелла. На месте клеточных инфильтратов могут образоваться буллы (образования в виде воздушных пузырьков) и абсцессы. Нагноение легочной ткани сопровождается высокой температурой, признаками интоксикации, нейтрофильным лейкоцитозом. Опорожнения гнойника происходит или в бронх, вызывая сильный кашель с отхождением гнойной мокроты, или в плевральную полость.
Довольно часто развиваются следующие плевральные осложнения после воспаления лёгких:
- синпневмонический плеврит;
- метапневмонический плеврит;
- пиопневмоторакс.
Синпневмонический плеврит возникает при пневмониях, вызванных пневмококком, гемофильной палочкой типа β, стафилококком, псевдомонадами. В большинстве случаев выпот определяется только в косно-диафрагмальном синусе, но иногда занимает всю плевральную полость. При пневмококковом плеврите экссудат жидкий, с хлопьями фибрина. Если воспаление плевры вызывает гемофильная палочка, образуется геморрагический выпот. При стафилококковом плеврите гной сливкообразный.
Метапневмонический плеврит развивается при пневмококковой инфекции. Выпот в плевральной полости появляется через 1-2 дня нормальной температуры. Пациенты жалуются на общую слабость, отсутствие аппетита, у них до 40-41оС повышается температура тела.
Пиопневмоторакс развивается при прорыве абсцесса или буллы в плевральную полость. У пациентов появляется резкая боль в грудной клетке, нарушается дыхание, развивается дыхательная недостаточность. При накоплении воздуха в плевральной полости происходит смещение средостения в здоровую сторону.
Дыхательная недостаточность является грозным осложнением пневмонии. Различают следующие классические признаки дыхательной недостаточности:
- проявления гипоксемии (недостаточного содержания кислорода в крови);
- симптомы гиперкапнии (низкого содержания углекислоты в артериальной крови);
- одышка;
- синдром слабости и утомления дыхательной мускулатуры.
Наиболее распространённым осложнением пневмонии является хронический бронхит. Он сопровождается постоянным раздражение бронхов, сухим, травмирующим кашлем. С течением времени хронический бронхит может перетекать в бронхиальную астму. Это заболевание, характеризующееся приступами удушья. При тяжёлых формах пневмонии может развиться инфаркт лёгкого. После его разрешения образуется фиброз легочной ткани. Он представляет собой разросшуюся соединительную ткань. Она гораздо плотнее паренхимы лёгкого и не может выполнять дыхательной функции.
Дисбактериоз развивается вследствие подавления антибиотиками нормальной микрофлоры кишечника и усиленного роста патогенных микроорганизмов. При приёме больших доз антибактериальных препаратов может развиться нарушение секреторной функции печени и поджелудочной железы. Врачи Юсуповской больницы при назначении антибиотиков не превышают допустимых доз и рекомендованных сроков лечения, назначают больным пневмонией нетоксичные антибиотики.
После воспаления лёгких всегда отмечается ослабление иммунитета. Для восстановления защитных сил организма врачи назначают иммуномодулирующие препараты, витамины, микроэлементы. После полного выздоровления пациентам рекомендуют больше времени проводить на свежем воздухе, избегать контактов с больными гриппом и острыми респираторно-вирусными заболеваниями, не переохлаждаться.
Лечение осложнений
Пациентов с осложнениями воспаления лёгких госпитализируют в клинику терапии или отделение реанимации и интенсивной терапии. При необходимости хирургического лечения их переводят в отделения торакальной хирургии клиник-партнёров. Консервативная терапия абсцесса лёгкого включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты.
Сразу же после установки диагноза пациенту назначают антибактериальные и иммуномодулирующие препараты, проводят дезинтоксикационную терапию. Для детоксикации в Юсуповской больнице применяют плазмаферез. Если естественного дренирования недостаточно, проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков. В полость абсцесса вводят антибиотики. Если гнойная полость расположена на периферии лёгкого, прибегают к трансторакальной пункции. При низкой эффективности консервативной терапии выполняют резекцию лёгкого (удаляют его часть).
Лечение пиопневмоторакса проводят в условиях отделений торакальной хирургии клиник-партнёров. Пациентам с острой и осложнённой формой заболевания экстренно проводят плевральную пункцию для эвакуации воздуха и снятия напряжённого пневмоторакса, после чего дренируют плевральную полость и проводят активную аспирацию гноя. При небольших закрытых гнойных полостях повторные промывания полости плевры растворами антибактериальных препаратов сочетают с активным аспирационным дренированием.
Пациентам назначают инфузионную терапию, проводят экстракорпоральную детоксикацию (плазмаферез), оксигенотерапию, вводят сердечные гликозиды и кортикостероиды. Одновременно применяют пассивную и активную иммунизацию, проводят иммунокоррекцию. При наличии открытого бронхоплеврального сообщения интраплеврально вводят йодолипол и йодинол, проводят временное закрытие бронха поролоновой губкой в процессе бронхоскопии. В случае неэффективности дренирования в течение нескольких суток прибегают к оперативному вмешательству.
Для лечения дыхательной недостаточности при пневмонии врачи Юсуповской больницы назначают комплексную терапию, направленную на восстановление бронхиальной проходимости. Пациентам назначают бронхолитические, муколитические и отхаркивающие средства, проводят кислородную терапию. При наличии показаний в отделении реанимации и интенсивной терапии проводят искусственную вентиляцию лёгких с помощью стационарных и переносных аппаратов ИВЛ экспертного класса.
Важными составляющими комплексной терапии дисбактериоза после пневмонии являются:
- соблюдение диеты (в рацион включают кисломолочные продукты, обогащённые живыми бифидобактериями);
- подавление патогенной микрофлоры антибиотиками или бактериофагами;
- применение препаратов, нормализующих состав микрофлоры кишечника (бифиформ, бифидумбактерин, бификол, хилак, линекс).
Записаться на приём к пульмонологу можно по телефону. Врачи Юсуповской больницы применяют индивидуальные схемы лечения воспаления лёгких, дифференцировано подходят к тактике ведения пациентов с осложнениями пневмонии. Все сложные случаи обсуждаются на заседании экспертного Совета с участием профессоров и врачей высшей категории.
Источник

Пневмония – это острое инфекционное воспаление легких, которое может наблюдается у пациентов разных возрастов и представляет собой совокупность патологических процессов, которые развиваются в легочной ткани.
Классификация
В настоящее время существует большое разнообразие различных классификаций воспаления легких, основанных на этиологии, клинико-патоморфологических признаках, по течению заболеваемости, клинической картине и т.д.
В зависимости от расположения патологического процесса рассматривают очаговую, полисегментарную, долевую, нижнедолевую пневмонию, правостороннюю или левостороннюю. Поражение легочной ткани может быть односторонним и двусторонним. Бактериальная, вирусная, крупозная пневмония указывают на причину развития патологического процесса.
В наши дни существуют следующие формы пневмонии:
- внебольничная приобретенная или домашняя;
- внутрибольничная или нозокомиальная;
- на фоне иммунодефицитных состояний;
- типичные и атипичные пневмонии.
Возможно деление заболеваний на первичные (приобретенные пациентом до обращения к врачу) и вторичные (которые развились как осложнение на фоне сложного оперативного лечения, пребывания на искусственной вентиляции легких или проходили курс агрессивной терапии).
Большое значение имеет разделение пневмоний по сложности протекания процесса, которая позволяет выделить пациентов, нуждающихся в проведении интенсивного лечения.
Этиология и патогенез
Развитию пневмонии зачастую предшествует попадание в организм грамотрицательной и условно-патогенной микрофлоры, пневмоцистоза, цитомегаловируса, нокардия, и грибов (в частности, аспергилла). В возникновении внебольничных пневмоний ведущую роль играют пневмококки, стрептококки, стафилококки, гемофильная палочка, атипичными возбудителями являются микоплазмы, легионеллы, хламидии.
Большую роль в патогенезе воспаления легких играет снижение иммунитета первичной и вторичной формы. К этой категории относятся пациенты с различного рода новообразованиями, с аутоиммунными патологиями, больные, которые получают лучевую, химиотерапию, иммуносупрессивную терапию.
В развитии пневмонии большую роль играют факторы риска:
- хроническая обструктивная болезнь легких;
- заболевания сердца и кровеносной системы;
- нарушение функции пищеварительного тракта;
- злоупотребление снотворными;
- эпилепсия;
- травмы мозга;
- алкогольная интоксикация;
- курение;
- превышение допустимой дозы наркоза, наркотических препаратов.
Во всех перечисленных случаях может произойти аспирация содержимого ротоглотки и пищеварительного тракта, в котором содержится большое количество различной микрофлоры.
Повышают вероятность развития заболевания резкое похолодание в теплое время, холодные сезоны года, преклонный возраст, послеоперационный период. Часто воспаление легких развивается у пациентов, находящихся на искусственной вентиляции легких более 24 часов.
В развитии воспаления легких значительную роль играют вирусные инфекции. Пневмония развивается на фоне отсутствия надлежащего лечения при заражении парагриппом, гриппом А, В, С, аденовирусами, коронавирусами и др. Причины пневмонии могут быть обусловлены тесным контактом с птицами и грызунами.
В настоящее время выделяют четыре патологических механизма, вызывающих развитие пневмонии:
- всасывание секрета носоглотки (один из основных факторов появления воспаления легких);
- вдыхание воздуха, содержащего возбудителя (например, при нахождении с больным человеком в одном помещении);
- распространение путем транспортировки кровью патогенных микроорганизмов из внелегочного очага инфекции;
- переход патогена из инфицированных соседних органов, а также заражение извне через проникающие ранения грудной клетки.
Клинические проявления
Симптоматика пневмоний во многом зависит от характера возбудителя и состояния организма пациента на момент заражения. Пневмония характеризуется различным сочетанием бронхолегочных и внелегочных симптомов.
Симптомы пневмонии:
- кашель;
- затрудненное дыхание и одышка;
- боль в груди;
- пониженное давление;
- тахикардия;
- общая слабость;
- мышечная боль;
- лихорадка;
- спутанность сознания;
- симптомы менингита;
- отхождение мокроты (слизистой, слизисто-гнойной, редко – кровянистой).
При физикальном обследовании определяется притупление перкуторного звука, ослабление везикулярного и бронхиального дыхания, крепитация, шум трения плевры.
О тяжести заболевания можно судить по таким симптомам пневмонии как: степень дыхательной недостаточности, выраженность явлений интоксикации, декомпенсация сопутствующих заболеваний и наличие осложнений.
Осложнения
Неблагоприятные последствия пневмонии наблюдаются не только в поражении дыхательной системы и повреждении легочной ткани, но и в поражении других органов и систем.

Часто развиваются такие осложнения как:
- Рубцы на легких
- Парапневмонический плеврит
- Гнойный плеврит
- Абсцесс легкого
- Гнойный распад паренхимы легкого
- Острая дыхательная недостаточность
- Отек легких
- Септический шок
- Полиорганная недостаточность
- Ателектазы
- Менингит
- Абсцессы головного мозга и печени
- Патологии сердца
- Воспаление почек
- Острый отек легких с диффузной инфильтрацией и др.
Пневмония – очень опасное заболевание. При несвоевременном лечении последствия пневмонии могут привести к серьезным осложнениям, известны случаи летального исхода.
Диагностика
Обязательным этапом в диагностике пневмонии является установление этиологии развития воспаления по клиническим и эпидемиологическим данным.
Диагностика пневмонии требует ряд лабораторных исследований:
- биохимический анализ;
- исследование уровня С-реактивного белка;
- коагулограмма;
- окрашивание мазка мокроты по Граму;
- бактериоскопия;
- бакпосев мокроты;
- посев крови;
- ПЦР-диагностика;
- развернутый ОАК с качественным и количественным определением состава крови;
- определение антител к антигенам разных возбудителей в сыворотке крови;
- микробиологическое исследование плевральной жидкости;
- газовый состав крови;
- экспресс-тесты по выявлению пневмококковой и легионеллезной антигенурии.
Немаловажную роль в постановке диагноза играет инструментальная диагностика: рентгенография легких, фибробронхоскопия, компьютерная томография, пульсоксиметрия, трансторакальное ультразвуковое исследование грудной полости, ЭКГ.
При постановке диагноза врач-пульмонолог должен исключить вероятность схожих по симптоматике заболеваний: тромбоэмболии легочной артерии, хронических неспецифических заболеваний легких, вирусных инфекций, туберкулеза, онкологических заболеваний, интерстициальных заболеваний легких, инфаркта и ушиба легкого, заболеваний сердца и сосудов и других патологий.
Лечение
Лечение пневмонии предполагает наблюдение больного в условиях стационара. Особенно важна такая терапия для больных с тяжелым течением заболевания, при подозрении на осложнения, если признаки пневмонии указывают на двустороннее поражение, при серьезных сопутствующих заболеваниях. Обязательной госпитализации подлежат дети и пожилые пациенты.
Лечение пневмонии необходимо начинать сразу при поступлении больного. Основу терапевтических мероприятий составляет курс антибактериальных препаратов с учетом чувствительности патогена. При получении бактериологических данных диагностики лечение корректируют с учетом этиотропных данных и при недостаточной эффективности проводимой терапии.
При выборе антибактериальных препаратов учитываются тип патогена, степень тяжести заболевания, возможные противопоказания, аллергологический анамнез.
Лечебные мероприятия могут включать:
- противовирусную терапию;
- антибактериальную терапию;
- респираторную поддержку;
- экстракорпоральную мембранную оксигенацию;
- назначение иммуноглобулинов, иммуностимуляторов, глюкокортикостероидов, мукоактивных средств.
Контроль излеченности
Как правило, выздоровление наступает в период до 4 недель. Клиническим критерием выздоровления считается нормализация показателей физического состояния пациента, исчезновение очагов воспаления при рентгенологическом и внешнем обследовании, возвращение к нормальным показателям состава крови.
Однако, иногда динамика клинических проявлений выздоровления не соответствует рентгенологической картине. Для полной регенерации паренхимы легкого может потребоваться до 6 месяцев. В этот период больной должен находиться под наблюдением врача и регулярно посещать врача-пульмонолога.
Профилактика и вакцинация
Наиболее эффективная профилактика пневмонии – пневмококковая и гриппозная вакцинация. Педиатры рекомендуют вакцинировать детей от пневмококковой инфекции, начиная с шестинедельного возраста. Современные препараты рассчитаны и для прививки взрослых пациентов. Пневмококковые вакцины бельгийского, французского и американского производства легко переносятся и не вызывают осложнений.
Важными профилактическими мероприятиями являются:
- укрепление иммунитета;
- ведение активного, здорового образа жизни;
- физическая активность;
- рациональное и полноценное питание;
- адекватное лечение вирусных заболеваний и бактериальных инфекций;
- качественная уборка жилища.

Автор статьи:
Заведующая терапевтическим отделением на Оболони, врач-терапевт высшей категории, пульмонолог первой категории

Эксперт по направлению:
Врач-пульмонолог, аллерголог высшей категории, кандидат медицинских наук
Какой врач лечит пневмонию?
Пневмония – это серьезное заболевание, которое требует тщательной диагностики и лечения. Быстрота выздоровления напрямую зависит от правильно поставленного диагноза, выявления причин воспалительного процесса, общего состояния пациента и квалификации пульмонолога.
Пройти качественное лечение пневмонии в Киеве вы можете в филиалах клиники МЕДИКОМ, расположенных в районах Оболони и Печерска. Записаться на консультацию вы можете у оператора колл-центра, позвонив по телефонам, указанным на сайте.

Гришило Антон Павлович
Врач-пульмонолог, аллерголог высшей категории, кандидат медицинских наук

Лысак Юлия Владимировна
Заведующая терапевтическим отделением на Оболони, врач-терапевт высшей категории, пульмонолог первой категории
Отзывы
06.10.2020 04:59
Алексей
Я искал информацию о последствиях пневмонии. Здесь в статье не нашел. Что остается в легких после лечения пневмонии?
17.07.2020 04:06
Кичибалов
Было очень полезно, мне было ничего не известно о этой болезни. Мне поставили такой диагноз. Стали лечить, стало лучше. Я из Туркменистана. Спасибо вам большое за информацию.
16.01.2020 16:05
Анна Алексеевна
Полезная информация, спасибо.
10.01.2020 20:45
Антон
Хорошая статья. По собственному опыту скажу, что профилактические мероприятия необходимы всегда, особенно если есть предрасположенность к частым пневмониям.
Показать еще 1
Всего 4 отзывов
оставить отзыв
Источник
