Воспаление легких у ребенка в утробе

Внутриутробная пневмония – воспаление легочной ткани, возникшее антенатально, сопровождающееся развитием клинических проявлений в первые 72 часа жизни ребенка. Проявляется выраженной дыхательной недостаточностью, явлениями респираторного дистресс-синдрома, интоксикацией, неврологическими нарушениями вследствие отека мозга и др. Внутриутробная пневмония диагностируется рентгенологически, лабораторные исследования позволяют выявить конкретного возбудителя инфекции. Показана этиотропная терапия (антибиотики, противовирусные препараты и др.), кислородотерапия, коррекция симптомов полиорганной недостаточности.
Общие сведения
Внутриутробная пневмония – одна из наиболее часто встречающихся патологий в структуре внутриутробных инфекций. Примерно 30% всех внутриутробных пневмоний протекает в виде локализованных форм, в остальных случаях воспаление легких у новорожденных возникает в рамках генерализованной внутриутробной инфекции. В настоящее время внутриутробные пневмонии продолжают представлять опасность. Средний показатель заболеваемости – около 2 случаев на 1000 новорожденных, также на долю заболевания приходится до 80-90% младенческой смертности. Отдельный акцент делается на внутриутробной пневмонии, вызванной условно-патогенной флорой. Во-первых, оппортунистическим микроорганизмам, как правило, не уделяется должного внимания. Во-вторых, именно они часто остаются резистентными к терапии.
Внутриутробная пневмония остается актуальной проблемой современной педиатрии. Даже будучи успешно вылеченной, болезнь наносит серьезный удар по детскому иммунитету. Впоследствии любая простуда легко может осложняться пневмонией. Если диагностика была запоздалой, высок риск развития осложнений, опасных для жизни (плеврит, сепсис и др.). Часто у детей, перенесших внутриутробную пневмонию, развивается спаечный процесс в плевре, что ведет к хронической дыхательной недостаточности с неизбежной инвалидностью.
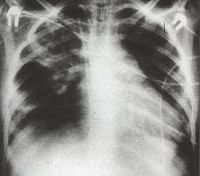
Внутриутробная пневмония
Причины внутриутробной пневмонии
Внутриутробная пневмония одинаково часто вызывается бактериями и вирусами, реже – бактериально-вирусными ассоциациями и грибами. Бактерии, наиболее часто являющиеся причинами инфекции, – стрептококк, стафилококк, энтерококк, кишечная палочка, микоплазма и др. Вирусная внутриутробная пневмония развивается, как правило, при участии вирусов TORCH-группы, вирусов гриппа и др. Грибковая этиология связана с грибами рода Candida. Особую роль играют ИППП, которые также могут быть причиной заболевания. Встречается также врожденная сифилитическая пневмония.
Помимо причин заболевания, существует множество факторов риска, способствующих развитию внутриутробной пневмонии. Отдельно выделяют факторы риска со стороны матери и со стороны плода. К акушерско-гинекологическим патологиям, повышающим вероятность развития заболевания, относятся аборты и выкидыши в анамнезе женщины, патологии родов, гестозы и хронические заболевания малого таза, в том числе вследствие широкого применения внутриматочных контрацептивов. К факторам риска со стороны плода относится недоношенность и низкая масса ребенка при рождении, воспалительные процессы в плаценте и фетоплацентарная недостаточность.
Существует два пути заражения плода – восходящий и гематогенный. Первый из них подразумевает наличие у матери инфекции внутренних половых органов, чаще бактериальной природы. Гематогенный путь инфицирования – это трансплацентарное проникновение возбудителя через пупочную вену в кровь плода, характерное в большей степени для внутриутробной пневмонии вирусной этиологии. Независимо от ворот инфекции, микроорганизм попадает в кровь плода и уже оттуда достигает легочной ткани. Поскольку в утробе матери ребенок не дышит воздухом, инфекционный агент остается в тканях бессимптомно до момента родов. С первых вдохом кровоснабжение в легких резко возрастает. Именно этот момент является пусковым, и внутриутробная пневмония начинает проявляться клинически.
Классификация внутриутробных пневмоний
Этиологически выделяют бактериальную, вирусную и грибковую внутриутробную пневмонию, иногда встречаются бактериально-вирусные инфекции. По степени тяжести заболевание делится на легкую, средней тяжести и тяжелую формы. В зависимости от момента заражения внутриутробная пневмония бывает врожденной и интранатальной, когда инфицирование происходит в момент прохождения плода по родовым путям. Течение заболевания может быть острым и затяжным, с осложнениями и без. Различают легочные осложнения в виде пневмоторакса, ателектаза, абсцедирования легкого, а также внелегочные осложнения, основными из которых являются менингит, поражение оболочек сердца и сепсис. Отдельно выделяют 3 степени дыхательной недостаточности.
Симптомы внутриутробной пневмонии
Ведущий симптом в клинике заболевания – выраженная дыхательная недостаточность, требующая кислородной поддержки новорожденного (кислородная маска, ИВЛ). Развивается с первых часов жизни. Визуально внутриутробная пневмония проявляется вялостью ребенка вследствие интоксикации, разлитым цианозом, «мраморными» кожными покровами. Заметно западение грудины, при физикальном осмотре педиатр диагностирует тахикардию, ослабленное дыхание и хрипы в легких. Характерны приступы апноэ. Уровень гипертермии зависит от степени тяжести, у недоношенных детей может наблюдаться пониженная температура тела.
Часто развиваются осложнения со стороны легких, такие как пневмоторакс, ателектаз легкого, респираторный дистресс-синдром, абсцессы легкого, сепсис. Внутриутробная пневмония редко встречается как локализованное заболевание. В связи с этим всегда имеются другие, внелегочные симптомы внутриутробных инфекций: со стороны нервной, сердечно-сосудистой, пищеварительной системы, органов слуха и зрения. У недоношенных детей заболевание протекает тяжелее, вероятность осложнений всегда выше.
Неврологическая симптоматика представлена запрокидыванием головы назад, повышением или снижением мышечного тонуса. Среди осложнений – менингит, который особенно часто встречается при микоплазменной внутриутробной пневмонии. Неврологические расстройства связаны в первую очередь с отеком мозговых оболочек, причиной которого является дыхательная недостаточность. Примерно у половины заболевших детей диагностируются гастроинтестинальные нарушения, в частности, срывания и позывы на рвоту, метеоризм, парез кишечника. Таким образом, при внутриутробной пневмонии речь часто идет о полиорганной недостаточности, основные причины которой – генерализация инфекции и общее нарушение кровообращения.
Диагностика внутриутробной пневмонии
Дыхательная недостаточность легко выявляется при физикальном осмотре ребенка. На рентгенограмме легких заметно усиление легочного рисунка, перибронхиальные изменения, многочисленные очаги инфильтрации легочной ткани. Изменения на рентгенограмме сохраняются до месяца с момента начала острой фазы внутриутробной пневмонии. В тяжелых случаях инфекции возможно отсутствие признаков заболевания по данным рентгенографии легких в течение первых трех дней.
Лабораторная диагностика внутриутробной пневмонии включает общий и биохимический анализ крови, мазок из зева на флору, микробиологическое исследование трахеобронхиального аспирата, анализ отделяемого из полости носа. Анализ крови позволяет выявить признаки воспалительного процесса, анемию разной степени, гипербилирубинемию и др. Обязательно проводятся серологические исследования (ИФА-диагностика) для обнаружения различных классов антител к конкретным возбудителям. В отношении диагностики вирусной этиологии внутриутробной пневмонии эффективен метод ПЦР. Необходимо выявление первичного очага инфекции у матери.
Лечение внутриутробной пневмонии
Лечение проводится в отделении интенсивной терапии или реанимации новорожденных. В зависимости от выраженности дыхательной недостаточности используются различные методы кислородной поддержки: кислородная маска, ИВЛ. Этиотропная терапия внутриутробной пневмонии – антибиотики, противовирусные, противогрибковые препараты – может назначаться эмпирически, либо подбираться исходя из других признаков, патогномоничных для конкретных внутриутробных инфекций (краснуха, токсоплазмоз, хламидиоз и др.). Список антибиотиков ограничен возрастом, противопоказано применение препаратов аминогликозидного ряда.
Недоношенным детям обязательно назначение сурфактантов, способствующих развитию легочной ткани и расправлению спавшихся альвеол. Санация трахеобронхиального дерева проводится практически всем детям, частота регулируется тяжестью состояния. Проводятся дегидратационные мероприятия, детоксикация солевыми растворами, коррекция ацидоза, анемии, нарушений свертываемости крови, симптоматическая терапия. Переливание эритроцитарной массы осуществляется по показаниям. По окончании острой фазы внутриутробной пневмонии показана физиотерапия.
Прогноз и профилактика внутриутробной пневмонии
Прогноз внутриутробной пневмонии определяется конкретной нозологией и тяжестью состояния. Заболевание было и остается одной из основных причин детской смертности. Более благоприятное течение отмечается при внутриутробной пневмонии стафилококковой этиологии (кроме золотистого стафилококка) и вирусного генеза. Частота летального исхода выше в случае инфицирования энтерококками, кишечной палочкой, микоплазмой, золотистым стафилококком; особенно опасны бактериально-вирусные ассоциации. Также уровень смертности повышается в случае развития осложнений, в частности, сепсиса.
Первичная профилактика внутриутробной пневмонии сводится к определению возможных факторов риска заболевания у беременной женщины. Это обеспечит высокую настороженность и готовность медицинского персонала к реанимационным мероприятиям непосредственно в родовом зале. Также необходима своевременная диагностика внутриутробных инфекций, поскольку клиника многих из них включает поражение легких в виде внутриутробной пневмонии. Всем детям, перенесшим заболевание в период новорожденности, проводится профилактика повторной пневмонии: витаминотерапия, массаж, гимнастика и др.
Источник
Пневмония – это заболевание, характеризующееся воспалением легочной ткани. Болезнь может поражать как взрослых, так и детей. Наиболее часто она диагностируется у новорожденных, особенно недоношенных малышей. Пневмония у новорожденных различается по способу заражения и типу инфекции. Полное излечение возможно при ранней постановке диагноза и качественной терапии.

Причины развития пневмонии
Воспалительный процесс в легких у ребенка – это опасная патология, которая лечится врачами-неонатологами. Она развивается под действием инфекционных агентов. Но в некоторых случаях воспаление легких возникает при аспирации – попадании околоплодных вод, содержащих меконий, в легкие ребенка.
Пневмония может выступать в качестве самостоятельного заболевания или в виде осложнения. Тяжелое течение болезни повышает вероятность детской смертности. В первый месяц жизни от пневмонии умирает каждый третий ребенок. Чаще смертность фиксируется среди недоношенных детей. Пневмония может быть внутриутробной, интранатальной и постнатальной.

Особенности внутриутробной пневмонии
Внутриутробная пневмония может быть вызвана бактериями, попавшими в организм ребенка следующими путями:
- через плаценту от инфицированной матери (инфекционный агент проникает в кровь и с ее током разносится по организму ребенка);
- при засасывании плодом инфицированных околоплодных вод (микробы попадают непосредственно в легкие ребенка).
Факторы, повышающие вероятность заражения
Воспаление в легких у новорожденного малыша развивается не сразу. Чаще всего заражение происходит непосредственно перед родами либо в последние дни. Источником заражения выступает сама женщина при наличии следующих патологий:

Развитие внутриутробной пневмонии у ребенка происходит при вирусных и инфекционных заболеваний перенесенных на поздних сроках беременности
- токсоплазмоза, хламидиоза, цитомегаловирусной инфекции, вируса герпеса, листериоза, сифилиса;
- инфекций, поражающих органы мочеполовой системы и желудочно-кишечного тракта, проникающих в околоплодные воды;
- вирусных и инфекционных заболеваний, перенесенных на поздних сроках беременности.
Наиболее подвержены заражению дети с сопутствующими внутриутробными патологиями.
Повышают риск внутриутробного заражения следующие факторы:
- продолжительная внутриутробная гипоксия;
- врожденные пороки бронхолегочной системы;
- гестационная незрелость плода;
- заболевания органов мочеполовой системы;
- нарушенное кровообращение в плаценте.
Симптомы пневмонии у грудничка могут проявляться в первые сутки, когда малыш еще находится в роддоме. Но в некоторых случаях они развиваются, спустя 1–1,5 месяца после рождения. Продолжительное отсутствие признаков заражения свойственно пневмонии, вызванной вредоносным действием хламидий и микоплазм.
Отличительной чертой внутриутробного заражения является наличие других симптомов, указывающих на присутствие в организме ребенка инфекции. К ним относятся:
- сыпь на теле;
- конъюнктивит;
- увеличение печени и селезенки;
- признаки поражения головного мозга и ЦНС.

Чертой внутриутробного заражения является наличие конъюктивита
Заболевание характеризуется двусторонним воспалительным процессом, что значительно осложняет его течение. Пневмония, развивающаяся в утробе матери, всегда сопровождается другими патологиями и пороками бронхолегочной системы.
Признаки внутриутробной пневмонии
Распознать воспаление легких у малыша можно по одышке. Она может появиться сразу после родов или в течение нескольких суток. При дыхании задействуются дополнительные мышцы. Изо рта ребенка могут появляться пенистые выделения.
 Воспалительный процесс в легких вызывает дыхательную недостаточность. Недостаточное поступление кислорода вызывает посинение кожных покровов и приступы апноэ.
Воспалительный процесс в легких вызывает дыхательную недостаточность. Недостаточное поступление кислорода вызывает посинение кожных покровов и приступы апноэ.
Младенцы, страдающие пневмонией, отказываются от груди и часто срыгивают. При сосании они быстро утомляются. Недостаточное поступление питательных веществ в организм малыша приводит к потере веса.
Важно вовремя диагностировать внутриутробную пневмонию и начать лечение. В противном случае произойдет усиление дыхательной недостаточности. Кислородное голодание становится основной причиной развития сердечной недостаточности. А размножение патогенной микрофлоры вызывает у ребенка инфекционно-токсический шок.
Особенности интранатальной пневмонии
Особенностью интранатального заражения является то, что инфекция попадает в организм малыша при прохождении через родовые пути матери. Также заражение возможно в случае переношенной беременности, когда в околоплодные воды попадает меконий. Заглатывание околоплодных вод вызывает развитие аспирационной пневмонии.
Вероятность развития интранатальной пневмонии повышают следующие факторы:

Вероятность развития интранатальной пневмонии повышают малый вес ребенка при рождении
- рождение раньше срока;
- отставание плода в развитии;
- малый вес плода;
- асфиксия во время родов;
- нарушение функций сердца и легких у новорожденных;
- нарушение дыхательной функции после наркоза (если ребенок рождается путем оперативного родоразрешения).
Развитию пневмонии способствует продолжительное нахождение плода в утробе матери при отошедших околоплодных водах, а также высокая температура тела у роженицы.
Особенности постнатальной пневмонии
Постнатальная пневмония – это заболевание, характеризующееся развитием воспалительного процесса у ребенка после рождения. Заражение инфекционными агентами может произойти как в стенах роддома, так и после выписки.
Выделяют несколько форм постнатальной пневмонии:
К причинам развития данной формы заболевания относятся:

Одним из причин развития постнатальной пневмонии является рождение раньше срока
- асфиксия в процессе родоразрешения, сочетающаяся с заглатыванием околоплодных вод;
- родовая травма, при которой происходит повреждение шейного отдела позвоночника и грудной клетки;
- внутриутробное поражение мозга;
- внутриутробное нарушение развития бронхо-легочной системы;
- рождение раньше срока;
- реанимационные мероприятия, проводимые после родоразрешения;
- контакт с инфекционными агентами после рождения;
- перегрев или переохлаждение новорожденного;
- срыгивание или рвота, при которых ребенок заглатывает содержимое желудка.
Проявления заболевания у новорожденных
 Наличие тех или иных симптомов пневмонии у грудничков зависит от типа возбудителя и особенностей организма малыша. При внутриутробном заражении при рождении у ребенка отмечается удушье. Малыш рождается с синюшным оттенком кожи, слабо кричит. У него слабо развиты основные рефлексы. В процессе кормления такие малыши часто срыгивают. Дыхание слабое, а на выдохе слышен звук, напоминающий кашель.
Наличие тех или иных симптомов пневмонии у грудничков зависит от типа возбудителя и особенностей организма малыша. При внутриутробном заражении при рождении у ребенка отмечается удушье. Малыш рождается с синюшным оттенком кожи, слабо кричит. У него слабо развиты основные рефлексы. В процессе кормления такие малыши часто срыгивают. Дыхание слабое, а на выдохе слышен звук, напоминающий кашель.
Дыхательная недостаточность вызывает общее кислородное голодание, оказывающее негативное влияние на все органы и системы ребенка. В особенности страдает сердечно-сосудистая и пищеварительная система. Таких малышей беспокоят частые боли в животе и метеоризм. При этом температура тела повышается очень редко.
Признаки заболевания сохраняются на протяжении 3–4 недель. Данная форма пневмонии отличается тяжелым течением и высокой вероятностью летального исхода.
Высокой температурой сопровождается пневмония у ребенка, вызываемая вирусами. Температура тела может подниматься выше 39 °С и сопровождаться судорогами. Малыш становится беспокойным, отказывается от еды. При вирусной форме происходит разрушение сосудов, вызывающее кровоизлияние во внутренних органах.
Как развивается заболевание
 Выраженность симптомов заболевания зависит от разных факторов. Наиболее сильно болезнь проявляется у недоношенных, ослабленных детей с наличием сопутствующих патологий.
Выраженность симптомов заболевания зависит от разных факторов. Наиболее сильно болезнь проявляется у недоношенных, ослабленных детей с наличием сопутствующих патологий.
Первые заметные симптомы появляются не сразу. После попадания инфекции в организм и развития воспалительного процесса до появления первых проявлений болезни может пройти от нескольких часов до нескольких суток.
В начале болезни отмечаются признаки, нехарактерные для пневмонии. Ребенок становится вялым, часто срыгивает. А отсутствие температуры объясняется несовершенством иммунитета и системы терморегуляции.
Способы диагностики заболевания
Выявление заболевания требует проведения комплекса диагностических мероприятий:

Рентгенография легких для диагностики пневмонии
- определения клинических проявлений;
- сбора анамнеза;
- осмотра ребенка с прослушиванием дыхания;
- лабораторных исследований крови;
- проведения рентгенографии легких.
Рентгенография является основным и наиболее показательным методом исследования, позволяющим определить очаг воспаления, изменения в бронхах и лимфоузлах. С помощью рентгенографии также удается выявить различные нарушения в формировании органов дыхания.
Методы лечения

Лечение пневмонии проводится в условиях стационара
Пневмония у новорожденного – опасная патология, которая требует постоянного наблюдения за состоянием малыша. Лечение проводится в условиях стационара. А его продолжительность зависит от тяжести заболевания и индивидуальных особенностей новорожденного.
Для уничтожения патогенных агентов назначаются антибиотики широкого спектра действия. В этот период проводятся лечебные мероприятия, направленные на восстановление функций внутренних органов и устранение дыхательной недостаточности. Особое внимание уделяется снятию интоксикационных проявлений.
Новорожденный малыш требует постоянного ухода и усиленного питания преимущественно грудным молоком. Если ребенок не в состоянии сосать грудь, молоко вводят в организм через зонд. В помещении, где находится новорожденный, должен поддерживаться определенный микроклимат. Важно соблюдать оптимальный температурный режим, избегая перегрева и переохлаждения ребенка.
При одностороннем воспалении легких новорожденного укладывают на здоровую сторону. Если воспаление двустороннее, новорожденного ребенка через каждые два часа переворачивают с одного бока на другой. В качестве дополнительной терапии назначаются следующие группы лекарственных препаратов:

Иммуностимуляторы для лечения пневмонии
- иммуностимуляторы;
- препараты, снимающие симптомы болезни (жаропонижающие, муколитики при затруднении отхождения мокроты, противовоспалительные средства);
- витамины и пробиотики для укрепления иммунитета.
Улучшить отхождение мокроты помогает массаж и физиопроцедуры. Период интенсивного лечения новорожденного в среднем составляет 1 месяц.
Последствия пневмонии
Пневмония у ребенка не проходит бесследно. Даже при ранней постановке диагноза и правильном лечении она отражается на дальнейшей жизни ребенка. Наиболее распространенными последствиями являются:

Хронический бронхит является последствием пневмонии
- частые простуды;
- частые вирусные и бактериальные инфекции;
- хронические бронхиты;
- снижение защитных функций.
Осложнения после перенесенной пневмонии развиваются у недоношенных детей, а также у новорожденных, имеющих различные пороки развития. Тяжелые осложнения дает двустороннее воспаление легких у недоношенных детей. В дальнейшем развиваются следующие нарушения:
- со стороны бронхолегочной системы (плевриты, абсцессы, тяжелая дыхательная недостаточность и прочее);
- другие виды осложнение (сердечная и надпочечниковая недостаточность, отиты, тромбозы и прочее).
Если новорожденный перенес пневмонию, он еще на протяжении года находится под диспансерным наблюдением.
Как предотвратить внутриутробное заражение
Чтобы избежать развития пневмонии у ребенка во время беременности, необходимо соблюдать следующие правила:

Для профилактики развития пневмонии у ребенка стоит в период беременности регулярно посещать врача
- проходить регулярную диспансеризацию;
- планировать беременность, проходя обследование на наличие инфекций до зачатия;
- лечить инфекционные болезни до беременности;
- в период беременности регулярно посещать врача и проходить все скрининговые обследования.
Избежать постнатальной пневмонии у ребенка поможет ограничение контакта новорожденного с больными людьми, создание комфортной атмосферы в помещении, где постоянно находится новорожденный малыш, а также грудное вскармливание.
Видео по теме: Пневмония
Источник

