Воспаление лекция по патологии
Воспаление есть патологический процесс, который возникает при повреждении тканей и проявляется нарушением кровообращения, изменением крови и соединительной ткани в виде альтерации, экссудации и пролиферации. В этот, по преимуществу местный процесс, в той или иной степени вовлекается весь организм и прежде всего такие системы как иммунная, эндокринная и нервная. Внешние признаки воспаления известны очень давно. Они сформулированы в знаменитой пентаде Цельса − Галена. Это припухлость (tumor), краснота (rubor), жар (calor), боль (dolor) и нарушение функции (functio laesa). Хотя эти симптомы известны уже более 2000 лет, они не утратили своего значения и сегодня; со временем менялось только их объяснение.
Воспаление – защитно-приспособительная реакция организма на действие патогенного раздражителя, проявляется на месте поврежденной ткани изменением кровообращения и повышением сосудистой проницаемости.
Это типовой патологический процесс, направленный на устранение патологического раздражителя и восстановление поврежденной ткани.
Причины воспаления:
· Физические
· Химические
· Биологические
Возникновение, течение и исход воспаления зависят от реактивности организма, которая определяется возрастом, полом, состоянием физиологических систем, наличием сопутствующих заболеваний.
Важное значение в возникновении, развитии и исходе воспаления имеет его локализация (крайне опасен для жизни абсцесс мозга или воспаление гортани при дифтерии).
Виды воспаления:
• Нормергическое: ответная реакция организма на раздражение соответствует силе и характеру раздражителя.
• Гиперергическое: ответная реакция организма на раздражение интенсивнее действия раздражителя.
• Гипергическое: воспалительные изменения выражены слабо или отсутствуют.
Стадии развития воспаления:
1. Альтерация клеток
2. Экссудация клеток
3. Пролиферация клеток
Все эти стадии присутствуют в зоне любого воспаления.
I. Альтерация – повреждение ткани – пусковой механизм развития воспалительного процесса.
Она приводит к высвобождению биологически активных веществ – медиаторы воспаления. Все изменения, возникающие в очаге воспаления под влиянием этих веществ, направлены на развитие второй стадии воспаления. Медиаторы воспаления изменяют метаболизм, свойства и функции ткани. К ним относятся гистамин, серотонин, кинины (полипептиды плазмы крови). Они вызывают боль, расширение микрососудов, увеличение их проницаемости, активизируют фагоцитоз. Перестройка обмена веществ в зоне альтерации приводит к изменению физико-химических свойств ткани, и развитию в них ацидоза, что увеличивает проницаемость сосудов, распад белков, онкотическое и осмотическое давление. Это увеличивает выход воды из сосудов, обуславливая развитие экссудации и воспалительного отека.
II. Экссудация – выход из сосудов в ткань жидкой части крови, а также клеток крови.
В результате альтерации развивается спазм артериол, и уменьшается приток артериальной крови (ишемия ткани в зоне воспаления). Это приводит к нарушению обмена веществ в ткани и к ацидозу. Спазм артериол сменяется их расширением, увеличивается скорость кровотока и объем притекающей крови. В очаге воспаления усиливается обмен веществ, увеличивается приток к нему лейкоцитов и антител. Увеличивается температура, и возникает покраснение участка воспаления (артериальная гиперемия). По мере развития воспаления она сменяется на венозную гиперемию. Объем крови в венулах и каппилярах увеличивается, скорость кровотока уменьшается, объем крови уменьшается, венулы становятся извитыми, в них появляются толчкообразные движения крови. Теряется тонус стенок венул, они тромбируются, сдавливаются отечной жидкостью. Уменьшение скорости кровотока способствует движению лейкоцитов из центра кровотока к его периферии. Они прилипают к стенкам сосудов – краевое стояние лейкоцитов. Оно предшествует их выходу из сосудов в ткань .
Венозная гиперемия завершается остановкой крови. Лимфатические сосуды переполняются лимфой, лимфоток замедляется. Очаг воспаления изолируется от неповрежденной ткани. При этом кровь к нему поступает, а отток её замедляется, что препятствует распространению токсинов по организму.
Венозная гиперемия является высшей точкой стадии экссудации. Ведущее значение в этой стадии имеет увеличение проницаемости микрососудов, развитие ацидоза и гипоксии. Накапливающаяся в очаге воспаления жидкость – экссудат. В нем содержится белок, глобулины и фибриноген, а также всегда содержатся форменные элементы крови, которые образуют воспалительный инфильтрат.
Экссудация – ток жидкости из сосудов в ткань по направлению к центру очага воспаления, предупреждающая распространение патогенного раздражителя, способствующая поступлению в очаг воспаления лейкоцитов, антител и БАВ. В экссудате содержатся активные ферменты, действие которых направлено на уничтожение микробов, расплавление погибших клеток и тканей. Но вместе с тем экссудат может сдавливать нервные стволы и вызывать боль, нарушать функцию органов и тканей. Экссудация сопровождается иммиграцией лейкоцитов из сосудистого русла в ткань.
Механизм прохождения лейкоцитов: эндотелиоциты сосуда сокращаются, и в образовавшуюся щель лейкоцит выбрасывает часть цитоплазмы – псевдоподию, в результате лейкоцит оказывается под эндотелиоцитом. Преодолев базальную мембрану, он выходит за пределы сосуда и направляется к центру очага воспаления. Движению лейкоцитов способствует их отрицательный заряд, в то время, как в воспаленной ткани заряд всегда положительный.
И.И.Мечников разработал представление о хемотаксисе лейкоцитов, т.е. лейкоцит реагирует на химическое раздражение, исходящее из очага воспаления.
В 1882 году в России вышла работа Мечникова «О целебных силах организма», в которой было обосновано представление о фагоцитозе – процесс активного захватывания, поглощения и внутриклеточного переваривания живых и неживых частиц специальными клетками (фагоциты):
• Микрофаги (нейтрофилы)
• Макрофаги (подвижные – клетки крови – моноциты; фиксированные – звездчатые эндотелиоциты в печени)
Макрофаги уничтожают возбудителей хронических инфекций, одноклеточные существа, животных – паразитов, измененные и погибшие клетки организма.
Стадии фагоцитоза:
1. приближение к объекту
2. прилипание объекта к оболочке фагоцита
3. погружение объекта в фагоцит
4. внутриклеточное переваривание объекта
В цитоплазме фагоцита вокруг объекта фагоцитоза образуется вакуоль – фагосома. К ней подходят лизосомы, и начинается процесс переваривания.
Виды фагоцитоза:
• завершенный (объект полностью уничтожается)
• незавершенный (объект не уничтожается, а быстро размножается в фагоците, который при этом погибает, а микроорганизмы разносятся кровью и лимфой).
Это недостаточность фагоцита:
наследственная (нарушение созревания фагоцитов)
приобретенная (результат лучевой болезни, белкового голодания; в старческом возрасте)
III. Пролиферация – процесс размножения клеток, завершающая стадия воспаления. Размножаются клетки мезенхимы, сосудов, крови. В результате на месте очага воспаления восстанавливается ткань либо идентичная разрушенной, либо рубец, который может нарушать функцию органа (в пилорическом отделе желудка на месте язвы иногда образуется келоид, который препятствует эвакуации пищи в12 – перстную кишку).
1. покраснение
2. жар
3. припухлость
4. боль
5. нарушение функций
Проявление воспалений:
Местные Покраснение связано с развитием артериальной гиперемии (приток артериальной крови, содержащей оксигемоглобин ярко – красного цвета). Она же формирует и жар (местное повышение температуры). Припухлость возникает вследствие скопления экссудата, он давит на нервные стволы, вызывая боль. Она является результатом работы медиаторов воспаления. Нарушение функции воспаленного органа – это результат нарушения в нем метаболизма, кровообращения и нервной регуляции.
Общие Носят защитно – приспособительный характер: увеличивается число лейкоцитов, и изменяется лейкоцитарная формула. Часто возникает лихорадка, развивающаяся под влиянием пирогенов (выделяются нейтрофилами). Изменяется белковый состав крови (увеличивается количество a и b – глобулинов – острое воспаление; y – глобулинов – хроническое воспаление). Лейкоциты фагоцитируют и уничтожают микроорганизмы, повышенная температура тела активизирует лейкоциты и выработку антител. Увеличивается СОЕ (РОЕ), т.к. уменьшается заряд эритроцитов, их количество, но увеличивается количество альбуминов и глобулинов.
Формы воспаления.
В зависимости от причин, вызывающих воспалительный процесс, различают банальное и специфическое воспаление.
Банальное могут вызывать различные микроорганизмы, физические и химические факторы.
Специфическое вызывают возбудители определенных инфекций (туберкулез, сифилис, проказа).
По течению воспаление может быть острым, подострым и хроническим. В зависимости от причин, вызывающих воспалительный процесс и от условий, может преобладать какая – то одна из стадий воспаления.
Поэтому выделяют:
1. альтеративное
2. экссудативное
3. пролиферативное
1. При альтеративном воспалении преобладает процесс альтерации клеток, а экссудация и пролиферация выражены слабо (сердце, печень, почки, головной мозг), поэтому такое воспаление называют паренхиматозным. Если дистрофические изменения приводят к гибели клеток и тканей, такое воспаление – некротическое. Оно развивается при действии на ткани высокоактивных токсических веществ (кислота, щелочь).
2. При экссудативном воспалении преобладает процесс экссудации. В зависимости от состава экссудата выделяют: • Серозное
• Фибринозное
• Гнойное
• Геморрагическое
• Смешанное
Если в серозном или гнойном экссудате присутствует слизь, называется катаральное воспаление. Если воспаление сопровождается гниением ткани, называется гнилостное.
Серозное воспаление характеризуется присутствием серозного экссудата, который содержит 3% белка и не содержит слущенных клеток. Он прозрачен, но если к нему примешиваются погибшие лейкоциты, то он мутнеет. Серозное воспаление развивается в паренхиматозных органах, на серозных оболочках полостей и слизистых оболочках органов при серозном плеврите экссудат скапливается в плевральной полости. Листки плевры становятся мутными, полнокровными; при серозном миокардите экссудат скапливается между мышечных волокон сердца, которые теряют поперечную исчерченность и распадаются; в почках экссудат накапливается в полостях клубочковых капсул.
Обычно серозное воспаление протекает остро и заканчивается благополучно. После него восстанавливается исходная ткань. Редко разрастается соединительная ткань, и развивается склероз органа, а в полостях образуются спайки.
Фибринозное воспаление характеризуется содержанием экссудата, в котором содержится белок фибриноген. Попадая в ткань, фибриноген переходит в фибрин, свертывается в тонкие белые нити. При этом на органах образуется белесоватая пленка. Фибринозное воспаление может быть крупозное и дифтеритическое. Если пленка рыхло связана с подлежащими тканями и легко отделяется от них – крупозное. Если пленка плотно сращена с подлежащими тканями, а при отделении ее образуются язвы – дифтеритическое. Крупозное фибринозное воспаление часто развивается у детей при дифтерии, при этом пленка легко отделяется и может закупорить просвет трахеи, что приводит к асфиксии.
При крупозном воспалении перикарда возникает эффект «волосатое сердце». По окончании крупозного воспаления обычно восстанавливается исходная ткань.
При дифтеритическое воспалении всегда возникает некроз слизистой и подслизистой оболочек. По окончании такого воспаления в краях язв образуется грануляционная ткань, которая созревает в рубец.
Гнойное воспаление характеризуется присутствием большого количества белка и лейкоцитов, в том числе и погибших (гнойные тельца). Гной – сливкообразная масса желто – зеленого цвета с неприятным запахом. Всегда возникает некроз воспаленной ткани под действием ферментов лизосом нейтрофильных лейкоцитов при их распаде.
В результате расплавления ткани в ней образуется полость, заполненная гноем и содержащая микроорганизмы. Вокруг полости образуется клеточный вал из лейкоцитов и макрофагов – абсцесс – ограниченное гнойное воспаление.
В мышцах гнойный экссудат может диффузно распространяться – флегмон – неограниченное гнойное воспаление. При скоплении гноя образуется канал, через который гной периодически удаляется наружу.
Геморрагическое воспаление характеризуется присутствием в экссудате эритроцитов. Развивается при микробных и вирусных заболеваниях (вирусный грипп, сибирская язва, чума). Протекает остро и тяжело, исход зависит от типа возбудителя.
Гнилостное воспаление характеризуется присутствием гнилостных бактерий. Ткани при этом воспалении приобретают темный цвет и неприятный запах. Протекает очень тяжело и заканчивается смертью больного.
3. Пролиферативное (продуктивное) характеризуется процессом размножения клеток.
Межуточное (интерстициальное) воспаление развивается в межуточной ткани паренхиматозных органов. Воспалительный инфильтрат содержит лимфоциты, моноциты и плазматические клетки. Часть их переходит в фибробласты, которые образуют белок протоколлаген. Он служит основой для построения коллагеновых волокон соединительной ткани. В исходе воспаления развивается диффузный склероз органа.
Гранулематозное воспаление характеризуется скоплением в воспаленной ткани клеток, способных к фагоцитозу. Они образуют группы в виде узелков (гранулемы). Они видны только под микроскопом. Возникают при брюшном тифе, сыпном тифе, ревматизме, туберкулезе, сифилисе, проказе. Гранулемы разрастаются в легких у людей, которые длительное время работают на вредном производстве. Часто в центре гранулемы образуется очаг некроза. Созревание гранулемы заканчивается ее склерозом. Нередко в них откладывается известь, т.е. происходит петрифицирование.
Специфическое воспаление развивается при туберкулезе и сифилисе (хроническое течение). Воспаление носит характер специфического с образованием гранулем. По ходу воспаления гранулемы подвергаются специфическому творожистому некрозу.
Течение этих болезней сопровождается значительной иммунной перестройкой организма. При туберкулезе острое воспаление начинается с альтеративной реакции, в результате чего образуется очаг творожистого некроза. Затем образуются туберкулезные гранулемы – мелкие, с булавочную головку, белесоватые бугорки. Творожистый некроз содержит микобактерии туберкулеза. При прогрессировании специфического воспаления клеточные бугорки сливаются, образуя крупные творожистые узлы – солитарные туберкулы. При затихании процесса фибробласты формируют вокруг гранулемы соединительно – тканую капсулу. Гранулема склерозируется, в очаг некроза откладывается известь, и гранулема переходит в петрификат.
При сифилисе, вызываемом бледной трепонемой, во внутренних органах также образуются гранулемы. Сифилитические гранулемы – гуммы.
Они могут быть единичные и множественные, в диаметре 3 – 5 см. Чаще локализуются в костях и печени. При стихании процесса гумма склерозируется в грубый звездчатый рубец.
Источник
Что такое воспаление?
Воспаление это реакция мезенхимы на повреждение.
Цель воспаления:
изоляция повреждающего фактора;
уничтожение повреждающего фактора;
создание оптимальных условий для восстановления.
Компоненты воспатлительной реакции:
альтерация (повреждение);
экссудация (вариант дисциркуляции);
пролиферация (вид компенсации).
Воспаление это особый общепатологический процесс, который базируется на трех общепатологических процессах (повреждение, дисциркуляция, компенсация и адаптация).
Филогенетически воспаление более молодая реакция, чем повреждение и компенсация, поскольку в ее реализации участвуют многие факторы – клетки, сосуды, нервная и эндокринная системы.
Этиология воспаления совпадает с этиологией повреждения. То есть воспаление вызывают 7 групп факторов:
физические;
химические;
токсины;
инфекция;
дисциркуляция;
нервно-трофические;
метаболические.
Морфология и патогенез воспаления.
Размеры и распространение:
мелкие участки;
обширные воспалительные процессы – диффузные, системные.
Патогенез
Складывается из 3 последовательных процессов (фаз).
Альтерация.
Экссудация.
Пролиферация.
1. ФАЗА ЭКССУДАЦИИ
Играет решающую роль в развитии воспаления. Без альтерации (повреждения) клеток и тканей воспаления не бывает.
Почему?
Потому, что при повреждении клеток (дистрофия, некроз) за пределы клеток выходят лизосомы, содержащие протеолитические ферменты. Эти ферменты после распада лизосом вызывают появление медиаторов воспаления, которые запускают фазу экссудации.
Медиаторы воспаления – это активные биологические продукты. В настоящее время известно очень много медиаторов. Но особое место занимают такие медиаторы как – ГИСТАМИН и СЕРОТОНИН.
Медиаторы выделяют 5 клеток – лаброциты, гранулоциты, тромбоциты, лимфоциты, макрофаги.
Но особое место в этом ряду занимают ЛОБРОЦИТЫ (тучные клетки), которые вырабатывают большое количество гистамина и серотонина.
Медиаторы воспаления вызывают повышение проницаемости сосудов микроциркуляторного русла – следовательно инициируют 2ю фазу воспаления- экссудацию.
2. ФАЗА ЭКССУДАЦИИ
Место действия – микроциркуляторное русло.
Динамика – 7 последовательных этапов (процессов):
реакция сосудов и крови;
повышение проницаемости;
плазморрагия;
эмиграция клеток крови;
фагоцитоз;
пиноцитоз;
формирование экссудата и инфильтрата.
1. Реакция сосудов и крови.
Сосуды – под влиянием медиаторов (гистамина,серотонина) вначале происходит кратковременный спазм артериол и прекапиилляров с последующим ДЛИТЕЛЬНЫМ паралитическим расширением артериол и развитием артериальной гиперемии, что проявляется покраснением и потеплением очага воспаления. Артериальное полнокровие способствует развитию лимфостаза, лимфотромбоза и лимфатического отека- выхода лимфы в зону воспаления.
Кровь – под влиянием медиаторов происходит увеличение вязкости крови и образование тромбов в венулах. Это ведет к венозному полнокровию, которое придает очагу воспаления синюшный оттенок и обусловливает гипоксическое повреждение.
2. Повышение проницаемости.
Под влиянием медиаторов и гипоксии стенка капилляров становится рыхлой из-за повреждения эндотелия и разрыхления базальной мембраны. Это обусловливает повышение проницаемости стенки капилляров.
3. Плазморрагия
В результате повышения проницаемости стенок капилляров происходит усиленное истечение плазмы из просвета капилляров в зону воспаления (плазморрагия).
4. Эмиграция клеток крови.
Движение в зону воспаления гранулицитов, лимфоцитов, моноцитов через стенку капилляра (лейкодиапедез).
Переход этих клеток просходит 2мя путями:
межэндотелиально;
трасэндотелиально (через эндотелий).
Межэндотелиально мигрируют гранулоциты и моноциты. Трансэндотелиально-лимфоциты. Причиной миграции является хемотаксис – притягивание продуктами распада, которые накапливаются в зоне воспаления, лейкоцитов. Хемотаксис могут осуществлять белки, нуклеопротеиды, кинины, плазмины, комплементарные факторы и другие вещества, которые появляются в очаге воспаления.
5. Фагоцитоз.
Фагоцитоз- захват и поедание микробов и инородных тел. Выделяют 2 типа фагоцитов:
микрофаги (нейтрофилы) – они способны уничтожать только микробы;
макрофаги (моноциты) – они способны захватывать мелкие частицы – (микробы) и крупные частицы – инородные тела.
Фагоцитарную функцию макрофагов обеспечивают лизосомальные ферменты, микрофагов – катионные белки (протеолитические ферменты) и атомарный кислород, который образуется в процессе перекисного окисления.
Фагоцитоз микробов может быть завершенным (полное уничножение микробов) и незавершенным (микроб не уничтожается и разносится фагоцитами по всему организму).
Причины незавершенного фагоцитоза:
иммуннодефицит, обусловленный многими факторами, в том числе и вирусом иммунодефицита;
особенности микроба (туберкулезную патлочку фагациты не могут разрушить потому, что она имеет толстую восковидную оболочку).
6. Пиноцитоз.
Захват тканевой жидкости, которая содержит антиген макрофагами, в цитоплазме которого формируется информационный комплекс. Состав информационного комплекса: трансформированный антиген + информационная рибонуклеиновая кислота. Информационный комплекс передается через цитоплазматические контакты В лимфоциту. А В лимфоцит превращается в плазмоцит. Плазмоцит вырабатывает специфические по отношению к данному антигену антитела. Специфические антитела связываются с данным антигеном,что увеличивает фагоцитарную реакцию уничтожения антигена в 100 раз.
7. Формирование экссудата и инфильтрата.
В финале фазы экссудации формируется экссудат и инфильтрат.
Экссудат в обычном виде является жидкость, содержащая продукты распада тканей и клетки. Он накапливается в строме, полостях. Состав его сложен, но в отличие от тканевой жидкости он содержит более 2% белков. Поэтому это непрозрачная мутная жидкость. Тогда как транссудат является прозрачной жидкостью.
В случаях, когда клеточный компонент преобладает над жидкостью, экссудат получает особое название – инфильтрат. Инфильтрат более характерен для хронического воспаления.
3. ФАЗА ПРОЛИФЕРАЦИИ
Завершение воспалительного процесса. Происходит отграничение зоны воспаления от окружающей ткани. Преобладают процессы пролиферации над процессами альтерации и экссудации.
Размножаются:
камбиальные клетки мезенхимы;
адвентициальные клетки;
эндотелий;
ретикулярные клетки;
В и Т лимфоциты;
моноциты.
В ходе размножения осуществляются дифференцировка и трансформация клеток.
В результате – мезенхиальные камбиальные клетки превращаются в эпителиоидные клетки, напоминающие клетки плоского эпителия, гистиоциты, макрофаги, фибробласты и фиброциты, В лимфоциты – в плазматические клетки, моноциты – в эпителиоидные клетки и макрофаги.
В итоге все эти клетки осуществляют функцию очищения и восстановления деятельности микроциркуляторного русла. А это позволяет запустить в полном объеме процессы восстановления.
Воспалительная реакция по-разному проявляется в различные возрастные периоды. В полном объеме она развертывается в зрелом возрасте. В других возрастных группах она имеет свои особенности.
Так, у плодов и новорожденных имеет место преобладание альтерации и пролиферации над экссудацией, а также отмечается склонность к генерализации. Это объясняется несовершенством защитных и иммунных механизмов в этот период жизни. В старческом возрасте отмечается снижение реактивности и затяжные воспалительные процессы вследствие относительного снижения механизмов защиты.
Регуляция воспаления.
Регуляция воспаления осуществляется эндокринной и нервной системами. Обе системы могут усиливать и ослаблять силу воспаления.
Эндокринная система.
Известны 2 группы гормонов:
провоспалительные;
противовоспалительные.
1) Провоспалительные (усиливают воспаление) – соматотропный гормон, альдостерон.
Механизм действия: увеличивают осмотическое давление тканевой жидкости за счет накопления в ней натрия. В итоге усиливается плазморрагия (экссудация).
2) Противовоспалительные (ослабляют воспаление) – глюкокортикоиды, АКТГ.
Механизм действия: блокировка перехода лимфоцитов в лаброциты (тучные клетки), которые вырабатывают медиаторы воспаления. Возникает логическая цепь событий: нет лаброцитов – нет медиаторов воспаления – нет экссудации – нет воспаления.
Нервная система
Так же 2 группы факторов:
провоспалительные;
противовоспалительные.
1) Провоспалительные – холинэргические вещества .
Механизм действия: увеличение цГМФ (универсальный посредник), который активизирует выработку медиаторов воспаления, что и усиливает воспалительный процесс.
2) Противовоспалительные – адренэргические факторы.
Механизм действия: увеличивают количество цАМФ (универсальный посредник), который блокирует выработку медиаторов воспаления, в результате происходит ослабление воспалительного процесса.
Клинико-мофологические признаки воспаления:
краснота – обусловлена артериальным полнокровием;
повышение температуры – обусловлено артериальным полнокровием;
припухлость – обусловлена экссудацией;
боль – обусловлена действием медиаторов на нервные окончания;
нарушение функции – обусловлено повреждением структур, которое и запускает воспаление.
Типы воспалительной реакции:
Адекватная реакция.
Неадекватная реакция.
1) Адекватная (или нормэргическая реакция) характеризуется
прямо-пропорциональными отношениями между силой повреждающего фактора и силой воспаления.
2) Неадекватная характеризуется несоответствием между силой повреждающего фактора и выраженностью воспаления.
Это может быть:
гипоэргическая реакция (ослабленная);
гиперэргическая реакция (усиленная).
1) Гипоэргическая реакция может быть:
реакцией силы иммунитета – когда сильный повреждающий фактор отражается с меньшими потерями при умеренном воспалении;
реакцией слабости иммунитета – когда слабый повреждающий фактор приводит к тяжелому повреждению (дистрофии, некрозу), а воспалительная реакция почти отсутствует (это свидетельство беззащитности организма и оно сопровождает тяжелые заболевания, например болезни крови).
2) Гиперэргическая реакция всегда отражает повышенную сенсибилизацию организма. Она может быть результатом нарушения гуморального и клеточного иммунитета. И всегда сопутствует иммунному воспалению.
Выделяют 2 типа гиперэргической реакции:
гиперчувствительность немедленного типа (ГНТ);
гиперчувствительность замедленного типа (ГЗТ);
а. Гиперчувствительность немедленного типа возникает сразу же после действия антигена (лекарства, пыльца растений, пищевые продукты и другие аллергены). Она характеризуется острым воспалением с развитием альтеративно-экссудативной реакции. Запускают воспаление гуморальные факторы- антитела, иммунные комплексы, антигены.
б. Гиперчувствительность замедленного типа – отмечается при нарушении клеточного иммунитета (агрессивное действие Т лимфоцитов и макрофагов). Воспалительная реакция возникает через сутки после воздействия антигена. Пример, воспаление на коже через сутки после введения туберкулина.
Терминология. Классификация
Воспаление органа или ткани обозначается с помощью окончания -ит. Оно прибавляется в к названию органа или ткани.
Примеры: миокард – миокардит; эндокард – эндокардит и т д.
Есть и специальные термины: пневмония – воспаление легких, эмпиема – гнойное воспаление полостей и т.д.
Классификация. Осуществляется по 3 принципам:
длительность течения;
по причинным факторам;
по патоморфологии.
По течению выделяют 3 типа воспаления:
острое – до 3 недель;
подострое – до 3 месяцев;
хроническое – дольше 3 месяцев.
По причинным факторам выделяют:
Банальное (неспецифическое) воспаление.
Специфическое воспаление (воспаление при туберкулезе, сифилисе, проказе, риносклероме, сапе).
ПО патоморфологии (основной принцип) выделяют 3 типа воспаления в зависимости от преобладания одного из основных компонентов воспаления:
альтеративное;
экссудативное;
пролиферативное (продуктивное).
1) Альтеративное воспаление.
Две формы:
легкая степень повреждения;
некротическое воспаление.
При этом типе воспаления преобладает повреждение паренхимы органа. Сосудистая реакция выражена слабо. Степень повреждения весьма разнообразна и колеблется от обыкновенной дистрофии (легкая степень повреждения) до некроза (некротическое повреждение).Патоморфология зависит от степени повреждения.
Исход:
мелкие очаги заживают полностью;
на месте крупных очагов формируется рубцовая ткань.
Значение – зависит от локализации и выраженности процесса.
2) Экссудативное воспаление.
Характеризуется преобладанием реакции экссудации в ходе воспаления с образованием выпота, определяющего всю картину воспаления.
По особенностям экссудата выделяют 7 видов экссудативного воспаления:
Серозное.
Фибринозное.
Гнойное.
Гнилостное.
Геморрагическое.
Катаральное.
Смешанное.
1. Серозное воспаление.
Особенности воспаления. Экссудат – жидкость, содержащяя 3-8% альбумина. Клеток мало.Течение воспаления – острое. Хорошо выражена гиперемия. Порозность капилляров выражена умеренно.
Локализация – серозные полости (сердечная, брюшная, плевральная), мозговые оболочки, строма печени, миокарда, почек.
Внешний вид экссудата: слегка мутноватая, соломенно-желтого цвета жидкость.
Причины – термические, химические, инфекции и др.
Исход – благопрятный: полное рассасывание. Редко – склероз, чаще в печени, почках, миокарде.
Значение: локализация. Например, накопление серозного экссудата в плевральной полости может вызвать смертельно опасное смещение органов.
2. Фибринозное воспаление.
Экссудат содержит много фибрина. Повреждение капилляров при этом виде воспаления значительное. Поражаются чаще серозные и слизистые оболочки, реже строма органов.
Различают 2 вида этого воспаления:
крупозное;
дифтеретическое.
а. Крупозное воспаление. Слово круп (crow-ворона, каркающий, хрипящий как ворона) подчеркивает преимущественную локализацию процесса (например, слизистая трахеи, бронхов).
Характеризуется образованием фибринозной серо-желтого цвета пленки. Пленка рыхло связана с поверхностью некротизированной слизистой или серозной оболочкой.
При отделении пленки обнаруживается поверхностный дефект.
б. Дифтеритическое воспаление. Характеризуется глубокими некротическими изменениями слизистой и подслизистого слоев. Выпадение фибрина происходит и в глубине, и на поверхности. Фибринозная серожелтого цвета пленка плотно спаяна с подлежащими тканями, а при отторжении ее образуется глубокий дефект.
Дифтеритический (значит кожистый) воспалительный процесс отмечается не только при дифтерии (болезнь). Это более широкое понятие, поскольку дифтеритическое воспаление встречается при различных видах патологии.
Причины дифтеритического воспаления:
бактерии: стрептококки, стафилококи, палочки – туберкулез, дифтерия и т.д.
вирусы
уремия (почечная недостаточность) – эндогенное отравление с развитием фибринозного перикардита (волосатое сердце), фибринозного плеврита и т. д.
экзогенные отравления.
Течение: острое, хроническое.
Исход:
слизистые: мелкие дефекты заживают, на месте крупных формируется рубцовая ткань с возможным развитием стеноза, например, трахеи и бронхов
сероза: всегда формируются фиброзные спайки, которые могут привести к спаечной болезни при локализации в брюшной полости и непроходимости кишечника.
3. Гнойное воспаление.
Гной – это густая вязкая серо-зеленого цвета жидкость. В состав гнойного экссудата входит много глобулинов, фибрин и главное – нейтрофилы.
Виды гнойного воспаления:
Флегмона – разлитой гнойник. Характеризуется распространением гноя по межмышечным пространствам, по жировой клетчатке, фасциям, сухожилиям
Абсцесс – отграниченное гнойное воспаление. В полости абсцесса отмечается гной, стенка абсцесса образована пиогенной мембраной. Локализация разная: кожа, голова, почки, печень, легкие и другие внутренние органы.
Эмпиема – гнойное воспаление полостей: плевральной, брюшной, суставов.
Фурункул – гнойное воспаление волосяного фолликула.
Карбункул – гнойное воспаление группы волосяных фолликулов.
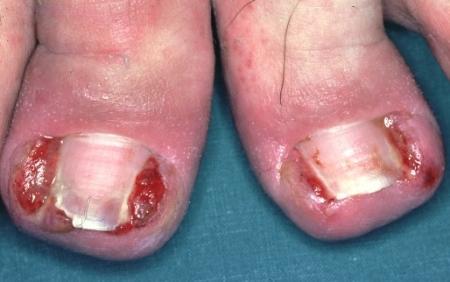
Паранихий – гнойное воспаление околоногтевого ложа.
Панариций – гнойное воспаление пальца.
Причины: чаще гноеродные микроорганизмы (все виды кковой инфекции), палочки туберкулеза, грибы, скипидар, кротоновое масло и т. д.
Течение:
Острое.
Хроническое.
Острое протекает в форме разлитого или ограниченного воспаление. В тяжелых случаях процесс распространяется на значительные пространства и может быть причиной смерти от интоксикации и полиорганной недостаточности.
Хроническое протекает длительно с развитием фиброза вокруг гнойного процесса. Оно дает такие осложнения, как – хронические свищевые ходы, обширные затеки гноя, интоксикацию, раневое истощенияе, амилоидоз.
4. Гнилостное воспаление.
Развивается при попадание в зону воспаление гнилостной инфекции.
Характеризуется усилением некробиотических процессов, образованием зловонного газа.
5. Геморрагическое воспаление.
Возникает при проникновении в экссудат эритроцитов. Это свидетельствует о тяжелом повреждении микроциркуляторного русла. Отмечается при тяжелых формах гриппа, натуральной черной оспе, сибирской язве, чуме.
6. Катаральное воспаление.
Это воспаление слизистых оболочек с образование слизи и накоплением ее в экссудате.
Состав экссудата различен, но в нем всегда есть слизь.
Формы катарального воспаления (катара):
серозный;
слизистый;
гнойный.
а. Серозный. Характерен мутный экссудат. Слизистая набухшая, полнокровная. Отмечается при вирусной респираторной инфекции в органах дыхания и при холере в слизистой тонкого кишечника.
б. Слизистый. Характерно наличие большого количества слизи. Экссудат тягучий, располагается на гиперемированной слизистой. Локализация – органы дыхания и пищеварения. В эпителии слизистой часто отмечаются бокаловидные или перстневидные клетки. Причины – разные. Исход – благоприятный.
в. Гнойный. Тяжелое гнойное воспаление с последующими эрозивно-язвенными процессами, а также фиброзом и деформацией.
Течение катарального воспаления – острое и хроническое.
Исход острого воспаления зависит от формы катара- при серозном и слизистом имеет место полное восстановление, при гнойном – рубцово-язвенные процессы со стенозом и деформацией.
Хронический катар протекает по типу:
атрофического катара с развитием атрофии (уменьшение) толщины слизистой за счет уменьшения и эпителия и мезенхимы;
гипертрофического катара – с утолщением слизистой за счет пролиферации паренхиматозных и мезенхимальных структур.
При этом происходит нарушение функции органа с развитием хроничских гастритов, энтеритов, колитов, бронхитов, эмфиземы и пневмосклероза.
7. Смешанное воспаление.
Характеризуется наличием смешанного экссудата.
Варианты:
сероно-гнойный;
серозно-фибринозный;
гнойно-фибринозый и другие.
Обычно развивается, когда по ходу воспаления присоединяется новая инфекция. Или существенно изменяются реактивные, защитные силы организма.
Микропрепараты к лекции:
