Воспаление лицевого нерва и аппарат
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Невралгия тройничного нерва: причины появления, симптомы, диагностика и способы лечения.
Определение
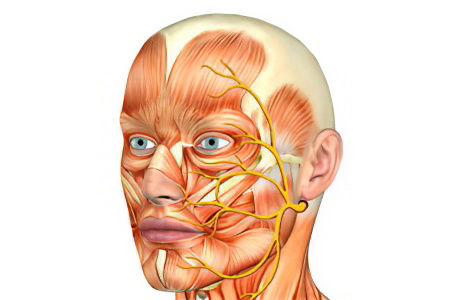
Невралгия тройничного нерва является одной из самых распространенных лицевых болей и относится к числу наиболее устойчивых болевых синдромов в клинической неврологии. Тройничный нерв – это самый крупный из 12 черепных нервов. Он относится к нервам смешанного типа и включает очень чувствительные волокна.
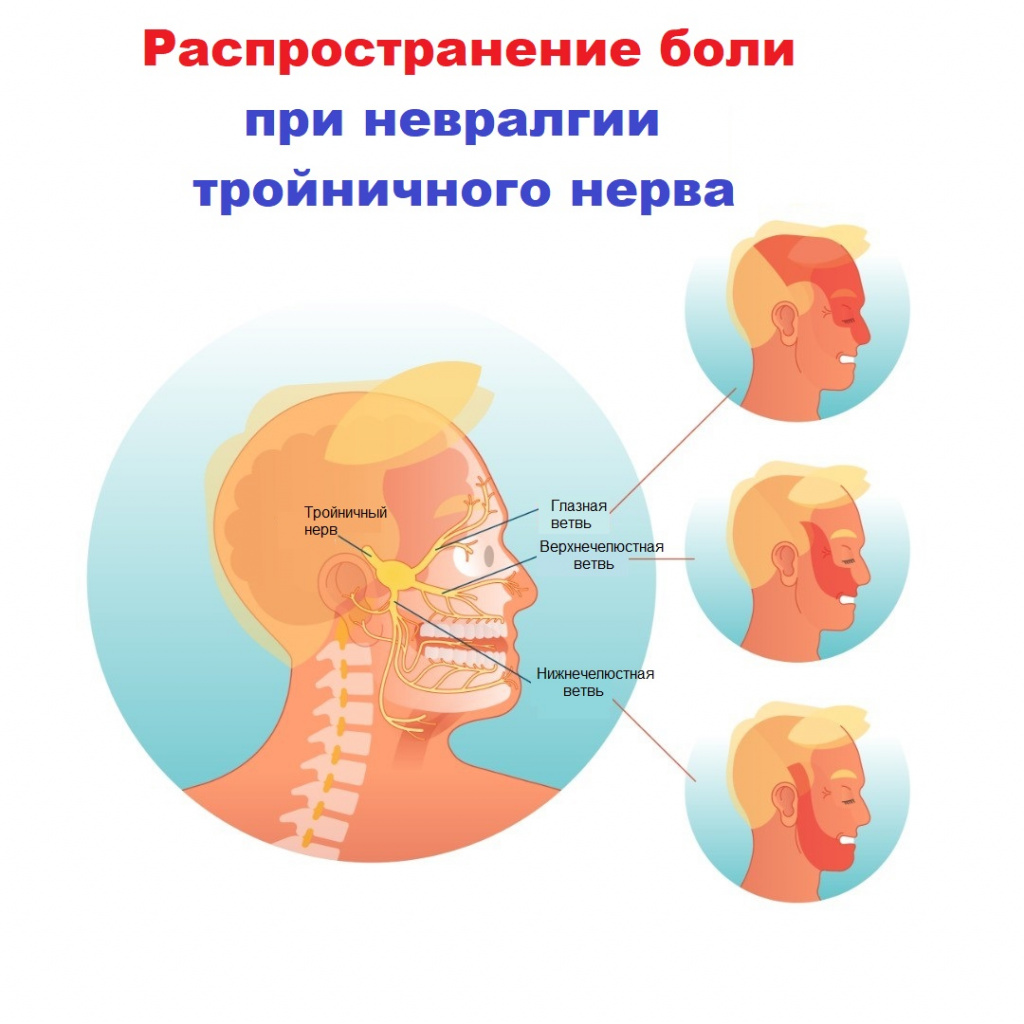
Свое название нерв получил из-за наличия в нем трех ветвей:
- глазная ветвь обеспечивает чувствительность лба и глаз;
- верхнечелюстная ветвь обеспечивает чувствительность щек, верхней челюсти, верхней губы и неба;
- нижнечелюстная ветвь обеспечивает чувствительность нижней челюсти, нижней губы и обеспечивает движение мышц, участвующих в жевании и глотании.
Воспаление тройничного нерва – серьезное хроническое заболевание, протекающее с ремиссиями и обострениями, характеризующееся приступами чрезвычайно интенсивной, стреляющей боли в области лица.
Тригеминальная невралгия гораздо труднее поддается лечению, чем многие другие типы хронической боли и приводит к временной или постоянной нетрудоспособности, что делает ее значимой экономической и социальной проблемой.
Причины появления невралгии тройничного нерва
К факторам, наиболее часто провоцирующим развитие заболевания, относятся:
- ущемление тройничного нерва (травмы височно-нижнечелюстного сустава, врожденные аномалии развития костных структур черепа, опухоли головного мозга и лицевой области, патологические расширения сосудов и т.д.);
- вирусное поражение нерва (герпетическая инфекция, полиомиелит, аденовирусы, эпидемический паротит, туберкулез легких и др.);
- хронический кариес, отит, синусит и другие воспалительные заболевания лицевой области;
- воспаления, возникшие при лечении, удалении зубов или иных хирургических вмешательствах в области лица и ротовой полости, реакция на стоматологическую анестезию, зубной флюс;
- сосудистые, эндокринно-обменные, аллергические расстройства, а также психогенные факторы.
Заболевание возникает, как правило, у женщин старше 50 лет. Молодые люди болеют реже, единичные случаи невралгии тройничного нерва описаны у детей дошкольного возраста.
Классификация невралгии тройничного нерва
Согласно Международной классификации головных болей (3-е издание), предложенной Международным обществом головной боли (2013), тригеминальная невралгия подразделяется:
- на классическую (идиопатическую, первичную), вызванную компрессией тригеминального корешка извилистыми или патологически измененными сосудами, без признаков явного неврологического дефицита;
- симптоматическую (вторичную), вызванную доказанным структурным повреждением тройничного нерва (новообразованием, инфекцией, демиелинизирующей патологией, костными изменениями), отличным от сосудистой компрессии.
Симптомы невралгии тройничного нерва
Характерный признак невралгии тройничного нерва — приступ кратковременной, острой, резкой, интенсивной боли, напоминающей удар электрическим током. Боль обычно проявляется в одной половине лица и носит циклический характер. Периоды ремиссии могут длиться от нескольких часов до нескольких месяцев. При нетипичном или запущенном течении заболевания болевые ощущения носят практически постоянный характер. При этом продолжительность приступов увеличивается, а период ремиссии — сокращается.
Боли в области лица (губ, глаз, носа, верхней и нижней челюсти, десен, языка) могут возникать спонтанно или быть спровоцированы мимикой, чисткой зубов, прикосновением к определенным участкам лица (триггерным точкам). Их частота варьирует от единичных случаев до десятков и даже сотен в день. В период обострения (чаще в холодное время года) приступы учащаются. В течение всей ремиссии больные живут в страхе, опасаясь обострения заболевания, закрывают голову даже летом, не прикасаются к больной половине лица, не чистят зубы, не жуют на стороне поражения.
К типичным признакам болевого синдрома при невралгии тройничного нерва относят:
- характер боли в лице — острый, кратковременный, интенсивный;
- продолжительность приступа — от 10 секунд до 2 минут;
- локализация боли и ее направленность всегда остаются неизменными;
- непроизвольные судороги жевательных и мимических мышц на пике болевых ощущений.
На фоне боли у пациента развивается повышенная тревожность и даже фобии. Человек стремится избегать тех поз и движений, которые провоцируют у него неприятные ощущения.
Другие характерные симптомы воспаления тройничного нерва:
- спазмы лицевых мышц;
- усиленное слюнотечение;
- повышенная или сниженная чувствительность кожи лица;
- умеренное повышение температуры;
- слабость и боль мышц лица.
Атипичная невралгия тройничного нерва встречается реже, вызывает менее интенсивное, но постоянное тупое жжение или ноющую боль, плохо поддается терапии.
Диагностика невралгии тройничного нерва
Предварительный диагноз может быть поставлен неврологом на основании жалоб пациента, изучения истории его заболевания и объективного осмотра лица с оценкой его симметричности в состоянии покоя и при попытке улыбнуться.
Основным диагностическим критерием выступает наличие триггерных точек, соответствующих выходу ветвей нерва в лицевую область.
Для выяснения причины возникновения невралгии тройничного нерва назначают следующие инструментальные исследования:
- методы нейровизуализации: компьютерная и магнитно-резонансная томография, которые позволяют исключить другие причины боли и выявить васкулярную (сосудистую) компрессию корешка тройничного нерва;
Лабораторная диагностика невралгии тройничного нерва мало информативна, поскольку нет каких-либо специфических лабораторных показателей, указывающих на это заболевание. Но во время терапии и приема ряда лекарственных препаратов необходимо контролировать их переносимость с помощью биохимического исследования крови.
К каким врачам обращаться
При появлении симптомов невралгии тройничного нерва необходимо сразу обратиться к
врачу-неврологу
, поскольку в лечении неврологических патологий крайне важна точная и своевременная диагностика. Однако часто первым врачом, к которому идут за помощью, становится стоматолог. Это связано с тем, что зона распространения боли располагается не только на лице, но и в полости рта.
Невралгия тройничного нерва активно изучается специалистами смежных дисциплин (стоматологами, офтальмологами, оториноларингологами, рефлексотерапевтами, психиатрами). Совместная работа специалистов является условием эффективного лечения данной категории пациентов.
Лечение невралгии тройничного нерва
На начальном этапе заболевания, после стандартного неврологического и общего обследования рекомендуется медикаментозная терапия, физиотерапия, блокады периферических ветвей тройничного нерва и только в случае неэффективности лечения в течение нескольких месяцев показан один из нейрохирургических методов терапии.
Основными направлениями консервативной терапии являются: устранение причины тригеминальной невралгии, если она известна (лечение больных зубов, воспалительных процессов смежных зон и др.), и проведение симптоматического лечения (купирование болевого синдрома).
Применение анальгетиков при данном заболевании неэффективно.
Назначаются противосудорожные препараты, предотвращающие развитие приступа боли, сосудистые препараты, спазмолитики, успокаивающие средства. Широко применяются физиотерапевтические процедуры (аппликации с парафином, токи Бернара), иглорефлексотерапия. Для избавления от боли или уменьшения ее выраженности хотя бы на короткое время широко применяются выполняют спирт-новокаиновые блокады в точки выхода ветвей тройничного нерва на лице. К сожалению, даже при эффективной блокаде ее хватает лишь на короткое время, и боли возобновляются.
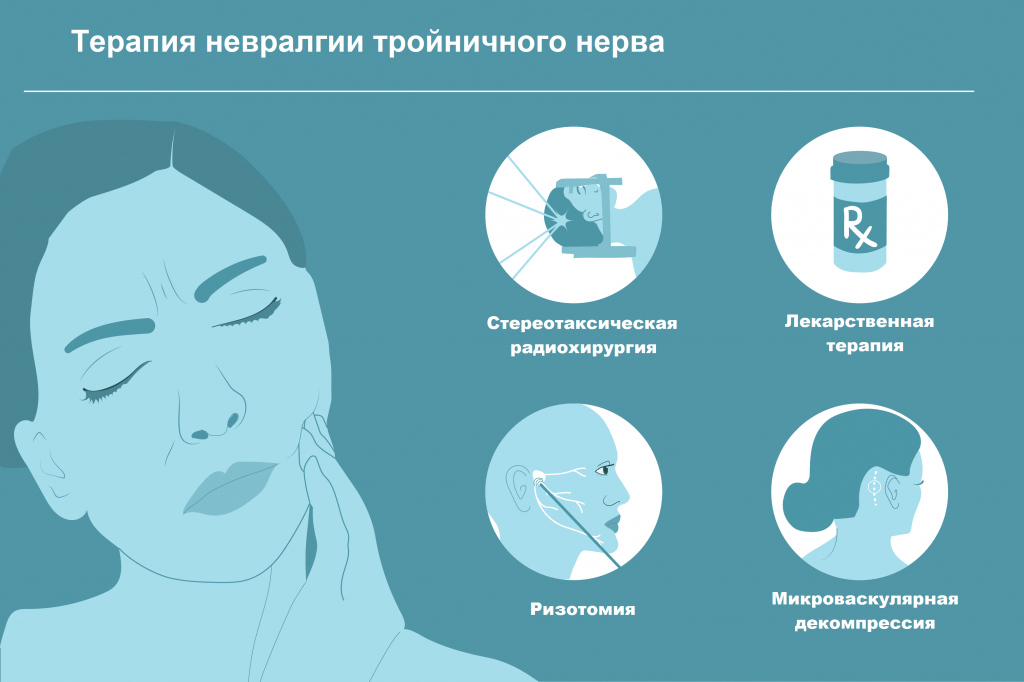
В настоящее время одним из наиболее распространенных методов лечения тригеминальной невралгии является чрескожная радиочастотная деструкция корешков тройничного нерва (ризотомия). Этот метод наиболее эффективен, практически не имеет серьезных осложнений.
Несмотря на разнообразие консервативных методов лечения, основным методом на сегодняшний день остается хирургический. Операция избавляет пациента от боли навсегда или на длительное время. Микроваскулярная декомпрессия заключается в том, что между тройничным нервом и сосудом, вызывающим компрессию, укладывается специальный «протектор», защищающий нерв.
Еще одним современным методом оперативного лечения является стереотаксическая радиохирургия тройничного нерва с помощью «Кибер-Ножа». Суть данного метода заключается в подведении высокой дозы ионизирующего излучения в область выхода ветвей тройничного нерва. Лечение «Кибер-Ножом» проходит безболезненно, не требует общей анестезии и способствует быстрому восстановлению пациента—уже на следующий день он может вернуться к привычному образу жизни.
 Осложнения
Осложнения
Ввиду того, что невралгия не влияет на общее состояние организма, многие пациенты откладывают посещение врача и лечение тройничного нерва, пытаясь самостоятельно бороться с болью. Однако продолжительная болезнь может привести к параличу и парезу мышц. Кроме того, она оказывает значительное воздействие на психологические и социальные аспекты жизни.
Пациенты с патологией тройничного нерва пользуются при разжевывании пищи только здоровой половиной рта. Следствием этого становятся образование мышечных уплотнений и потеря чувствительности пораженной половины лица.
Не менее важен тот факт, что обезболивающие препараты при невралгии тройничного нерва дают только непродолжительный эффект. Со временем могут перестать действовать и противосудорожные препараты, поскольку к ним развивается привыкание. Лекарственные средства временно устраняют лишь симптомы невралгии, но не лечат ее причину.
С течением времени симптомы воспаления тройничного нерва могут дать невропатические осложнения и привести к развитию вторичного болевого синдрома в голове. При хронической форме заболевания раздражаются слуховой и лицевой нервы. Без лечения невралгия тройничного нерва может приводить к более серьезным осложнениям:
- дистрофии жевательных мышц;
- снижению чувствительности пораженной области;
- контрактуре и самопроизвольному сокращению лицевых мышц;
- конъюнктивиту.
Профилактика невралгии тройничного нерва
Специфической профилактики невралгии не существует. Врачи лишь рекомендуют по возможности исключить воздействие на организм тех факторов, которые могут привести к воспалению нерва: не допускать переохлаждения лица, особенно летом при использовании вентиляторов и кондиционеров, и вовремя лечить основные заболевания, которые являются факторами риска развития невралгии.
Источники:
- Большая Медицинская Энциклопедия, под ред. Петровского Б.В., 3-е издание, т. 16.
- Методические рекомендации по диагностике и лечению невропатической боли. Общество по изучению боли. Под редакцией академика РАМН Яхно Н.Н.
- Клинические рекомендации «Хирургическое лечение хронического нейропатического болевого синдрома». Ассоциация нейрохирургов России. 2015.
- Гусев Е.И. Неврология. Национальное руководство / Гусев Е.И., Коновалов А.Н., Скворцова В.И. и др. – М.:ГЭОТАР-Медив. 2009. 1040с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Источник
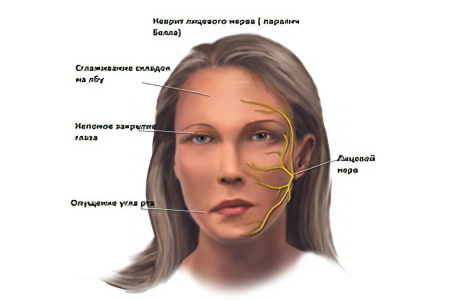
Неврит лицевого нерва – это заболевание, характеризующееся воспалением 7 пары черепно-мозговых нервов. Еще заболевание носит название паралича Белла. Из-за этого нарушения у больного страдает мимика, но не может выражать свои эмоции, не в состоянии даже нормально пережевывать пищу. Лицо становится асимметричным.
Именно лицевой нерв страдает чаще остальных, так как он тянется вдоль узких каналов лицевых костей. Поэтому даже небольшое воспаление может привести к его пережатию. Нерв подвергается гипоксии, что влечет за собой соответствующую симптоматику. Чаще всего неврит – это одностороннее поражение, но примерно у 2% людей лицо воспаляется с двух сторон.
Неврит лицевого нерва имеет широкое распространение, каждый год от него страдают 25 человек из 100 000 населения. Половая принадлежность значения не имеет. Заболевание развивается преимущественно зимой.
Болезнь не проходит быстро. Людям приходится по 3-4 недели находится в больнице. Чтобы нерв восстановился полностью, может потребоваться около полугода. В среднем, 5% людей так и не справляются с болезнью, то есть нерв не начинает функционировать как и прежде. Такая ситуация характерна для тех случаев, когда неврит – это результат полученной травмы, либо следствие растущей опухоли головного мозга. Примерно в 10% случаев болезнь рецидивирует.
Содержание:
- Причины неврита лицевого нерва
- Классификация лицевого неврита
- Механизм развития неврита
- Симптомы неврита лицевого нерва
- Диагностика неврита лицевого нерва
- Лечение неврита лицевого нерва
- Осложнения неврита лицевого нерва
Причины неврита лицевого нерва

Спровоцировать неврит лицевого нерва могут следующие факторы:
Перенесенный герпес. Этот вирус поражает нервные волокна, вызывая их отек и воспаление. Также спровоцировать неврит способны вирусы эпидемического паротита, полиомиелита, аденовирусы и энтеровирусы.
Переохлаждение организма. Особенно опасно, если воздействию холода подвергается лицо. Его мышцы и сосуды спазмируются, что может приводить к воспалению лицевого нерва.
Злоупотребление спиртными напитками. Алкоголь отравляет нервную систему, вызывая воспаление нервных волокон. Кроме того, в значительной мере страдает головной мозг.
Артериальная гипертензия. При этом заболевании повышается внутричерепное давление, страдают ядра лицевого нерва. Еще одна опасность высокого артериального давления – это инсульт. Если кровоизлияние происходит рядом с лицевым нервом, то он повреждается.
Беременность. В плане развития неврита особую опасность представляет 1 триместр, когда в организме происходит гормональный всплеск.
Опухоль головного мозга. Если она пережимает нервные волокна, то они не в состоянии нормально передавать сигналы, что становится причиной развития неврита.
Перенесенные черепно-мозговые травмы и травмы уха. В этом случае нерв может быть сильно поврежден или даже порван.
Лечение стоматологических заболеваний. Если в ходе выполнения манипуляций по поводу удаления зуба или устранения кариеса повреждается нерв, то это может привести к его воспалению.
Отит и гайморит. Когда патогенная флора распространяется на ткани, соседствующие с носовыми пазухами или с внутренними структурами уха, развивается воспаление находящихся в них нервов, что может стать основной для развития неврита.
Сахарный диабет. Сбои в метаболических процессах часто становятся причиной воспаления нервных волокон.
Атеросклероз сосудов. Те коллатерали, которые питают лицевой нерв, закупориваются бляшками. Развивается гипоксия нерва с постепенным отмиранием его клеток.
Депрессия, стресс. Любое эмоциональное потрясение приводит к тому, что иммунитет человека ослабляется. Это становится причиной развития неврита.
Рассеянный склероз. При этом заболевании страдает миелиновая оболочка, которая окружает нерв. На нем формируются бляшки. У пациентов с рассеянным склерозом часто воспаляется зрительный и лицевой нерв.
Классификация лицевого неврита
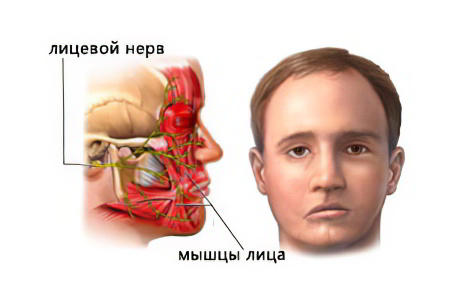
Неврит лицевого нерва может быть первичным и вторичным. Первичная форма болезни может манифестировать на фоне переохлаждения или других внешних факторов. Вторичный неврит – это следствие другой болезни, например, воспаления среднего уха.
Кроме того, выделяют следующие формы неврита:
Синдром Ханта. Этот неврит развивается на фоне опоясывающего лишая. У человека возникают не только симптомы неврита, но и другие признаки основной инфекции: пятна на языке, на слизистой оболочке ротовой полости, в глотке, на ушных раковинах. Неврит развивается из-за того, что вирус герпеса повреждает ганглий, от которого иннервируется небо, слуховой аппарат и миндалины. Рядом с этим ганглием располагаются ответвления лицевого нерва. Первыми симптомами заболевания являются болезненные ощущения по типу прострела. Боль сосредоточена в области уха. По мере прогрессирования патологии развивается асимметрия лица, страдает вкус, так как пропадает чувствительность в передней части языка. У больного может кружиться голова, его беспокоит шум в ушах, могут наблюдаться непроизвольные колебательные движения глазных яблок.
Неврит при свинке. У человека с эпидемическим паротитом неврит может поражать как одну, так и обе части лица. Параллельно у него повышается температура тела до высоких отметок, болит голова, увеличиваются в размерах слюнные железы.
Неврит при боррелиозе. При этом заболевании всегда страдает лицо с двух сторон. У человека повышается температура тела, развивается эритема, появляется неврологическая симптоматика.
Неврит при отите. При этом человека беспокоят сильные боли в ухе, терпеть их невозможно. Неврит развивается из-за того, что инфекция из среднего уха распространяется на ветви лицевого нерва.
Синдром Меркельссона-Розенталя. Это заболевание, которое передается человеку по наследству. Оно развивается редко и сопровождается волнообразным течением. В острой фазе лицо становится отечным, появляются признаки неврита, язык становится складчатым.
Механизм развития неврита
Из-за воздействия патологического фактора происходит спазм артерий, развивается застой крови, мелкие сосуды расширяются. Плазма пропотевает через их стенку, скапливается в межклеточном пространстве. Ткани отекают, оказывают давление на вены и лимфатические сосуды, что приводит к нарушению тока лимфы.
Нерв начинает страдать от того, что его питание ухудшается, он недополучает кислород. Пораженный ствол набухает, в нем лопаются кровеносные сосуды, что приводит к ухудшению передачи импульсов. Таким образом развивается неврит.
Симптомы неврита лицевого нерва
Неврит лицевого нерва всегда имеет острое начало. Другие его симптомы представлены в таблице.
Симптомы неврита | Проявления болезни | Основные причины |
Боль за ушной раковиной, которая возникает за 1-2 дня до первых нарушений мимики. | Боль иррадиирует в лицо и в затылок. Спустя несколько дней начинает болеть глаз. | Дискомфорт обусловлен отеком нерва. Он будет пережат на выходе из слухового отверстия, которое располагается в височной кости. |
Утрачивается симметричность лица, оно начинает напоминать маску. | Глаз со стороны поражения широко открыт, уголок рта опущен вниз, носогубная складка сглажена, так же как и лобные складки. Если человек пытается выразить какие-то эмоции, то асимметрия становится еще более заметной | Отсутствует контроль головного мозга за мимическими мышцами лица с одной стороны. |
Глаз со стороны поражения остается открытым. | Если человек хочет зажмуриться, то ему это не удается, глаз не закрывается, остается щель. При этом глаз поворачивается вверх, а через щель виден белок. | Круговая мышца глаза не иннервируется в полном объеме, мышцы века не подчиняются командам головного мозга. |
Уголок рта опущен вниз. | Жидкая пища вытекает со стороны поражения, но больной может совершать движения челюстью и жевать. | Отходящие от лицевого нерва щечные ветви не контролируют мышцы рта. |
Перестают слушаться мышцы щеки. | Во время приема пищи человек все время прикусывает внутреннюю поверхность щеки, за нее западают продукты. | Лицевой нерв не передает сигналы от головного мозга мышцам щеки. |
Во рту все время пересыхает. | Человек постоянно хочет пить, слюны выделяется мало, ее не хватает для пережевывания пищи. Иногда, напротив, наблюдается обильное слюнотечение. | Головной мозг подает сигналы слюнным железам, но лицевой нерв не передает их в полном объеме. |
Ухудшается речь, она может становиться нечленораздельной. | Одна половина рта не принимает участия в артикуляции звуков. В большей мере страдают согласные: б, в, ф. | Лицевой нерв не в полной мере обеспечивает работу щек и губ. |
Глаз пересыхает. | Слезной жидкости выделяется в недостаточных объемах, а сам глаз не до конца закрывается, человек моргает им редко. | Повреждена ветвь лицевого нерва, которая отвечает за продукцию слезы. |
Слезотечение. | Иногда слезной жидкости, напротив, вырабатывается слишком много. Слезы не стекают в слезный канал, а выделяются наружу. | Слезная железа работает слишком активно. |
Одна половина языка не чувствует вкус. | Со стороны поражения язык утрачивает чувствительность. | Наблюдается такая ситуация при воспалении волокна промежуточного нерва, поэтому головной мозг не получает сигналы, передаваемые рецепторами языка. |
Слух становится обостренным. | Одним ухом человек слышит лучше, чем другим. | Нерв воспален в височной кости. |

В зависимости от симптомов неврита, можно сделать вывод, какой именно участок лицевого нерва был воспален:
На поражение нерва в коре головного мозга указывают нарушения мимики нижней части лица, его мышцы совершают непроизвольные движения, может наблюдаться нервный тик.
На поражение ядер лицевого нерва указывает нистагм, онемение лица, подергивания неба и глотки, больной не может сморщить лоб.
При поражении нерва в пирамиде височной кости и в полости черепа мимические мышцы полностью обездвиживаются, слюны вырабатывается мало, ухудшается чувствительность языка, обостряется слух, глазное яблоко пересыхает.
Человеку необходимо как можно быстрее отправиться на прием к доктору, если он замечает у себя следующие симптомы:
Нет возможности нахмуриться.
Не получается свиснуть или подуть.
Не удается набрать воды в рот.
Не удается моргнуть или полностью закрыть глаз.
Диагностика неврита лицевого нерва
При появлении признаков неврита нужно обратиться к неврологу. Как правило, врачу бывает достаточно внешнего осмотра пациента, чтобы выставить верный диагноз. Инструментальные методы обследования требуются для выявления причины неврита.
Пациенту могут быть назначены такие диагностические процедуры, как:
МРТ.
КТ головного мозга.
Электронейрография.
Электромиография.
При подозрении на вирусную или бактериальную природу неврита осуществляют забор крови на общий анализ.
Лечение неврита лицевого нерва
Группа препаратов | Название препарата | Как работает препарат? | Как принимать препарат? |
Диуретики | Фурон или Фуросемид | Препараты способствуют выведению лишней жидкости из организма, за счет чего спадает отек, сосуды не перенаполняются кровью, нерв не будет зажат. | 1 таблетка 1 раз в день, в утренние часы. |
НПВС | Найз или Нурофен | Препараты снимают воспаление, уменьшают боль. | 1 таблетка 2 раза в день. Курс лечения 1-2 недели. |
ГКС | Дексаметазон или Преднизолон | Препараты уменьшают боли, снимают отек и воспаление, улучшают проведение импульсов по нервным волокнам. | В первые дни по 2-3 мг препарата, после улучшения самочувствия дозу сокращают в 3 раза. Курс лечения 10 дней. |
Противовирусные препараты | Зовиракс или Ацикловир. | Препараты уничтожают вирусы герпеса. | По 1 таблетке 5 раз в день во время еды. Курс лечения – 5 дней. |
Спазмолитики | Но-шпа или Спазмалгон | Снимают спазм с сосудов, расширяют артерии, улучшают кровоснабжение пораженного участка, уменьшают боль. | По 2 таблетки 3 раза в день. Курс лечения 14 дней. |
Нейротропные препараты | Фенитоин, Левомепромазин, Карбамазепин. | Нервные клетки начинают функционировать лучше, стабилизируются обменные процессы, уходят боли, уменьшается нервный тик, мышцы перестают непроизвольно сокращаться, улучшается работа нервной системы. | По ½ или 1 таблетке 2 раза в день. Продолжительность лечения – 10 дней. |
Витамины группы В | Тиамин, Пиридоксин, Рибофлавин (В1, В6, В12) | Эти витамины необходимы нервной системе для нормального функционирования. | По 1-2 таблетке 1 раз в день. Продолжительность лечения 30-60 дней. |
Антихолинэстеразные препараты | Прозерин, Галантамин | Препараты улучшают передачу импульсов по нервным волокнам, повышают мышечный тонус, нормализуют работу слюнных и слезных желез | По 1 таблетке 1-2 раза в день со второй недели болезни. Курс лечения 1-1,5 месяца. |
Физиотерапия
Название процедуры | Когда назначают? | Каков эффект? | Кратность проведения |
УВЧ | Воспаление лицевого нерва, нарушение его кровоснабжения, недостаточный отток лимфы. | Улучшение обменных процессов, прогревание тканей, снятие отека и воспаления. | Длительность процедуры 10-15 минут. Курс состоит из 5-15 сеансов, которые проводят через день. |
УФ | Острый или подострый неврит лицевого нерва, начиная с 7 дня болезни. | Повышение иммунитета, уменьшение интенсивности воспаления, купирование болей. | Курс лечения 5-20 процедур по 1-2 биодозы на один сеанс. |
Дециметровая терапия ДМВ | Острый и подострый неврит лицевого нерва | Прогрев тканей, активизация обменных процессов, расширение сосудов, улучшение питания нерва и его восстановление. | Одна процедура длится 5-15 минут. Курс состоит из 3-15 процедур. |
Электрофорез с дибазолом, прозерином, нивалином, калием, витамином В1. | Воспаление лицевого нерва, нарушение обменных процессов, атрофия мышц. | Снятие воспаления и отека, уменьшение болей. | Курс лечения состоит из 10-20 процедур, каждая из которых длится 10-30 минут. |
Диадинамотерапия | Паралич мышц, контрактуры, боль в области поражения, повреждение лицевого нерва. | Уменьшение отека и воспаления, улучшение обменных процессов, быстрая регенерация тканей. | Курс состоит из 10-30 сеансов по 10-20 минут каждый. |
Аппликации с парафином или озонокеритом | Подострое воспаление лицевого нерва, паралич лицевых мышц | Быстрая регенерация нервного волокна. | Курс состоит из 10-20 процедур по 40 минут каждая. |
Массаж

Выполнять массаж можно начинать не ранее, чем через 5-7 дней от начала болезни. Особенности его проведения:
Перед началом процедуры нужно размять мышцы шеи, повернув голову вперед и назад, сделав вращения головой в разные стороны.
Сперва массируют затылок и шею.
Затем выполняют массаж больной и здоровой части головы.
Тщательно прорабатывают лицо, сосцевидный отросток, шею, воротниковую зону.
Движения при массаже поверхностные. В дальнейшем можно совершать легкие вибрации.
Все движения должны быть направлены по току лимфы.
Лицо массируют пальцами от центра подбородка, носа и лба к ушам.
Нельзя массировать те участки, в области которых располагаются лимфатические узлы, так как это может стать причиной их воспаления.
Затем делают упражнение. Засовывают большой палец руки за щеку и растягивают им мышцы. При этом указательным и большим пальцем другой руки прорабатывают мышцы щеки снаружи.
Заканчивают массаж упражнениями, направленными на проработку мышц шеи.
Длиться массаж должен не менее 10-15 минут. Его выполняют до тех пор, пока полностью не пройдут симптомы воспаления. Лучше всего доверять свое лицо профессионалу.
Осложнения неврита лицевого нерва

Возможные осложнения болезни:
Атрофия мышц лица.
Контрактуры мышц, отвечающих за мимику.
Блефароспазм, лицевой гемиспазм.
Синкинезии лица.
Кератит и конъюнктивит.
Нервные волокна восстанавливаются медленно. Чтобы ускорить этот процесс и избежать осложнений, нужно выполнять все предписания доктора и своевременно обращаться за врачебной помощью.
Автор статьи: Соков Андрей Владимирович | Невролог
Образование:
В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».
Наши авторы
Источник
