Воспаление лимфатических сосудов рука лимфаденит какой врач лечит
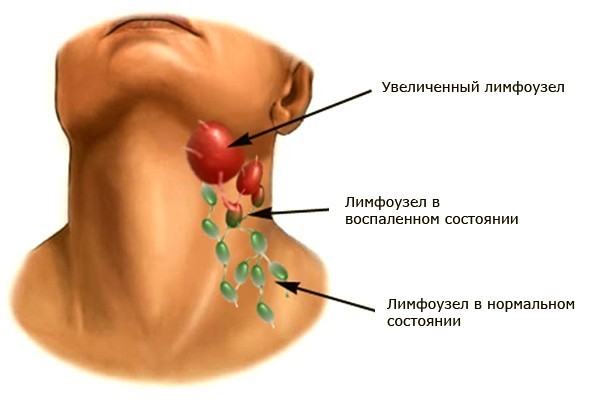
Что такое лимфоузлы
Лимфатическим узлом называют орган, находящийся на периферии иммунной системы. Роль лимфоузла заключается в отфильтровывании протекающей через него лимфы, которая поступает из разных частей тела. В организме человека находится приблизительно 150 групп лимфоузлов. Они расположены скоплениями в наиболее важных местах и внешне напоминают грозди.
Основные виды лимфатических узлов:
- шейные;
- подчелюстные;
- внутригрудные;
- подмышечные;
- локтевые;
- селезёночные;
- внутрибрюшинные
- паховые – глубокие и поверхностные;
- подколенные;
- бедренные.
«Ошибку допускают те люди, которые пытаются купировать неприятную симптоматику, связанную с воспалением лимфоузла, самостоятельно. Перед тем как начать лечение, необходимо установить истинную причину, спровоцировавшую воспалительный процесс лимфоидного органа».
К примеру, воспаление паховых лимфатических узлов может свидетельствовать о болезнях, передающихся половым путём, или заболеваниях мочеполовой системы. Поиск ответа на вопрос, какой врач занимается лимфоузлами, имеет непосредственную связь с их расположением.
Второе врачебное мнение
Эксперты из ведущих российских и зарубежных медицинских учреждений дадут свое заключение по результатам анализов и обследований, прокомментируют поставленный ранее диагноз и назначенное лечение.
Узнать больше

Причины и симптомы воспаления
Воспаление лимфоузла не заметить очень сложно. Первый тревожный симптом – появление припухлости в том месте, где он расположен. Также присутствуют и другие признаки:
- болезненность, усиливающаяся при нажатии;
- покраснение и уплотнение.
В некоторых случаях может повыситься температура, появиться общая слабость и сильные головные боли. Иногда может развиться гнойное воспаление лимфоузла, поэтому в зоне его локализации отмечается флюктуация, то есть размягчение, и даже отделение гноя через образовавшееся отверстие вследствие некроза тканей.
Воспалительный процесс может протекать в одном лимфоузле или в их группе. Если проблема коснулась одного лимфатического узла и при этом отсутствуют болезненные ощущения, особого повода для тревоги нет. Вполне вероятно, что к такому эффекту привела повышенная активность иммунной системы, что часто происходит после недавно перенесённого инфекционного заболевания.
«Однако если определяется безболезненное увеличение лимфоузла без какой-либо видимой причины, следует обязательно проконсультироваться с доктором. В этом случае необходимо исключить онкологический процесс».
Беспокойство также должно вызывать появление в районе припухшего узла болей. Если присутствует такое воспаление лимфоузлов, то к какому врачу обращаться – основной вопрос. Специалист оценит, как быстро увеличились лимфоидные структуры, какую они имеют плотность и степень спаянности с подлежащими тканями.

Какой специалист лечит лимфоузлы
Задавшись вопросом, какой врач поможет при воспалении лимфатических узлов, необходимо подумать о возможной причине, спровоцировавшей начало воспалительного процесса. Может потребоваться обращение к отоларингологу, урологу, гинекологу, фтизиатру и специалистам других специализаций. Но в первую очередь необходимо посетить терапевта. Рассмотрим, почему выбор специалистов такой широкий и какой врач лечит лимфоузлы на шее, подмышками, в паху, на локтевых или коленных сгибах и в других частях тела.
Терапевт
Это специалист широкого профиля, проводящий первичный осмотр пациента. При воспалении лимфатических узлов в любой части тела первоначально обращаются к этому доктору. Терапевт определяет возможную причину заболевания и направляет к врачу узкого профиля.
Отоларинголог
К этому специалисту необходимо сходить, если воспалены шейные лимфоузлы. Это может быть результатом гайморита, тонзиллита, ларингита, ангины, фарингита. ЛОР лечит все эти болезни.

Стоматолог
Посещение стоматологической клиники потребуется при воспалении лимфатических узлов, находящихся в поднижнечелюстной области. Такая клиническая ситуация может быть результатом кариеса, гингивита, стоматита и других заболеваний зубочелюстной системы.
Гинеколог и уролог
К этим докторам пациентов направляют в случае появления проблем с паховыми лимфатическими узлами. Причиной их увеличения могут стать бактериальные и вирусные инфекции, болезни мочеполовой системы, а также лекарственная аллергия.
Дерматовенеролог
Направление к врачу этой специализации пациент обычно получает, если имеется подозрение на венерические заболевания.
Фтизиатр
Визит к этому доктору поможет решить вопрос с лимфатическими узлами, воспалившимися в результате туберкулёза любого из внутренних органов.
Лимфолог
Врач является узким специалистом, занимающимся проблемами лимфатической системы. К нему пациенты идут в том случае, когда другие доктора не выявили причины воспаления лимфоузлов.
Онколог
Любая припухлость в зоне локализации лимфоузлов может свидетельствовать о развитии злокачественного процесса, особенно при отсутствии болей. Поэтому консультация онколога потребуется, если по данным дополнительных методов обследования выявлены косвенные признаки потенциального новообразования.

Увеличившиеся лимфоузлы ни в коем случае нельзя лечить самостоятельно. Это всегда вторичный процесс, поэтому только доктор сможет установить его истинную причину и, следовательно, подобрать правильное лечение. Своевременная консультация врача нужного профиля поможет защититься от серьёзных проблем со здоровьем.
К какому врачу обратиться при воспалении лимфоузлов
При воспалении лимфоузлов следует обратиться в первую очередь к терапевту. Доктор проведет обследование, установит причину и направит к узкому специалисту.
На нашем портале «Дословно» вы можете проконсультироваться с терапевтом бесплатно.
Источник
Обзор
Увеличенные лимфоузлы можно прощупать под кожей в виде шишек или горошин, что нередко бывает при простуде. Однако есть и другие причины, приводящие к увеличению лимфоузлов. Некоторые из них требуют обязательного обращения к врачу.
Лимфоузлы являются частью иммунной системы и содержат лейкоциты – защитные клетки организма. Узлы расположены группами по нескольку десятков, реже – одиночно и соединены между собой лимфатическими сосудами. Обычно лимфоузлы прощупываются под подбородком или на шее, в подмышках или паху, в локтевых или подколенных сгибах – в этих местах они располагаются неглубоко под кожей. Основные скопления лимфоузлов, доступных для самообследования вы можете рассмотреть на рисунке.
Через лимфатические узлы, как через фильтр, проходит межтканевая жидкость, оттекающая от внутренних органов и кожи. Лимфоузлы задерживают и обезвреживают возбудителей инфекций (бактерии, вирусы, грибы и простейших), чужеродные частицы, попавшие в организм, а также поврежденные клетки (в том числе, раковые).
Нормальные размеры лимфатических узлов могут сильно разниться в зависимости от их расположения в организме, возраста человека, состояния иммунитета, количества перенесенных заболеваний, рода занятий и индивидуальных особенностей. Например, лимфатические узлы на шее или под нижней челюстью можно прощупать практически всегда. А узлы, находящиеся в локтевом сгибе или подколенной ямке обычно столь малы, что найти их сложно.
Во время инфекционного заражения или болезни лимфоузлы могут увеличиваться на несколько сантиметров и более. Медицинское название этого явления – лимфаденопатия. При быстром увеличении размеров возникает болезненность при прощупывании лимфоузла. В большинстве случаев эти симптомы не опасны и проходят в течение нескольких дней, но иногда требуют лечения.
Тревожными признаками, которые всегда должны настораживать, являются следующие изменения лимфоузлов:
- узел остается увеличенным в течение
нескольких недель;
- увеличение лимфоузлов только с одной
стороны;
- увеличение нескольких групп лимфатических
узлов сразу (например, шейных и паховых);
- лимфаденопатия – единственный симптом,
никаких других признаков болезни нет;
- узел теряет эластичность и становится твердым на ощупь;
- кажется, что узел спаян с окружающими тканями,
невозможно точно определить его границы;
- трудно сдвинуть кожу над лимфоузлом;
- кожа над узлом меняет цвет, становится горячей, появляется язва.
В этих случаях обязательно обратитесь к терапевту.
Увеличение лимфоузлов у детей и взрослых при различных заболеваниях
Резкая болезненность и увеличение размеров одного лимфоузла обычно является признаком его воспаления – лимфаденита. Причиной лимфаденита являются бактерии, попавшие в лимфатический узел. Такое бывает, например, при попытке выдавливать угри (акне), гнойнички на коже и др. Чаще лимфаденит проходит в течение нескольких дней самостоятельно, но иногда развиваются опасные осложнения: нагноение узла, попадание инфекции в кровь и распространение её по организму. Поэтому при выраженной болезненности лимфатического узла, увеличении его размеров и общем недомогании желательно обратиться к терапевту.
Самая распространенная причина увеличения группы лимфатических узлов в одной части тела – местная инфекция. Например:
- Увеличение лимфатических узлов около ушей, на шее, под нижней челюстью часто бывает при простуде, гриппе, наружном или среднем отите, ангине, синусите.
- Увеличение лимфоузлов подмышкой может свидетельствовать о раны или послеоперационного шва на руке. Лимфаденопатия подмышкой у кормящей женщины с симптомами застоя молока может говорить о развитии мастита.
- Лимфоузлы в паху принимают лимфатическую жидкость от половых органов, нижних конечностей и следят за порядком в этих областях, поэтому увеличиваются при половых инфекциях.
Как правило, увеличение лимфатических узлов во всех этих случаях не является основной жалобой, так как более яркими симптомами оказываются: повышение температуры, боль, выраженное общее недомогание. Если вылечить основное заболевание, лимфатические узлы уменьшатся до привычных размеров.
Редкой, но очень опасной причиной увеличение отдельных лимфатических узлов является рак. Например,при злокачественных опухолях органов живота часто встречается увеличение надключичных лимфоузлов. Причина в том, что именно лимфоузлы принимают на себя первый удар при распаде опухоли и развитии метастазов. Первые раковые клетки оседают в ближайших к опухоли лимфатических узлах, делая их твердыми, как камень. Узлы, пораженные метастазами, обычно увеличиваются только с одной стороны тела. При обнаружении у себя твердого безболезненного образования под кожей, спаянного с окружающими тканями, обратитесь к онкологу.
Немного реже встречается генерализованная или общая лимфаденопатия, когда увеличивается несколько или все группы лимфоузлов в организме. Такое бывает при:
- Кори, краснухе, аденовирусной инфекции, инфекционном мононуклеозе, ВИЧ-инфекции, гепатите В и гепатите С и некоторых других вирусных заболеваниях.
- Хламидиозе, бруцеллезе, токсоплазмозе, лептоспирозе, геморрагической лихорадке, энцефалите, боррелиозе и других бактериальных или паразитарных инфекциях. Многими из них можно заразиться за границей, при употреблении плохо обработанного мяса диких животных или если укусил клещ.
- Ревматоидном артрите, волчанке и других аутоиммунных болезных – заболеваниях, когда грубо нарушается работа иммунной системы и организм отторгает собственные клетки и ткани.
- Лейкозах и лимфомах – злокачественных заболеваниях крови и лимфатической системы. Остальные симптомы могут быть неспецифическими и проявляться незначительно: усталость, слабость, потеря аппетита и веса, быстрая утомляемость, частые простуды. В этом случае обратитесь к гематологу.
В этих случаях одновременное увеличение лимфатических узлов в разных частях тела нередко становится первым симптомом и главным критерием серьезного заболевания. Поэтому генерализованная лимфаденопатия является поводом для обязательного обращения к врачу.
Относительно безобидной причиной генерализованной лимфаденопатии иногда становится прием лекарственных препаратов (некоторых видов антибиотиков, лекарств от давления, подагры и др.). Увеличение лимфоузлов у детей может быть связано с аллергической реакцией, врожденной слабостью иммунной системы – иммунодефицитом, реакцией на прививку.
К какому врачу обратиться при лимфаденопатии?
Для диагностики и лечения лимфаденопатии вам может понадобиться помощь нескольких специалистов, найти которых легко с помощью сервиса НаПоправку:
- терапевт / педиатр (для детей);
- инфекционист – при подозрении на серьезную общую инфекцию;
- онколог – чтобы исключить злокачественное образование.
Определиться с выбором подходящего специалиста вам поможет раздел «Кто это лечит». Если есть сомнения, обратитесь к терапевту. Он проведет первичную диагностику и направит вас на консультацию к врачу нужного профиля.Стандартная диагностика лимфаденопатии складывается обычно из анализов крови, а также исследования лимфатических узлов с помощью ультразвука, МРТ или КТ. В некоторых случаях может потребоваться биопсия узла – пункция с помощью толстой иглы и забор содержимого лимфоузла на анализ.
Источник
Лимфаденит – это неспецифическое или специфическое воспалительное поражение лимфоузлов. Лимфаденит характеризуется местной болезненностью и увеличением лимфатических узлов, головной болью, недомоганием, слабостью, повышением температуры тела. Диагностика лимфаденита проводится с помощью сбора анамнеза и физикального обследования; этиология уточняется путем биопсии измененного лимфоузла. Лечение лимфаденита осуществляется с учетом выделенного возбудителя и включает антибиотикотерапию, физиотерапию. При формировании абсцесса или аденофлегмоны производится их вскрытие и дренирование.
Общие сведения
Воспалительная реакция лимфоузлов при лимфадените – это барьерная функция лимфатической системы, которая ограничивает распространение инфекции по организму. Обычно лимфаденит возникает как осложнение первичного воспаления какой-либо локализации. Инфекционные возбудители (микроорганизмы и их токсины) проникают в регионарные лимфоузлы с током лимфы, которая оттекает из первичного гнойного очага. Иногда к моменту развития лимфаденита первичный очаг уже ликвидируется и может оставаться нераспознанным. В других случаях лимфаденит возникает при непосредственном проникновении инфекции в лимфатическую сеть через поврежденную кожу или слизистую.
Лечением лимфаденита занимаются сосудистые хирурги, в частности, специалисты в области флебологии и лимфологии. При лимфадените чаще происходит поражение подчелюстных, шейных, подмышечных, реже – подколенных, локтевых, паховые лимфоузлов. Встречается воспаление глубоких лимфоузлов (тазовых, подвздошных).
Лимфаденит
Причины лимфаденита
Возбудителями неспецифического лимфаденита обычно выступает гноеродная флора – стафилококки и стрептококки, а также выделяемые ими токсины и продукты тканевого распада, которые проникают в лимфоузлы лимфогенным, гематогенным или контактным путем. Первичным очагом при неспецифическом лимфадените могут являться гнойные раны, панариции, фурункулы, карбункулы, флегмоны, рожистое воспаление, трофические язвы, тромбофлебит, кариес, остеомиелит. Местные воспалительные процессы чаще сопровождаются регионарным лимфаденитом.
Лимфаденит у детей часто бывает связан с воспалительными процессами ЛОР-органов (гриппом, отитом, хроническим тонзиллитом, ангиной), детскими инфекциями (скарлатиной, дифтерией, паротитом), а также кожными заболеваниями (пиодермией, экссудативным диатезом, инфицированной экземой и др.). Причиной специфического лимфаденита являются возбудители туберкулеза, сифилиса, гонореи, актиномикоза, чумы, сибирской язвы, туляремии и др. инфекций.
Классификация
По течению лимфаденит бывает острым и хроническим. Острый лимфаденит проходит в своем развитии 3 фазы – катаральную, гиперпластическую и гнойную.
Начальные патологические процессы при лимфадените характеризуются застойной гиперемией кожи над увеличенным лимфоузлом, расширением синусов и слущиванием их эндотелия. Далее следуют явления экссудации и серозного пропитывания паренхимы узла, лейкоцитарной инфильтрации и пролиферации лимфоидной ткани. Эти структурные изменения соответствуют катаральной и гиперпластической стадиям лимфаденита с локализацией патологических процессов в пределах капсулы лимфоузла. При неблагоприятном дальнейшем развитии наступает гнойное расплавление лимфоузла с образованием инкапсулированного абсцесса или прорывом инфицированного содержимого в окружающую клетчатку – развитием паралимфаденита и аденофлегмоны. Особой тяжестью течения отличается ихорозный лимфаденит, возникающий при гнилостном распаде лимфоузлов.
Реже встречаются фибринозный лимфаденит, характеризующийся обильной экссудацией и выпадением фибрина, и некротический лимфаденит, развивающийся вследствие быстрого и обширного омертвения лимфоузла. Также выделяют особую форму лимфаденита – геморрагическую, характеризующуюся имбибицией (пропитыванием) лимфоузла кровью при сибирской язве или чуме.
При простой и гиперпластической форме лимфаденит может принимать хроническое течение. При лимфадените в воспаление может вовлекаться одиночный лимфоузел, или несколько расположенных рядом лимфатических узлов. В зависимости от этиологии и возбудителя различают специфические и неспецифические лимфадениты.
Симптомы лимфаденита
Острый неспецифический процесс манифестирует с болезненности регионарных лимфоузлов и увеличения их размеров. При катаральной и гиперпластической форме увеличенные узлы легко можно прощупать, их болезненность незначительна, общие нарушения слабо выражены или отсутствуют. Лимфаденит нередко протекает с вовлечением лимфатических сосудов – лимфангитом.
В случае нагноения узел становится плотным и болезненным, развивается общая интоксикация – лихорадка, потеря аппетита, слабость, головная боль. Нарастают местные явления – гиперемия и отек в области пораженного узла, контуры лимфоузла становятся нечеткими за счет периаденита. Больной вынужден щадить пораженную область, поскольку при движениях боли усиливаются. Довольно скоро наступает гнойное расплавление лимфатического узла и в области инфильтрата становится заметна флюктуация.
Если сформировавшийся абсцесс не вскрыть вовремя, может произойти прорыв гноя наружу или в окружающие ткани. В последнем случае развивается аденофлегмона, которая характеризуется разлитым плотным и болезненным инфильтратом с отдельными участками размягчения. При гнилостной форме лимфаденита при пальпации узла ощущается газовая крепитация (похрустывание). При деструктивных процессах прогрессируют общие нарушения – нарастает лихорадка, тахикардия, интоксикация.
Лимфаденит у детей протекает бурно с высокой температурой, недомоганием, потерей аппетита, нарушением сна. Возможными тяжелыми осложнениями может стать генерализация инфекции с развитием сепсиса.
При хроническом неспецифическом лимфадените лимфоузлы увеличенные, малоболезненные, плотные, не спаяны с окружающими тканями. Исходом хронического лимфаденита становится сморщивание узлов вследствие замещения лимфоидной ткани соединительной. Иногда разрастание соединительной ткани вызывает расстройство лимфообращения: отеки, лимфостаз, слоновость.
Для специфического гонорейного лимфаденита типичны увеличение и резкая болезненность паховых лимфоузлов. Туберкулезный лимфаденит протекает с высокой температурой, выраженной интоксикацией, периаденитом, нередко некротическими изменениями узлов. Лимфаденит при сифилисе характеризуется односторонним умеренным увеличением цепочки лимфоузлов, их неспаянностью между собой и с кожей. При сифилитическом лимфадените никогда не происходит нагноения лимфоузлов.
Осложнения
Осложнениями гнойного лимфаденита могут стать тромбофлебит, лимфатические свищи, септикопиемия. Прорыв гноя из трахеобронхиальных лимфоузлов в бронхи или пищевод приводит к образованию бронхопульмональных или пищеводных свищей, медиастиниту. Развитие лимфаденита может явиться исходной точкой для распространенных гнойных процессов – аденофлегмоны и сепсиса. Исходом хронического лимфаденита может стать рубцевание лимфоузла с соединительнотканным замещением лимфоидной ткани. В некоторых случаях может развиваться нарушение лимфооттока и лимфедема.
Диагностика
Распознавание острого неспецифического лимфаденита поверхностной локализации незатруднительно. При этом учитывается анамнез и совокупность клинических проявлений. Сложнее диагностируются осложненные формы лимфаденита, протекающие с периаденитом и аденофлегмоной, вовлечением клетчатки средостения и забрюшинного пространства. Во всех случаях необходимо установление первичного гнойного очага. Дифференциальную диагностику острого лимфаденита проводят с остеомиелитом, флегмоной, нагноившейся атеромой и др.
При хроническом лимфадените, как правило, требуется проведение пункционной биопсии лимфатического узла или его иссечения с гистологическим анализом. Это необходимо для различения хронической формы лимфаденита и системных заболеваний (саркоидоза), лимфогрануломатоза, лейкоза, метастатического поражения лимфоузлов при раковых опухолях и др.
Диагностика специфических лимфаденитов опирается на комплекс клинико-лабораторных данных. Для выявления туберкулеза проводятся туберкулиновые пробы Манту и Пирке. При микроскопическом исследовании пунктата обнаруживаются гигантские клетки Пирогова-Лангганса. В ходе рентгенографии грудной клетки могут выявляться туберкулезные очаги в легких; при исследовании мягких тканей шеи, подчелюстной, подмышечной, паховой зоны на снимках определяются кальцинаты в виде плотных теней.
При сифилитическом лимфадените в пунктате обнаруживаются бледные трепонемы. К диагностике специфических лимфаденитов привлекаются специалисты-фтизиатры, венерологи, инфекционисты. При необходимости пациентам с лимфаденитом выполняется УЗДГ лимфатических сосудов, КТ, МРТ пораженных сегментов, лимфосцинтиграфия, рентгеноконтрастная лимфография.
Лечение лимфаденита
Катаральный и гиперпластический острый лимфаденит лечится консервативно. Необходимо создание покоя для области поражения, проведение адекватной антибиотикотерапии на основании чувствительности микробной флоры, УВЧ-терапии, витаминотерапии. При гнойном процессе показано вскрытие гнойного лимфаденита, аденофлегмоны, дренирование и санация очага по принципам ведения гнойных ран. Назначается активная дезинтоксикационная и антибактериальная терапия.
При хроническом неспецифическом лимфадените требуется устранение основного заболевания, поддерживающего воспаление в лимфоузлах. Специфические лимфадениты лечатся с учетом этиологического агента и первичного процесса (сифилиса, гонореи, туберкулеза, актиномикоза и др.).
Прогноз и профилактика
Своевременное этиотропное лечение лимфаденита позволяет избежать распространения и генерализации процесса. Профилактика лимфаденитов требует предупреждения микротравм, инфицирования ран и ссадин, потертостей кожи. Также необходимо своевременное лечение очагов инфекции (ангины, кариеса зубов), вскрытие гнойных образований (панарициев, фурункулов).
Источник
