Воспаление лимфоузла в яремной ямке

 Передние шейные лимфоузлы (яремные) – группа узлов лимфатической системы, которые расположены в передней части яремной вены. Отсюда они и получили свое название. Указанные лимфатические узлы относятся к группе поверхностных. Имеют довольно маленький размер, но существуют в большом количестве. Отвечают за очищение лимфы, которая поступает в горло (глотку и гортань), также контролируют заболевания щитовидной железы. Прощупать передние шейные лимфоузлы, находящиеся за яремной веной, сложно, даже если они воспалены. В случае лимфаденита ощущается только боль, отек тканей несильный.
Передние шейные лимфоузлы (яремные) – группа узлов лимфатической системы, которые расположены в передней части яремной вены. Отсюда они и получили свое название. Указанные лимфатические узлы относятся к группе поверхностных. Имеют довольно маленький размер, но существуют в большом количестве. Отвечают за очищение лимфы, которая поступает в горло (глотку и гортань), также контролируют заболевания щитовидной железы. Прощупать передние шейные лимфоузлы, находящиеся за яремной веной, сложно, даже если они воспалены. В случае лимфаденита ощущается только боль, отек тканей несильный.
Назначение яремных лимфоузлов
Переднешейные лимфатические узлы выполняют несколько функций:
- Обменная – участие в обменных процессах на клеточном уровне.
- Барьерная – препятствие проникновению патологических микроорганизмов в ротовую полость.
- Иммунная – выработка лимфоцитов (иммунных клеток), которые являются частью общего иммунитета человека.
- Гемолитическая – лимфоциты являются составной частью крови.
- Стимулирующая – способствует размножению здоровых клеток и восстановлению поврежденных.
Воспаление переднешейных лимфатических узлов
Яремные лимфатические узлы воспаляются, как правило, при попадании в организм различных микробов, это 90% всех случаев шейного лимфаденита. Такие инфекционно-воспалительные заболевания делятся на несколько групп:
- Острые и хронические патологии ЛОР-органов (тонзиллит, фарингит, отит, ринит, синусит, гайморит и др.). Так как все ЛОР-органы непосредственно связаны между собой, то яремные лимфатические узлы могут воспаляться не только при наличии воспалительного процесса в горле. При отите или, например, гайморите, также может присутствовать шейный лимфаденит. Такие инфекции называют неспецифическими, их возбудителями являются стафило- и стрептококки.
- Стоматологические заболевания, при которых присутствует воспалительный процесс в ротовой полости (стоматит, сильный кариес, воспаление корневой системы зуба с гноем или без и др.).
- Специфический шейный лимфаденит вызывается бактериями туберкулеза, сифилиса.
- «Детские» болезни – корь, краснуха, скарлатина, дифтерия и др.
- Грибковые поражения слизистых оболочек области рта. Грибок может попадать через места общего пользования (бассейны) или после лечения антибиотиками.
- При некоторых заболеваниях щитовидной железы также возможно возникновение воспаления в яремных лимфоузлах.
Патогенные микроорганизмы могут попадать в переднешейный лимфоузел через кровь или воздушно-капельным путем. Инфекционный агент продуцирует продукты жизнедеятельности – токсины, которые оседают в тканях лимфоузла. В ответ на проникновение чужеродного микроорганизма лимфоузел увеличивается в размере, так как количество лимфоцитов растет. Это естественная защитная реакция иммунитета.
Затем появляются болевые ощущения, иногда общие признаки интоксикации – слабость, повышение температуры тела. Если своевременно не приступить к лечению, воспалительный процесс будет прогрессировать и может приобрести гнойный характер. При большом скоплении гноя возникает абсцесс или флегмона. Эти состояния очень опасны, так как велик риск проникновения инфекции в кровоток и развития сепсиса.
Разновидности яремного лимфаденита шеи
В зависимости от вида возбудителя переднешейный лимфаденит подразделяется на неспецифический и специфический. Неспецифический вызывается микроорганизмами, которые ответственны за возникновение многих заболеваний – это и все виды ОРВИ, ангина, стоматологические болезни. Специфический же вызывается конкретным возбудителем и приводит к какому-то одному заболеванию, например, туберкулезу.
Учитывая длительность, симптоматику и характер протекания выделяют острый и хронический переднешейный лимфаденит. Симптоматика острого очень яркая, но и вылечивается он быстрее и легче, а хронический характеризуется слабо выраженными симптомами, длится долго, сменяясь периодами ремиссии и обострения.
В зависимости от происходящих изменений в тканях самого яремного лимфоузла, различают катаральную, гиперпластическую, гнойную, фибринозную, ихорозную, некротическую и геморрагическую формы.
Симптоматика
Помимо указанных выше основных симптомов переднешейного лимфаденита, увеличения узла и боли односторонней или двусторонней локализации, могут присутствовать следующие симптомы, которые различают в зависимости от причины возникновения:
- боли в горле, насморк, «постреливания» в ушах, кашель, общая слабость, субфебрилитет, потеря аппетита, сонливость. Эти симптомы характерны для ОРЗ, ОРВИ, ангины и иных бактериальных и вирусных инфекций;
- покраснение в области лимфоузла, повороты шеей сопровождаются резкой болью;
- если воспаление не купировано на ранних стадиях, то начинает развиваться гнойный процесс в капсуле яремного лимфоузла, который пока не выходит за ее пределы. Если и далее оставить процесс без лечения, или лечить неправильно (например прогреваниями, которые строго противопоказаны при гнойном лимфадените), гной распространяется на смежные ткани и возникает флегмона. Наличие гноя определить очень просто: сильная боль в шее, располагающаяся в области яремных лимфоузлов, горячность и покраснение кожных покровов, узел максимально увеличивается.
- при хроническом переднешейном лимфадените боли, как правило, отсутствуют. Лимфоузел находится в незначительно увеличенном состоянии долгое время, не причиняя особого дискомфорта. Лечить такое состояние или нет, определяет врач в каждом конкретном случае. Решающую роль играет первопричина хронического лимфаденита, а также результативность применяемых для лечения мер.
- при специфическом яремном лимфадените, например туберкулезном, характерна некротизация тканей, а при сифилисе – одностороннее увеличение лимфоузлов на шее, а также параллельно других групп лимфоузлов, например, паховых или задних шейных. Гнойного воспаления при сифилисе обычно не бывает.

Диагностика
Определить непосредственно лимфаденит яремных лимфоузлов несложно, это под силу даже самому пациенту не смотря на отсутствие медицинского образования. А вот выяснить причину, вызвавшую воспаление, может только врач. Поэтому, при первых признаках заболевания нельзя медлить, следует обратиться в медицинское учреждение.
Врач осматривает место воспаления, прощупывает яремные лимфоузлы, а также выясняет сопутствующие симптомы. Если есть признаки респираторного вирусного заболевания или бактериальной инфекции верхних дыхательных путей, то дополнительные анализы назначают редко (максимум – общий анализ крови). Если есть подозрение на специфический лимфаденит или заболевания внутренних органов, то проводят биохимический анализ крови, УЗИ переднешейного лимфоузла и его тонкоигольное пунктирование (биопсию) для определения клеточного состава лимфы. Последнее проводят в случае крайней необходимости, когда есть риск возникновения серьезных патологий непосредственно лимфатической системы или иных органов.
При подозрении на туберкулез или сифилис проводятся лабораторные исследования, направленные на определение этих конкретных заболеваний. В случае туберкулеза – пробы Манту или Пирке, а также флюорография или рентген легких, в случае сифилиса – анализ крови на наличие в ней бледных трепонем.
Лечение
Яремные лимфатические узлы при их воспалении лечат обычно консервативным путем при помощи медикаментозной терапии. Причем лечение должно быть направлено на причину лимфаденита, так как какой-либо самостоятельной терапии обычно не требуется.
Для устранения инфекционных агентов используют антибиотики широкого спектра действия: цефаллоспорины, пенициллины или др.
Если инфекция носит вирусный характер, то применение антибиотиков целесообразно только в случае осложнений, поэтому начинают лечение с противовирусных препаратов. Также назначают иммуностимулирующие препараты синтетического (Виферон, Анаферон, Циклоферон) и растительного (Иммунал, Эхинацея) происхождения.
Если переднешейный лимфаденит не гнойный, можно использовать поверхностные средства в виде мазей – Ихтиоловую или Вишневского. Средства наносят на чистый бинт или марлю и располагают на шее, в месте локализации воспаления.
Греть лимфоузлы ни в коем случае самостоятельно нельзя, но врач может назначить физиотерапию для более быстрого снятия воспаления и уменьшения болезненности (УВЧ, лазер, ультразвук).
Если заболевание уже запущено и началось развитие гнойного процесса, то без хирургического вмешательства не обойтись. Необходимо вскрыть лимфоузел для устранения гноя и обработать все внутренние поверхности антисептическими растворами. После этого рану ушивают и назначают антибиотики.
Схема лечения яремных лимфоузлов имеет комплексный характер. Она должна базироваться не только на устранении первопричины, т. к. лимфаденит не является самостоятельным заболеванием, а также профилактике рецидивов.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Увеличение лимфатических узлов – причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Лимфатические узлы – маленькие биологические фильтры, относящиеся к лимфатической системе. Основная их функция – защита организма. Лимфатические узлы пропускают через себя поток лимфы и в своих структурах задерживают патогены, которые уничтожаются защитными клетками – лимфоцитами.
Под прицелом лимфатических узлов находятся бактерии, опухолевые клетки и токсичные вещества.
Что представляют собой лимфатические узлы? Это небольшие скопления лимфоидной ткани, расположенной на соединительнотканном каркасе.
Лимфоидная ткань – это пул клеток, которые участвуют в уничтожении поврежденных и опухолевых клеток и микроорганизмов.
Увеличение лимфатических узлов может быть симптомом как легкого инфекционного заболевания, так и серьезной патологии, которая может привести к тяжелому исходу. Поэтому во всех случаях увеличения лимфатических узлов стоит обратиться к врачу для проведения диагностики и выяснения причины.
Классификация
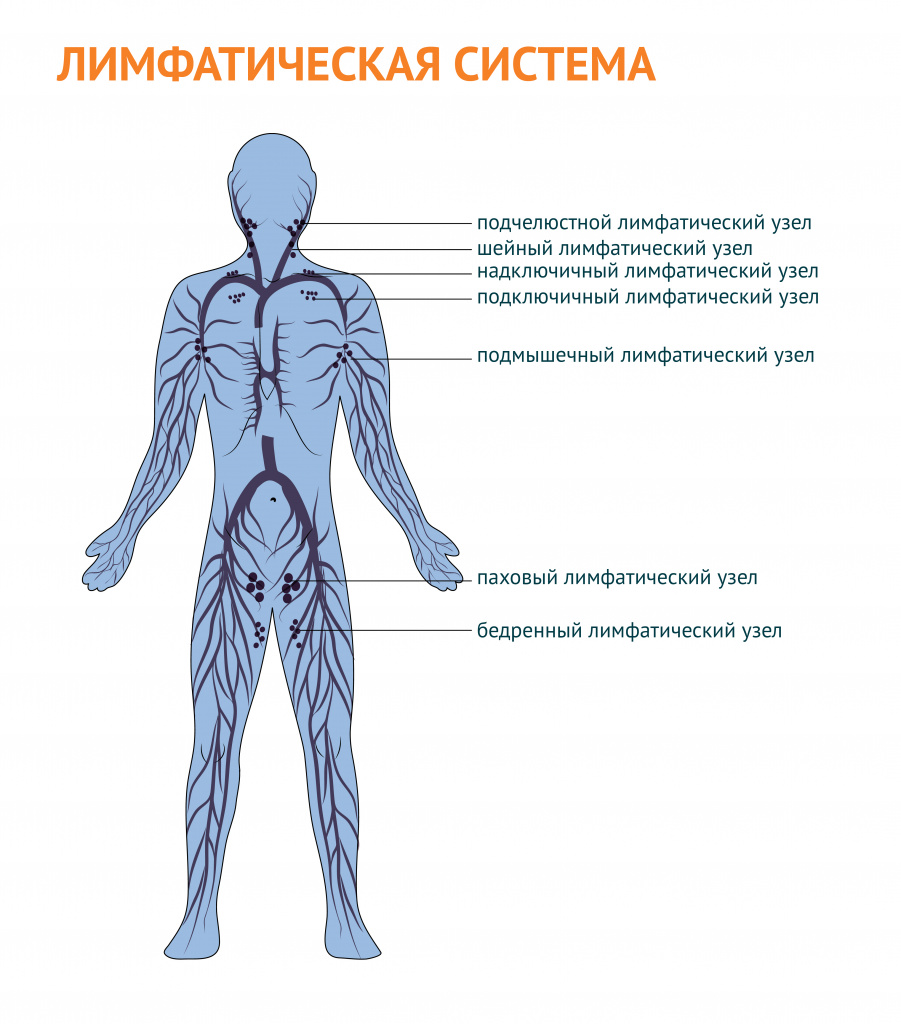
В зависимости от локализации различают следующие группы лимфатических узлов:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- надключичные и подключичные;
- подмышечные;
- локтевые;
- паховые;
- подколенные.
Врач при осмотре пальпирует (ощупывает) лимфатические узлы и определяет их размер, структуру, болезненность, изменение кожи над лимфатическим узлом.
Причины увеличения лимфатических узлов
Увеличение лимфатических узлов свидетельствует о патологическом процессе. Изолированное увеличение лимфоузла, или генерализованная лимфаденопатия напрямую зависит от причины, лежащей в основе заболевания.
Большинство случаев увеличения лимфоузлов носит временный характер.
Причинами увеличения лимфоузлов служат:
- инфекционные процессы;
- аутоиммунные заболевания;
- опухолевые патологии;
- болезни накопления (группа заболеваний, сопровождаемых нарушением метаболизма).
Лимфатические узлы участвуют в формировании иммунитета, и при любом инфекционном процессе в них активируется деление клеток, защищающих организм.
Так, при бруцеллезе, туберкулезе, сифилисе, дифтерии бактерии могут оседать в лимфатических узлах, вызывая их воспаление. При этом лимфатические узлы увеличиваются в размере за счет усиленного притока лимфы и крови.
Наиболее часто лимфатические узлы увеличиваются при острых инфекциях верхних дыхательных путей. Среди них наибольший размер лимфоузлы приобретают при тонзиллите (ангине).
Болезненное увеличение лимфоузлов может быть признаком болезни кошачьих царапин (из названия понятно, что заболевание возникает у лиц, поцарапанных кошкой). Причиной возникновения воспалительного процесса является бактерия Bartonella henselae.
Одним из ярких примеров вирусного заболевания, сопровождаемого значительным увеличением лимфоузлов, является инфекционный мононуклеоз. Болезнь вызывает вирус Эпштейна-Барр и цитомегаловирус.
Инфекционный мононуклеоз чаще встречается в детском и молодом возрасте. Кроме увеличения лимфоузлов характеризуется повышением температуры тела, слабостью и болью в горле.
У детей генерализованная лимфаденопатия встречается при детских инфекционных заболеваниях, таких как корь, краснуха, паротит, ветряная оспа.
Среди других вирусных заболеваний, сопровождаемых лимфаденопатией, стоит отметить ВИЧ-инфекцию.
Лимфаденопатии при ВИЧ-инфекции сопутствует ряд симптомов: потеря массы тела, необъяснимая лихорадка, ночная потливость, утомляемость, а позднее и инфекционные заболевания (герпес, цитомегаловирусная инфекция, кандидоз).
Системные (аутоиммунные) заболевания соединительной ткани, такие как ревматоидный артрит, системная красная волчанка могут сопровождаться увеличением лимфоузлов. При этих состояниях происходит нарушение распознавания «чужих» и «своих» белков, вследствие чего организм начинает атаковать свои клетки. Если процесс проходит активно, то лимфатические узлы увеличиваются в размере из-за возрастающей нагрузки.
Часто аутоиммунные заболевания сопровождаются увеличением селезенки и дополнительными симптомами.
При системной красной волчанке поражается кожа, почки и серозные оболочки внутренних органов (возникают волчаночные плевриты, серозиты). При ревматоидном артрите преимущественно поражаются суставные хрящи.
Увеличение лимфатических узлов может быть симптомом прогрессирования опухолевого процесса в организме. Атипичные (опухолевые) клетки мигрируют в лимфоузлы, застревают в них, размножаются и растягивают узел своей массой.
Отдельно стоит выделить группу злокачественных новообразований, поражающих непосредственно лимфатическую систему.
- Лимфома Ходжкина, или лимфогранулематоз протекает с образованием в лимфоузлах и селезенке конгломератов из пораженных незрелых лимфоцитов.
- Неходжкинские лимфомы – группа лимфопролиферативных заболеваний.
Увеличение лимфоузлов может быть симптомом болезни накопления: какое-то вещество в результате нарушения метаболизма скапливается в органах и тканях, в том числе и лимфатических узлах. Среди таких заболеваний: гемохроматоз (накопление железа), болезнь Вильсона-Коновалова (накопление меди) и другие наследственные нарушения обмена.
Аллергические реакции иногда приводят к увеличению лимфатических узлов. Гиперчувствительность к некоторым лекарствам приводит к генерализованной лимфаденопатии.
Среди эндокринологических заболеваний гипертиреоз может характеризоваться лимфаденопатией, увеличением селезенки и повышением содержания лимфоцитов в крови. При лечении все показатели возвращаются к норме.
Стоит помнить, что через лимфоузлы проходит вся лимфа, оттекающая от органов, и если человек занимается тяжелым физическим трудом, то локтевые и подколенные лимфоузлы могут быть увеличены из-за большой нагрузки.
Также лимфоузлы в редких случаях увеличиваются после вакцинации на соответствующей стороне.
К каким врачам обращаться при увеличении лимфатических узлов?
Взрослый должен обратиться к
врачу-терапевту
, а ребенка и подростка осматривает
педиатр
. В зависимости от сопутствующих симптомов может потребоваться консультация следующих специалистов:
- врача-онколога;
- врача-хирурга;
- врача-фтизиатра;
- врача-инфекциониста;
- врача-эндокринолога;
- врача-ревматолога.
Диагностика и обследование при увеличении лимфатических узлов
- Клинический анализ крови;
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
- мазок периферической крови с микроскопией;
- биохимический анализ крови (Глюкоза; креатинин; мочевина; печеночных ферментов – алининаминотрансфераза; аспартатаминотрансфераза; билирубин общий; общий белок);
Глюкоза (в крови) (Glucose)
Синонимы: глюкоза в крови, анализ глюкозы в крови натощак, анализ сахара в крови. Fasting blood glucose, FBG, fasting plasma glucose, blood glucose, blood sugar, fasting blood sugar, FBS.
Краткая характеристика определяемого вещества Глюкоза
Основной экзо- и эндогенный субстрат энергетиче…
280 руб
Креатинин (в крови) (Creatinine)
Азотистый метаболит, конечный продукт превращения креатинфосфата, участвующего в энергетическом обмене мышечной и других тканей.
Синтез креатинина осуществляется, в основном, в мышечной ткани. В процессе мышечного сокращения происходит распад креатинфосфата с выделением энергии и образованием креа…
300 руб
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты, карбамид, мочевина в крови. Urea nitrogen, Urea, Blood Urea Nitrogen (BUN), Urea, Plasma Urea.
Краткая характеристика определяемого вещества Мочевина
Главный конечный продукт белкового обмена. Около 50% остаточного азота (небелковые азотсодержа…
300 руб
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови, общий билирубин сыворотки. Total bilirubin, TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Желтый гемохромный пигмент, образуется в результате распада гемоглобина, миоглобина и цитохромов в ретикулоэндотелиальной системе селезен…
300 руб
Общий белок (в крови) (Protein total)
Синонимы: Общий белок, общий белок сыворотки крови. Total Protein, Serum Тotal Protein, Total Serum Protein, TProt, ТР.
Краткая характеристика определяемого вещества Общий белок в крови
Важнейший показатель белкового обмена.
Белки плазмы крови выполняют множество…
310 руб
- для выявления сопутствующей аутоиммунной патологии целесообразно исследование на содержание в крови антител: антинуклеарные антитела; антитела класса IgG к двуспиральной ДНК; Антинейтрофильные цитоплазматические антитела, АНЦА Ig G;
- анализ крови на содержание гормонов (тироксина; трийодтиронин; тиреотропного гормона; антител к тиреопероксидазе; антител к тиреоглобулину);
Тироксин свободный (Т4 свободный, Free Thyroxine, FT4)
Синонимы: Свободный Т4, свободный тетрайодтиронин, св.Т4. Free Thyroxine, Free T4., 4iodthyronin, tetraiodtironin
Краткая характеристика определяемого вещества Тироксин свободный
Вырабатывается фолликулярными клетками щитовидной железы под контролем ТТГ (тиреотропного гормона). Яв…
560 руб
Трийодтиронин свободный (Т3 свободный, Free Triiodthyronine, FT3)
Гормон щитовидной железы, стимулирует обмен и поглощение кислорода тканями (активнее Т4).
Вырабатывается фолликулярными клетками щитовидной железы под контролем ТТГ (тиреотропного гормона). В периферических тканях образуется при дейодировании Т4. Свободный Т3 является активной частью общего Т3, сос…
565 руб
Антитела к тиреоидной пероксидазе (АТ-ТПО, микросомальные антитела, anti-thyroid)
Синонимы: Антитела к тиреоидной пероксидазе, микросомальные антитела, антитела к микросомальному антигену, АТПО.
Anti-thyroid Peroxidase Autoantibodies, Antimicrosomal Antibodies, Antithyroid Microsomal Antibodies, Thyroid Peroxidase Autoantibodies, TPO Antibodies, Thyroid Peroxidase Test, Thy…
680 руб
Антитела к тиреоглобулину (АТ-ТГ, anti-thyroglobulin autoantibodies)
Синонимы: Антитела к ТГ; АТТГ; АнтиТГ; Анти-ТГ.
Anti-thyroglobulin Autoantibodies; Thyroglobulin Antibodies; Tg Autoantibody; TgAb; Anti-Tg Ab; ATG.
Краткое описание исследования Антитела к тиреоглобулину
Антитела к белку-предшественнику тиреоидных гормонов.
Тиреоглобул…
665 руб
- анализ крови на онкомаркеры;
- Антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2;
Антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2 (HIV Ag/Ab Combo)
Синонимы: Антитела к ВИЧ 1, 2, антитела к вирусу иммунодефицита человека, ВИЧ-1 p24, ВИЧ-1-антиген, p24-антиген.
Anti-HIV, HIV antibodies, human immunodeficiency virus antibodies, HIV-1 p24, HIV-1 Ag, p24-antigen.
Внимание! При положительных и сомнительных реакциях, срок выдачи…
490 руб
- вирус Эпштейна-Барр, определение ДНК в крови;
Вирус Эпштейна-Барр, определение ДНК (Epstein Barr virus, DNA) в крови
Определение ДНК вируса Эпштейна-Барр в крови методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Вирус Эпштейна – Барр (ВЭБ) является причиной инфекционного мононуклеоза. С вирусом Эпштейна-Барр связывают также этиологию некоторых онкологических…
560 руб
- обследование на туберкулез;
- биопсия лимфатического узла – Исследование пунктатов других органов и тканей (кроме костного мозга);
Исследование пунктатов других органов и тканей (кроме костного мозга)
Исследование пунктатов, полученных из опухолей, предопухолевых, опухолеподобных образований различной локализации: печень, почки, лёгкие, забрюшинные опухоли, опухоли средостения, щитовидная железа, предстательная железа, яичко, яичники, лимфатические узлы, миндалины, мягкие ткани, кости.
…
870 руб
- комплексное ультразвуковое исследование органов брюшной полости;
- рентгенография органов грудной полости;
Гастроскопия
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологических образований.
Колоноскопия
Эндоскопическое исследование толстого кишечника для поиска участков патологии, проведения биопсии и удаления небольших полипов и опухолей.
Колоноскопия с седацией (во сне)
Лечебно-диагностический метод исследования толстого кишечника, во время которого при необходимости может быть проведено малое хирургическое вмешательство (биопсия, удаление полипа до 1 мм).
Лечение увеличенных лимфатических узлов
В большинстве случаев лимфаденопатия проходит самостоятельно и не требует специфического лечения.
Если же лимфоузлы быстро увеличиваются, болезненны при ощупывании, процесс сопровождается другими симптомами, в том числе повышением температуры тела и слабостью, необходимо проконсультироваться со специалистом.
Врач проведет необходимое обследование и определит комплекс лечебных мероприятий.
При бактериальном воспалении будет назначена антибактериальная терапия и необходимое симптоматическое лечение (жаропонижающие и противовоспалительные средства). При инфекционном мононуклеозе обычно специфической терапии не требуется, проводится в основном симптоматическое лечение. При подозрении на ВИЧ-инфекцию проводится тщательное лабораторно-инструментальное обследование и назначается антиретровирусная терапия, а также лечение сопутствующих инфекций.
Для лечения аутоиммунных заболеваний используются различные иммуносупрессивные и противовоспалительные препараты. В зависимости от показаний может применяться пульс-терапия и терапия внутривенными иммуноглобулинами.
При опухолевых процессах решается вопрос о проведении химиотерапии, лучевой терапии, хирургического лечения, а также трансплантации костного мозга.
Что делать если увеличились лимфатические узлы?
Прежде всего лечение увеличенных лимфатических узлов направлено на терапию основного заболевания, приведшего к развитию этого симптома. Важно соблюдать правила личной гигиены, организовать режим дня и сбалансировать рацион. Любое лечение назначает врач.
Недопустимо растирать и прогревать увеличенный лимфатический узел, смазывать мазями, пытаться его раздавить и лечить любыми народными методами без консультации специалиста.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Покраснение глаз
Выражение «красные глаза» или «синдром красного глаза» употребляют, когда мелкие кровеносные сосуды глаз сильно расширяются, а иногда и лопаются, вызывая общую гиперемию тканей глаза.
Перхоть
Мелкие или крупные отшелушивающиеся чешуйки в волосистой части головы называют перхотью.
Ночная потливость
По статистике, более трети пациентов жалуются на периодическую потливость, возникающую в течение суток. Далеко не всегда это состояние служит признаком заболевания, однако если такой симптом регулярно возникает без видимых причин и по ночам, на это следует обратить внимание.
Слезотечение
Слезы – универсальное средство для увлажнения роговицы, удаления инородных частиц с глазного яблока и его дезинфекции. В норме у здорового человека выделяется около 1 мл слезной жидкости в сутки. Слезы, вырабатываемые слезными железами, поступают в каналы, соединяющиеся со слезным мешком.
Высокая температура
Повышение температуры служит защитной реакцией организма и может происходить под влиянием разных факторов. Обязательно следует разделять такие состояния, как гипертермия (перегревание) и лихорадка, которая тоже сопровождается повышением температуры тела, однако ее механизм отличается от перегревания и требует иных мер воздействия на организм.
Источник


