Воспаление лимфоузлов у детей при воспалении легких

Лимфаденит у детей – это воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой). Диагноз лимфаденита у детей устанавливается на основании клинического осмотра, общего анализа крови, УЗИ и пункции лимфоузлов. В лечении лимфаденита у детей применяется консервативная тактика (антибактериальная, десенсибилизирующая, дезинтоксикационная терапия, местные аппликации, УВЧ) или хирургическое вскрытие и дренирование гнойного очага с обязательной ликвидацией первичного источника инфекции.
Общие сведения
Лимфаденит у детей – инфекционный или неинфекционный воспалительный процесс в периферических органах лимфатической системы – лимфоузлах. Лимфадениту принадлежит одно из ведущих мест по частоте встречаемости в педиатрической практике, что обусловлено морфофункциональной незрелостью лимфатической системы ребенка. Чаще всего лимфаденит наблюдается у детей в возрасте от 1 до 6 лет и имеет более бурное течение, чем у взрослых. Лимфаденит у детей развивается вторично, осложняя течение основных инфекционно-воспалительных заболеваний, поэтому увеличение лимфатических узлов у ребенка может обнаруживаться различными детскими специалистами: врачом-педиатром, детским отоларингологом, детским стоматологом, детским хирургом, детским иммунологом, детским ревматологом и др.
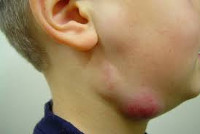
Лимфаденит у детей
Причины
Рост и развитие лимфоидных образований у детей продолжается до 6-10 лет; этот период связан с повышенной восприимчивостью к различным инфекционным агентам и недостаточной барьерно-фильтрационной функцией. Лимфоузлы, как элементы иммунной защиты, вовлекаются во все патологические процессы, протекающие в организме: распознавая и захватывая чужеродные частицы (бактерии, токсины, продукты распада тканей), они препятствуют их распространению из местного очага и попаданию в кровь.
Лимфаденит у детей чаще всего имеет неспецифический генез, его основными возбудителями являются гноеродные микроорганизмы, в первую очередь, стафилококки и стрептококки. При лимфадените у детей обычно имеется первичный очаг острого или хронического гнойного воспаления, из которого инфекция попадает в лимфоузлы с током лимфы, крови или контактным путем.
Более 70% случаев лимфаденита у детей связано с воспалительными процессами ЛОР-органов – тонзиллитом, синуситом, отитом. Лимфаденит у детей часто сопутствует инфекциям кожи и слизистых оболочек: фурункулам, пиодермии, гнойным ранам, экземе, стоматиту. Лимфаденит может осложнять течение различных бактериальных и вирусных инфекций у детей – скарлатины, дифтерии, ОРВИ, гриппа, паротита, ветряной оспы, кори. Наибольшее количество лимфаденитов у детей отмечается в осенне-зимний период вследствие увеличения числа инфекционных и обострения хронических заболеваний.
Лимфаденит у детей старше 6-7 лет может быть связан с воспалительными заболеваниями зубо-челюстной системы (пульпитом, периодонтитом, остеомиелитом). При этом нарастание симптомов лимфаденита у детей может происходить после затухания патологического процесса в первичном очаге. Причиной специфического лимфаденита у детей являются инфекционные заболевания с типичным для них поражением лимфатических узлов – туберкулез, инфекционный мононуклеоз, бруцеллез, актиномикоз, сифилис и др.
В некоторых случаях лимфаденит у детей может быть связан с заболеваниями крови (острыми и хроническими лейкозами), опухолями лимфоидной ткани (лимфосаркомой, лимфогрануломатозом), а также травматическим повреждением самих лимфоузлов. Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
Классификация
В зависимости от типа возбудителя выделяют неспецифический и специфический лимфаденит у детей, который может иметь острое (до 2-х недель), подострое (от 2-х до 4-х недель) или хроническое (более месяца) течение. По характеру воспалительных изменений лимфатических желез у детей различают серозные (инфильтрационные), гнойные, некротические (с расплавлением узлов) лимфадениты и аденофлегмоны.
По очагу поражения лимфадениты у детей разделяют на регионарные (шейные, подчелюстные, подмышечные, паховые и т. д.) и генерализованные; по этиологическому фактору – одонтогенные (связанные с патологией зубо-челюстной системы) и неодонтогенные.
Симптомы
Как правило, при лимфадените у детей поражаются лимфоузлы в области лица и шеи (наиболее часто – подчелюстные и шейные с одной или обеих сторон, реже – околоушные, щечные, затылочные, заушные), в отдельных случаях – подмышечные, паховые.
Серозная стадия острого неспецифического лимфаденита у детей (1-3 сутки заболевания) проявляется болезненными, заметно увеличенными в размерах и плотно-эластичными на ощупь регионарными лимфоузлами, без потери их подвижности и развития местной кожной реакции. Общее состояние ребенка не нарушено, температура колеблется от нормальных до субфебрильных значений.
Переход острого лимфаденита в гнойную стадию (3-6 сутки заболевания) протекает с ярко выраженными местными признаками и резким ухудшением самочувствия детей. Наблюдаются признаки интоксикации: озноб, высокая температура (до 40ºС), головная боль, сильная слабость, отсутствие аппетита и нарушение сна. В области пораженных лимфоузлов возникают интенсивные тянущие или стреляющие боли, явления периаденита, местная гиперемия и отек кожи. Возможно развитие аденофлегмоны с появлением очагов флюктуации и выходом гнойного воспаления за пределы лимфоузла. Аденофлегмоны челюстно-лицевой области могут осложниться тромбозом кавернозного синуса, медиастинитом, сепсисом.
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания. При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко. При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Специфический лимфаденит, связанный с вакцинацией против туберкулеза («бецежеит»), может развиться у детей с низкой и измененной общей реактивностью, проявляясь хроническим кальцинирующим казеозным поражением подмышечных лимфоузлов. Генерализованный лимфаденит у детей отмечается при диссеминированном туберкулезе легких и хронической туберкулезной интоксикации; сопровождается характерным фиброзированием узлов («железы-камушки»).
Диагностика
Диагностика лимфаденита у детей включает тщательный физикальный осмотр, оценку клинической картины и анамнеза заболевания, исследование клинического анализа крови, УЗИ лимфатических узлов и ряд дополнительных дифференциально-диагностических исследований. Выявление лимфаденита у детей может потребовать обследования у врачей различных специальностей: педиатра, инфекциониста, детского отоларинголога, гематолога, хирурга, фтизиатра.
В ходе диагностики необходимо установить этиологию лимфаденита у детей, выявить первичный очаг гнойного воспаления. Вспомогательными методами выявления туберкулезного лимфаденита у детей служат туберкулиновые пробы, рентгенография грудной клетки, диагностическая пункция и бактериологический посев материала. При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
Дифференциальная диагностика лимфаденитов различной локализации у детей проводится с опухолями слюнных желез, метастазами злокачественных новообразований, флегмоной, ущемленной паховой грыжей, остеомиелитом, системными заболеваниями (саркоидоз, лейкоз), диффузными заболеваниями соединительной ткани (ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит).
Лечение лимфаденита у детей
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ). Показаны общеукрепляющие препараты – кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага. В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия. Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Прогноз и профилактика
Прогноз лимфаденита у детей при своевременном адекватном лечении – благоприятный, при длительном хроническом течении возможно замещение лимфоидной ткани на соединительную; иногда в области пораженных лимфоузлов развивается нарушение лимфооттока (лимфостаз).
Предупреждение лимфаденита у детей заключается в устранении источников хронической инфекции, своевременном лечении зубов, травматических и гнойных поражений кожи и слизистых оболочек, повышении общей и местной сопротивляемости организма.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Среди общих симптомов достаточно широкого спектра заболеваний отмечается увеличение лимфоузлов в легких – легочных, прикорневых бронхолегочных, перибронхиальных или паратрахеальных. Поскольку лимфатические узлы являются неотъемлемой частью иммунной системы организма, их увеличение, выявляемое при рентгенографии, КТ или МРТ легких, представляет собой один из клинических признаков патологий инфекционного или онкологического происхождения.
Увеличение лимфатических узлов могут называть лимфаденопатией, гиперплазией и даже синдромом увеличенных лимфатических узлов (у больных СПИДом), но в любом случае у патологии один и тот же код R59 в соответствии с МКБ-10, и к подклассу R относятся симптомы и отклонения от нормы, которые выявляются у пациентов в ходе медицинского обследования.
[1], [2], [3], [4], [5], [6]
Код по МКБ-10
R59 Увеличение лимфатических узлов
Эпидемиология
На сегодняшний день точная статистика случаев увеличения лимфоузлов в легких, а также лимфаденопатии другой локализации отсутствует. Но связанное с инфекциями увеличение прощупываемых узлов (заушных, подчелюстных, шейных и др.) в детском возрасте, по оценкам экспертов British Paediatric Association, варьируются от 38-45%, и это является одной из наиболее распространенных клинических проблем педиатрии.
По данным American Society of Clinical Oncology, степень злокачественного увеличения лимфоузлов коррелируется с возрастом, увеличиваясь с 17,5-20% у 18-35-летних пациентов до 60% среди пациентов старшей возрастной категории. И у детей это чаще всего следствие лейкемии, а у подростков – лимфомы Ходжкина.
На долю доброкачественной реактивной лимфаденопатии приходится в среднем 30% случаев, а увеличение лимфатических узлов при неопухолевых заболеваниях составляют 26%.
[7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
Причины увеличения лимфоузлов в легких
Увеличение локализованных в легких (интрапульмональных) узлов происходит в ответ на основной патологический процесс болезни – благодаря их Т и В-лимфоцитам, макрофагам, дендритам, лимфатическим фолликулам и другим защитным факторам лимфоидной ткани.
К числу основных заболеваний, с которыми связаны причины увеличения лимфоузлов в легких, относят:
- пневмонии, вызванные стафилококками и бета-гемолитическим стрептококком, а также пневмококковую пневмонию;
- туберкулез легких (вызываемый Mycobacterium tuberculosis);
- туберкулез лимфатических узлов (при легочной и внелегочной формах туберкулеза);
- саркоидоз легких;
- фиброзное поражение легких при системной красной волчанке или амилоидозе;
- острые или хронические формы бронхолегочных микозов, обусловленных аэрогенным инфицированием органов дыхания грибами Histoplasma capsulatum (гистоплазмоз), плесневым грибом Aspergillus fumigatus (аспергиллез), дрожжеподобным грибом Blastomyces dermatitidis (легочный бластомикоз);
- экзогенный аллергический альвеолит (аллергический пневмонит);
- хронические легочные профзаболевания – силикоз и пневмокониоз;
- рак лимфатических узлов – лимфогранулематоз (лимфома Ходжкина), неходжкинская лимфома (лимфосаркома);
- рак легких (аденокарцинома, карциосаркома, параганглиома и др.);
- острый лимфобластный лейкоз (форма лейкемии, связанная со злокачественным поражением кроветворных клеток костного мозга);
- метастазы в легочные лимфатические узлы при злокачественных опухолях пищевода, средостения, щитовидной или молочной железы. См. также – Метастазы в лимфоузлах
Пульмонологи отмечают, что увеличение лимфоузлов в корне легкого характерно для многих патологий, поскольку здесь – в зоне разграничения среднего и заднего средостений грудной клетки – находятся не только бронхолегочные и паратрахеальные лимфоузлы, но и самый длинный лимфатический проток (грудной). Прикорневые узлы бывают увеличены при пневмониях, туберкулезном бронхоадените, саркоидозе, аллергическом альвеолите, бронхиолоальвеолярной опухоли легкого, метастазах рака молочной железы и др. Читайте также публикацию – Причины увеличения лимфатических узлов
Как вы понимаете, наличие перечисленных заболеваний представляет собой основные факторы риска увеличения лимфоузлов, которое входит в перечень их симптомов.
[17], [18], [19], [20], [21]
Патогенез
Механизмы возникновения и развития – патогенез увеличения лимфатического узла – частично обусловлены функциями лимфоузлов, которые с помощью макрофагов своих синусов и стромы очищают лимфатическую жидкость от ассоциированных с инфекцией антигенов, токсинов и продуктов клеточного метаболизма. Более подробно – в статье Гиперплазия лимфоузлов.
В зависимости от причины заболевания и механизма воздействия на лимфоидную ткань различают виды данной патологии: инфекционный, реактивный и злокачественный. Так, при инфекции с током лимфы в узлы попадают и скапливаются фагоциты с захваченными антигенами и погибшие от воспалительного некроза клетки. Например, у туберкулезных больных попавшие в лимфоузлы микобактерии M. tuberculosis поглощаются макрофагами с образованием фаголизосом, формированием гранулем и развитием казеозного некроза лимфоидной ткани.
Гранулематозное изменение лимфоузлов (с вытеснением лимфоидной ткани фиброзной) отмечается и при саркоидозе, этиология которого медицине до сих пор неизвестна (хотя не исключаются аутоиммунные и генетические причины его возникновения).
В случаях реактивного увеличения лимфоузлов в легких доминирующий патологический процесс заключается в повышенной пролиферации их фолликулов, что провоцируется аутоиммунными заболеваниями – когда иммунная система организма вырабатывает антигены против здоровых клеток, как это происходит, в частности, при системной красной волчанке.
При увеличении лимфоузлов в легких злокачественного характера образуются лимфомы с аномальной клеточной пролиферацией. А при метастазах лимфопролиферативные нарушения обусловлены инфильтрацией здоровых тканей атипичными (раковыми) клетками и их разрастанием, что приводит к патологическим морфологическим изменениям.
[22], [23], [24], [25]
Симптомы увеличения лимфоузлов в легких
Как подчеркивают клиницисты, увеличение лимфоузлов в легких – это следствие развития заболеваний, и информацию относительно размеров интрапульмональных лимфатических узлов (диаметром > 2 см) можно получить только при их визуализации.
Так что симптомы увеличения лимфоузлов в легких из клинической картины обусловливающих из болезней не выделяют. Хотя при обследовании лимфатических узлов в легких фиксируется не только их размер, местоположение и количество, но и наличие воспалительного процесса, гранулемы, некроза (казеозного или в виде абсцесса), легочных инфильтратов и т.д.
Опухоль интрапульмонального лимфатического узла может вызвать отек прилегающих тканей или обтурацию лимфатических сосудов, что приводит к появлению респираторных симптомов: упорного сухого кашля, стридора (свистящего дыхания), одышки.
Симптомы кальцифицированных лимфоузлов, например, при гистоплазмозе или туберкулезе, также могут проявляться кашлем, когда увеличенный узел выступает в трахею.
А гранулематозные гипертрофированные лимфоузлы больших размеров могут сопровождаться не только проблемами с дыханием, но и болезненными ощущениями.
[26], [27], [28], [29], [30]
Осложнения и последствия
В большинстве случаев последствия и осложнения связаны с протеканием основного заболевания. А осложнения увеличения лимфоузла в легких включают формирование абсцесса или флегмоны, образование свищей, развитие септицемии.
Увеличение лимфатических узлов в области средостения может привести к бронхиальной или трахеальной обструкции, стриктуре пищевода, нарушению кровотока в верхней полой вене.
Легочный инфильтрат в области лимфоузлов при саркоидозе может привести к образованию рубцов и необратимому фиброзу легких, серьезной легочной дисфункции и сердечной недостаточности.
В случае туберкулезного поражения внутригрудных лимфоузлов с казеозным содержимым возможен их разрыв и попадание инфекции в другие структуры средостения.
При злокачественном увеличении интрапульмональных лимфоузлов возникают метаболические осложнения: повышение уровня мочевой кислоты в крови, нарушение электролитного баланса, функциональная недостаточность почек.
[31], [32], [33], [34], [35], [36], [37], [38], [39]
Диагностика увеличения лимфоузлов в легких
Диагностика увеличения лимфатических узлов в легких – это, в первую очередь, инструментальная диагностика с использованием рентгенографии, УЗИ, компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ), позитронно-эмиссионной томографии (ПЭТ).
По итогам может потребоваться биопсия гиперплазированного узла (эндоскопическая, бронхоскопическая или эксцизионная) и иммуногистохимическое исследование полученного образца ткани. Результаты биопсии особенно важны, если есть подозрение на злокачественную опухоль лимфоузла, а также имеются серьезные сомнения относительно диагноза заболевания, при котором было выявлено патологическое изменение лимфоузла. Также необходимы анализы крови: общий и биохимический, на антитела, на иммунный статус и онкомаркеры. Делаются кожные пробы на туберкулез и саркоидоз.
[40], [41], [42], [43], [44], [45]
Дифференциальная диагностика
Дифференциальная диагностика на основе результатов гистологии биоптата необходима для определения доброкачественности (или злокачественности) гиперплазии лимфоузла – чтобы установить правильный диагноз.
Лечение увеличения лимфоузлов в легких
Учитывая, что гиперплазированные интрапульмональные лимфоузлы появляются при различных патологиях, основные терапевтические усилия направлены на эти заболевания, и обособленное лечение увеличения лимфоузлов в легких просто невозможно.
Когда основная причина кроется в бактериальной инфекции, используются антибиотики; при бронхолегочных микозах врачи назначают системные противогрибковые препараты. Для уменьшения воспаления могут применяться лекарства группы стероидных гормонов (кортикостероиды) или НПВС (нестероидные противовоспалительные средства). Во всех случаях рекомендовано принимать витамины А и Е.
А когда увеличенные лимфоузлы вызывают дегенерацию тканей и образование абсцесса, может потребоваться хирургическое лечение.
В случаях злокачественного увеличения лимфоузлов в легких лечение может включать облучение, медикаментозное лечение с помощью препаратов для химиотерапии и хирургическое вмешательство – анатомическую сегментэктомию или резекцию всего узла (лимфаденэктомию).
Профилактика
Увеличение лимфатических узлов в легких является общим клиническим проявлением и диагностическим признаком, и его профилактика, то есть комплекс специфических мер, не разработана. Врачи советуют своевременно обращаться за медицинской помощью при длительном ухудшении самочувствия, что может предотвратить развитие серьезных заболеваний.
[46], [47], [48], [49], [50], [51], [52], [53]
Прогноз
Специалисты связывают более благоприятный прогноз при увеличении лимфатических узлов в легких с его доброкачественным характером. При онкологии развитие болезни малопредсказуемо как относительно результатов лечения, так и продолжительности жизни.
[54], [55], [56], [57], [58], [59], [60]
Источник
