Воспаление матки из за неправильного спринцевания
Среди заболеваний женской половой сферы отдельной группой выделяются воспалительные поражения шейки матки. Цервицит — общее название воспалений органа, вызванных разными причинами и возбудителями.
Причины воспалений шейки матки
Шейка это суженая округлая часть матки между ее телом и влагалищем. Анатомически среднее положение у здоровой женщины делает ее преградой для вхождения инфекции в детородный орган. Но таким же образом шейка уязвима, подвергаясь воздействию внешних неблагоприятных факторов.
Основные причины воспалений:
- травмы, связанные с родами, хирургическими манипуляциями при абортах, удалении новообразований, устаревшими методами лечения эрозии;
- травмирование неправильно установленными средствами контрацепции — внутриматочной спиралью, диафрагмой;
- неправильное применение гигиенических тампонов;
- спринцевание раздражающими растворами;
- использование спермицидов — свечей и таблеток с препаратами, влияющими на свойства слизи, выделяемой шейкой матки;
- прием гормонов, влияющих на концентрацию слизи;
- половые инфекции (сифилис, гонорея, трихомониаз;
- инфекции нисходящего типа (распространяющиеся с органов, расположенных выше, например, с почек);
- восходящие инфекции, перешедшие, например, с мочевого пузыря.
Развитию состояния способствует сниженный иммунитет.
В зависимости от локализации воспалительного процесса и характера течения болезни, различают острые и хронические экзоцервициты и эндоцервициты (внешние, внутренние).
Симптомы цервицита, диагностика
Острое воспаление сопровождается выделениями, мутными или гнойными. При сильном воспалении могут быть боли в нижней части живота.
Хроническое воспаление протекает бессимптомно. У некоторых женщин отмечаются контактные кровотечения после какого-либо воздействия, например, после половых отношений, или мутные выделения.
Бесплодие — тоже повод проверить состояние матки в целом.
Диагностика включает общий осмотр, лабораторное и инструментальное обследование. Осмотр проводится с использованием кольпоскопа — специального оптического прибора с подсветкой. Гинеколог видит воспаленную, отекшую шейку, участки эрозии, полипы. Эрозия и полипы — частые спутники цервицитов.
Анализы, необходимые для выяснения причины цервицита и выявления возбудителей:
- Измерение кислотности слизистой. Простейший анализ, исключающий или подтверждающий одну из частых причин воспаления — смещение уровня кислотности. Кислоты и щелочи разъедают слизистую. Поврежденные участки — мишень для инфекций.
- Микроскопия соскобов. Выявляет лейкоциты, образующиеся при воспалении. Гистологическое исследование необходимо для исключения онкологии.
- Бактериологический посев. Определяет возбудителя и антибиотик, к которому он чувствителен.
- ПЦР – быстрый и точный метод идентификации возбудителя.
- Биопсия шейки матки. Необходима при обнаружении вируса ВПЧ в сочетании с эрозией. Проводится для исключения злокачественных процессов.
Обязательно назначается УЗИ малого таза. УЗИ позволяет обнаружить воспаление в соседних органах, которые могли быть источником инфекции или заражены и осложнения цервицита: флегмоны, абсцессы, спайки.
Фото цервицита
Виды цервицита
Воспаление шейки матки симптомы
Признаки воспаления шейки матки
Хронический цервицит
Лечение цервицита
Основной путь инфицирования шейки матки — половой контакт, поэтому лечение проводится комплексное, длительное одновременно обоим половым партнерам. Если болезнь не лечить, острое воспаление приобретает затяжное течение, а неправильное лечение провоцирует переход болезни в хроническую форму.
Результаты лечения регулярно контролируются данными кольпоскопии и сравнительным анализом лабораторного обследования.
Задача врача устранить очаг инфекции или другой источник болезни. Основным условием выбора лечения служит определение чувствительности патогенной флоры к назначенным лекарствам. Бактерии, вирусы, хламидии, грибы требуют разной лечебной тактики.
Методы, которые мы применяем в нашей клинике
Медикаментозное лечение
- Устранение возбудителя. Антибактериальные, противовирусные, противогрибковые средства, антибиотики широкого спектра действия назначаются по этиологическому фактору.
- Противовоспалительная, обезболивающая терапия. Гинеколог обрабатывает влагалище и шейку мазями, гелями, кремами. Лучший эффект достигается введением интравагинальных свечей с лекарственными средствами.
- Восстановление флоры. Бактериологические препараты способствуют восстановлению естественной микрофлоры влагалища и повышают иммунитет (свечи Бифидумбактерин, Экофемин).
Если цервицит вызывается одновременно несколькими возбудителями, лечение сочетанной инфекции проводится комбинированными препаратами общего и локального действия.
- На хламидии влияют тетрациклиновые антибиотики – Вибрамицин, Доксал. Из других фармакологических групп применяют макролиды в комбинации с азалидами Азитромицин, Кларитромицин.
- На грибковую флору действуют Флуконазол, Леворин, комбинированные средства – Вагисепт, Тержинан.
- Противовирусные комбинированные препараты: Генферон, Ацикловир применяются для лечения генитального герпеса.
- Цитостатики, интерфероны назначают при ВПЧ — вирусе папилломы человека. Эти препараты останавливают рост вируса, разрушают его клетку, способствуют активации иммунитета.
Физиотерапия
Процедуры могут назначаться только молодым нерожавшим женщинам, у которых отсутствуют онкологические изменения в половых органах. Предварительно проводится осмотр кольпоскопом, микроскопия мазков на атипичные клетки, при необходимости делается биопсия с цитологическим исследованием взятого материала.
Физиотерапия включает в себя разные методики соответственно форме и тяжести воспаления шейки матки.
В первом периоде цервицита используют лекарственный электрофорез с магнием, цинком, магнитотерапию, УВЧ, СМТ или амплипульс-терапию, электромагнитную ДМВ-терапию в проекционной зоне матки, Дарсонваль с влагалищным электродом.
Позднее применяются радиоволны, УФО области малого таза вне очага поражения.
Оперативное лечение
В случае неэффективности консервативной терапии, осложнений очаг поражения в шейке удаляют хирургическим путем.
- Криодеструкция. Проводится жидким азотом. Под воздействием холода разрушаются инфицированные ткани с последующим отторжением омертвевших участков в течение 2-3 недель. У женщин могут быть водянистые выделения, редко судороги.
- Диатермокоагуляция (электрокоагуляция) прижигает вторичную эрозию слизистой оболочки. Высокочастотные токи вызывают отмирание измененных клеток.
- Лазерное или радиолечение. Атипичные клетки разрушают с помощью лазерного луча или радиоволн направленного действия. Метод требует введение анестетика.
После процедуры могут быть необильные кровянистые выделения, слабые боли в нижней части живота, пояснице. Через пару дней все симптомы проходят.
Народная медицина
Народные рецепты — исключительно вспомогательный метод лечения. Применение любых средств нетрадиционной медицины должно быть согласовано с гинекологом.
Травяные отвары, настои облегчают боль, уменьшают воспаление, улучшают общее самочувствие. Для спринцевания 3 раза в день используют настои трав:
- Кора дуба. 10 г коры дуба заливается 0, 5 л воды, в течение 10 минут подогреть на слабом огне, раствор остудить.
- Шалфей. 2 ст. л. шалфея залить 400 мл воды, варить 10 минут, затем настоять в течение 6 часов.
- Календула. 1 ст. л. календулы заливается 200 мл горячей воды и настаивается 1 час.
- Ромашка. Ватный тампон с ромашкой трижды в день по 10 минут держат во влагалище. Готовится настой из расчета 2 ст. л. сырья на 400 мл горячей воды, настаивается полчаса.
Готовые отвары, настои тысячелистника, эвкалипта принимаются внутрь по 100 мл 3 раза в разведении 1 ч. л. на стакан воды.
Витаминотерапию можно сочетать с ягодами. Целебный состав имеют ежевика, смородина, калина, облепиха.
При первых признаках недомогания следует сразу обратиться к гинекологу. Самолечение приводит к хроническим формам и злокачественному перерождению поврежденных тканей шейки матки.
Поделиться ссылкой:
Источник
Воспаление матки относится к заболеваниям органов малого таза. В большинстве случаев патологический процесс также затрагивает маточные трубы и яичники. Наиболее часто возбудителями воспаления бывают бактерии, гораздо реже болезнь имеет вирусную или грибковую природу.
Причины воспалительных процессов
Воспалительные процессы слизистых оболочек шейки матки могут быть условно разделены на два типа: самостоятельные заболевания – эндометрит, параметрит, эндометрит, либо как вторичное инфекционное заболевание вследствие ранее имевшихся патологий других органов малого таза. Как правило, заболевание развивается на фоне сниженного иммунитета в результате попадания микробов или по причине травмирования стенок матки при хирургических вмешательствах. Риск развития воспалительного процесса в матке присутствует в следующих ситуациях:
- осложненные роды, роды путем кесарева сечения;
- выскабливание или зондирование полости матки;
- гистеросальпингография фаллопиевых труб и матки;
- эндоскопия матки;
- бесконтрольное спринцевание, ведущее к гибели дружественной флоры;
- неправильное или чрезмерное использование внутриматочных контрацептивов;
- незащищенный секс, в частности в период менструации;
- воспалительные процессы с гнойными выделениями в органах малого таза (сальпингоофорит, вагиноз);
- цервицит – воспаление шейки матки;
- аднексит – воспаление придатков;
- инфицирование полости матки герпесом, цитомегаловирусом, гонококками, стрептококками, кишечной палочкой и др.;
- наличие серьезных заболеваний, например пневмонии или туберкулеза.
Развитие воспалительных процессов бактериального или вирусного характера чаще всего происходит по причине пренебрежения средствами барьерной контрацепции при беспорядочной половой жизни. Также серьезными последствиями чреват любой хронический воспалительный процесс в малом тазу.
Какие бывают воспалительные заболевания матки
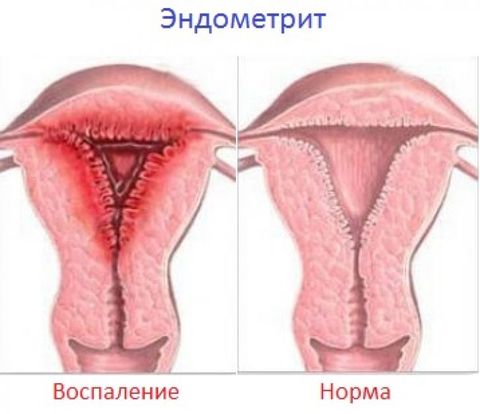
Стенки главного женского органа матки состоят из трех слоев – слизистого, мышечного и серозного. Воспаление может затрагивать как весь орган целиком, так и какой-либо из его слоев.
В зависимости от места локализации патологического процесса выделяют следующие виды заболеваний матки:
- эндометрит – воспаление слизистой оболочки матки (эндометрия);
- эндомиометрит (метроэндометрит) – воспалительный процесс затрагивает и эндометрий и миометрий (мышечную ткань органа);
- параметрит – воспаление околоматочной клетчатки;
- периметрит – воспаление серозного слоя органа;
- панметрит – инфицирование всех слоев матки.
Поскольку матка относится к внутренним органам, правильный диагноз может поставить только врач-гинеколог после проведения осмотра и лабораторной диагностики.
Симптомы воспалительных заболеваний матки
В большинстве случаев воспалительные заболевания матки уже на ранней стадии сопровождаются выраженным болевым синдромом, который усиливается с развитием болезни. Помимо болей в случае воспаления матки присутствуют следующие симптомы:
- выделения из влагалища гнойного, сукровичного либо серозного характера;
- кровянистые выделения либо сукровичные выделения, имеющие сходство с менструальными выделениями, но не относящиеся к ним;
- интенсивные боли в низу живота и в области таза, отдающие в поясницу, лобок, промежность;
- повышенная температура тела и озноб;
- затрудненное и болезненное мочеиспускание;
- дискомфорт и болезненность во время полового акта.
При наличии подобных симптомов женщине необходимо срочно обратиться к врачу-гинекологу. Речь идет не только о проблемах с женским здоровьем и развитием опасных патологий, но и риском утраты возможности зачать, выносить и родить здорового малыша. При непринятых вовремя мерах, воспалительные заболевания матки могут привести к серьезным, порой опасным для жизни состояниям:
- возникновению спаечных процессов;
- образованию кист и полипов;
- внематочной беременности, выкидышам;
- бесплодию;
- сепсису.
Опасность этих заболеваний заключается в том, что при неправильном лечении, (например, народными средствами), они легко переходят в хроническую форму, чему способствует ряд факторов (ежемесячные гормональные скачки в женском организме, присутствие патогенной флоры на внешних половых органах и др.). Хроническое воспаление матки может проходить в так называемой «вялотекущей» форме и не доставлять серьезного дискомфорта вне периода обострения, но его следствием обычно становятся спаечный процесс и бесплодие, которое крайне сложно вылечить. В крайне запущенных случаях пациентка может полностью утратить способность к самостоятельному рождению ребенка.
Диагностика и лечение в гинекологии поликлиники Отрадное
Высококвалифицированные специалисты гинекологического отделения поликлиники Отрадное имеют многолетний опыт лечения воспалительных заболеваний женской половой сферы, сочетая опыт прежних лет с новейшими достижениями и разработками в области терапии.
Диагностика
При первичном осмотре и сборе анамнеза и жалоб пациентки врач ставит предварительный анализ, который в дальнейшем уточняется с помощью лабораторных анализов и аппаратного обследования. Поликлиника Отрадное располагает необходимым современным оборудованием, а врачи постоянно совершенствуются в области диагностики, поскольку некоторые виды воспаления матки имеют симптомы, схожие с другими заболеваниями органов малого таза. Для точной постановки диагноза и места локализации воспалительного процесса проводятся следующие виды обследований:
- анализ биохимических показателей крови и мочи;
- бактериоскопическое исследование мазка шейки матки;
- бактериологический анализ выделений для исключения наличия метроэндометрита;
- диагностика методом ПЦР (полимеразной цепной реакции);
- эндоскопия биоматериала для гистологического исследования;
- УЗИ-диагностика полости матки и придатков;
- гистероскопия;
- цистоскопия и копрограмма для исключения попадания гнойного содержимого в прямую кишку или мочевой пузырь.
Воспалительный процесс в каком-либо из органов малого таза нередко переходит на соседствующие органы, особенно при хронических и запущенных процессах. По этой причине иногда возникает необходимость привлечения к диагностике смежных специалистов. В поликлинике Отрадное есть возможность получить консультацию терапевта, уролога, проктолога или инфекциониста, что в значительной степени облегчает как диагностику, так и лечение.
Лечение

Лечение воспалительных заболеваний матки происходит в условиях стационара, где помимо медикаментозной терапии обеспечивается бережный уход, диета, и проведение физиотерапевтических процедур.
После обследования пациентке назначается индивидуальная терапия, в которую входят противомикробные препараты, иммуностимуляторы и иммуномодуляторы, препараты для коррекции менструального цикла, физиопроцедуры (назначаются после снятия острой стадии воспаления).
При лечении острой стадии воспаления шейки матки или ее стенок после тестирования на резистентность возбудителя, обязательно проводится антибиотикотерапия. Назначается постельный режим. Доброжелательное и внимательное отношение персонала наравне с комфортными условиями пребывания в стационаре Поликлиники Отрадное также способствует успеху лечения, поскольку обеспечивает психологический комфорт пациенток.
При лечении воспаления матки в нашей клинике реализуется комплексный подход, благодаря которому достигается стойкая ремиссия:
- устранение или полное блокирование возбудителей заболевания;
- устранение симптомов и дискомфорта;
- восстановление слизистой оболочки шейки и стенок матки;
- восстановление менструального цикла;
- восстановление детородной функции.
Помимо перорального приема препаратов и внутримышечных инъекций, лекарственные препараты вводятся непосредственно в полость органа, также применяется парафинотерапия, лечебные ванны, электрофорез.
Особое внимание уделяется женщинам с перенесенным эндометритом в любой форме при ведении беременности, поскольку наличие подобного заболевания в анамнезе обеспечивает их попадание в группу риска.
При лечении острого послеродового метроэндометрита обязательно удаляют из полости матки остатки плаценты и применяют антибиотикотерапию для устранения риска развития воспаления.
Успех лечения заболевания во многом зависит от восстановления нормальной функции яичников и менструального цикла, поскольку именно его нарушения зачастую провоцируют развитие воспалительного процесса.
В особо запущенных случаях при прямой угрозе жизни пациентки гинеколог-хирург может принять решение об удалении матки полностью или с сохранением части органа. Такие меры позволяют избежать перитонита (воспаления брюшины), но ведут к ряду осложнений в жизни пациентки. Современные методы лечения и диагностики при условии своевременного обращения обеспечивают гарантированное успешное излечение и полное восстановление функций матки и ее придатков.
Источник
У врачей гинекологов существует два противоположных мнения относительно пользы и вреда спринцевания для женского организма. Одни категорически против подобной процедуры, другие считают ее проведение целесообразным, но только в конкретных случаях в составе комплексной терапии некоторых заболеваний женских половых органов.
Что такое спринцевание и как правильно спринцеваться?
Спринцевание — что это? Это намеренное введение различных растворов во влагалище. Для его проведения обычно используется аптечная резиновая груша с наконечником, специальная спринцовка, для орошения можно использовать кружку Эсмарха, а также некоторые женщины применяют для спринцевания одноразовые 20 кубовые шприцы без иглы. Так как делать спринцевание?
Основы правильного спринцевания
- Вода. Вода для разведения раствора должна быть теплой, не холодной и не в коем случае не горячей.
- Срок лечения. 3 – 5 дней, максимум 7, иначе можно «вымыть» все до абсолютной стерильности, а также длительные спринцевания способствуют слущиванию эпителиальных клеток влагалища, имеющих гликоген, что может затормозить восстановление нормальной микрофлоры.
- Длительность процедуры. Время спринцевания обычно составляет 10-15 минут.
- Периодичность спринцевания. Обычно гинекологом указывается четкая рекомендация по проведению спринцевания. Распространенная схема — в начале спринцевание производится 2 раза в день утром и вечером, когда наступит улучшение — только вечером.
- Нельзя, чтобы жидкость поступала под давлением. Ели жидкость будет поступать под сильным давлением, она легче может проникать за пределы шейки матки, что чревато возникновением воспалительных процессов у женщины. Водный поток легче контролировать, если использовать кружку Эсмарха (ирригатор)- это баллон, пластиковая трубка и наконечник, а не спринцовку, в которой наконечник соединен непосредственно с грушей. Если пользоваться спринцовкой, то емкость следует сжимать, и жидкость все равно будет идти под давлением. А вот в кружке Эсмарха давление потока можно контролировать, слегка опуская или приподнимая резиновый сосуд.
- Обработка приспособления для спринцевания. После каждой процедуры наконечник, грушу, кружку Эсмарха следует тщательно ополоснуть, а перед каждым применением наконечник еще и желательно подвергать кипячению в течении 1-2 минут.
- Используйте приспособления только для этой цели. Если вы начали использовать грушу, спринцовку или другое приспособление для этой процедуры, никогда не используйте ее потом для проведения клизмы или микроклизмы, оно должно использоваться только для спринцевания. Если вы пользуетесь одноразовым шприцом без иглы, не используйте его повторно.
- Будьте осторожны. Проводить процедуру следует медленно, аккуратно, осторожно. Вводя наконечник, нельзя прилагать значительных усилий. Процедура не должна вызывать болевые ощущения, если вам больно, тогда следует немного подождать и постараться расслабиться. При резких, быстрых движениях есть опасность повреждения стенок влагалища или мочевого пузыря.
- Удобная поза. Как удобнее делать спринцевание — лежа в ванной, уложив ноги на края ванной. Также можно производить спринцевание сидя на стульчаке, при этом наполненную кружку поднимать немного выше талии. В этом случае раствор для спринцевания будет вливаться и выливаться из влагалища под действием только силы тяжести и жидкость не сможет попасть в шейку матки.
- Приготовление растворов для спринцевания. При приготовлении растворов следует соблюдать точные пропорции разведения химических соединений, таких как борная кислота, марганцовка, сода, перекись водорода, поскольку превышение допустимой концентрации вызывает ожоги слизистой влагалища, чем только ухудшают состояние. При использовании настоев из лечебных трав, таких как кора дуба, чистотел, ромашка (аптечная, лечебные свойства), календула, чайное дерево, полынь, шалфей, тысячелистник, эвкалипт, зверобой, череда, крапива, лавровый лист, боровая матка — следует отвары и настои использовать сразу же после их готовности.
Виды спринцовок
Можно ли делать спринцевание вообще?
Нельзя использовать спринцевание для так называемого «очищения влагалища», избавления от выделений. Женский организм не может быть «грязным». Некоторые женщины достаточно часто делают спринцевания, чтобы как им кажется удалить ненужные выделения. Это не только не целесообразно, но и не безопасно.
Организм человека, и влагалище в частности, имеет способность к самоочищению, вязкий защитный секрет, выделяемый слизистой оболочкой влагалища, самоудаляется, и является естественным очищающим средством. Поэтому для поддержания микробиологической чистоты влагалища от женщины не требуется никаких дополнительный действий, кроме ежедневного душа, подмывания.
Если нет никаких неприятный ощущений, таких как жжение, зуд во влагалище, неприятного запаха, то практиковать профилактическое спринцевание нельзя. При этом следует определить причину появившегося дискомфорта, чаще всего это инфекции, бактериальный вагиноз, кандидоз и пр., что определить без специалиста и специфических анализов самостоятельно невозможно. Поэтому заниматься самолечением в виде спринцевания без тщательной диагностики не целесообразно.
Когда нельзя спринцеваться
- Нельзя спринцеваться просто для очищения влагалища от выделений.
- Нельзя начинать самостоятельное спринцевание без рекомендации гинеколога, без уточнения причин появления какого-либо дискомфорта, самолечение может только ухудшить ситуацию.
- Нельзя спринцеваться накануне посещения гинеколога, поскольку результаты анализов окажутся недостоверными.
- При острых воспалительных процессах женских половых органов — острый аднексит (см. воспаление придатков -симптомы и лечение), эндометрит категорически нельзя делать спринцевание.
- В периоды, когда у женщин идет менструация, во время беременности, 40 дней после родов, период после аборта — время, когда спринцевание противопоказано.
Частое спринцевание — не безопасно
- Частые спринцевания вымывают естественную защитную смазку, изменяют рН, нарушают микрофлору во влагалище, способствуя скорейшему размножению патогенных микроорганизмов, по разрушительной силе это равнозначно бесконтрольному применению системных антибиотиков.
- Также постоянные спринцевания увеличивают риск развития аллергических реакций.
- От частых спринцевание увеличивается риск травмирования мочевого пузыря, шейки матки, раздражения стенок влагалища.
- Многочисленные исследования, проводимые международными гинекологическими ассоциациями, установили связь частых спринцеваний с увеличением развития различных воспалительных заболеваний женских половых органов, таких как:
- сальпингит
- бактериальный вагинит
- эндометриоз
- эндометрит
поскольку чрезмерные промывания способны освобождать шейку матки от защитной пробки, растворяя ее, различные инфекции быстрее попадают через шейку матки в полость матки. По результатам этих исследований, 70 % женщин, страдающих хроническими заболеваниями репродуктивной системы, имели привычку спринцеваться один раз в неделю.

Кружка Эсмарха
Спринцевание во время беременности
Врачи акушеры-гинекологи категорически запрещают спринцеваться во время беременности, по следующим причинам:
- При беременности на внутренней поверхности матки растет количество кровеносных сосудов, соответственно, возрастает опасность попадания воздуха через канал шейки при процедуре спринцевания.
- Спринцевание может доставлять к плоду химические вещества, которые могут оказывать отрицательное воздействие на растущий организм, также увеличивается риск повреждения околоплодной оболочки.
- Риск возникновения молочницы — кандидоза влагалища, бактериального вагиноза (выделения с запахом рыбы) и прочей влагалищной инфекции из-за спринцеваний при беременности очень высок и это может спровоцировать передачу инфекции от матери к плоду, что увеличивает вероятность преждевременных родов и прочей патологии беременности.
Спринцевание после акта — противозачаточное средство и защита от инфекций ЗППП?
Многие женщины считают, что спринцевания после секса различными кислотами способствует предохранению от нежелательной беременности. Ни яблочный уксус, ни лимонная кислота и сок, ни минеральная вода, ни соль и сода — не являются эффективными противозачаточными средствами. Спринцевание никак не может предотвратить наступление беременности. Даже если женщина сразу же после полового акта помчится промывать влагалище, в это время часть спермы уже проникнет в матку, это очень быстрый процесс, опередить который не удастся.
Что касается спринцеваний как защиту от инфекций передающихся половым путем, это также является ненадежным средством. Если у женщины произошел незащищенный секс с сомнительным партнером, то спринцевание возможно провести раствором антисептиков Мирамистина и Хлоргексидина. Однако, убедительных исследований, подтверждающих 100% профилактику ИППП подобным спринцеванием, нет. Также злоупотреблять подобным способом профилактики половых инфекций не стоит, можно получить ожог слизистой оболочки влагалища.
Эту экстренную процедуру, конечно, лучше сделать, но не позднее двух часов после контакта. Для этого необходимо провести тщательный туалет половых органов и спринцеваться Мираместином в течение 15 минут, используя 10 мл раствора. Причем, через час эту процедуру надо повторить. Если после этой меры все же возникнут сомнения, появятся не обычные выделения или дискомфорт, не откладывайте визит к врачу. Лучшей профилактикой любых половых инфекций и высоко эффективным барьерным контрацептивом всемирно признаны качественные презервативы.
Спринцевание при воспалении и половых инфекциях
Как монотерапия спринцевание при лечении воспалительных заболеваний женских половых органов однозначно малоэффективно, поскольку любые гинекологические болезни нуждаются в комплексной терапии, и местной, и системной. Глупо надеяться вылечить серьезные половые инфекции или воспалительные процессы только спринцеванием.
Многим женщинам такой метод лечения как спринцевание кажется очень доступным и дешевым, хорошей альтернативой антибиотикам, без которых невозможна терапия половых инфекций. Однако, возбудители хламидиоза, уреаплазмоза, микоплазмоза, трихомониаза способны располагаться внутриклеточно, глубоко в тканях организма человека, следовательно, внешнее воздействие лечебными жидкостями практически не эффективно. Кроме того, изменяя нормальный состав микрофлоры влагалища при спринцевании увеличивается риск дальнейшего прогрессирования этих болезней.
Существуют специальные лекарственные средства для спринцевания, обладающие антисептическими, противомикробными свойствами, такие как Мирамистин, Хлорофиллипт, Ваготил. Несмотря на то, что это концентрированные противомикробные растворы, используя только эти средства, вылечить ни одно заболевание женской половой сферы невозможно. Их используют для профилактики заражения после случайного незащищенного полового акта, только как можно раньше после коитуса, тогда риск заражения ИППП снижается на 70%. Однако применять такой метод защиты от инфекции как спринцевания на постоянной основе нельзя.
Спринцевание при миоме
Развитие и рост миомы матки провоцируется гормональным сбоем в организме женщины, поэтому такое местное воздействие, как спринцевание при миоме лекарственными средствами или лечебными растениями малоэффективно.
Спринцевание при эндометриозе
Аналогичная ситуация и при эндометриозе, это заболевание также зависит от действия женских половых гормонов и лечение эндометриоза должно быть направлено на нормализацию гормонального статуса женщины. Нет убедительных доказательств эффекта от спринцевания лечебными травами при эндометриозе, к тому же есть предположение, что наоборот, спринцевание способствует разнесению клеток эндометрия за пределы матки, что как раз и образует очаги эндометриоза.
Спринцевание при эрозии шейки матки
Известный факт, что эрозия шейки матки возникает вследствие инфекционных заболеваний женских половых органов, от частых абортов (последствия), изменения гормонального фона женщины, поэтому учитывая все вышесказанное спринцевание при этой патологии по эффективности также весьма сомнительно.
Спринцевание во время, после месячных
Категорически нельзя спринцеваться во время менструации. Несмотря на то, что некоторые женщины считают логичным проводить специальную очистку влагалища после или во время месячных, это делать опасно. В период месячных шейка матки приоткрыта и риск проникновения инфекции в матку увеличивается в разы.
Спринцевание содой для зачатия — ничем не обосновано
Нормальной микрофлорой влагалища создается максимально благоприятная среда для успешного продвижения сперматозоидов, а спринцевание пищевой содой с научной, да и с практической точки зрения никак не могут способствовать скорейшему наступлению беременности. Более того, вымывание оптимальной среды для зачатия, только сокращает шансы на успешное оплодотворение.
Источник
