Воспаление между пальцами рук у ребенка
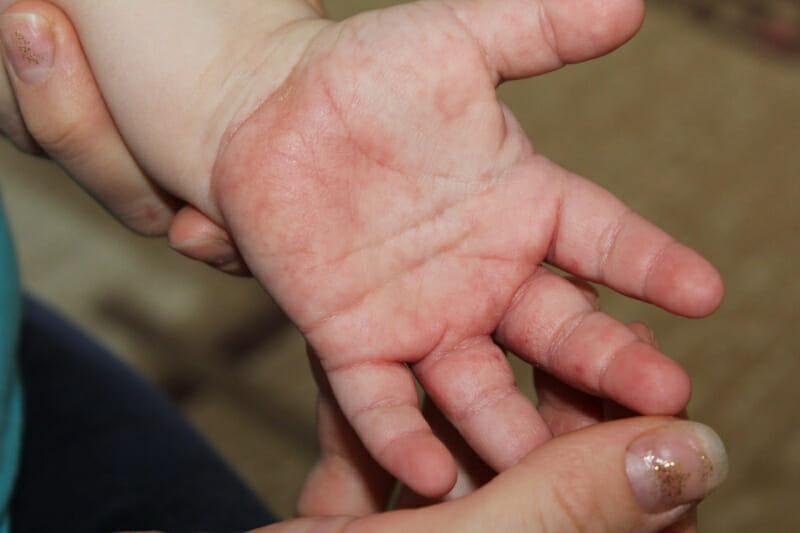
Кожный покров между пальцами рук является наиболее нежным участком тела человека, раздражение и покраснение может возникать по многим причинам (у взрослых и детей они одинаковы). Некоторые из них проходят самостоятельно (например, нервное перенапряжение), другие требуют серьезного лечения. Существует два способа избавления от данных симптомов: применение препаратов и использование средств народной медицины.
Причины раздражения
Наиболее распространенной причиной покраснения и раздражения кожного покрова между пальцами является длительный контакт с бытовой химией, ухаживающими средствами. Агрессивные компоненты в их составе негативно воздействуют на нежную кожу.
Подобный симптом возникает при наличии индивидуальной непереносимости какого-либо компонента в продукте. После применения очищающих средств рекомендуется тщательно помыть руки с мылом: оставшиеся частицы могут вызвать раздражение, без зуда.
Причины раздражения между пальцами рук у взрослых и детей:
- Генетические нарушения. Сбой метаболизма вызывает шелушение и высушивание покрова кожи, так как нарушает процесс увлажнения клеток.
- Аллергические реакции. Болезнь проявляется покраснением и возникает на лекарства, пищу. Аллергены могут проникать через вдох и попадать в организм.
- Аутоиммунные нарушения. Иммунные клетки начинают бороться с организмом, в результате чего человек чувствует зуд, кожа начинает шелушиться.
- Частые гигиенические процедуры. При использовании мыла, антисептического средства высушивается кожный покров.
- Интенсивное трение. При нервном напряжении человек может не замечать, как механически начинает тереть кожу. В результате образуется покрасневший участок.
- Низкая влажность воздуха. Сухость кожного покрова, вызванная неподходящим температурным режимом, проявляется раздражением без зуда.
Заболевания и симптомы
Кожные проблемы можно узнать визуально по ряду симптомов. Однако, эти проявления схожи между собой. Поэтому диагностика состояния по симптомам затрудняется. Необходимо сразу обращаться к дерматологу при возникновении первых признаков болезни, таких как покраснение и раздражение кожи между пальцами рук.
Контактный дерматит
Причиной является прямой контакт с раздражителем.
.
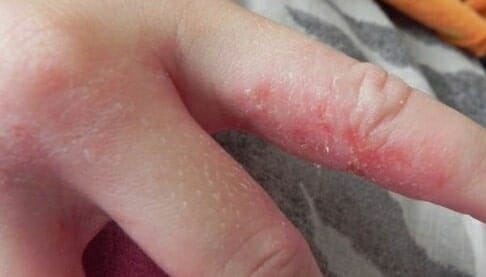
Симптомы:
- пузырьки;
- волдыри;
- гиперемия;
- отечность;
- чешуйки;
- мокнутие.
Чесотка
Причиной становится ношение зараженных вещей, контакт с носителем болезни.
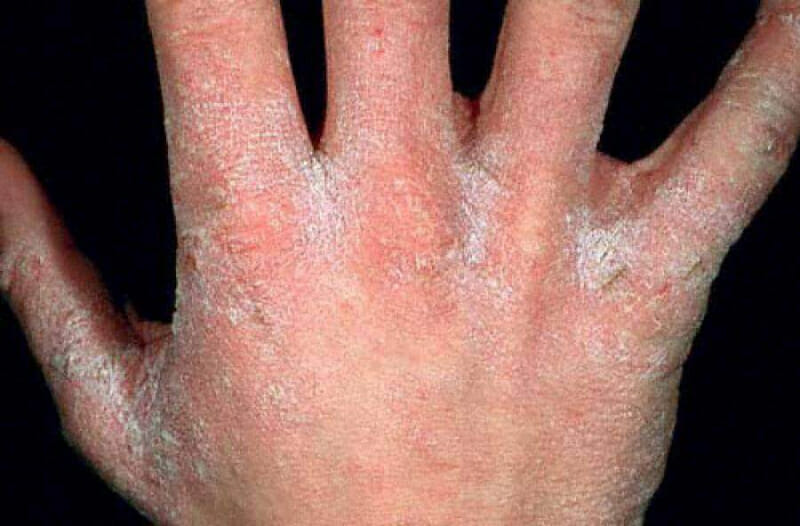
Симптомы:
- зуд, особенно сильно чешется в ночное время;
- серо-белые полоски;
- красная сыпь.
Экзема
Причиной становятся:
- стрессы;
- паразиты;
- заболевания щитовидной железы;
- гастрит;
- заболевания ЖКТ.
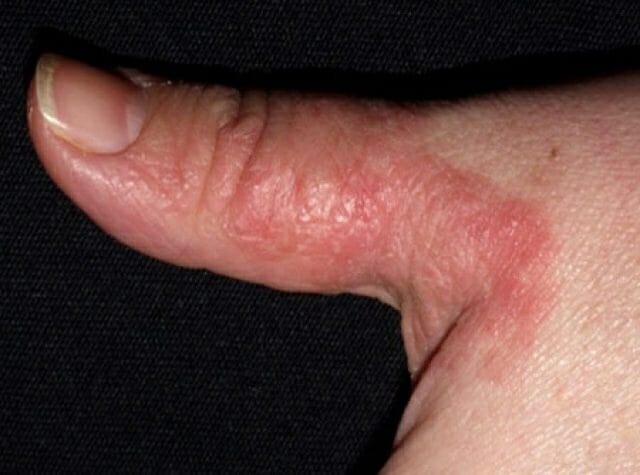
Симптомы:
- покраснение;
- отеки;
- жжение;
- сильный зуд.
Грибок, или микоз
Причиной являются снижение иммунитета, дефицит витаминов, прием антибиотиков.
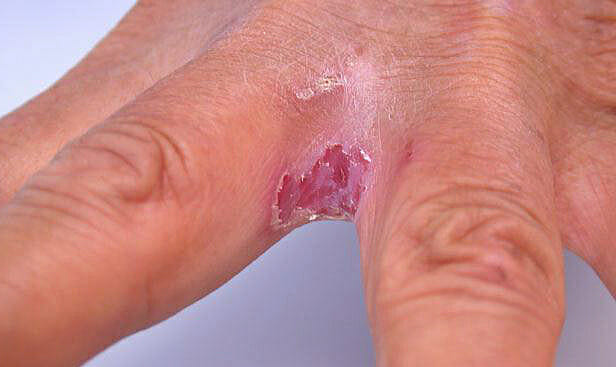
Симптомы:
- трещины;
- красная рана до крови;
- шелушение.
Потница
Причиной являются сильные физические нагрузки, болезни сердца и сосудов, эндокринные нарушения.

Симптомы:
- высыпания в виде мелких пузырьков;
- шелушение;
- сухость.
Крапивница
Заболевание возникает вследствие аллергической реакции (пищевой, аутоиммунной, лекарственной).

Симптомы:
- волдыри красного цвета;
- покраснение, которое выступает над кожей (рубцов не остается).
Псориаз
Причинами становятся психоэмоциональные нагрузки, резкая смена климата, неправильное питание, интоксикация.
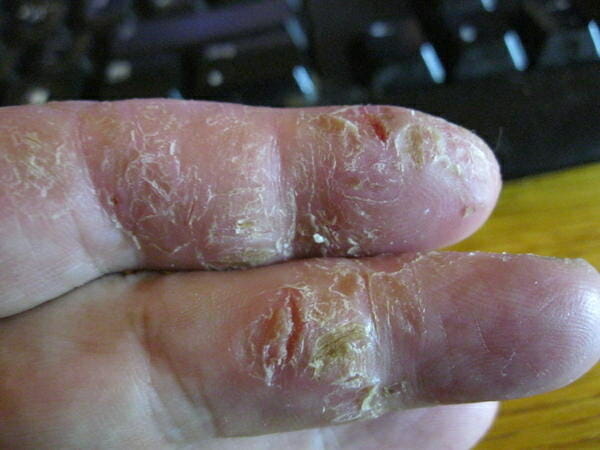
Симптомы:
- покраснение;
- утолщение эпидермиса;
- шелушение и отслоение (слезает кожа — на фото);
- отек.
Лечение
Для избавления от болезни требуется применение аптечных средств. Для устранения дискомфорта у детей необходимы препараты, которые не противопоказаны в конкретном возрасте. Необходимо обязательно читать инструкции к применению медикаментов и согласовывать их прием с врачом, чтобы не навредить ребенку.
Лечение кожных заболеваний проводится следующим образом:
| Заболевание | Лечение для взрослых | Лечение для детей |
| Контактный дерматит | Гормональные мази (Фуцикорт, Адвантан, Локоид) | Противоаллергенные средства (Фенистил — от 1 месяца, Зиртек капли — с 6 месяцев, Тавегил — с года) |
| Чесотка | Мази с противовоспалительным и обеззараживающим эффектами (мазь Вилькинсона). | Средства местного действия (бензилбензоат — от 3 лет, перметрин — от года, Спрегаль — для грудничков) |
| Экзема | Антигистаминные препараты (Зиртек, Супрастин и Тавегил) | Антигистаминные препараты (Супрастин — от года, Фенкарол — с 2 лет, Сандостен — от года) |
| Грибок | Гормональные мази и кремы (миконазол, клотримазол, кетоконазол) | Антисептические средства (Ламизил — от 12 лет, Кандид — для грудничков, Микозан — от 4 лет) |
| Потница | Антибактериальные средства (тетрациклиновая мазь, Банеоцин, Левомеколь) | Противовоспалительные мази и кремы (цинковая мазь — для грудничков, Бепантен и Деситин — с рождения) |
| Крапивница | Растворы для компресса (салициловая кислота, димедрол, ментол) | Сорбенты (Смекта и Энтеросгель — для грудничков, Лактофильтрум — от 3 лет) |
| Псориаз | Средства на основе солидола (Магнипсор, Карталин, Солипсор) | Глюкокортикоидные мази 0. 5% (преднизолон — от года, Флуцинар — от 2 лет, Лоринден — от 10 лет) |
Для лечения патологий врач может назначить препараты из других групп (например, для избавления от потницы также используются антигистаминные средства). Способ применения и дозировки медикаментов указаны в инструкции к каждому из них.
Если покраснение вызвано не заболеваниями, то помогут общие рекомендации по лечению. С их помощью можно устранить симптом (зуд, покраснение), но нельзя избавиться от причины дискомфорта. С этой целью также используют препараты и народные средства.
Лекарственные препараты
Чтобы вылечить воспалительные процессы на коже, необходимо обратиться к дерматологу. В большинстве случаев врач назначает антигистаминные (противоаллергенные) препараты. Они выпускаются в форме:
- мазей (Протопик, мазь Винкильсона);
- кремов (Гистан, Момедерм);
- таблеток (Кларитин, Цетрин);
- капель (Зодак, Супрастинекс).
Используют также гормональные (Синафлан, Элоком) и негормональные средства (Фенистил, Ла-Кри).
Витамины
Убрать раздражение на коже, вызванное нехваткой питательных веществ и сниженным иммунитетом, можно, принимая специальные комплексы. Необходимы следующие витамины:
- А, Е, С (ретинол, токоферол и аскорбиновая кислота) — повышают иммунитет;
- группы В — участвуют в процессах кроветворения;
- F (незаменимые жирные кислоты) — заживляют раны, устраняют воспаления.
К витаминным комплексам для взрослых, содержащим перечисленные вещества, относят:
- Алфавит;
- Витрум бьюти;
- Компливит;
- Иммунал;
- Центрум.
Для детей подойдут следующие средства, содержащие витамины:
- Пиковит (от года);
- Витрум Бэби (от 2 лет);
- Алфавит Детский сад (от 3 лет);
- Компливит Офтальмо (от 3 лет);
- Солгар Омега-3 (от 7 лет).
Народные средства
Лечить дискомфорт между пальцами можно с помощью настойки валерианы и пустырника. Они обладают антигистаминным эффектом. Чтобы приготовить стандартный лосьон из настойки пустырника для обработки зудящей области, необходимо понизить содержание спирта до 40%, разбавив водой.
Настойку валерианы следует разбавить половиной стакана воды и выпить за полчаса до приема пищи (количество капель — от 15 до 30). Препарат успокоит нервную систему и устранит проявления аллергии.
Полезно держать руки в травяных ванночках. Для их приготовления и применения необходимо:
- Смешать по 1 ст. л. коры дуба, череды, ромашки, залить 600 мл воды.
- Настоять полчаса.
- Окунуть в жидкость руку, между пальцами которой появилось покраснение.
Эти отвары окажут обеззараживающий, успокаивающий и противовоспалительный эффект.
Уменьшить раздражение, смягчить кожный покров можно с помощью домашних мазей. Ингредиенты и процесс приготовления эффективных средств:
| Вид мази | Ингредиенты | Способ приготовления | Применение |
| Масляно-восковая |
|
| Использовать дважды в день |
| Оливково-овсяная |
|
| Наносить на 20 минут толстым слоем |
| Комбинированная |
|
| Наносить на хлопчатобумажную ткань, фиксировать бинтом на пораженном участке. Делать компресс на ночь, утром менять его |
Перед использованием народных средств следует проконсультироваться с врачом, который назначит безопасный курс лечения. В противном случае состояние может усугубиться и симптомы аллергии, раздражение, зуд, покраснение станут более выраженными.
Запрещено использовать средства при наличии индивидуальной непереносимости компонентов, указанных в рецепте.
Профилактика
Предотвратить появление нового раздражения можно с помощью соблюдения правил питания и ухода. Рекомендации для защиты кожи от повреждений:
- Мыть руки не слишком горячей или холодной водой.
- Надевать зимой перчатки.
- Мыть руки с помощью детского мыла.
- Мазать их летом защитным кремом.
- Использовать кремы, питающие кожу, каждый день.
- Проводить пилинг 2 раза в неделю, чтобы удалить остатки омертвевших клеток.
На защитные функции кожи влияет питание. Стоит ограничить употребление следующих продуктов:
- сахара;
- молока;
- фастфуда;
- жареной пищи;
- консервации;
- шоколада (молочного).
Источник
Панариций у ребенка – воспалительный инфекционный процесс, поражающий подкожно-жировую клетчатку верхней фаланги пальца. Он может развиваться и на руках, и на ногах. Его возникновению обычно предшествуют мелкие проникающие ранения кожных покровов и более глубоко расположенных тканей, которые не были правильно обработаны антисептическими средствами. Что делать, если у развился панариций, расскажет детский хирург. В некоторых случаях для устранения этого заболевания проводится хирургическое лечение.
Панариций у ребенка всегда нуждается в лечении у врача.
Причины
Первопричиной развития панариция всегда является инфекция, которая проникает в мягкие ткани последней фаланги пальцев после получения травм.
Инфекционные агенты могут попадать в ткани следующими путями:
- занозы;
- проколы кожи;
- царапины после игры с животным;
- сосание пальцев или обгрызание ногтей, сопровождающееся травмированием мягких тканей и формированием заусенцев;
- неправильно выполненный маникюр или педикюр;
- предрасположенность к врастанию ногтей;
- ношение обуви не по размеру;
- укусы насекомых;
- ожоги;
- расчесы;
- не обработанные антисептическим раствором царапины, ссадины, порезы.
Обычно нагноение провоцируют разные разновидности золотистого стафилококка (в 58,3% случаев). Реже воспаление обусловлено смешанной флорой (16,5%) или стрептококками (12,6%).
Риск развития воспаления выше среди тех детей, которые страдают от грибковых инфекций кожи ног или ногтей.
Повысить риск развития панариция могут такие факторы:
- привычка покусывать пальцы или грызть ногти;
- частое мытье рук агрессивными средствами;
- прием снижающих иммунитет лекарств;
- дерматологические заболевания;
- недостаток витаминов;
- аллергические реакции на кожных покровах;
- сахарный диабет;
- иммунодефицитные состояния.
Специалисты уверены, что чем глубже проникает инфекция, тем тяжелее будет протекать панариций.
Классификация
Специалисты выделяют следующие формы заболевания:
- подногтевой;
- ногтевой;
- околоногтевой;
- подкожный;
- сухожильный;
- суставной;
- костно-суставной;
- костный;
- герпетический.
Классификация зависит от места расположения очага воспаления, его глубины и причины развития патологии.
Симптомы
Проявления панариция у детей возникают и развиваются очень быстро. Вначале воспаляются более глубокие мягкие ткани. На этом этапе у больного возникают болезненные ощущения в толще пальца.
После этого кожные покровы краснеют, очаг воспаления отекает и становится заметным визуально. При отсутствии своевременного лечения очаг нагнаивается и в нем формируется пузырек с экссудатом серо-желтого цвета – гноем.
Этот этап заболевания сопровождается усилением болезненных ощущений. У больного могут присутствовать жалобы на ощущение распирания и жжения в области воспалительного процесса.
Проявления панариция у детей возникают и развиваются очень быстро.
Выраженность симптомов панариция зависит от многих факторов, в том числе от иммунитета ребенка. Общие симптомы этого заболевания можно обозначить следующим списком:
- палец болит, отекает и краснеет;
- кожа становится синюшной, если воспаление поражает более глубокие слои пальца;
- ограничение в подвижности;
- боль, которая носит пульсирующий, постоянный и усиливающийся характер;
- лихорадка из-за прогрессирующего воспаления.
Если борьба с воспалением не проводится вовремя и происходит поражение сухожилия, суставов и костей, то у ребенка возникают более сильные боли.
Из-за развития интоксикации, возникающей на фоне выраженного воспаления, ухудшается общее самочувствие. Температура повышается до более высоких значений.
Лечение
Определить, как бороться с панарицием у ребенка, может только детский хирург.
Лечебные мероприятия должны начинаться при возникновении первых же симптомов, так как только в этих случаях возможно обойтись исключительно консервативными методиками.
Лечение в домашних условиях может проводиться для тех больных, у которых нагноение не осложнено поражением более глубоких тканей (костей, суставов и сухожилий).
Консервативная терапия этого заболевания заключается в применении:
- ванночек с соляным или содовым раствором;
- влажных повязок и компрессов с лекарственными и спиртсодержащими растворами;
- мазей с антибиотиками;
- приема антибиотиков, противовирусных или противогрибковых средств;
- приема средств для повышения иммунитета.
Терапия может дополняться назначением физиотерапевтических процедур: электрофореза, УВЧ, местной гипотермии, ультразвука.
Самолечение панариция дома без участия врача недопустимо! Особенно опасны тепловые процедуры на фоне нагноения.
Если лечение панариция началось уже на стадии выраженного нагноения или консервативные меры оказались неэффективными, то устранение гнойника может достигаться при помощи хирургической операции.
Ее цель направляется на:
- вскрытие гнойника;
- удаление гноя и омертвевших тканей;
- введение лекарственного раствора для удаления возбудителя;
- ушивание раны.
Обезболивание операций по удалению панариция может достигаться при помощи местной анестезии или общего наркоза.
В первом случае ребенок во время операции может ощущать незначительный дискомфорт: чувство распирания, жжения или тянущие боли.
При введении препаратов для наркоза внутривенно во время операции больной спит и не чувствует боли.
В послеоперационном периоде пациенту рекомендуется прием антибактериальных, противовоспалительных и обезболивающих средств. Для более быстрого очищения и заживления раны назначаются мазевые повязки.
Панариций вызывается проникновением инфекционного агента в слои мягких тканей в области последней фаланги пальца. В дальнейшем инфекция приводит к развитию воспаления и нагноения. Как лечить этот недуг может определить только врач.
Для этого могут использоваться как терапевтические, так и хирургические методики. При отсутствии врачебной помощи гнойно-воспалительный процесс прогрессирует и поражает более глубоко расположенные ткани.
В тяжелых случаях заболевание может становиться причиной ампутации пальца или развития такого опасного для жизни осложнения, как заражение крови.
Также интересно почитать: тромбокрит повышен у ребенка
Источник
Кожа между пальцами очень нежная. Часто проблемы с организмом у взрослых и детей отражаются именно на этом участке. Заметив шелушение или покраснение между пальцами рук, нужно обратиться к врачу, поскольку только он сможет точно установить первопричину и подобрать правильное лечение.
Причины
Зуд между пальцами рук возникает по многим причинам. Основные из них:
- бактериальная или грибковая инфекция,
- дерматит, экзема, псориаз,
- аллергическая реакция,
- присутствие в организме паразитов,
- авитаминоз,
- патологии почек вызывают интоксикацию, вследствие чего начинаются проблемы с кожей,
- гормональные нарушения,
- скарлатина (у ребенка).
Кроме того, спровоцировать проблему могут болезни желчного пузыря. Из-за них в кровь человека попадает желчь, что отражается на коже в виде зуда, покраснения, отеков, шелушения, сыпи.
Внешне схожие симптомы могут быть вызваны большим количеством разных заболеваний, что усложняет постановку диагноза.
Грибок
Грибок на пальцах рук: симптомы и лечение заболевания
Микоз чаще других дерматологических болезней вызывает появление красноты между пальцами рук. Грибки поражают кожу при наличии благоприятных условий: ослабление иммунитета, перенесенные инфекции, прием некоторых лекарств, вредные привычки. Передается заболевание при контакте с носителем или его личными вещами. Признаки грибкового поражения можно рассмотреть на фото ниже.
Помимо покраснения, на наличие микоза указывают такие симптомы:
- появление пузыристых высыпаний, которые кровоточат при повреждении,
- воспаление, отек эпидермиса,
- зуд, жжение, шелушение, образование чешуйчатого слоя.
Аллергический дерматит
Как бороться с дерматитом на руках
Кожа может воспаляться вследствие защитной реакции при контакте с раздражителем (медикаментами, бытовой химией, косметикой, продуктами питания).
Среди провоцирующих факторов, вызывающих аллергию, выделяют:
- нерегулярное, неполноценное питание, употребление вредной пищи или продуктов-аллергенов,
- наследственная предрасположенность,
- эндокринологические или иммунные заболевания,
- переутомление, нервное перенапряжение, недостаток сна.
Эпидермис при аллергии раздражается, краснеет, отекает и жжется, образуются высыпания. В запущенных случаях кожа слезает и чешется, ухудшается общее самочувствие.
Экзема
Дерматологическое заболевание, проявляющееся следующими симптомами:
- утолщение и шелушение пораженной области,
- образование пузыристых высыпаний,
- появление зуда,
- изменение цвета кожи.
Особенности развития и лечения экземы на руках
Болезнь может быть спровоцирована как патологиями внутренних органов и систем, так и реакцией на раздражающие вещества (бытовая химия, средства личной гигиены). В группе риска находятся люди, работающие в таких сферах:
- изготовление и переработка химических веществ,
- строительство (контакт с вредными материалами — краской, строительными смесями),
- уборка,
- косметология,
- сельское хозяйство,
- пищевая промышленность.
Факторы, влияющие на появление экземы:
- воздействие бытовой химии и средств гигиены,
- болезни ЖКТ,
- раздражение кожи потом,
- наследственный фактор,
- нахождение рук в среде с повышенной влажностью,
- гормональные проблемы,
- паразиты.
Чесотка
Чесотка — это дерматологическая болезнь, возбудителем которой является чесоточный клещ. Симптомы все те же: покраснение кожи и сильный зуд. Вызываемую чесоткой сыпь можно «подхватить» бытовым путем: при прикосновении к зараженному человеку или его личным вещам. Чесоточные клещи обитают в постельном белье и мягкой мебели.
Лишай
Особенности развития и лечения отрубевидного лишая
Некоторыми видами лишая можно заразиться от домашних и уличных животных. Болезнь стремительно распространяется по всему телу, кожа начинается чесаться, возникает воспаление, появляются пятна и высыпания, покраснение и шелушение эпидермиса.
Лечить болезнь нужно обязательно при помощи медикаментозной терапии, назначенной дерматологом. Самолечение и народную медицину практиковать не стоит. Если заражение произошло от домашнего животного, то питомца также нужно обязательно обследовать и лечить.
Псориаз
Пораженные участки эпидермиса становятся красными, отекают, затем покрываются чешуйчатым слоем и мокнут. Псориаз, как правило, нельзя вылечить до конца — болезнь принимает хроническую форму. Однако ее можно приглушить, обеспечив пациенту длительную ремиссию.
Другие причины
- Авитаминоз. Из-за недостатка витаминов снижается работоспособность человека, ухудшается состояние его кожи, она может покраснеть и потрескаться.
- Бытовая химия. Если при уборке или стирке руки напрямую контактируют с химическими средствами, человек рискует заболеть дерматологическими заболеваниями, такими как экзема и дерматит.
- Воспаление и покраснение в области пальцев рук часто возникает у людей с сухой кожей. Проблема может возникнуть из-за наследственной предрасположенности или частого использования гигиенических средств.
- Вызывать раздражение между пальцами рук могут укусы насекомых. Во время укуса под кожу попадает небольшое количество яда, вызывающее раздражение или аллергию.
Терапия
Лечение назначается дерматологом. Если причиной стали болезни внутренних органов, то рекомендована консультация со специалистом в соответствующей области.
Медикаменты
Чтобы уменьшить зуд и убрать воспаление, врач назначает антигистаминные препараты (Кларитин, Супрастин, Фенистил, Цетрин).
Для подавления бактерий необходимы антибиотики, назначаемые врачом в индивидуальном порядке в соответствии с диагнозом и особенностями организма. Для наружной обработки подходит Эритромициновая мазь.
При наличии инфекций грибкового типа применяются гормональные мази и кремы, такие как Клотримазол, Кетоназол и Миконазол. Могут быть назначены Резорцин, Риванол, борная кислота. Такая терапия проводится только после проведения анализов и подтверждения наличия микоза. Больным не рекомендуется контактировать с другими людьми, чтобы не заразить их.
Если был обнаружен чесоточный клещ, назначаются наружные препараты с обеззараживающим и противовоспалительным действием (например, мазь Вилькинсона).
Чтобы снять симптомы дерматита, применяют гормональные мази (Адвантан, Локоид, Фуцикорт). Их используют и в лечении псориаза. Кроме того, это заболевание лечат с помощью Дегтярной и Цинковой мазей, а также средств на основе солидола (Солипсор, Карталин, Магнипсор).
Народные методы
После консультации с лечащим врачом можно воспользоваться народными методами лечения для снятия симптомов. Следующие средства хорошо помогают в домашних условиях:
- Компресс из черники. Залить водой 100 грамм черники и кипятить пять минут, остудить. Размять проваренные ягоды деревянной ложкой, уложить на марлю и прикладывать к пораженной коже на несколько часов.
- Можно облегчить симптомы, если пару минут подержать руки в теплом растворе пищевой соды (на 1 литр воды нужно 1 столовую ложку соды). Другой вариант — смочить этим раствором ватные диски и протирать больную область.
- Пораженный участок смазывают теплым растительным маслом (например, оливковым). Это помогает заживлению кожи.
- Компресс из моркови. Нужно натереть одну морковь на терке, уложить на марлю и приложить к покрасневшей области.
- Столовая ложка мать-и-мачехи перемалывается при помощи мясорубки, затем заливается молоком (нужно примерно полстакана). Получившуюся кашицу прикладывать к пораженной коже на всю ночь, надевая на руку целлофановый пакет или перчатку.
- Помогает при высыпаниях, трещинах и шелушении рыбий жир, обладающий лечебными качествами. В косметологии продукт часто используют для ухода за кожей. Жир наносят на полчаса, после чего смывают.
- При аллергических кожных заболеваниях помогают средства с применением ряски. Нужно взять 1 чайную ложку высушенного растения и 50 мл медицинского спирта, затем дать настояться в течение недели, процедить и отжать. Настойку принимают три раза в день, добавляя в четверть стакана воды 20 капель настойки.
- Ряску мелко перетирают, смешивают с медом (1:5). Из смеси нужно слепить маленькие таблетки. Одну-две таких таблетки принимать три раза в сутки.
- Настой из корня сельдерея. На две столовых ложки растения нужно взять 250 мл воды. Настоять в течение 3 часов. Принимать по трети стакана три раза в день. Это средство хорошо помогает при аллергическом дерматите.
- При заражении грибком кожу можно протирать мандариновым соком.
- Залить водой 2—3 ветки березы (вместе с листьями), нагреть до кипения. Отвар охлаждают и процеживают. Нужно подержать руки в лечебной жидкости.
Чем опасно отсутствие лечения
Опасность кожных заболеваний нередко недооценивают, воспринимая дерматологические патологии исключительно как косметическую проблему, представляющую угрозу только внешнему виду. Нередко такое небрежное отношение к здоровью кожи может привести к серьезным последствиям. Особенно опасны грибковые заболевания, отравляющие организм и вредящие другим органам.
Потрескавшаяся кожа становится входными воротами для инфекций, поражающих весь организм. Кожные заболевания могут инициировать онкогенные процессы.
Вовремя начатое лечение — способ избежать серьезных последствий и осложнений. Запущенная болезнь — угроза как для кошелька (чем больше развилось заболевание, тем сложнее, а значит и дороже лечение), так и для здоровья.
Профилактика
Меры по предупреждению проблем с кожей рук включают:
- Здоровое питание (меньше есть сладости, кондитерские изделия, соленую или острую пищу) и отказ от вредных привычек.
- Выяснить, какие продукты, материалы или растения вызывают аллергическую реакцию, и свести контакт с ними к минимуму.
- Если кожа между пальцами страдает из-за чесотки, требуется чистка постельного белья, мягкой мебели и одежды больного.
- Тщательная гигиена всего тела и рук в частности. Однако слишком часто мыть руки нельзя, так как это сушит и разрушает защитный слой.
- Не находиться долго под солнечными лучами (большая доза ультрафиолета вредна для кожи).
- Проходить профилактические медицинские обследования.
- Регулярно ухаживать за кожей, увлажнять и питать ее.
- Использование защитных латексных перчаток при мытье и стирке с применением бытовой химии.
- Выбирать гипоаллергенные стиральные порошки и моющие средства.
Руки сильнее других частей тела подвержены действию негативных факторов, поэтому требуют особой защиты и заботы.
Источник
