Воспаление между ребрами и позвонками
Боли в области спины могут носить различный характер. Одной из самых мучительных разновидностей является опоясывающая боль. Она сковывает движения, часто имеет приступообразный характер и может быть вызвана огромным количеством причин. И игнорировать ее нельзя ни в коем случае. На фоне каких причин может появиться опоясывающая боль под ребрами и в спине? Как победить ее?

Опоясывающая боль под ребрами и в спине
Цены на обезболивающие средства от боли в спине
Причины и характеристика болей
Если сравнить этот тип болей с другими, которые могут появиться на фоне заболеваний, то опоясывающие являются самыми неприятными. Они могут иметь продолжительный или кратковременный характер, часто характеризуются приступами. Как правило, самостоятельно выявить главную причину их возникновения крайне сложно, так как появление такого симптома как опоясывающая боль может происходить при развитии многочисленных патологий, связанных как с большей частью внутренних органов, так и непосредственно с элементами опорно-двигательного аппарата.
Боли могут возникать по разным причинам
Заболевания опорно-двигательной системы
Если основной причиной появления таких болей являются проблемы с позвоночником, то, скорее всего, болевые ощущения в большей степени будут ощущаться в области спины. Они могут сигнализировать о развитии межпозвоночных грыж, остеохондроза, остеопороза. Как правило, при этом отмечается усиление боли при движении – наклонах, поворотах. Постепенно начинают появляться дополнительные симптомы – жжение, покалывание, онемение, потливость и т. д. Такие ощущения сигнализируют о том, что происходит сдавливание нервных корешков.
Межпозвоночная грыжа
Внимание! Если патологии позвоночника явно выражены, то, помимо болей, со временем можно заработать проблемы с внутренними органами и парез или паралич нижних конечностей.
Также причиной такой боли под ребрами нередко становятся непосредственно и травмы костей на этом участке. Даже простой ушиб или небольшая трещина провоцирует довольно неприятные болевые ощущения, а переломы ребер обеспечат непрекращающуюся боль, затрудненность дыхания и т. д. Также основными характерными признаками являются ссадины, гематомы, отеки.
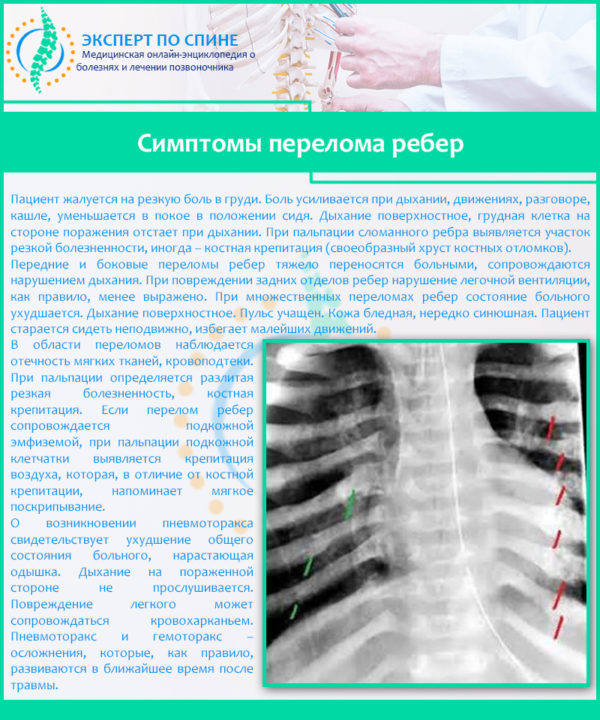
Симптомы перелома ребер
Внимание! При наличии кашля с кровью, скорее всего, произошло повреждение легких острыми частями костей.
Ортопедическое кресло
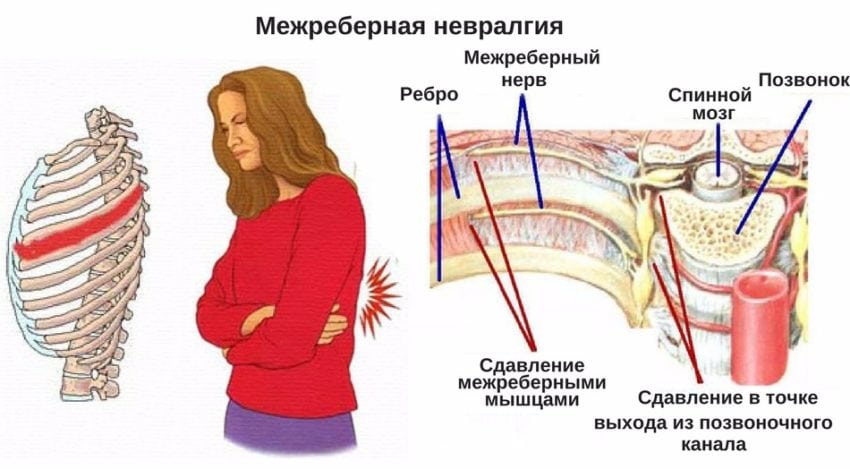
Межреберная невралгия
Именно это заболевание способно очень сильно испортить жизнь. При нем довольно часто ощущается болевой синдром в области спины, между ребрами, под ними. В дополнение больной ощущает сильное неприятное жжение, «мурашки» на коже, не может свободно шевелиться и даже глубоко дышать – во время обычного вдоха боли становятся сильнее, чувствуются и в области ребер, и в области спины. Главные причины межреберной невралгии – это травмы, растяжения ряда мышц, длительный период нахождения в одном положении. Само по себе заболевание не опасно, но причиняет существенный дискомфорт.
Межреберная невралгия
Внимание! Если межреберная невралгия имеет двухсторонний тип поражения, то боли будут опоясывающими. Но в целом, обычно они ощущаются только с одной стороны.
Патологии легких
Спровоцировать появление такого симптома может и большинство патологий внутренних органов – например, легких, сердца, элементов пищеварительной системы. Важно помнить, что боли в подреберье с переходом на спину являются одним из главных симптомов пневмонии – опасного заболевания, которое часто заканчивается летальным исходом и предполагает тяжелое лечение под постоянным контролем врачей (в стационаре). Пневмония обязательно характеризуется дополнительными признаками – высокой температурой тела, приобретением кожей в области носа синюшного оттенка.
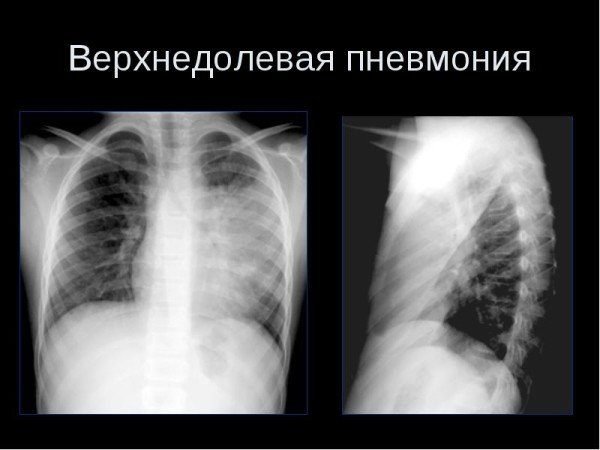
Верхнедолевая пневмония
Внимание! При первых признаках пневмонии важно сразу же вызывать «скорую помощь». Без квалифицированной помощи врачей это заболевание не победить.
Патологии пищеварительных органов
Это – наиболее частые причины появления опоясывающих болей в области спины и под ребрами, хотя система пищеварения и не имеет отношения к опорно-двигательному аппарату. Как правило, наличие такого симптома говорит о следующих проблемах.
- Панкреатит – появляется обычно от жирной пищи. Боль не прекращается, даже если человек находится в лежачем положении. Обычно синдром ощущается в левой части тела под ребрами.
Как развивается панкреатит
- Холецистит характеризуется наличием болевого синдрома слева под ребрами с отдачей в спину. Также человек испытывает тошноту, у него может начаться жар.
- Язвы различной локализации – как правило, сформировавшиеся в стенках желудка или 12-перстной кишки. Боли при этом очень сильные, отмечается тошнота. Боль локализуется под ребрами слева и опоясывает тело.
Язва желудка
- Гепатит, цирроз и прочие заболевания печени характеризуются наличием источника боли с правой стороны тела под ребрами.
- При проблемах, связанных с селезенкой, боли отмечаются под ребрами слева и чувствуются в районе спины.
- Аппендицит сопровождается не только опоясывающей болью, которая постепенно перемещается в нижнюю часть живота справа, но и тошнотой, слабостью, повышением температуры.
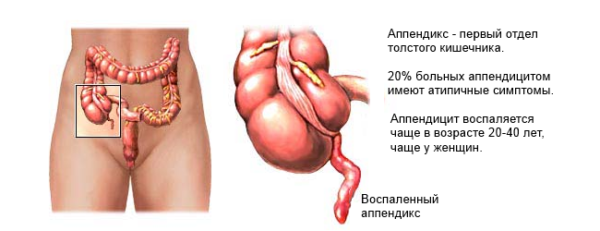
Воспаленный аппендикс
Другие причины
Опоясывающие боли могут появиться и из-за других причин:
- почечные колики;
- развитие опухолей (рак поджелудочной железы, желудка);
- проблемы с желчным пузырем;
- опоясывающий герпес;
- инфаркт.

Инфаркт — одна из возможных причин
Если вы хотите более подробно узнать, что делать если болит спина в области почек, а также рассмотреть возможные причины и эффективные методы лечения, вы можете прочитать статью об этом на нашем портале.
Диагностика
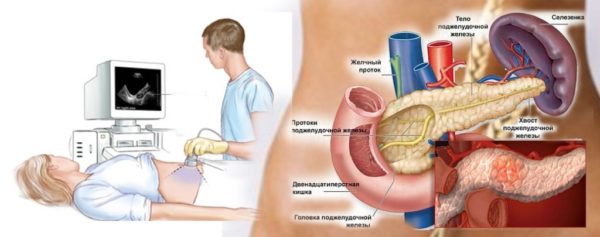
Определить правильно причину возникновения опоясывающей боли очень важно. Как уже понятно из вышесказанного, наличие такого симптома может сообщать далеко о не самых легкоизлечимых заболеваниях, а о крайне серьезных и опасных для жизни патологиях. К сожалению, с большей вероятностью справиться с этой задачей сможет только врач. Специалист должен назначить ряд исследований, чтобы выявить истинную причину:
- анализы крови и мочи. Кровь исследуется в том числе на биохимию;
- исследования выделений из легких;
- рентген легких, верхней части опорно-двигательного аппарата;
- УЗИ внутренних органов;
- гастроскопия.
Врач будет подбирать их на основании анамнеза. В целом, может потребоваться консультация различных специалистов – невролога, травматолога, гастроэнтеролога и т. д.
Самостоятельно определить причину появления боли крайне сложно. Можно попытаться это сделать, основываясь на общих характеристиках симптома. Так, нужно отметить источник боли, ее характер (острая, тупая, ноющая, умеренная, нестерпимая и т. д.), выявить ряд факторов, при которых боль становится сильнее (например, вдохи, кашель, наклоны, мышечные напряжения). Иногда важно знать и то, когда боль стихает – при нахождении в тепле, приеме анальгезирующих или спазмолитических препаратов, после еды или перед ней и т. д.

Тип и локализация боли очень важны
Таблица. Возможные причины в зависимости от типа и локализации боли.
| Место и тип боли | Возможные причины |
|---|---|
| В грудной области | Остеохондроз, межпозвонковая грыжа, предынфарктное состояние, невралгия. |
| Под лопатками | Перенапряжение мышечного корсета, проблемы с ЦНС и сердцем, инфаркт, патологии желудка, травмы позвоночника. |
| В левой части тела | Патологии печени, панкреатит, воспаление желчного пузыря, болезни почек, в том числе наличие камней. |
| Боль справа | Холецистит, желчекаменная болезнь, панкреатит, аппендицит. |
| Резкая боль | Патологии невралгического характера, почечные или печеночные колики, панкреатит, разрыв кисты яичника, внематочная беременность, проблемы с позвоночником. |
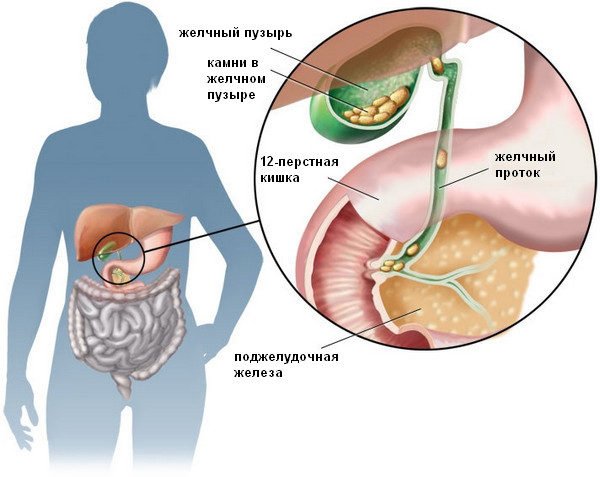
Желчекаменная болезнь
Лечение
Лечение при любых опоясывающих болях способен назначить только врач, особенно если возникают проблемы с самостоятельным определением их причин. При ряде патологий в любом случае нужна экстренная помощь специалиста. Метод лечения будет подбираться в зависимости от того, что стало причиной появления болевого синдрома.
Внимание! Обезболивающие и спазмолитические препараты часто устраняют симптом, но временно, и боль обязательно вернется, если она не связана с перенапряжением мышц или несерьезной травмой.

Лечение опоясывающих болей в спине
Врачи могут назначить медикаментозное лечение. Как правило, оно направлено на снятие боли или воспаления. В зависимости от причины, могут быть выписаны мази, таблетки, уколы и т. д. В ряде случаев может потребоваться оперативное вмешательство.
Профилактика
Снизить риск развития патологий, приводящих к возникновению опоясывающих болей, помогут:
- правильное и сбалансированное питание;
- создание благоприятной эмоциональной обстановки;
- здоровый образ жизни и увеличение физической нагрузки (в меру);
- частые прогулки на свежем воздухе;
- тщательная личная гигиена.

Пешие прогулки на свежем воздухе очень полезны
Как облегчить боль в спине?
Шаг 1. В первую очередь, настоятельно рекомендуется посетить врача и получить консультацию по лечению болей у него, пройти необходимое обследование, чтобы установить точный диагноз.

Вначале посетите врача
Шаг 2. Рекомендуется посетить мануального терапевта, записаться на сеансы иглорефлексотерапии, если причинами болей являются проблемы с опорно-двигательным аппаратом.
Иглорефлексотерапия
Шаг 3. Облегчить состояние поможет и массаж. Требуется пройти полный курс лечебного массажа, предварительно найдя хорошего специалиста.
Лечебный массаж
Шаг 4. Иногда победить боль помогает и лечебная физкультура. А занятия спортом помогут избежать развития ряда заболеваний.
ЛФК
Шаг 5. Также устранить боль поможет грязелечение. Сейчас пройти курс можно, не посещая санатории, а прямо в городе.

Лечение грязью
Шаг 6. Рекомендуется выполнять простые упражнения по растяжке спины. Комплекс может порекомендовать врач.

Растяжка спины
Шаг 7. Иногда лучший лекарь – это полноценный сон, отдых. Важно найти время для того, чтобы хорошо поспать и отлежаться после работы. Также рекомендуется купить качественный ортопедический матрас.

Уделяйте отдыху должное внимание
Ортопедические матрасы
Шаг 8. В ряде случаев быстро избавиться от боли поможет обезболивающий препарат. Стоит принимать его только в соответствии с инструкцией и не сильно им увлекаться.
Прием обезболивающего средства
Шаг 9. Важно беспокоиться о состоянии спины во время работы. Тем, кто выполняет сидячую работу, рекомендуется приобрести качественный стул и периодически делать разминку спины и шеи. Для тех, кто выполняет тяжелый физический труд, рекомендуется также периодически выполнять разминку и растяжку и дозировать нагрузку, не перетруждая себя.

Не забывайте регулярно делать разминку
Видео – Упражнение для устранения опоясывающей боли в спине
Если вы хотите более подробно узнать, что может означать боль в спине выше поясницы по бокам, а также рассмотреть эффективные методы лечения, вы можете прочитать статью об этом на нашем портале.
Опоясывающая боль в области спины или под ребрами может сигнализировать о развитии серьезных патологий. Поэтому стоит уделить ей максимум внимания и сразу отправиться к врачу, особенно если она не проходит за короткий промежуток времени или часто возникает снова. Не стоит заниматься самолечением, так как это может спровоцировать более активное развитие патологий и привести в ряде случаев к печальному исходу.
Диагностика – клиники в
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Диагностика – специалисты в Москве
Выбирайте среди лучших специалистов по отзывам и лучшей цене и записывайтесь на приём
Рекомендуем статьи по теме
Источник
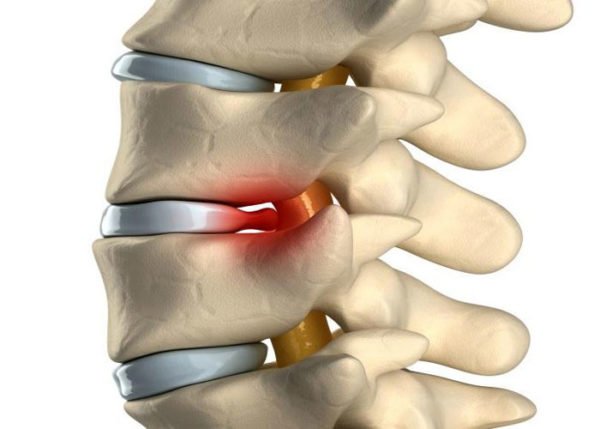
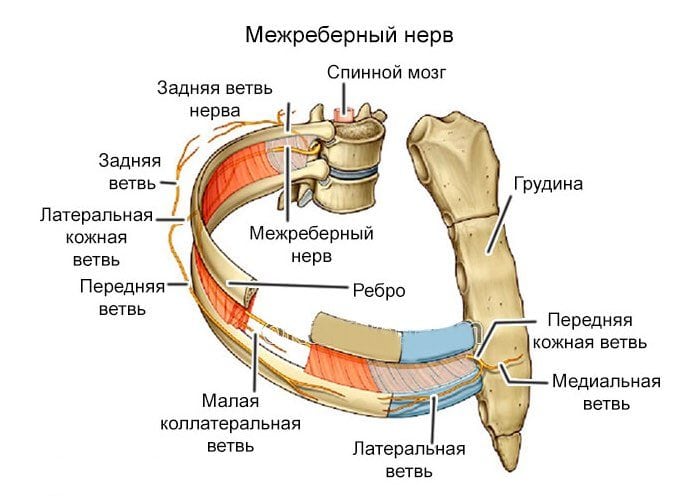
Межреберным хондрозом называют начальные стадии остеохондроза грудного отдела позвоночника. Для патологии характерно медленное течение, сопровождающееся постепенным разрушением хрящевых тканей. Ее опасность заключается в слабовыраженной симптоматике, интенсивность которой нарастает по мере поражения межпозвонковых дисков. Ведущий признак хондроза — межреберная невралгия, возникающая при защемлении чувствительных нервных окончаний. Боль в груди острая, пронизывающая, иррадиирущая в область лопатки и плеча. Она напоминает боль, появляющуюся при сердечнососудистых патологиях, поэтому большинство людей записывается на прием не к ревматологу, а к кардиологу.

Для диагностирования межреберного хондроза используются различные инструментальные исследования, но самым информативным становится рентгенография. Лечение направлено на улучшение самочувствия пациента и предупреждение дальнейшего разрушения межпозвоночных дисков.
Механизм развития патологии
Важно знать! Врачи в шоке: “Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует…” Читать далее…
Остеохондроз часто поражает шейный и пояснично-крестцовый отделы позвоночника, а вот дегенеративно-дистрофические изменения в грудных позвонках диагностируются достаточно редко. Это объясняется малой подвижностью этого отдела и хорошей стабилизацией эластичным реберным каркасом. Обычно патология затрагивает не надежно защищенные межпозвоночные диски, а сочленения, соединяющие поперечные отростки, и хрящевые ткани, расположенные между ребрами и позвонками. Заболевание развивается следующим образом:
- под действием динамической нагрузки в хрящах скорость процессов распада тканей начинает превосходить скорость их восстановления;
- начинает развиваться артроз, или хроническое дегенеративное поражение суставных хрящей;
- сочленения утрачивают стабильность, их функциональная активность снижается, что становится причиной вовлечения в патологический процесс соединительнотканных структур — связок, мышц, сухожилий;
- на этой стадии межреберного хондроза появляются первые симптомы: человек ощущает определенный дискомфорт при ходьбе, наклонах корпуса. Так как подвижность грудного отдела пока полностью сохранена, больной не обращается за врачебной помощью;
- со временем интенсивность болей нарастает из-за деформирования суставных структур. Подвижность позвоночного столба ограничена, а симптоматика грудного остеохондроза сочетается с клиническими проявлениями межреберной невралгии.
Обычно межреберный хондроз диагностируется на этой стадии течения, когда деструктивные изменения затронули не только хрящевые, но и костные ткани позвонков и межпозвоночных дисков. Их характер необратим, так как гиалиновые хрящи восстановить невозможно.
Причины заболевания
Этиология межреберного хондроза не отличается от причин возникновения грудного остеохондроза. К развитию патологии нередко приводит травмирование этого отдела позвоночника: переломы, сильные ушибы, длительное сдавливание грудной клетки. К провоцирующим заболевание внешним и внутренним негативным факторам также относятся:
- системные суставные патологии: ревматоидный, псориатический артрит, остеоартрозы;
- доброкачественные и злокачественные новообразования;
- межпозвоночные грыжи, локализованные в любом отделе позвоночника;
- заболевания, связанные с нарушением обмена веществ: тиреотоксикоз, подагрический артрит, сахарный диабет;
- лишний вес, который становится причиной избыточных нагрузок на межпозвоночные диски.
Толчком к развитию межреберного хондроза может стать, как чрезмерная двигательная активность, так и малоподвижный образ жизни. В группу риска входят люди, чья профессиональная деятельность связана с подъемом и переносом тяжестей.
Клиническая картина
Для каждой стадии межреберного хондроза характерна особенная симптоматика. Разрушение хрящей и формирование остеофитов (разрастание костных тканей) сопровождаются неврологическими расстройствами различной степени выраженности:
- первый этап. Реберно-позвоночные соединения еще сохраняют подвижность, поэтому существенного сдавливания нервных корешков не наблюдается. Раздражаются отдельные нервные окончания, боль локализована в грудном отделе, не интенсивна, исчезает после непродолжительного отдыха;
- второй этап. Объем движений в суставах снижается, межпозвоночные диски уплощаются, позвонки могут смещаться относительно друг друга. Это становится причиной механического воздействия на расположенные в грудном отделе нервы. Отправной точкой боли является защемленный нерв, а затем она иррадиирует между ребрами;
- третий этап. Артроз достаточно выражен, позвонки смещаются часто, а межпозвоночные диски частично или полностью утратили амортизирующую функцию. Чувствительные нервные окончания регулярно сдавливаются, провоцируя острые, продолжительные боли. В тяжелых случаях они способны даже нарушать работу внутренних органов.
Стадию течения межреберного хондроза врачи определяют не только с помощью рентгенографии и МРТ, но на основании жалоб пациентов. Такой подход позволяет быстро выбрать оптимальную тактику лечения.
Ранняя симптоматика
Клинические проявления хондроза на начальных стадиях рефлекторные, так как причина их возникновения — опосредованное воздействие деструкции хрящей на нервные окончания. Что чувствует человек при хондрозе 1 степени тяжести:
- после подъема тяжестей или длительном нахождении в одном положении между лопатками возникают дискомфортные ощущения, отдаленно напоминающие боль. Они исчезают, стоит человеку начать движение;
- немного позже появляется крепитация — характерное похрустывание или щелчки при наклонах, поворотах, попытках потянуться;
- между лопатками ощущается боль. Она выражена слабо, носит ноющий характер, не распространяется на другие участки тела.
Если больной обращается к врачу на этом этапе патологии, то деформацию межпозвоночных структур можно повернуть вспять.
Поздняя симптоматика
На более поздних этапах хондроза возникает межреберная невралгия, или болевой синдром, вызванный сдавливанием нервных корешков. Пораженные нервы иннервируют внутренние органы, поэтому симптомы межреберного хондроза часто маскируются под признаки других заболеваний. Для патологии средней и высокой степени тяжести характерны такие клинические проявления:
- боль между лопатками и межреберная невралгия становятся постоянными, усиливающимися при движении;
- подвижность грудной клетки ограничена: при незначительной нагрузке возникает одышка, у человека появляется ощущение, что он не может полноценно вдохнуть;
- в кардиальной области груди чувствуется колющая боль, принимаемая за приступ стенокардии. Интенсивность кардиалгии нарастает при резком движении, глубоком вдохе, переутомлении.
Если межреберная невралгия затронула нижние позвонки грудного отдела, то возникают неврологические симптомы со стороны желудочно-кишечного тракта (обычно боли в эпигастрии во время приема пищи). Намного реже диагностируются ложные печеночные колики: в правом подреберье появляется резкая приступообразная боль.
Диагностика
В отличие от других суставных патологий межреберный хондроз диагностировать на основании жалоб пациентов удается редко. Заподозрить его можно по характерной позе, которую принимает пациент в кабинете врача. Для уменьшения давления на поврежденный нерв он наклоняется в противоположную сторону. При пальпации межреберного пространства появляется болевой пароксизм. А если патология поразила сразу несколько нервных окончаний, то кожа человека в этой области может полностью утратить чувствительность.
Основной задачей врача становится дифференцирование болевого синдрома. При жалобах пациента на боли в сердце проводится ЭКГ (электрокардиограмма). Когда симптомы хондроза имитируют панкреатит, гастрит или язву ЖКТ, требуется гастроскопия и определение уровня панкреатических энзимов в системном кровотоке. Также обязательно назначаются инструментальные исследования грудных позвонков:
- рентгенография;
- магнитно-резонансная или компьютерная томография.
На полученных изображениях хорошо просматриваются разрушения хрящевых, а иногда и костных тканей. Результаты диагностики позволяют установить степень их повреждения и стадию остеохондроза.
Основные принципы терапии
Практикуется комплексный подход к терапии межреберного хондроза. На начальном этапе необходимо улучшить самочувствие пациента — устранить боль, вернуть подвижность суставам. После стабилизации его состояния лечение направлено на предупреждение прогрессирования патологии. В терапии используются такие фармакологические препараты:
- нестероидные противовоспалительные средства (НПВС) в таблетках, инъекционных растворах, лекарственных формах для наружного применения. Препаратами первого выбора становятся Диклофенак, Нимесулид, Мелоксикам, Кеторолак, Ибупрофен. Они обязательно комбинируются с ингибиторами протонного насоса, обычно Омепразолом или его структурными аналогами: Омезом, Ультопом. Такое сочетание позволяет избежать поражения слизистой желудка. После ослабления болей НПВС назначаются в виде мазей: Фастума, Вольтарена, Долгита;

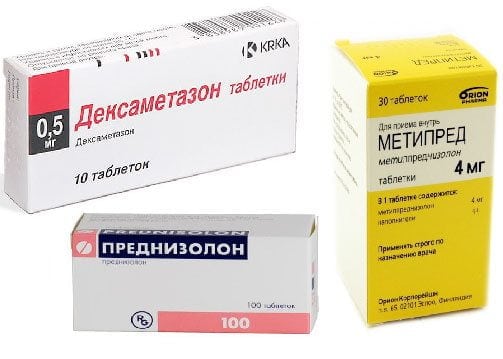
- глюкокортикостероиды — Преднизолон, Гидрокортизон, Триамцинолон, Кеналог, Дексаметазон. Медики стараются избежать использования гормональных препаратов при хондрозе из-за их выраженных побочных проявлений. Глюкортикостероиды назначаются только при острых болях, сопровождающихся воспалительным процессом. Они показаны пациентам для перорального приема или проведения блокад в комбинациях с анестетиками, анальгетиками;
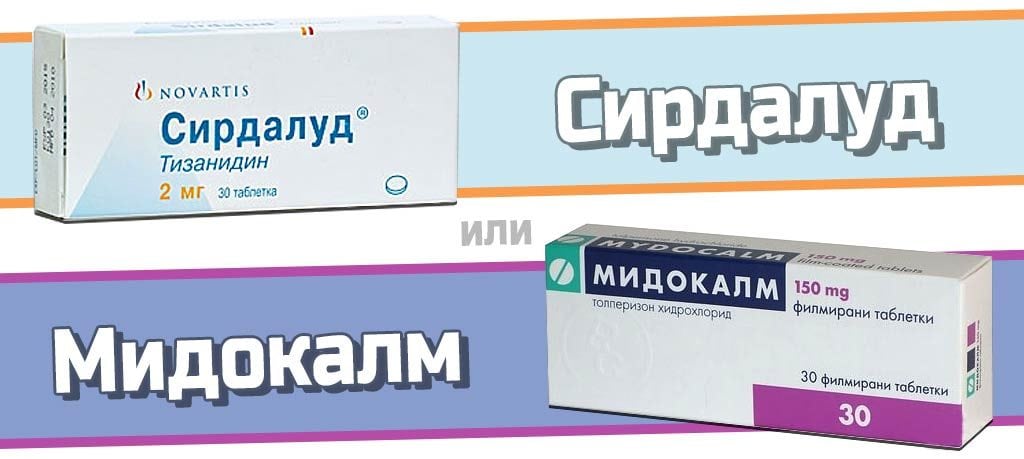
- миорелаксанты — Баклосан, Сирдалуд, Мидокалм — в инъекциях или таблетках. Применяются препараты при заболевании, протекающем на фоне спазмов мышц, расположенных около разрушающихся позвонков или поврежденных нервов. Сирдалуд и Мидокалм могут быть назначены для длительного лечения — 2-3 недели. Баклосан и его аналог Баклофен нельзя принимать дольше недели из-за высокого риска болезненного привыкания;

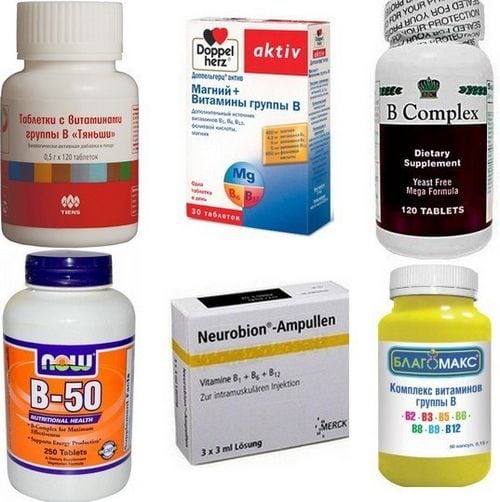
- витамины группы B — Пентовит, Мильгамма, Комбилипен — в инъекциях и таблетках. Средства обладают нейропротективным действием, восстанавливают иннервацию в грудном отделе позвоночника. Витамины оказывают общеукрепляющее действие, улучшают функционирование центральной и вегетативной нервной системы. Их курсовое использование способствует ускоренному восстановлению пораженных нервов;
- седативные средства. В терапии межреберной невралгии часто используются препараты для стабилизации психоэмоционального состояния пациента. Из-за непонимания происходящего, а также постоянного ожидания возникновения болезненных приступов у человека может диагностироваться депрессия, другие неврологические нарушения. В таких случаях не обходится без приема антидепрессантов, нейролептиков, транквилизаторов.
В лечении межреберного хондроза любой степени тяжести используются хондропротекторы. Их регулярное применение помогает восстановить поврежденные гиалиновые хрящи на начальной стадии патологии. Если поражение тканей необратимо, то прием хондропротекторов (Дона, Терафлекс, Структум) позволит предупредить прогрессирование заболевания. Медикаментозное лечение успешно дополняется физиопроцедурами. Пациентам назначается проведение сеансов магнитотерапии, ультрафонофореза, рефлексотерапии, УВЧ-терапии.
Народные средства не применяются в терапии хондроза. Возникающие боли настолько сильны, что устранить их иногда не могут даже НПВП и анальгетики. Ревматологи, вертебрологи, травматологи рекомендуют обращаться к ним для проведения лечения при первых симптомах патологии. При отсутствии врачебного вмешательства через несколько месяцев или лет у больного диагностируются тяжелейшие осложнения, самым опасным из которых является анкилоз — полная утрата подвижности грудного отдела позвоночника.
Похожие статьи
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>
загрузка…
Источник