Воспаление межфалангового сустава стопы
Сложное анатомическое строение ступни человека определяет функциональность этого органа. Ступня состоит из большого количества мелких костей и суставов. Им ежедневно приходится выдерживать колоссальную нагрузку. Стопа мгновенно реагируют на изменение положения тела в пространстве при ходьбе, беге, танцах, занятиях спортом. Артрит стопы возникает у людей разного возраста, происходят патологические изменения в суставах, их неестественная деформация (примеры на фото), проявляются болевые симптомы. Заболевание нужно своевременно лечить.
Что такое артрит стопы
У человека ступня состоит из мелких костей: округлых предплюсны, длинных трубчатых плюсны и коротких трубчатых фаланг пальцев. Все эти костные системы имеют подвижное сочленение, чтобы одновременно обеспечить координированные движения, амортизацию, надежную опору. Сводчатая форма стопы связана с вертикальным положением тела человека в пространстве и прямохождением.
Воспаление суставов стопы и подвижных соединений костей в других частях тела называется артритом. При этом заболевании воспалительный процесс распространяется в синовиальной оболочке сустава – внутреннем слое суставной сумки. Воспаленная внутренняя поверхность выделяет большое количество синовиальной жидкости, этим обусловлена припухлость сустава. Воспаление захватывает связки, мышцы. Суставные хрящи слабеют. Заболевание поражает предплюсну, плюсну, пальцы.
Причины возникновения
Факторов, которые провоцируют воспалительные процессы в мелких суставах ноги, много. Самыми распространенными причинами возникновения воспаления суставов ступни являются:
- Травмы. Переломы, вывихи, ушибы стопы связаны с нарушением целостности суставов, они провоцируют риск возникновения воспаления. Неудобная, неправильно подобранная обувь – это постоянная травматизация ступни. Такое же действие оказывают физические перегрузки во время продолжительных спортивных тренировок, танцевальных репетиций.
- Инфекции. Попавшие внутрь организма возбудители кишечных заболеваний, пневмонии, острых форм тонзиллита, венерических болезней (гонореи, сифилиса) оказывают разрушающее действие на суставы.
- Аутоиммунные воспаления. У организма срабатывает иммунная защита на воспаление хрящевой ткани, которую он воспринимает как патогенную.
- Специфические. Проявляются индивидуально на фоне имеющихся заболеваний. Например, в суставах происходит отложение солей при псориазе.
- Генетическая предрасположенность.
На возникновение заболевания ряд факторов влияют опосредствованно. Воспаление суставов ступни провоцируют:
- нарушение обмена веществ;
- слабый иммунитет,
- вредные привычки;
- избыточная масса тела;
- возрастные изменения.
Симптомы
Заболевание может поражать один или несколько суставов. Артрит ноги разных видов на ранних стадиях имеет сходные признаки. К характерным общим симптомам заболевания относятся:
- Сильные боли. По мере усиления воспаления боль становиться непереносимой. Резкие болевые ощущения возникают в утренние или ночные часы, не прекращаются даже в состоянии покоя.
- Отмечается отечность, покраснение кожи на участке воспаленного сустава. На стадии ремиссии симптомы артрита стопы исчезают. При отсутствии лечения, воспаление возвращается и проявляется в более сильной форме.
- Повышение температуры воспаленных участков.
- Дисфункция пораженных участков. Ощущается скованность, ограничение передвижений, особенно после отдыха. С началом движения эти проявления проходят. При прогрессирующем процессе и отсутствии лечения периоды скованности становятся боле продолжительными, а впоследствии постоянными.
- Воспаленные суставы деформируются. Выворачиваются пальцы, появляются шишки, наросты. Форма деформации зависит от вида патологии.
- Происходит изменение походки.
Виды и стадии заболевания
Диагностируют несколько видов остеоартрита ступни. Это зависит от причин, которые спровоцировали заболевание:
- Подагрический артрит ступни поражает большой палец, возникает на фоне подагры. На месте сочленения костей первого пальца и плюсны (плюснефаланговый сустав) развивается характерная шишка. Заболевание сопровождается частыми рецидивами.
- Ревматоидный. Воспаление охватывает суставы рук и ног. На стопе деформируются мелкие суставы, мизинец приобретает молотообразную форму. Деформирующий артрит может перейти в гнойный.
- Реактивный является следствием инфекционных заболеваний.
- Посттравматический артрит является следствием травм, первые симптомы заболевания могут появиться через годы.
- Остеоартрит связан с возрастными разрушениями хрящевой ткани. Воспаление поражает глубокие ткани суставов, происходит их серьезная деформация. Со временем у пожилых пациентов развивается артрозо-артрит стопы. Заболевание мучительное, часто рецидивирующее (примеры представлены на фото).
Развитие артрита на ступне происходит постепенно. Заболевание проходит последовательные стадии:
- Активное воспаление.
- Ремиссия (временное исчезновение симптомов заболевания, характеризуется облегчением состояния пациента)
- Рецидив (или обострение, возобновление болезни после кажущегося выздоровления).
Диагностика
Заключения одного врача недостаточно для диагностики артрита ступни. Пациенту следует обратиться сразу к нескольким специалистам:
- терапевту;
- хирургу;
- ортопеду;
- травматологу;
- артрологу.
Лечение назначается с учетом причины, вида и стадии заболевания. Терапия усложняется, если диагностировано хроническое воспаление. При первых появлениях отеков в области суставов стопы, покраснении кожных покровов, повышении температуры над болезненными пальцами нужно обратиться за помощью к терапевту. Он дает направление на проведение ряда исследований, которые помогут определить состояние суставов:
- УЗИ;
- рентгенография;
- МРТ (и КТ при необходимости уточнения диагноза);
- биохимический анализ крови на С-реактивный белок, на определение ревматоидного фактора, мочевой кислоты, концентрации глюкозы;
- пункция для исследования состава суставной жидкости.
Лечение артрита стопы ног
Цель терапевтических мероприятий при артрите ступни – устранение причины заболевания, снятие воспаления, облегчение состояния больного, который испытывает сильные боли. После купирования воспаления врач назначает поддерживающее лечение. В него входят физиопроцедуры, рецепты народной медицины. На начальных стадиях болезни эффективно помогают супинаторы, ортопедическая обувь.
Как лечить артрит стопы в домашних условиях
Для эффективного лечения артрита можно применять комплекс мер даже в домашних условиях. Это медикаменты, диетическое питание, фитотерапия, ванночки, растирания, компрессы, прогревания. Выбор зависит от стадии заболевания. Например, в остром периоде болезни, противопоказаны согревающие процедуры. При лечении артрита ступни терапевтический эффект дают некоторые лекарственные растения:
- Листья лопуха. Свежий сорванный лист прикладывают нижней стороной к воспаленному месту, закрепляют бинтом, сверху надевают носок. Такой травяной компресс можно сделать на ночь, утром процедуру повторить с новым листом. Целебные части растения можно высушить и заготовить на зиму. Перед использованием замочить их в воде.
- Отвары липового цвета, зверобоя, ромашки или их сбор. 1 столовую ложку лекарственного сырья залить кипятком, настоять 10 минут, процедить и выпить в течение дня небольшими порциями.
- Свежевыжатый капустно-морковный сок в равных частях. Стакан сока выпить небольшими порциями в течение дня.
Теплые ванночки хорошо снимают боль при хроническом артрите. В воду можно добавлять йодированную или морскую соль, отвары чистотела, ромашки, дубовой коры, молодой хвои сосны. Можно делать ванночки с горчичным порошком из расчета 1 столовая ложка на 1 литр воды, она должна быть комфортной температуры. Ступни нужно держать в воде около получаса, добавляя горячую воду по мере остывания.
Лечебный эффект дают растирания с использованием спиртовых настоек лекарственных трав. Процедуры делают курсами 7-10 дней. Настойки можно приготовить самостоятельно из корней лопуха, одуванчика, девясила. Для этого берут стакан сырья и 0,5 литра спирта, настаивают 2 недели в стеклянной посуде. С этой же целью хорошо использовать аптечную настойку прополиса, пихтовое или камфорное масло. Применяются согревающие компрессы на ночь и прогревания стоп горячим песком или солью.
Диета
При лечении артрита ног рекомендуется консультация диетолога. Правильно составленный рацион дополняет комплексное лечение:
Полезные продукты | Вредные продукты |
Свежие овощные соки | Копчености |
Крупы | Сельдь соленая |
Фрукты | Сало |
Овощи (кроме щавеля, ревеня) | Сыры острые |
Зеленый чай | Субпродукты |
Продукты, богатые кальцием | Жирные блюда |
Соленья | |
Алкоголь |
Медикаменты
Артрит заболевание сложное и коварное. Лекарственная терапия предполагает использование определенных группы медикаментов:
№ | Группа | Препараты | Действие | Особенности |
1 | Нестероидные противовоспалительные | Кетанов Ортофен Диклофенак Вольтарен Индометацин Мелоксикам Ибупрофен | Уменьшают воспаление, восстанавливают подвижность, снимают отеки | Имеют много побочных реакций, оказывают негативное действие на органы пищеварения, почки, организм в целом |
2 | Хондропротекторы | Румалон Артра Хондроитин Структум Дона Гиалурон Хондроксид | Улучшение регенерации хрящевой ткани | Применяются на острой стадии, после устранения основного воспаления |
3 | Антибиотики | Подбирает врач | Борьба с возбудителями инфекции, устранение воспаления | Перед назначением и определением дозировки, схемы лечения проводится тест на выявление препарата губительного для возбудителя инфекции |
4 | Цитостатики | Соли золота Сульфасалазин Циклофосфан Лейкеран Азатиоприн Метотрексат Куренил | Подавляют иммунный ответ организма | Сильнодействующие препараты, применяются в исключительных случаях при ревматоидном артрите. Их по возможности лучше заменить противовоспалительными препаратами |
Мази
При артрите ступней нужно выбирать препараты, которые эффективно снимают боль, замедляют процессы разрушения суставных тканей. Среди эффективных востребованных мазей положительными отзывами пользуются Диклофенак и Индометациновая мазь. Их втирают в пораженные участки стопы 3-4 раза в сутки. С той же целью активно используются хондропротекторные мази на основе хондроитина и глюкозамина, а также органическая сера в форме крема.
Терапия парафином
Для лечения артрита ступни парафин растапливают на водяной бане до жидкого состояния, дают ему остыть (температура не должна превышать 60° С). Опустить стопы в жидкий парафин по щиколотку, вынуть и дождаться его затвердения. После этого обработанные конечности поместить в пакет, тепло их укрыть. Согревающая процедура должна длиться 15-20 минут, оптимальное количество сеансов 3-10. Парафиновые прогревания противопоказаны при варикозе, гипертонии, диабете.
ЛФК
Артрит сопровождается сильными болями, вызванными поражением суставов и их разрушением. Движения только усугубляют состояние, поэтому лечебная физкультура показана для профилактики или на этапе реабилитации. ЛФК при артрите проводится с целью:
- активизации секреции суставной жидкости;
- нормализации кровообращения и метаболизма;
- ускорения регенерации тканей;
- укрепления мышц, улучшения их функциональных характеристик;
- восстановления подвижности.
Амплитуду движений и частоту повторений нужно увеличивать постепенно. После занятий необходимо провести мышечную релаксацию. Комплекс упражнений для голеностопного сустава является профилактикой заболеваний всей стопы:
- сгибания стопы и пальцев (упражнение выполняется сидя);
- перекаты с пятки на носок и наоборот;
- поднятия на носки (выполнять у опоры);
- поднятие мелких предметов с пола пальцами ног;
- катание стопой палки или мячика;
- хождение поперек палки (опираться средней частью стопы);
- круговые движения ступней.
Физиотерапия
После снятия воспаления, болевых ощущений проводится физиотерапия. Самыми эффективными физиотерапевтическими процедурами являются:
- массаж;
- лечебные грязи;
- электрофорез;
- диадинамик и другие.
Народные средства и рецепты
Существует множество действенных народных рецептов для лечения артрита. Самые популярные и простые среди них:
- Растительное масло смешать со скипидаром и камфорным маслом. Воспаленные участки растирать лечебной смесью перед сном.
- В равных количествах смешать водку, мед, натертую черную редьку. На стакан смеси добавить 1 столовую ложку мелкой соли. Подогретую смесь втирать в суставы.
- Воспаленную стопу обернуть капустным листом (его нужно надрезать до выделения сока), прибинтовать. Менять капустный компресс нужно каждый час.
- Из свежих ягод облепихи сделать кашицу и наложить ее на пораженный сустав, подержать 30 минут, смыть без использования мыла, вытереть насухо и смазать мазью.
- Взбить 1 желток с 1 чайной ложкой скипидара до получения пены. Добавить 1 чайную ложку яблочного уксуса. Ежедневно мазать пораженные пальцы.
Прогноз
Поражение стоп артритом вылечивается при условии своевременного начала лечения, эффективности терапевтического комплекса. При аккуратном выполнении рекомендаций врача подвижность суставов восстанавливается, и качество жизни возвращается. В противном случае процесс разрушения тканей становится необратимым, и заболевание может привести к инвалидности.
Профилактика
Любое заболевание легче предупредить. Для профилактики воспалений суставов стопы важно придерживаться простых правил:
- выбирать удобную обувь для повседневного ношения;
- избегать травм ступней;
- лечить сопутствующие инфекционные заболевания;
- избегать чрезмерных физических нагрузок на ноги;
- следить за массой тела;
- не допускать переохлаждения.
Фото артрита стопы
Видео
Как лечить артрит стопы
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Источник
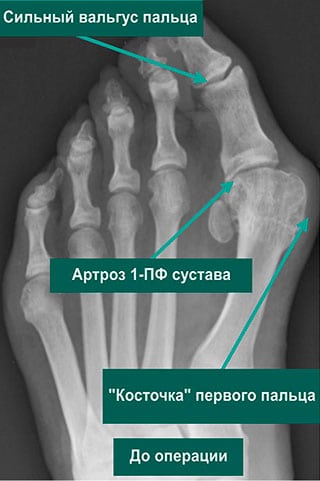
Артроз 1 плюснефалангового сустава — прогрессирующая патология, поражающая хрящевые и костные ткани. Для него характерна тугоподвижность большого пальца и всей стопы, деформация сочленения, боли, усиливающиеся при ходьбе. В отличие от артрозов другой локализации деструктивно-дегенеративные изменения гиалинового хряща часто обнаруживаются у молодых людей. Причинами заболевания становятся гипермобильность суставов, избыточные нагрузки на стопу, в том числе ношение обуви на высоком каблуке.
Здоровый и пораженный сустав.
Для диагностирования артроза используются инструментальные методы, наиболее информативным из которых является рентгенография. Практикуется комплексный подход к терапии патологии: прием НПВП, внутрисуставные инъекции глюкокортикостероидов, иммобилизация большого пальца, проведение физиопроцедур. При неэффективности консервативного лечения пациента готовят к хирургической операции.
Патогенез и этиология
Важно знать! Врачи в шоке: “Эффективное и доступное средство от АРТРОЗА существует…” Читать далее…
Базовая функция стопы — удержание тела в вертикальном положении, в том числе при передвижении. Она ежедневно подвергается статическим и динамическим нагрузкам, которые выдерживает благодаря особенностям своего строения: наличию крепкого связочно-сухожильного аппарата и здоровых суставов. Плюснефаланговый сустав образуют две анатомические структуры — головка плюсневой кости и проксимальная фаланга пальца. Он имеет форму шара, а его стабильность обеспечивают подошвенные, коллатеральные и глубокие поперечные связки.
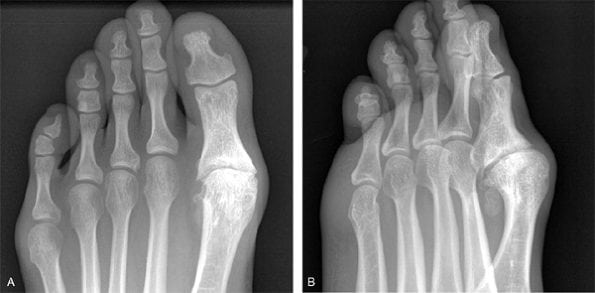
Визуальное сравнение.
Артроз плюснефалангового сустава часто развивается из-за какого-либо биомеханического или динамического нарушения в функционировании стопы. Малоберцовая мышца оснащена сухожилием, которое крепится к костному основанию большого пальца. Эта соединительнотканная структура служит стабилизатором при ходьбе, сохраняя подошвенное сгибание сустава. Но функциональная активность стопы может снижаться под воздействием внешних или внутренних негативных факторов — это:
- травмы — переломы, вывихи, подвывихи, разрывы сухожилий, связок, мышц;
- гипермобильность суставов, связанная с неправильным биосинтезом коллагена;
- нарушения обмена веществ, эндокринные патологии, в том числе сахарный диабет и тиреотоксикоз;
- избыточная нагрузка на плюснефаланговые суставы — ожирение, подъем тяжестей, ношение узкой обуви на высоком каблуке.
В таких условиях сустав большого пальца утрачивает стабильность в результате потери сухожилием малоберцовой мышцы точки опоры на кубовидную кость. Развивается гипермобильность, которая вскоре приводит к упору основания фаланги в головку плюсневой кости. Поверхности костей, формирующие сустав, начинают изнашиваться, а гиалиновые хрящи — необратимо разрушаться. Чтобы стабилизировать утрачиваемое равновесие при движении, в сочленении начинают разрастаться костные ткани с формированием остеофитов на головке плюсневой кости. Стопа частично выполняет функцию опоры, но тыльное сгибание первого пальца ограничивается, а его сустав поражается артрозом.
Клиническая картина
В отличие от артрита артроз не сопровождается воспалением сустава. Но сформировавшиеся костные наросты могут травмировать расположенные поблизости мягкие ткани. А это уже становится причиной развития острого воспалительного процесса. Если он поражает синовиальную оболочку, связки и сухожилия, то врачи диагностируют синовит. При остром течении патологии возникают симптомы общей интоксикации организма: повышение температуры тела, неврологические нарушения, желудочно-кишечные расстройства.

На начальной стадии плюснефалангового артроза симптоматика выражена слабо. Человек замечает, что после продолжительной ходьбы или долгого стояния на ногах в первом пальце возникает боль. Она исчезает после отдыха или прикладывания холодного компресса. Постепенно интенсивность клинических проявлений нарастает:
- боль возникает даже в состоянии покоя, мешает спокойно спать по ночам;
- к болезненным ощущениям присоединяется жжение;
- часто образуются натоптыши, сухие мозоли;
- в утренние часы фаланга отекает, отмечается скованность движений;
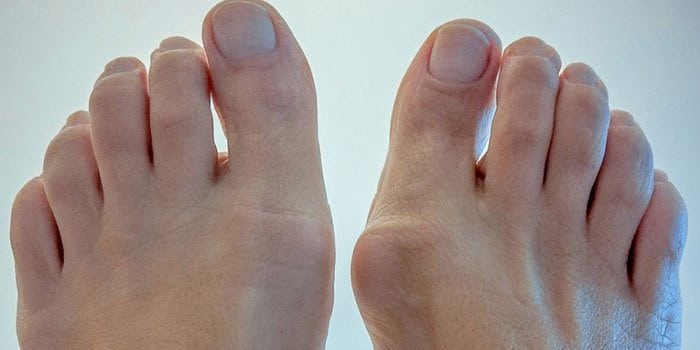
- большой палец искривляется, возникает вальгусная деформация стопы;
- человек начинает подворачивать стопу, отчего меняются его осанка и походка.
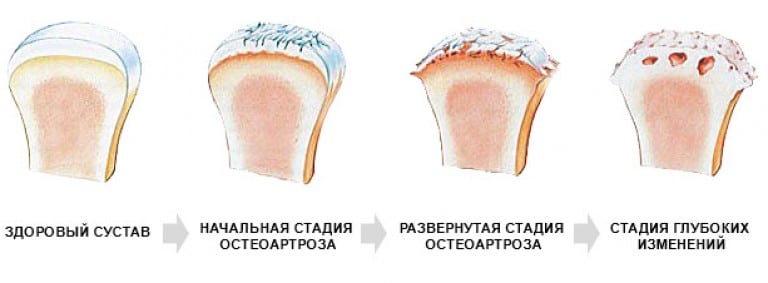
Самые сильные боли возникают при артрозе 2 степени. Если на этой стадии патологии обратиться к ортопеду, то от них удастся избавиться с помощью консервативных методов лечения. В дальнейшем выраженность боли снижается из-за полного или частичного сращивания суставной щели. На 4 рентгенологической стадии плюснефалангового артроза сустав становится неподвижным. Врачам остается только диагностировать анкилоз и готовить пациента к хирургической операции.
Диагностика
Опытной диагност заподозрит развитие плюснефалангового артроза при внешнем осмотре стопы. На патологию указывают развивающаяся вальгусная деформация, отечность большого пальца, подгибание стопы при ходьбе. Для подтверждения диагноза проводятся инструментальные исследования. На рентгенологических снимках заметны сформировавшиеся остеофиты, уменьшение размера суставной щели, обызвествленные участки. При необходимости назначается КТ или МРТ. Эти методы наиболее информативны для обнаружения поражений связок, мышц и сухожилий. Проводятся и лабораторные исследования:
- общие анализы крови и мочи, результаты которых помогут оценить общее состояние здоровья человека;
- биохимические анализы для подтверждения или исключения ревматического поражения, эндокринных расстройств, нарушений обмена веществ, в том числе подагры.
Исследование синовиальной жидкости помогает установить инфекционное происхождение воспалительного процесса. По его результатам можно определить вид болезнетворных бактерий и их чувствительность к антибактериальным препаратам.
Основные методы лечения
С самого начала лечения пациентам показано ношение специальных ортопедических приспособлений для обеспечения правильного анатомического положения стопы. Используются межпальцевые вкладыши, супинаторы, накладки различной жесткости, предупреждающие дальнейшую деформацию плюснефалангового сустава. Ортопедические приспособления также помогают избежать развития воспалительного процесса из-за натирания мягких тканей.
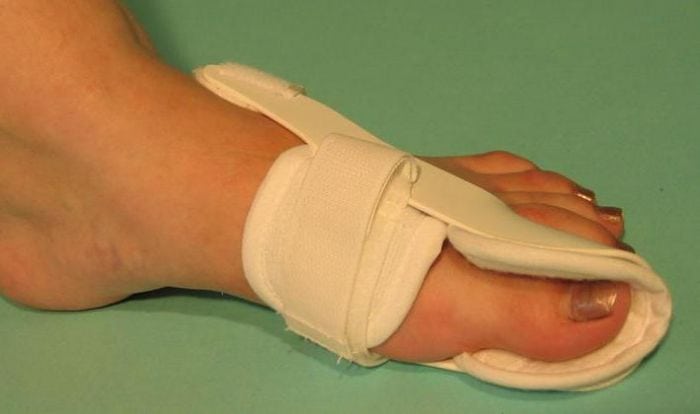
Фиксатор.
Для повышения эффективности лечения пациентам рекомендовано отказаться от вредных привычек, значительно ухудшающих кровоснабжение нижних конечностей. Необходимо изменить рацион питания: исключить из него соль, пряности и специи, фастфуд, жирные сорта мяса. А вот жидкости пить нужно не менее 2,5 л в день, но только при отсутствии патологий органов мочевыделения. Употребление большого количества жидкости способствует ускоренному выведению из суставов продуктов распада тканей, шлаков, токсичных химических соединений.
Если проведение консервативного лечения не принесло результата в течение нескольких месяцев, проводится хирургическая операция. Какой способ при этом будет использоваться, решает врач. Операция проводится с полным удалением фаланги или только иссечением костных разрастаний. В некоторых случаях сустав полностью обездвиживается в функционально выгодном положении.
Фармакологические препараты
Суточные, разовые дозы лекарственных средств и длительность их приема определяет ортопед или травматолог. Для устранения острых, пронизывающих болей используются глюкокортикостероиды, растворы которых вводят в суставную полость. Их комбинируют с анальгетиками и анестетиками: Лидокаином, Новокаином. Глюкокортикостероиды (Триамцинолон, Дипроспан, Дексаметазон) являются гормональными препаратами, для которых характерно гепатотоксическое, гастротоксическое, нефротоксическое действие. Поэтому их отменяют через 2-3 дня, заменяя нестероидными противовоспалительными средствами в инъекционных растворах или таблетках:
- Нимесулидом;
- Диклофенаком;
- Мелоксикамом;
- Ибупрофеном;
- Целекоксибом.
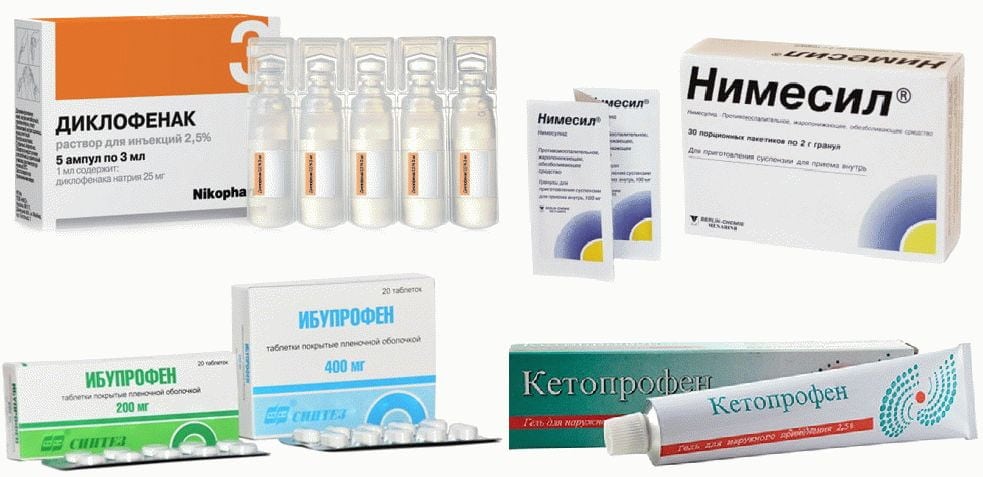
Артроз плюснефалангового сустава — хроническая патология, которую полностью вылечить пока не удается. Это означает, что при его обострениях возникает боль, снимаемая приемом НПВП. Чтобы минимизировать гастротоксическое действие этих препаратов, вместе с ними следует обязательно принимать ингибиторы протонной помпы, самым известным из которых является Омепразол.
Боли при артрозе 1 или 2 степени можно устранять мазями, кремами, гелями с НПВП. Это Фастум, Вольтарен, Артрозилен, Долгит, Найз, Кеторол, Индометацин, Артрозилен, Финалгель. Их наносят тонким слоем на фалангу и втирают массирующими движениями 2-3 раза в день. Ортопеды после купирования воспалительных процессов включают в терапевтические схемы наружные средства с согревающим, местнораздражающим и отвлекающим действием:
- Финалгон;
- Апизартрон;
- Випросал;
- Капсикам;
- Эфкамон.

Их используют в небольших количествах, так как они вызывают довольно сильное жжение. Под действием тепла в пораженные костные и хрящевые ткани приливает кровь. Она насыщает все суставные структуры питательными и биологически активными веществами, предупреждая их разрушение.
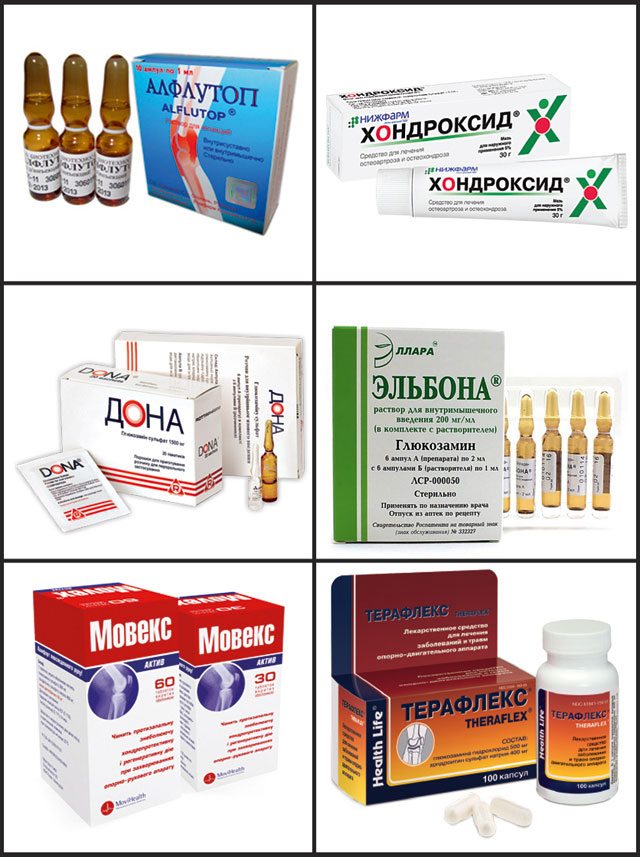
При артрозах любой локализации пациентам показан прием хондропротекторов в течение нескольких месяцев или даже лет. Использование в терапии Структума, Глюкозамина, Хондроитина, Терафлекса, Доны становится отличной профилактикой рецидивов артроза. Их активные ингредиенты накапливаются в тканях, оказывая выраженное обезболивающее действие. Ортопеды постепенно снижают дозы НПВП, а затем и вовсе отменяют эти средства.
Физиотерапевтические процедуры
На любой стадии артроза 1 плюснефалангового сустава используется электрофорез. При проведении процедуры на большой палец накладывается повязка, пропитанная раствором лекарственного средства (НПВП, хондропротектор, группа витаминов B, анальгетик). Поверх нее врач располагает небольшую металлическую пластинку. После прохождения сквозь нее слабых разрядов электрического тока в полость сустава проникают молекулы препарата, оказывая лечебное воздействие. Электрофорез назначается в комплексе с такими физиотерапевтическими процедурами:
- УВЧ-терапией;
- магнитотерапией;
- лазеротерапией.
Во время этих манипуляций в большом пальце ускоряется кровообращение, нормализуется обмен веществ, запускаются регенеративные процессы. В терапии артроза применяются аппликации с бишофитом, парафином, озокеритом.
Рецепты народной медицины
Народные средства используются в терапии плюснефалангового артроза для устранения болей слабой интенсивности. Справиться с выраженным болевым синдромом они способны. Для улучшения самочувствия ежедневно перед сном следует принимать ножные ванночки с эфирными маслами целебных растений:
- эвкалипта;
- пихты;
- можжевельника;
- мелиссы;
- чабреца;
- душицы;
- сосны.
Слабым анальгетическим действием обладают и настои этих растений. В них содержатся биофлавоноиды, органические кислоты, фитонциды, дубильные вещества, ускоряющие кровообращение в пораженных артрозом тканях. Для приготовления настоя 2 столовые ложки сухого растительного сырья залить стаканом кипятка, спустя пару часов процедить и добавить в теплую воду. Время проведения оздоровительной процедуры — 20-30 минут. После вытирания желательно провести массаж стоп легкими поглаживающими и разминающими движениями.
Но настойки для приема внутрь, растирки или мази домашнего приготовления не помогут устранить даже симптоматику артроза, а остановить его прогрессирование они тем более не в силах. Лечение дегенеративной патологии только народными средствами приведет к развитию анкилоза и других тяжелейших осложнений. Ортопеды настоятельно советуют при первых проблемах со стопой обращаться за медицинской помощью, а не использовать компрессы из подорожника и капустных листьев.
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
загрузка…
Источник
