Воспаление мягких тканей орбиты глаза

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Идиопатическое воспаление орбиты (прежнее название – псевдотумор орбиты) – редкая патология, являющаяся неопухолевым, неинфекционным, объемным поражением орбиты. Воспалительный процесс может включать любые или сразу все мягкие ткани в орбите.
Гистопатологически представляет собой полиморфно-клеточную воспалительную инфильтрацию, переходящую в реактивный фиброз. Течение процесса не определяется его клинико-патологическими характеристиками. У взрослых заболевание одностороннее, у детей может быть двухсторонним. Одновременное поражение орбиты и пазух носа встречается редко.
[1], [2], [3], [4], [5], [6], [7]
Симптомы воспаления орбиты
Проявляется в 3-6 декадах жизни острым покраснением, отеком и болью, обычно с одной стороны.
Признаки
- Застойный экзофтальм и офтальмоплегия.
- Нарушение функций зрительного нервапри распространении воспаления на задние отделы орбиты.
Течение имеет несколько вариантов:
- Спонтанная ремиссия через несколько недель без последствий.
- Продолжительное интермиттирующее течение без полной ремиссии с эпизодами обострения.
- Тяжелое продолжительное течение, приводящее к прогрессирующему фиброзу орбитальных тканей и в итоге – к «замороженной» орбите, характеризующейся офтальмоплегией, возможно сочетание с птозом и ухудшением зрения за счет вовлечения в процесс зрительный нерв.
Острый дакриоаденит
Поражение слезной железы встречается примерно 25% случаев идиопатического воспаления орбиты. Однако чаще дакриоаденит носит изолированный характер и спонтанно купируется, не требуя лечения.
Клинические особенности
Проявляется острым дискомфортом в области слезной железы.
Признаки
- Отек наружной части верхнего века приводит к появлению характерного S-образного птоза и легкой дистопии вниз и кнутри.
- Болезненность в области ямки слезной железы.
- Инъекция пальпебральной части слезной железы и прилегающей конъюнктивы.
- Может наблюдаться снижение слезопродукции.
Дифференциальная диагностика
- Воспаление слезной железы наблюдается при эпидемическом паротите, мононуклеозе и реже – бактериальной инфекции.
- Разрыв дермоидной кисты может приводить к воспалению в области слезной железы.
- Злокачественные опухоли слезной железы могут вызывать боль, но начало, как правило, не острое.
[8], [9], [10], [11], [12], [13], [14], [15], [16], [17]
Синдром Tolosa – Hunt
Редкое состояние, представляющее собой гранулематозное воспаление кавернозного синуса, верхней орбитальной щели и/или вершины орбиты. Клиническое течение характеризуется ремиссиями и обострениями.
Проявляется диплопией, сопровождающейся болью в ипсилатеральной орбите или в половине головы, соответствующей болевой локализации.
Признаки
- Экзофтальм если имеется, то не выражен.
- Паралич глазодвигательного нерва, часто с внутренней офтальмоплегией.
- Нарушение чувствительности по ходу первой и второй ветвей тройничного нерва.
Лечение: системная стероидная терапия.
Гранулематоз Wegener
Гранулематоз Wegener обычно поражает обе орбиты, распространяясь с прилежащих пазух носа или из носоглотки. Первично орбита страдает реже. Гранулематоз Wegener необходимо рассматривать во всех случаях двухстороннего воспаления орбит, особенно при сочетании с поражением пазух. Обнаружение антинейтрофильных цитоплазматических антител – очень полезный серологический тест.
Признаки
- Экзофтальм, признаки орбитального застоя и офтальмоплегия (часто двухсторонняя).
- Дакриоаденит и закупорка носослезного канала.
- Сочетается со склеритом и краевым язвенным кератитом.
Лечение
- Системное применение циклофоефамнда и стероидов высокоэффективно. В устойчивых случаях могут быть результативны циклоспорин, азатиоприи, антитимусный глобулин или плазмаферез.
- При тяжелом поражении орбиты может возникнуть необходимость в хирургической декомпрессии орбиты.
Лечение воспаления орбиты
- Наблюдение при относительно легком течении в надежде на спонтанную ремиссию.
- Биопсия может потребоваться в персистирующих случаях для подтверждения диагноза и исключения опухоли.
- Системное введение стероидов эффективно у 50-75% больных в средних и тяжелых случаях. Начальные дозы преднизолона внутрь составляют 60-80 мг в день с постепенным снижением до полной отмены в зависимости от эффективности и возможным повторным назначением при рецидиве.
- Радиотерапия может быть назначена при неэффективности адекватной стероидной терапии в течение 2 нед. Даже облучение малыми дозами (например, 10 Гр) может привести к длительной, а порой и постоянной ремиссии.
- Цитостатики. такие как циклофосфамид по 200 мг в день, применяют при неэффективности стероидной и лучевой терапии.
Дифференциальная диагностика
- Бактериальный целлюлит орбиты должен рассматриваться при сильном покраснении тканей передней части орбиты. Может потребоваться пробная системная антибиотикотерапия для установления верного диагноза.
- Выраженные острые проявления эндокринной офтальмопатии могут быть схожи с идиопатическим воспалением орбиты, но эндокринная офтальпатия, как правило, носит двухсторонний характер, тогда как идиопатическое воспаление орбиты – обычно односторонний.
- Системные заболевания, такие как гранулематоз Wegener, узелковый периартериит, макроглобулинемия Waldenstrom, могут сопровождаться орбитальной симптоматикой, схожей с идиопатическим воспалением орбиты.
- Злокачественные опухоли орбиты, особенно метастатические.
- Разрыв дермоидной кисты может приводить к вторичному гранулематозному воспалению с болевым синдромом.
Источник
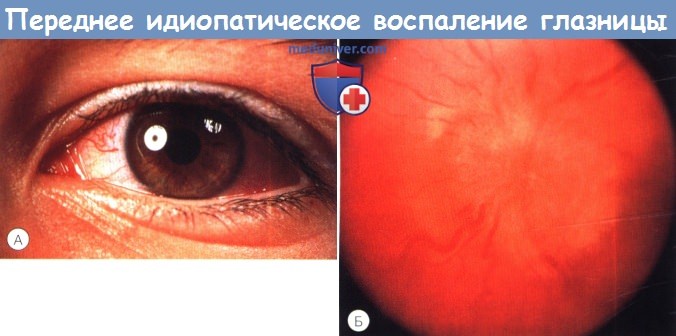
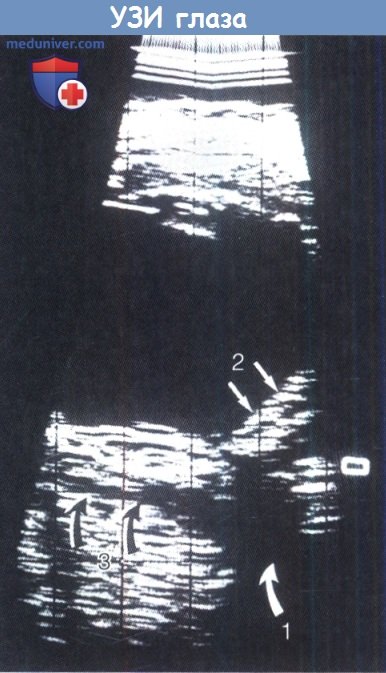
Идиопатическое воспаление глазницы (псевдотумор, воспаление без причины) – клиника, диагностика, лечениеЧастота воспалительных заболеваний глазницы возрастает во втором десятилетии жизни, когда их причины становятся все больше сходными с причинами воспалительных заболеваний глазницы у взрослых. Принципиально воспалительные процессы можно разделить на синдромы неспецифического воспаления глазницы (nonspecific orbital inflammatory syndromes — NSOIS) (также известные как идиопатическое воспаление глазницы и ранее называвшиеся «воспалительным псевдотумором») и специфические причины, такие, как саркоидоз и гранулематоз Вегенера; два последних заболевания встречаются редко, но являются потенциально жизнеугрожающими. Заболеваемость тиреоидной орбитопатией возрастает в подростковом возрасте, в настоящей главе мы коротко коснемся этой патологии. Инфекционный целлюлит глазницы в раннем детском возрасте чаще всего связан с дакриоциститом или травмой. В возрасте старше шести лет и особенно часто во втором десятилетии жизни, полностью сформированные придаточные пазухи становятся наиболее частым источником инфекции при целлюлите глазницы. У детей в глазнице иногда развивается острый или подострый воспалительный процесс неизвестной этиологии. Это состояние ранее называли «воспалительный псевдотуморглазницы», но с появлением КТ и МРТ и после проведенных патологоанатомических исследований от этого термина отказались. В настоящее время указывается зона воспаления, например, передний, диффузный, апикальный, лакримальный и миозитный типы. Для детей характерны передний и диффузный типы, но также встречаются лакримальный или миозитный типы. Апикальные поражения редки. Неспецифическое склерозирующее воспаление глазницы в детском возрасте встречается очень редко. Эти синдромы проявляются симптомами острого или подострого воспаления. Хотя процесс считается идиопатическим, выявлено много признаков иммунной реакции в глазнице. При гистологическом исследовании выявляется инфильтрация лимфоцитами, плазматическими клетками, отдельные нейтрофилы и макрофаги. Медиаторы воспаления вызывают отек, вазодилятацию и боль, общего недомогания не отмечается. В отличие от этой клинической картины, ведущим проявлением хронических воспалительных заболеваний и гранулематозов являются симптомы объемного образования при отсутствии проявлений острого воспаления. При синдроме неспецифического воспаления глазницы на КТ наблюдается характерная картина: нечеткость контуров воспалительного фокуса, а также усиление его контрастности. При МРТ в режимах Т2 с подавлением сигнала жировой ткани и гадолинием выявляются зоны повышенного содержания жидкости, соответствующие фокусам воспаления. а) Переднее идиопатическое воспаление глазницы: острое и подострое. Это наиболее часто встречающийся у детей тип неспецифического воспаления глазницы. Воспалительный процесс локализуется в центральной части глазницы вблизи глазного яблока. Основными симптомами являются боль, экзофтальм, отек век, конъюнктивальная инъекция и ухудшение зрения, развивающиеся в течение нескольких дней или, иногда, недель. У детей чаще наблюдается сопутствующий передний и задний увеит, который потенциально может привести к ошибочному диагнозу и назначению неадекватного лечения местными стероидами. Может развиваться отек диска зрительного нерва. В общеклиническом анализе крови может отмечаться увеличение скорости оседания эритроцитов, в спинномозговой жидкости часто отмечается плеоцитоз. Сообщалось также о связанных с синдромом неспецифического воспаления глазницы нарушении функций щитовидной железы и гипотиреозе. При КТ выявляется диффузное воспаление переднего отдела глазницы, центром которого является глазное яблоко, вызывающее утолщение склеры и сосудистой оболочки с серозной отслойкой сетчатки или без таковой. Характерным КТ-признаком является нечеткость зоны входа в глазное яблоко зрительного нерва вследствие воспалительных изменений его оболочек. При ультразвуковом исследовании определяется инфильтрат однородной плотности — признак склеротенонита, с усилением эхогенности субтенонова пространства и расширением в два раза тени зрительного нерва, что формирует Т-образную тень (или Т-симптом).
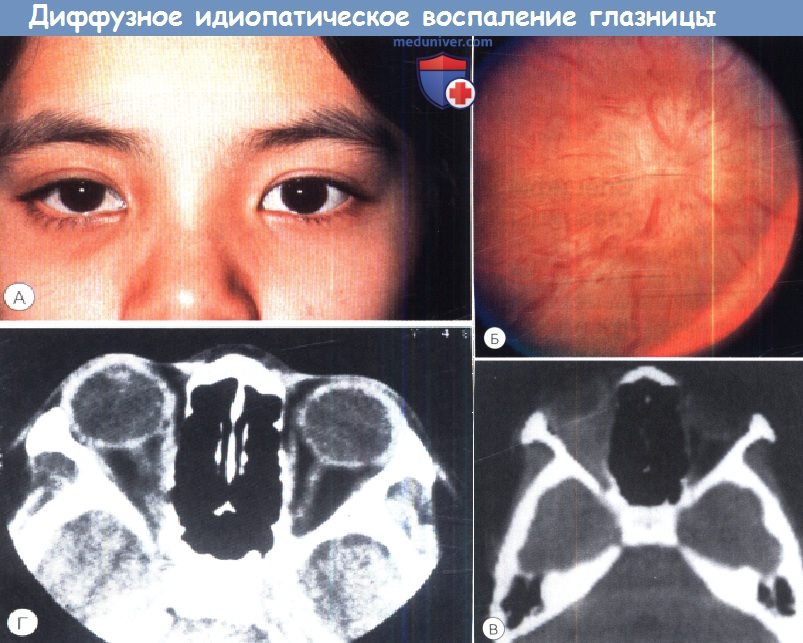
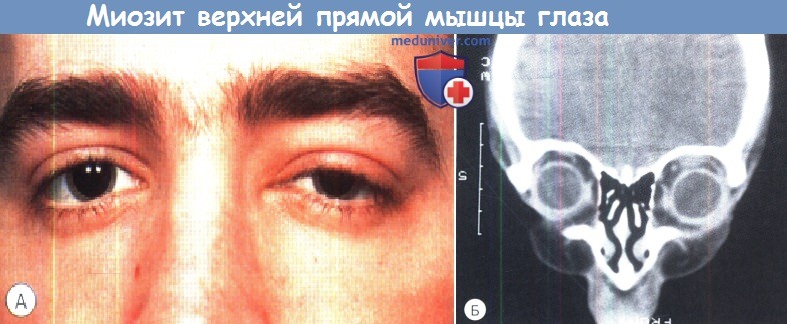
б) Диффузное идиопатическое воспаление глазницы: острое и подострое. Клинически эта форма заболевания сходна с передним типом, хотя жалобы и клинические признаки выражены сильнее. Движения глаза ограничены в большей степени, вследствие серозной отслойки и/или нейрооптикопатии снижение остроты зрения более выражено. Воспалительные изменения мягких тканей при КТ охватывают весь объем глазницы и имеют вид белой замазки, их плотность пропорциональна тяжести клинической картины, КТ-изменения исчезают после выздоровления. Так же при ультразвуковом исследовании выявляется Т-симптом. в) Синдромы переднего и диффузного неспецифического воспаления глазницы: дифференциальная диагностика и лечение. Дифференциальный диагноз включает в себя инфекционные процессы, в том числе целлюлит глазницы, склерит, внезапное увеличение объема уже существовавшего новообразования, например разрыв дермоида, кровоизлияние в венозно-лимфатическую мальформацию (лимфангиому) или злокачественную опухоль (у детей это может быть рабдомиосаркома, нейробластома, саркома Ewing, лейкемический инфильтрат). Аналогично, синдром переднего и диффузного неспецифического воспаления так же входит в дифференциальный диагноз увеита и серозной отслойки сетчатки у детей. Биопсия пораженных тканей глазницы должна выполняться во всех случаях, кроме наиболее типичных. Лечение начинают нестероидными противовоспалительными препаратами, например флурбипрофеном. Системные стероиды могут использоваться в качестве дополнительной терапии или альтернативного метода лечения в дозах для преднизолона 1-1,5 мг/кг в день. Обычно отмечается быстрое исчезновение жалоб, особенно на боли, а также клинических признаков. Эффекты лечения можно отслеживать клинически, по изменениям на КТ и при ультразвуковом исследовании. Могут встречаться резистентные случаи заболевания, с частыми рецидивами и развитием стероидной зависимости. При рецидивах повторно назначаются стероиды в высоких дозах, которые постепенно отменяются сразу же по достижении клинического улучшения, обычно в течение нескольких недель. При отсутствии эффекта терапии необходимо выполнить биопсию и провести обследование на предмет специфической этиологии. В резистентных к терапии стероидами случаях, подтвержденных биопсией, предлагается применять лучевую терапию в низких дозах. Может потребоваться комбинированное лечение стероидами и иммунодепрессантами. г) Идиопатический орбитальный миозит: острый и подострый. Это заболевание клинически характеризуется экзофтальмом, болями и ограничением подвижности глазного яблока с диплопией, птозом, отеком век и хемозом конъюнктивы. Часто развивается косоглазие с ограничением дукции в направлении действия пораженной мышцы (мышц). Спазм пораженной мышцы также вызывает ограничение действия ипсилатерального антагониста и положительный результат теста форсированной дукции. Часто наблюдается ретракция глазного яблока и сужение глазной щели, как и при синдроме Duane. При КТ определяется диффузное увеличение и неровность краев мышц. Часто увеличение мышцы распространяется и на сухожилие, в отличие от тиреоидной орбитопатии, при которой сухожилие обычно остается интактным. Наиболее часто поражается комплекс верхней прямой мышцы-мышцы, поднимающей верхнее веко, или медиальная прямая мышца, но встречаются поражения любых глазодвигательных мышц, в том числе косых. Одновременно может поражаться более одной мышцы, встречаются случаи двустороннего поражения. Причина орбитального миозита неизвестна, но описаны различные связанные с ним патологические состояния, в том числе инфекции верхних дыхательных путей, болезнь Lyme, болезнь Whipple и другие аутоиммунные заболевания. Дифференциальный диагноз включает в себя тиреоидную орбитопатию, отличающуюся от идиопатического орбитального миозита часто присутствующей анамнестической или сопутствующей патологии щитовидной железы, отсутствием болей, при тиреоидной орбитопатии первой чаще поражается нижняя прямая мышца (хотя может развиваться поражение любых мышц), и, по данным КТ, сухожилие остается интактным. В некоторых случаях дифференциальная диагностика этих двух состояний может быть очень непростой, нередки диагностические ошибки. Другие дифференциальные диагнозы: ранний целлюлит глазницы, метастазы в глазницу и трихиннеллез. Рекомендуется лечение нестероидными противовоспалительными препаратами, но быстрый выраженный эффект стероидных препаратов симптоматичен. Мы рекомендуем начальную дозу преднизолона 0,5-1 мг/кг в день, с постепенной отменой препарата в течение 2-4 недель. Задержка диагностики и начала лечения связаны с рецидивами и неполным разрешением симптомов. д) Идиопатическое воспаление слезной железы: острое и подострое. Типичные проявления этого заболевания-боль, болезненность при пальпации и отек в области наружной части верхнего века. Веко может принимать S-образную форму из-за птоза, более выраженного с латеральной стороны, чем с медиальной. Глазное яблоко часто немного смещается вниз и медиально. При осмотре на щелевой лампе выявляется хемоз верхневисочных отделов конъюнктивы и выступающие устья протоков слезной железы. Увеит отсутствует. При КТ определяется фокус воспаления, локализующийся в слезной железе, часто воспаление диффузно распространяется на латеральную часть глазницы и прилегающую часть глазного яблока. Дифференциальный диагноз включает в себя бактериальный и вирусный дакриоадениты, последний часто развивается на фоне детских инфекций, таких как эпидемический паротит или мононуклеоз. В этой ситуации ребенок, вероятно, будет плохо себя чувствовать, выявляется генерализованная лимфаденопатия и увеличение слюнных желез, а также лимфоцитоз. Другим редким дифференциальным диагнозом является воспаление, вызванное истечением содержимого дермоидной кисты или новообразованием, в том числе хлоромой (гранулоцитарной саркомой). Поражение слезной железы при саркоиде глазницы склонно к хронизации, проявляется клинической картиной сухого глаза и у детей встречается редко. Острый или подострый отек слезной железы у детей не требует выполнения биопсии, если он связан с явным вирусным заболеванием, например эпидемическим паротитом, или если имеются другие симптомы мононуклеоза. При атипичных поражениях при отсутствии эффекта лечения должна выполняться биопсия. Идиопатическое воспаление слезной железы лечится умеренными дозами системных стероидов, постепенно отменяемых после регресса клинических проявлений.
– Также рекомендуем “Глаза при гранулематозе Вегенера у ребенка – клиника, диагностика, лечение” Оглавление темы “Болезни глаз у детей.”:
|
Источник