Воспаление мягких тканей закрытое

Абсцесс мягких тканей – это расположенная в мышцах или подкожной жировой клетчатке, отграниченная от окружающих тканей и заполненная гнойным содержимым полость. Характеризуется наличием отека, гиперемии, болезненности кожи и симптома флюктуации в зоне поражения. Сопровождается общесоматическими изменениями: головной болью, гипертермией, недомоганием, расстройством сна. Обследование включает осмотр, УЗИ, рентгенографию, диагностическую пункцию абсцесса и бактериологическое исследование его содержимого. После формирования абсцесса производится его вскрытие с последующим послеоперационным дренированием и промыванием растворами антисептиков.
Общие сведения
Абсцесс мягких тканей отличается от других гнойно-воспалительных заболеваний наличием инфильтративной капсулы (пиогенной мембраны). Капсула ограничивает абсцесс от близлежащих анатомических структур и препятствует распространению гнойного процесса. Однако накопление значительного количества гнойного экссудата, увеличение абсцесса и истончение его капсулы могут привести к прорыву с выходом гнойного содержимого в окружающую клетчатку или межмышечные пространства и развитием разлитого гнойного воспаления – флегмоны.
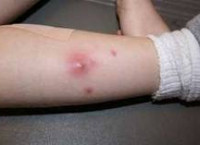
Абсцесс мягких тканей
Причины
Абсцесс мягких тканей обусловлен попаданием в ткани гноеродных микроорганизмов. Примерно в четверти случаев патология вызвана стафилококковой инфекцией. Возбудителями также могут являться стрептококки, кишечная палочка, протей, синегнойная палочка, клостридии и пр. патогенные микроорганизмы. Зачастую отмечается полимикробная этиология. При костном туберкулезе может наблюдаться «холодный» абсцесс, вызванный микобактериями. Основные причины заболевания:
- Травматические повреждения. Проникновение гноеродных микроорганизмов чаще происходит при нарушении целостности кожного покрова в результате ранений, травм, микротравм, ожогов, отморожений, открытых переломов.
- Отдаленные очаги инфекции. Абсцесс мягких тканей может возникать при распространении микроорганизмов лимфогенным и гематогенным путем из имеющихся в организме гнойных очагов, например, фурункула, карбункула, пиодермии и пр.
- Врачебные манипуляции. Инфицирование может произойти ятрогенным путем при проведении инъекции инфицированной иглой.
- Разъедающие жидкости. В редких случаях наблюдается асептический абсцесс, возникающий в результате попадания в ткани вызывающих их некроз жидкостей (керосин, бензин и др.).
Факторы риска
По наблюдениям специалистов в сфере гнойной хирургии, благоприятствующим фоном является:
- наличие в организме очага хронической инфекции (синусит, хронический тонзиллит, фарингит);
- длительно протекающее заболевание желудочно-кишечного тракта (гастроэнтерит, энтерит, колит);
- расстройства периферического кровообращения (при атеросклерозе, варикозе, посттромбофлебитической болезни);
- обменные нарушения (ожирение, гипотиреоз, авитаминоз).
Особенно значимую роль в развитии и прогрессировании гнойного процесса играет сахарный диабет с выраженной ангиопатией.

КТ живота и таза. Ограниченное гиподенсное скопление жидкости в толще левой подвздошно-поясничной мышцы (псоас-абсцесс).
Симптомы
Абсцесс мягких тканей характеризуется наличием местных и общесоматических симптомов. К местным признакам относится болезненность, припухлость и покраснение участка кожи, расположенного над абсцессом. Надавливание в пораженной области вызывает усиление боли. При поверхностном расположении местная симптоматика отчетливо выражена. Через несколько дней появляется симптом флюктуации, свидетельствующий о скоплении жидкого содержимого внутри воспалительного очага.
При глубоко расположенном абсцессе местные симптомы не так заметны, флюктуация отсутствует, на первый план выходят изменения в общем состоянии больного. Общесоматические признаки неспецифичны. Пациенты отмечают повышенную утомляемость, периодическую головную боль, разбитость, нарушение сна, подъем температуры тела, которая может достигать 39-40° С и сопровождаться ознобом.
Осложнения
Возможно распространение гнойного процесса с развитием сепсиса, представляющего угрозу для жизни больного. Другими осложнениями абсцесса являются:
- флегмоны мягких тканей, распространяющиеся по межмышечным и клетчаточным пространствам;
- гнойное расплавление стенки близлежащего крупного сосуда с возникновением кровотечения;
- вовлечение в процесс нервного ствола с формированием неврита;
- распространение процесса на твердые структуры с развитием остеомиелита близлежащей кости.
Диагностика
В ходе консультации гнойный хирург обращает внимание на наличие в анамнезе указания на появление воспалительных симптомов после перенесенной травмы, ранения или инъекции. Для выявления фоновых заболеваний по показаниям привлекают терапевта и других специалистов. План обследования включает следующие диагностические процедуры:
- Объективный осмотр. Поверхностно расположенный абсцесс мягких тканей легко выявляется при осмотре пораженной области. Определяется локальная резкая болезненность, отек, гиперемия и гипертермия, в ряде случаев выявляется флюктуация.
- Дополнительные исследования. Глубокие абсцессы требуют назначения УЗИ мягких тканей и диагностической пункции. Полученный материал подвергают бактериологическому исследованию для определения чувствительности гноеродной микрофлоры к антибиотикам. При подозрении на «холодный» абсцесс производят рентгенологическое обследование пораженной области и ПЦР-диагностику туберкулеза.

КТ предплечья. Ограниченное скопление гноя (красная стрелка) вокруг инородного тела (синяя стрелка).
Лечение абсцесса мягких тканей
Основной метод лечения – оперативный. Тактика определяется локализацией, объемом и стадией гнойного процесса, наличием или отсутствием осложнений. При небольших поверхностных абсцессах возможно амбулаторное наблюдение. Госпитализация необходима при рецидивировании, наличии осложнений и тяжелых фоновых заболеваний, выявлении анаэробной инфекции, высоком риске распространения гнойного воспаления при расположении абсцесса на лице, вблизи крупных сосудов и нервов.
Консервативная терапия
В начальной стадии рекомендованы консервативные мероприятия: противовоспалительные средства и УВЧ. В последующем медикаментозную терапию применяют в дополнение к хирургическому лечению. Назначают антибиотики широкого спектра действия, после получения результатов бакисследования схему корректируют с учетом чувствительности возбудителя. При генерализации инфекции необходимо проведение массивной антибактериальной терапии, дезинтоксикационных, инфузионных и симптоматических лечебных мероприятий.
Хирургическое лечение
Сформировавшийся абсцесс мягких тканей подлежит обязательному оперативному лечению. Вскрытие и дренирование обычно проводится хирургом в амбулаторной операционной. В хирургии в настоящее время применяется открытое и закрытое оперативное лечение абсцесса. Закрытое вмешательство производится через небольшой разрез, включает кюретаж стенок и аспирацию содержимого абсцесса, использование двупросветной трубки для дренирования, активную аспирацию и промывание полости после операции.
Открытый способ лечения предусматривает опорожнение и промывание абсцесса антисептиком после его широкого рассечения, дренирование при помощи широких полосок, ежедневный послеоперационный туалет полости абсцесса и перевязки. Швы не накладывают. После санации очага и формирования грануляций применяют мазевые повязки. Рана заживает вторичным натяжением.
Прогноз и профилактика
При своевременном адекватном лечении прогноз благоприятный. Позднее обращение за медицинской помощью может стать причиной развития опасных осложнений. Предупреждение образования абсцесса заключается в соблюдении правил асептики и техники выполнения инъекций, применении только одноразовых шприцев и игл, своевременном лечении гнойных процессов различной локализации, повышении неспецифической резистентности организма, адекватной тщательной первичной обработке ран при травматических повреждениях.
Литература 1. Оперативная гнойная хирургия/ Гостищев В.К. 2. Гнойная хирургия. Атлас/ Горюнов С.В. 3. Хирургические инфекции кожи и мягких тканей/ Савельев В.С. | Код МКБ-10 L02.2 L02.3 L02.4 L02.1 |
Абсцесс мягких тканей – лечение в Москве
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В структуре хирургических заболеваний 35-45% приходится на хирургическую инфекцию – посттравматические и послеоперационные раны, острые и хронические гнойные заболевания, развитие госпитальной (нозокомиальной) инфекции кожи и мягких тканей.
[1], [2], [3]
Причины развития инфекции кожи и мягких тканей
Выделяют следующие причины:
- хирургическая инфекция (аэробная, анаэробная) мягких тканей,
- травма мягких тканей, осложненная гнойной инфекцией,
- синдром длительного раздавливания мягких тканей,
- госпитальная инфекция мягких тканей.
Проведение интенсивной терапии показано при обширных поражениях инфекцией мягких тканей, что характерно для синдрома длительного раздавливания и развития анаэробной неклостридиальной инфекции мягких тканей.
Длительное проведение интенсивной терапии сопряжено с высокой вероятностью развития госпитальной инфекции.
Госпитальная (нозокомиальная) инфекция – развитие инфекции кожи после диагностических и лечебных мероприятий. Госпитальная инфекция может быть связана с лапароскопией, бронхоскопией, длительным проведением ИВЛ и трахеостомией, послеоперационными гнойными осложнениями, в том числе в связи с применением аллопластических материалов (эндопротезирование), дренированием брюшной или грудной полости и другими причинами. Инфекция кожи и мягких тканей может быть также связана с нарушениями правил асептики при выполнении лечебных мероприятий (постинъекционные абсцессы и флегмоны, нагноение мягких тканей при катетеризации центральных вен).
[4], [5], [6], [7], [8]
Инфекция, связанная с катетеризацией центральных вен
Инфекция, связанная с катетеризацией центральных вен, – одно из осложнений (госпитальная инфекция), связанных с проведением интенсивной терапии. Туннельная инфекция – развитие инфекции мягких тканей на протяжении 2 см и более от места пункции и введения катетера в центральную вену.
Клинические симптомы в области имплантации катетера – гиперемия, инфильтрация и нагноение или некроз мягких тканей, болезненность при пальпации Катетер-ассоциированные осложнения связаны с нарушениями правил асептики и образованием инфицированной биоплёнки. Биоплёнка образовывается из отложений на поверхности катетера белков плазмы крови. Большинство микроорганизмов, особенно S. aureus и Candida albicans, обладают неспецифическим механизмом адгезии, что приводит к формированию микробной биоплёнки.
Клиническая характеристика инфекции кожи и мягких тканей
[9], [10], [11], [12], [13], [14], [15], [16], [17], [18]
Состояние мягких тканей (воспаление, инфильтрация, жизнеспособность)
Обширные (более 200 см2) гнойные раны мягких тканей – один из частых вариантов развития хирургической инфекции после обширных травм и послеоперационных осложнений.
Определение площади раневой поверхности. Формула измерения:
S = (L – 4) х К – С,
где S – площадь раны, L – периметр раны (см), измеренный курвиметром, К – коэффициент регрессии (для ран, приближающихся по форме к квадрату, = 1,013, для ран с неправильными контурами = 0,62), С – константа (для ран, приближающихся по форме к квадрату, = 1,29, для ран с неправильными контурами = 1,016). Площадь кожных покровов человека составляет около 17 тыс см2.
Поражение анатомических структур
Вовлечение анатомических структур в процесс зависит от причин развития инфекции (травма, послеоперационные осложнения, синдром длительного раздавливания и др.) и вида патогенной микрофлоры. Аэробная микрофлора поражает кожные покровы и подкожную клетчатку (код по МКБ 10 – L 08 8).
Развитию анаэробной неклостридиальной инфекции сопутствует поражение глубоких анатомических структур – подкожной клетчатки, фасций и сухожилий, мышечных тканей. Кожные покровы в инфекционный процесс существенно не вовлекаются.
Синдром длительного раздавливания тканей – частая причина острой ишемии и нарушения микроциркуляции, что приводит к тяжелому поражению мягких тканей, как правило, анаэробной неклостридиальной инфекциии.
Неклостридиальная флегмона
Оптимальные условия для развития неклостридиальной флегмоны – закрытые фасциальные футляры с мышцами, отсутствие контакта с внешней средой, дефицит аэрации и оксигенации Как правило, кожные покровы над зоной поражения изменены мало.
Клиническая характеристика инфекционного поражения мягких тканей зависит от локализации инфекции:
- Целлюлит (код по МКБ 10 – L08 8) – поражение анаэробной неклостридиальной инфекцией подкожной жировой клетчатки.
- Фасциит (код по МКБ 10 – М72 5) – инфекционное поражение (некроз) фасций.
- Миозит (код по МКБ 10 – М63 0) – инфекционное поражение мышечных тканей.
Преобладают сочетанные поражения микрофлорой мягких тканей, распространяющиеся далеко за пределы первичного очага («ползучая» инфекция). Сравнительно небольшие изменения кожи не отражают протяженности и объема поражения инфекционным процессом мягких тканей.
Клинические симптомы – отёк кожных покровов, гипертермия (38-39 °С), лейкоцитоз, анемия, тяжелая интоксикация, ПОН, нарушения сознания.
Состав микрофлоры (основные возбудители)
Видовая характеристика и частота идентификации микрофлоры зависит от причин развития инфекции.
- Ангиогенные, в том числе катетер-ассоциированные, инфекции о коагулазонегативные стафилококки – 38,7%,
- S. aureus – 11,5%,
- Enterocococcus spp -11,3%,
- Candida albicans – 6,1% и др.
- Послеоперационные гнойные осложнения
- коагулазонегативные стафилококки – 11,7%,
- Enterocococcus spp -17,1%,
- Р. aeruginosa – 9,6%,
- S. aureus – 8,8%,
- Е. coli – 8,5%,
- Enterobacter spp – 8,4% и др.
[19], [20], [21], [22], [23], [24]
Анаэробная неклостридиальная инфекция мягких тканей
Неклостридиальные анаэробы – это представители нормальной микрофлоры человека, их относят к условно патогенным микроорганизмам. Однако при соответствующих клинических условиях (тяжелая травма, ишемия тканей, развитие инфекции мягких тканей в послеоперационном периоде и др.) анаэробная некло-стридиальная инфекциия становится причиной тяжелого и обширного инфекционного поражения тканей.
Микробный профиль включает ассоциацию неклостридиальных анаэробов, аэробных и факультативно анаэробных микроорганизмов.
Основные возбудители анаэробной неклостридиальной инфекциии Наибольшее клиническое значение имеют следующие виды:
- грамотрицательные палочки – В. fragilis, Prevotella melaninogemca, Fusobacterium spp,
- грамположительные кокки – Peptococcus spp., Peptostreptococcus spp.,
- грамположительные неспорообразующие палочки – Actinomyces spp., Eubactenum spp., Propionibacterium spp., Arachnia spp., Bifidobacterium spp.,
- грамотрицательные кокки – Veillonella spp.
Возбудителями анаэробной неклостридиальной инфекции могут быть грамположительные кокки – 72% и бактерии рода Bacteroides – 53%, реже грамположительные неспорообразующие палочки – 19%.
Аэробная микрофлора при ассоциации с анаэробной неклостридиальной инфекциией представлена грамотрицательными бактериями семейства Enterobactenaceae Е. coli – 71%, Proteus spp. – 43%, Enterobacter spp. – 29%.
[25], [26], [27], [28], [29], [30], [31], [32], [33], [34]
Стадии течения раневой инфекции
- 1-я фаза – гнойная рана. Превалирует воспалительная реакция тканей на повреждающие факторы (гиперемия, отек, боль), характерно гнойное отделяемое, связанное с развитием соответствующей микрофлоры в мягких тканях раны.
- 2-я фаза – фаза регенерации. Снижается микробная инвазия (менее 103 микробов в 1 г ткани), возрастает количество клеток молодой соединительной ткани В ране ускоряются репаративные процессы.
Послеоперационные осложнения
Частота развития послеоперационных инфекционных осложнений зависит от области и условий проведения оперативного вмешательства:
- Плановые операции на сердце, аорте, артериях и венах (без признаков воспаления), пластические операции на мягких тканях, протезирование суставов (инфекционные осложнения) – 5%.
- Операции (асептические условия) на органах ЖКТ, мочевыделительной системы, легких, гинекологические операции – 7-10% инфекционных осложнени.
- Операции (воспалительно-инфекционные условия) на органах ЖКТ, мочевыделительной системы и гинекологические операции – 12-20% гнойных осложнений.
- Операции в условиях текущего инфекционного процесса на органах сердечнососудистой системы, ЖКТ, мочеполовой системы, опорно-двигательного аппарата, мягких тканях – более 20% осложнений.
Диагностика инфекции кожи и мягких тканей
УЗИ – определение состояния мягких тканей (инфильтрация) и распространение инфекционного процесса (затёки).
КТ и МРТ – определение патологически измененных, инфицированных тканей. Цитологическое и гистологическое исследование тканей раневой поверхности. Позволяет определить фазу раневого процесса и показания к пластическому закрытию раневых поверхностей.
Бактериологическое исследование – бактериоскопия, посев микрофлоры ран. Исследования проводят в динамике, что позволяет определять вид патогенной микрофлоры, чувствительность к антибактериальным препаратам, показания к повторным хирургическим вмешательствам и пластическим операциям.
[35], [36], [37]
Лечение инфекции кожи и мягких тканей
Интенсивную терапию больных с обширными инфекционными поражениями мягких тканей проводят на фоне радикального хирургического лечения.
Хирургическая тактика при инфекции мягких тканей заключается в радикальном иссечении всех нежизнеспособных тканей с ревизией прилегающих мягких тканей. Мягкие ткани при анаэробной инфекции пропитаны серозным мутным отделяемым. Хирургическое вмешательство приводит к образованию обширной послеоперационной раневой поверхности и необходимости ежедневных травматичных перевязок под наркозом с контролем состояния мягких тканей.
Инфекцию большого массива мягких тканей (несколько анатомических структур) сопровождают общие проявления ССВР, как результат поступления в кровь из поврежденных тканей биологически активных веществ, и развитие сепсиса. Клинические симптомы – отек кожных покровов, гипертермия (38-39 °С), лейкоцитоз, анемия, клинические симптомы тяжелого сепсиса (дисфункция или недостаточность внутренних органов, тяжелая степень интоксикации, нарушения сознания).
Антибактериальная терапия
Клинический диагноз анаэробной неклостридиальной инфекции мягких тканей предполагает ассоциацию аэробной и анаэробной микрофлоры и требует применения препаратов широкого спектра действия. Раннее начало эмпирической антибактериальной терапии целесообразно проводить препаратами из группы карбапенемов (имипенем, меропенем по 3 г/сут) или сульперазон 2-3 г/сут.
[38], [39], [40], [41], [42], [43]
Коррекция антибактериальной терапии
Назначение препаратов по чувствительности – проводят через 3-5 дней по результатам бактериологических посевов микрофлоры. Под контролем повторных бактериологических посевов назначают (аэробная микрофлора):
- амоксициллин/клавулановая кислота 1,2 г три раза в сутки, внутривенно,
- ефалоспорины III-IV поколения – цефепим 1-2 г два раза в сутки, внутривенно,
- цефоперазон 2 г два раза в сутки, внутривенно,
- амикацин по 500 мг 2-3 раза в сутки
С учётом динамики раневого процесса возможен переход на фторхинолоны в комбинации с метронидазолом (1,5 г) или клиндамицином (900-1200 мг) в сутки.
Антибактериальную терапию проводят в сочетании с антигрибковыми препаратами (кетоконазол или флуконазол). Высевание грибов из мокроты, крови – показание для внутривенной инфузии флуконазола или амфотерицина В.
Контроль адекватности – повторные бактериологические посевы, те качественное и количественное определение микрофлоры в инфицированных мягких тканях.
Инфузионная терапия [50-70 мл/(кгхсут)] необходима для коррекции водноэлектролитных потерь при обширном поражении инфекцией мягких тканей, зависит также от площади раневой поверхности. Назначают коллоидные, кристаллоидные, электролитные растворы.
Контроль адекватности – показатели периферической гемодинамики, уровень ЦВД, почасовой и суточный диурез.
Коррекция анемии, гипопротеинемии и нарушений свёртывающей системы крови (по показаниям) – эритроцитарная масса, альбумин, свежезамороженная и супернатантная плазма.
Контроль – клинические и биохимические анализы крови, коагулограмма. Детоксикационную терапию проводят методами ГФ, УФ, плазмафереза (по показаниям).
Контроль адекватности – качественное и количественное определение токсических метаболитов методом газожидкостной хроматографии и масс-спектрометрии, оценка неврологического статуса (шкала Глазго).
Иммунокоррекция (вторичный иммунодефицит) – заместительная терапия иммуноглобулинами.
Контроль – определение в динамике показателей клеточного и гуморального иммунитета.
[44], [45], [46], [47], [48], [49], [50], [51], [52], [53]
Энтеральное и парентеральное питание
Коррекция белково-энергетических потерь – абсолютно необходимый компонент интенсивной терапии при обширных поражениях инфекцией мягких тканей. Показано раннее начало нутриционной поддержки.
Уровень белково-энергетических и водно-электролитных потерь зависит не только от катаболической фазы обмена веществ, гипертермии, повышенных потерь азота через почки, но также от длительности течения гнойной инфекции и площади раневой поверхности.
Обширная раневая поверхность в 1-й фазе раневого процесса приводит к дополнительным потерям азота – 0,3 г, т е около 2 г белка со 100 см2.
Длительная недооценка белково-энергетических потерь приводит к развитию дефицита питания и раневому истощению.
Развитие дефицита питания у больных хирургической инфекцией
Длительность инфекции, дни | Средний дефицит питания (дефицит массы тела 15%) | Тяжёлый дефицит питания (дефицит массы тела более 20%) |
Менее 30 дней (% больных) | 31% | 6% |
30-60 дней (% больных) | 67% | 17% |
Более 60 дней (% больных) | 30% | 58% |
Контроль эффективности лечебного питания – уровень азотистого баланса, концентрация общего белка и альбумина в плазме, динамика массы тела.
Таким образом, обширные инфекции кожи и мягких тканей, особенно при развитии анаэробной неклостридиальной инфекции или нозокомиальной (госпитальной) инфекции, требуют проведения многокомпонентной и длительной интенсивной терапии.
[54], [55], [56], [57], [58], [59], [60]
Источник
