Воспаление мочеиспускательный канал у мужчин осложнение
Дата публикации 15 января 2020Обновлено 22 сентября 2020
Определение болезни. Причины заболевания
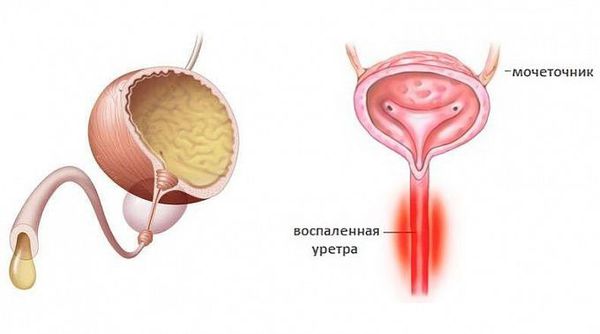
Уретрит (urethritis, греч. urethra — мочеиспускательный канал, -itis — воспалительный ответ) — воспалительный процесс в стенке мочеиспускательного канала [1].
Уретриты могут иметь гонорейную природу и негонорейную. Негонококковый уретрит является распространенным заболеванием — ежегодно во всём мире регистрируют около 50 млн. случаев. По статистике в США и Великобритании заболеваемость негонококковым уретритом значительно превышает заболеваемость гонококковым уретритом, одна из причин — лабораторные анализы стали лучше выявлять заболевание [1]. Среди самых распространённых причин возникновения негонококковых уретритов называют хламидийную инфекцию.
Болезнь протекает в острой и хронической форме. Установлено, что острый уретрит чаще вызван сочетанием бактерий Chlamydia trachomatis и Ureaplasma urealyticum (у 45,4 % пациентов), подострый — Chlamydia trachomatis (у 66,7 %) [2].
Наиболее частый путь передачи — половой, реже воспалительный процесс инициируется условно-патогенной флорой. Уретрит может быть вызван бактериями, грибками или вирусами (например, вирусом герпеса).
Причины заболевания
Чаще всего уретрит вызывают инфекции, передающиеся половым путём, и условно-патогенные микроорганизмы: гоноккоки, хламидии, микоплазма, менингококки, вирус герпеса, аденовирус, бледная трепонема, уреплазма. Вероятность развития заболевания напрямую связана с образом жизни: количеством незащищенных половых актов, снижением иммунитета и несоблюдением гигиенических мероприятий. В зоне риска находятся мужчины и женщины 18-35 лет, ведущие активную половую жизнь и не использующие барьерный метод контрацепции.
Гораздо реже уретрит инициируется сопутствующими заболеваниями, воздействием агрессивных веществ (спермицидных лубрикантов, спиртосодержащих растворов) или травмами.
Предрасполагающими факторами для развития уретрита могут служить:
- переохлаждение;
- травма (микротравма во время полового акта) половых органов;
- сопутствующие заболевания (сахарный диабет, мочекаменная болезнь, аутоимунные заболевания, дисбиоз влагалища);
- снижение общего иммунитета, изменение гормонального статуса (менопауза);
- оперативные вмешательства и манипуляции (например цистоскопия — эндоскопическое исследование мочевого пузыря, катетеризация, бужирование уретры);
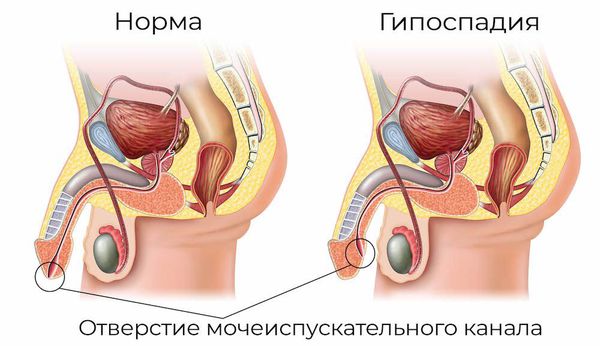
- аномалии развития половых органов: гипоспадия — это генетическое нарушение, при которой наружное отверстие уретры располагается в нетипичном месте (передней стенке влагалища или на теле полового члена);
- несоблюдение личной гигиены;
- употребление в больших количествах острого, кислого, солёного и алкоголя;
- малоподвижный образ жизни, сидячая работа.

При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы уретрита
Выраженность клинических симптомов зависит от стадии воспалительного процесса. Как правило, в острую стадию имеются жжение, “резь” или зуд в начале мочеиспускания, выделения из наружного отверстия мочеиспускательного канала. У мужчин клиническая картина ярко выражена, нередко сочетается с затруднением мочеиспускания. У женщин заболевание чаще всего проявляется симптомами острого цистита: частыми, болезненными мочеиспусканиями и болью внизу живота. При визуальном осмотре выявляют гиперемию, отёк слизистой оболочки в области наружного отверстия мочеиспускательного канала, обильное слизистое или гнойное отделяемое, при пальпации мочеиспускательного канала наблюдаются болезненные ощущения [3]. В дальнейшем гиперемия, отёк и выделения из уретры уменьшаются, становятся незначительным, либо прекращаются. При сохранении симптомов заболевание переходит в хроническую форму спустя два месяца.
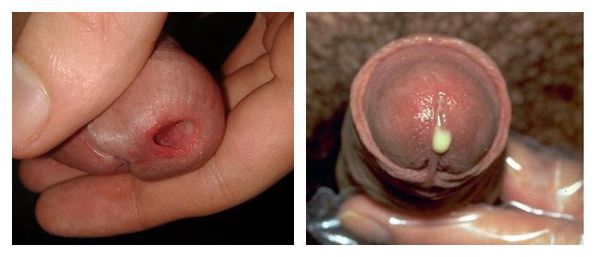
У достаточно большого количества пациентов уретрит изначально протекает со стёртыми проявлениями (торпидная или вялотекущая форма). Пациенты предъявляют жалобы лишь на скудное отделяемое из уретры по утрам на нижнем белье. В некоторых случаях возможно “склеивание” и незначительная гиперемия наружного отверстия уретры, разбрызгивание мочи при мочеиспускании. Цвет и прозрачность мочи обычно не меняется.
При торпидных уретритах воспалительный синдром достаточно часто не ограничивается передней уретрой, а распространяется на задний отдел, предстательную железу и шейку мочевого пузыря.
Тотальный уретрит характеризуется частыми, императивными позывами к мочеиспусканию, болью внизу живота и промежности. Нередко имеется примесь крови в моче, либо примесь гнойного отделяемого. Воспалительная реакция в остром периоде длится от нескольких дней до трёх недель.
Патогенез уретрита
У мужчин микрофлора уретры остается постоянной на протяжении всей жизни. Её представляют стафилококки, дифтероиды, диплококки, палочки и анаэробы (пептококки, бактероиды, энтеробактерии и клостридии). Микроорганизмы заселяют лишь первые несколько сантиметров мочеиспускательного канала — на остальном протяжении он почти стерилен. Реакция в канале нейтрально-щелочная.
В норме у женщин микрофлора уретры представлена теми же бактериями, что у мужчин, но в большем количестве. В небольшом количестве в уретре присутствуют лактобацилы и кишечная палочка. Бактерии свободно размножаются, не вызывая при этом воспаления. В медицине этот процесс называется колонизацией.
От первоночальной колонизации уретры зависит устойчивость слизистой к воспалительным процессам. Если баланс микрофлоры нарушен, она может стать одной из факторов развития уретрита или привести к хроническому течению болезни [15].
Различные инфекционные агенты, попадая на слизистую оболочку мочеиспускательного канала, адгезируются (сцепляются с поверхностью) и вызывают локальную воспалительную реакцию, либо персистируют (присутствуют в неактивном состоянии) в ней продолжительное время без клинических признаков заболевания.
Женщины более часто страдают клинически выраженными симптомами уретрита по сравнению с мужчинами, что связано с анатомическими особенностями строения мочеполовой системы — короткая уретра (около 1 см) и близкое расположение анального отверстия. Учитывая строение уретры, уретрит у женщин чаще приводит к развитию восходящей инфекции и может стать причиной бесплодия.
Классификация и стадии развития уретрита
Уретрит подразделяется по своей этиологии на:
- Гоноррейный.
- Негоноррейный:
- инфекционный (бактериальный-патогенная и условно-патогенная флора, вирусный, спирохетный, кандидомикотический, трихомонадный, амебный, микоплазменный);
- неинфекционный (посттравматический, аллергический, аутоимунный) [4].
По Международной классификации болезней МКБ-10 к уретриту и уретральному синдрому также относятся:
- уретральный абсцесс (абсцесс железы Купера, железы Литтре);
- неспецифический уретрит (негонококковый, невенерический);
- другие уретриты (уретральный меатит, язва наружного отверстия уретры, постменопаузальный уретрит).
Классификация по локализации воспалительного процесса достаточно условная.
По глубине (степени) поражения выделяют (преимущественно у мужчин):
- передний уретрит (передняя уретра, висячий отдел);
- задний уретрит (простатический отдел уретры);
- тотальный уретрит (поражение уретры на всем протяжении).
По клиническому течению выделяют уретриты:
- острый;
- хронический;
- торпидный.
Осложнения уретрита
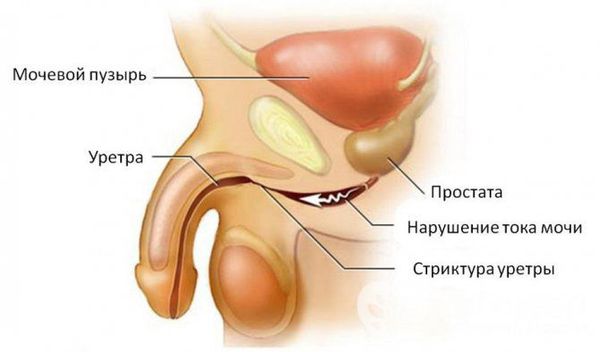
При отсутствии адекватной терапии активный процесс переходит в хроническую форму с периодическими эпизодами обострения. Это, в свою очередь, может привести к рубцовой деформации (стриктуре) уретры на любых уровнях, к развитию баланопостита (воспаление головки полового члена), простатита, везикулита, орхоэпидидимита (воспаления яичка с придатком) и воспалительных заболеваний верхних мочевыводящих путей (пиелонефрита) [5]. В случае развития пиелонефрита к симптомам может присоединиться гипертермия (повышение температуры тела), озноб, усиление боли и общая слабость.
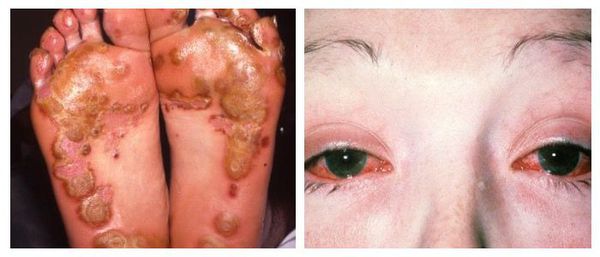
Наиболее тяжёлым осложнением уретрита, вызванного хламидийной инфекцией, является синдром Рейтера — реактивный артрит (или негнойное воспаление суставов) в сочетании с конъюнктивитом (воспалительным процессом конъюнктивы, тонкой прозрачной ткани, выстилающей внутреннюю поверхность века и видимую часть склеры) [6].
Диагностика уретрита
Рекомендации Центра Контроля Заболеваемости (CDC) и Европейской Ассоциации урологов на сегодняшний день являются наиболее авторитетными и регулярно обновляющимися клиническими рекомендациями по диагностике и лечению инфекций урогенитального тракта [7][8].
Симптомы уретрита могут быть схожими с симптомами других заболеваний мочеполовой системы, поэтому очень важно провести дифференциальную диагностику. В этом помогает правильно и тщательно собранный анамнез, жалобы пациента, лабораторная и инструментальная диагностика [3].
Первоначально проводится стандартный осмотр и сбор анамнеза. Во время беседы врач должен выяснить, что именно беспокоит пациента, когда возникли первые симптомы, был ли в недавнем времени незащищенный половой акт, назначалось ли ранее лечение по поводу ИППП, имеются ли хронические заболевания.
После этого проводится гинекологический осмотр у женщин для исключения воспалительных заболеваний половой сферы, при отсутствии последних — обследование у уролога. Врач оценивает состояния мочеиспускательного канала, выявляет наличие выделений (гнойных или слизистых). Параллельно осматривается кожный покров промежности и наружные половые органы на наличие гиперемии (покраснения), налёта и высыпаний. Всем пациенткам для подтверждения диагноза дистопии наружного отверстия уретры выполняется пальцевое исследование влагалища. Оно позволяет выявить уретро-гименальные спайки, приводящие к интравагинальному смещению и зиянию наружного отверстия уретры при половом акте, что способствует повторному инфицированию нижних мочевыводящих путей и механической травме наружного отверстия уретры [9].
После осмотра и у мужчин, и у женщин производится забор мазков из уретры для микроскопии и бактериологического исследования с целью выявления возбудителя болезни [10]. Также исследуют общий анализ мочи, а также анализ мочи по Нечипоренко на наличие лейкоцитов, бактерий и кристаллов солей.
Проведение 3-х стаканной пробы мочи позволяет косвенно определить уровень распространенности воспалительного процесса. Оценивается количество лейкоцитов в поле зрения:
- в первой порции — соответствует уретриту;
- во второй порции — циститу, простатиту (у мужчин);
- в третьей порции — воспалению верхних мочевыводящих путей (пиелонефрит).
Бактериологическое исследование (посев) отделяемого из уретры позволяет выявить патогенную и условно-патогенную микрофлору, ее титр (концентрацию) и чувствительность к антибиотикам. Диагностически значимым титром у женщин является 10х4, у мужчин — 10х3 КОЕ/мл.
Серологический метод – определение антител (иммуноглобулинов класса G, M и А) в венозной крови пациента к наиболее распространенным возбудителям уретрита. Используется как вспомогательный метод.
ПЦР – методика исследования отделяемого из уретры, крови или мочи, а также иных биологических жидкостей посредством полимеразной цепной реакции, с целью обнаружения в них определенных возбудителей.
Приемуществом метода является высокая чувствительность. Вероятность ложноотрицательного ответа ничтожно мала, а вероятность ложноположительного ответа составляет менее 1 %.
Существуют специально разработанные диагностические комплексы [11]. К ним относятся исследования “Андрофлор” у мужчин и “Фемофлор” у женщин, которые включают в себя наиболее полную и комплексную этиологическую диагностику острых и хронических заболеваний и оценку микробиоценоза урогенитального тракта.
Наряду с лабораторными исследованиями, немаловажную роль играет проведение специфических исследований, таких как уретроцистоскопия или уретрография. В первом случае в мочеиспускательный канал вводят цистоскоп, с помощью которого визуализируют слизистую оболочку уретры, мочевого пузыря. При уретрографии диагностика проводится с использованием рентгеноконтрастного вещества и выполнения серии снимков для оценки проходимости и наличия патологических процессов в уретре.
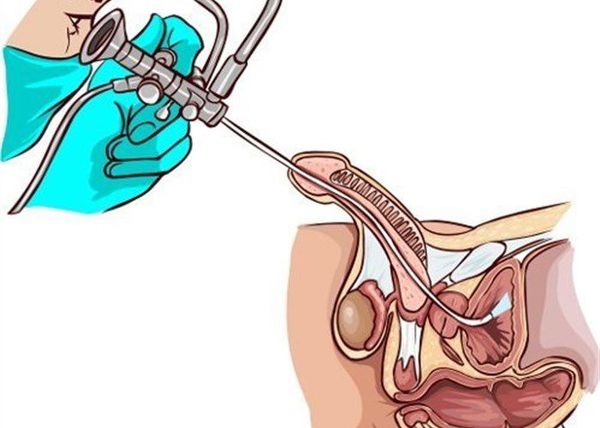
Для исключения органических изменений и дифференциальной диагностики с другими заболеваниями, выполняется ультразвуковое исследование органов малого таза и верхних мочевых путей (мочевого пузыря, матки, придатков, простаты и семенных пузырьков, почек).
Лечение уретрита
В случае обнаружения у себя симптомов уретрита, необходимо обратиться к квалифицированному специалисту: урологу, гинекологу либо дерматовенерологу.
Терапия зависит от типа уретрита и направлена на устранение его причины. При гоноррейном уретрите необходима консультация дерматовенеролога с последующей антибактериальной терапией и контролем излеченности пациента и его полового партнера.
Лечение мужчин, ведущих половую жизнь, как правило, включает в себя инъекции цефтриаксона для лечения гонореи и пероральный приём азитромицина для лечения хламидиоза. Если обследование исключает гонорею и хламидиоз, то может применяться антибиотик триметоприм или фторхинолон (например, ципрофлоксацин). У женщин лечение такое же, как и лечение цистита. Для лечения инфекции, вызванной вирусом простого герпеса, могут потребоваться противовирусные препараты.
При негоноррейных бактериальных и грибковых уретритах основным методом является назначение антибактериальной и антимикотической терапии после верификации диагноза и определения чувствительности микрофлоры к антибиотикам (мазок, ПЦР диагностика, исключение гинекологических заболеваний и других воспалительных процессов, имеющих сходную клиническую картину).
В некоторых случаях возможно назначение эмпирической терапии, основанной на опыте лечения и частоте выявляемости возбудителя, обычно при недостатке точных данных. Сначала назначается препарат, а в дальнейшем врач оценивает, насколько он эффективен.
Параллельно базовой терапии пациенту назначают препараты, стимулирующие общий и местный иммунный ответ. Также применяют препараты для стимуляции местного иммунитета и профиллактики рецидивов. Доказана высокая эффективность препарата Уро-Ваксом при негонококковых бактериальных уретритах, вызванных E. coli.
С целью эвакуации возбудителя из мочевых путей и восстановления применяют местную терапию, включающую в себя инстилляции водного раствора хлоргекседина, колларгола, уропротекторов.
Для купирования внезапных и непреодолимых позывов к мочеиспусканию применяют ингибиторы М-холинорецепторов (солифенацин), селективные агонисты бета3-адренорецепторов (мирабегрон) и блокаторы альфа-адренорецепторов (тамсулозин). Механизм действия данных препаратов направлен на расслабление гладкомышечных клеток (снятие спазма) в строме простаты, шейке и мышечной оболочке мочевого пузыря.
Дополнительным методом является физиотерапия, действие которой направлено на уменьшение воспалительного, болевого синдрома, улучшение микроциркуляции в тканях [12].
Прогноз. Профилактика
Своевременное лечение бактериального уретрита и соблюдение рекомендаций гарантирует полное выздоровление. После санированного (пролеченного) бактериального уретрита возможно реинфицирование (повторное заражение) при незащищенных половых актах с инфицированным партнером. Поэтому при уретритах, вызванных ИППП, для профилактики рецидивов лечение обязательно должен проходить и половой партнёр.
Учитывая распространенность и многогранность клинической картины уретрита, а также риск развития осложнений, для профилактики рекомендуется придерживаться определенных правил поведения:
- Барьерный метод контрацепции с непостоянным половым партнером (при выявлении патогенной микрофлоры рекомендуется обследование полового партнёра).
- Соблюдение личной гигиены: для женщин — вытирать интимную зону, начиная спереди и по направлению назад. Использование мыла может привести к дисбалансу полезных бактерий, что может вызвать присоединение инфекции. Мужчинам во время принятия душа необходимо сдвигать крайнюю плоть и тщательно обрабатывать головку полового члена.
- Адекватная физическая активность, укрепление иммунитета.
- Правильное питание.
- Своевременное лечение сопутствующих заболеваний, регулярные осмотры специалистов (1-2 раза в год у гинеколога или уролога).
- При появлении даже незначительных симптомов необходимо обратиться к урологу либо гинекологу. Перед этим важно исключить самостоятельный прием препаратов, так как это сгладит клиническую картину и затруднит диагностику [12].
Источник
 Резь, болезненность и жжение во время мочеиспускания – неприятные явления. Часто такими симптомами сопровождаются серьезные заболевания органов мочеполовой системы.
Резь, болезненность и жжение во время мочеиспускания – неприятные явления. Часто такими симптомами сопровождаются серьезные заболевания органов мочеполовой системы.
Если мужчина заметил эти характерные признаки, ему следует немедленно обратиться к врачу. Скорее всего, он столкнулся с уретритом.
Характеристика болезни
Уретрит – что это такое? Так называется заболевание, сопровождающееся воспалительным процессом в мочеиспускательном канале (уретре). Ему подвержены как мужчины, так и женщины.
Но из-за своеобразной структуры уретры мужчины замечают эту болезнь раньше: они испытывают острые боли и рези еще на начальных стадиях заболевания.
Острый уретрит хорошо поддается лечению.
Но если воспалительный процесс вовремя не остановить, то он дойдет до мочевого пузыря, мошонки и предстательной железы и спровоцирует возникновение серьезных осложнений.
Безответственное отношение к здоровью может стать причиной бесплодия.
Формы заболевания
Острая форма
Она развивается после инфицирования вирусами или в результате травмы полового органа.
Острая стадия длится до 2 недель. В это время мужчина должен посетить врача, который назначит интенсивное лечение.
При неукоснительном соблюдении всех рекомендаций уролога заболевание вскоре излечится.
Хроническая форма
Если в течение 2 недель болезнь не вылечили, она перерастает в хроническую форму. Причины возникновения хронического уретрита:
- попадание в организм ослабленного вируса и его бессимптомное развитие;
- обширный воспалительный процесс в близко расположенных тканях и органах;
- несоблюдение пациентом рекомендаций врача;
- несвоевременное лечение.
Хроническое заболевание обычно протекает бессимптомно. Но вирус, проникший в организм, не погибает, а лишь дожидается подходящего момента, чтобы проявить себя.
Как только защитные силы организма ослабляются из-за болезни или переохлаждения, уретрит переходит в стадию обострения.
Причины
Причин возникновения уретрита много, но все они делятся на два типа: инфекционные и неинфекционные.
Инфекционный уретрит
Эта форма заболевания развивается из-за попадания в организм вирусов и бактерий в результате полового контакта с зараженным партнером. Так возникают следующие виды уретрита:
- хламидийный;

- гонорейный;
- трихомонадный;
- уреаплазменный;
- микоплазменный;
- гарднереллезный;
- вирусный.
Кандидозный (микотический) уретрит – особая форма заболевания. Он появляется из-за поражения слизистой уретры грибком вида кандида.
Обычно эта болезнь возникает после длительного лечения антибиотиками, когда микрофлора слизистой нарушается, но иногда может стать следствием полового контакта с зараженным партнером.
Неинфекционный уретрит
Такой уретрит возникает как следствие заболеваний внутренних органов или в результате механического повреждения мочевыводящего канала.
Распространенные причины неинфекционного уретрита:
- повреждение уретры камнем, выходящим из мочевого пузыря;
- аллергическая реакция на гели, лосьоны и даже презервативы;
- недостаточность кровообращения в области органов малого таза;
- травма мочевыводящего канала в результате катетеризации, мазка или цистоскопии;
- сужение мочевыводящего канала;
- грубый половой акт;
- переохлаждение и общее снижение иммунитета;
- повышенная физическая нагрузка;
- ношение нижнего белья из синтетических материалов или грубых тканей;
- недостаточное употребление воды и, как следствие, редкое мочеиспускание.
Часто неинфекционный уретрит стремительно переходит в инфекционный.
В микротрещины и ранки, возникающие на стенках уретры в результате повреждений, проникают стафилококки и другие бактерии. Они и становятся причиной трансформации неинфекционного уретрита в инфекционный.
Группы риска
Заболеть уретритом может каждый мужчина, однако сильнее всего рискуют следующие группы населения:
- мужчины, ведущие активную, но беспорядочную половую жизнь, и пренебрегающие барьерной контрацепцией;
- люди, страдающие мочекаменной болезнью;
- люди со сниженным иммунитетом, имеющие множество хронических заболеваний;
- люди с другими воспалительными заболеваниями органов мочеполовой системы – простатитом, баланопоститом, циститом, пиелонефритом;
- мужчины, не соблюдающие правила интимной и бытовой гигиены.
Повышают риск возникновения уретрита и такие факторы, как курение и алкоголизм, несбалансированное питание, нарушения сна, переутомление, постоянные стрессы.
Все это приводит к снижению защитных функций организма.
Симптомы
Симптомы этого заболевания делятся на общие и специфические. Общие симптомы сопровождают любую форму болезни, а специфические характерны для определенной разновидности.
Общая симптоматика
Симптомы уретрита у мужчин обычно возникают остро и появляются уже на начальных стадиях заболевания (через 3–20 дней после инфицирования).
Это связано со специфическим строением уретры: мочеиспускательный канал у мужчин в несколько раз длиннее, чем у женщин.
Для уретрита характерны следующие признаки:
- мутная моча, жжение, резкая боль во время мочеиспускания;
- покраснение и легкое опухание полового члена;
- склеивание отверстия мочевыводящего канала;
- частые позывы к мочеиспусканию;
- дискомфорт во время секса;
- утренние выделения из уретры, засыхающие на поверхности полового члена в виде твердых корочек;
- невозможность полностью опустошить мочевой пузырь;
- болезненные ощущения в промежности и в нижней части живота;
- кровянистая примесь в сперме и моче (не всегда).
А вот симптомы, сопровождающие другие воспалительные заболевания, у больных уретритом не отмечаются.
Пациенты уролога не испытывают слабости, упадка сил, не страдают повышением температуры.

Специфическая симптоматика
Каждая разновидность уретрита имеет специфическую симптоматику:
- Гонорейный уретрит. Первые признаки появляются через 3–7 дней после инфицирования. Из уретры выделяется темная (зеленоватая или серовато-желтая) слизь; мужчина испытывает острую боль при мочеиспускании. Моча непрозрачная, часто с примесью гноя или крови.
- Хламидийный уретрит. Начальные признаки появляются через 7–14 дней после заражения. Симптоматика стерта: выделения скудные, боль слабая.
- Трихомонадный уретрит. Характерная [симптоматика проявляется лишь через 14–21 день после заражения. Мочеиспускание затруднено, появляются белесые или сероватые выделения. Мужчину мучает непрекращающийся зуд в области головки полового члена.
- Кандидозный уретрит. Первые симптомы могут появиться спустя 14–21 день после заражения грибком. Заболевание отличается водянистыми, похожими на слизь выделениями (прозрачными или бледно-розовыми) и белым творожистым налетом на слизистой мочеиспускательного канала. Кандидозный уретрит сопровождается постоянным зудом в промежности.
- Уреаплазменный уретрит. Симптомы проявляются через месяц после инфицирования. Это заболевание характеризуется зудом и жжением во время мочеиспускания, белыми или зеленоватыми выделениями из уретры. Симптомы обостряются после секса или приема алкоголя.
- Уретрит, возникающий в результате нарушения кровообращения в органах малого таза, сопровождается утратой половой функции. Аллергический уретрит характеризуется зудом, жжением и отеком полового органа.
Диагностика
Лечением этого заболевания занимается врач-уролог. Чтобы выявить наличие болезни и ее причину, он назначит ряд исследований:
- визуальный осмотр половых органов и пальпацию простаты;
- анализ мочи для выявления признаков инфекции и воспаления, трехстаканную пробу;
- микроскопическое исследование мазка из уретры;

- анализ крови для исключения других венерических болезней;
- уретроскопию;
- рентгенографию мочеиспускательного канала;
- бактериологический посев биоматериала со стенок мочеиспускательного канала;
- УЗИ предстательной железы и мочевого пузыря;
- ПЦР-диагностику.
Главная задача врача – выявить причину возникновения заболевания, поскольку от этого будет зависеть выбор схемы лечения.
Лечение
Лечение уретрита зависит от стадии болезни и занимает от нескольких суток до пары недель. Оно осуществляется в домашних условиях, но при развитии гнойного воспаления может быть показана госпитализация.
Требования к пациенту
Лечение требует определенного поведения пациента, от которого и будет зависеть результат терапии:
- систематичность приема медикаментов;

- исключение половых контактов;
- ограничение потребления алкоголя, специй, копченых и пряных блюд;
- употребление большого количества жидкости;
- строгое соблюдение правил интимной гигиены;
- одновременное лечение полового партнера.
Если пациент не соблюдает эти правила, острый уретрит перейдет в хроническую форму, и лечение затянется на многие месяцы.
Медикаментозная терапия
Для лечения этой болезни используются различные медикаментозные препараты. Схема лечения зависит лишь от причины развития заболевания:
- макролиды («Кларитромицин»), линкозамиды («Далацин») и фторхинолы при гарднереллезном, микоплазменном и уреаплазменном уретрите;
- антибактериальные средства широкого спектра («Норфлоксацин», «Амоксиклав», «Ципринол») при инфекционном уретрите;
- лекарства «Трихопол», «Метрогил», «Метронидазол» при заболевании, вызванном трихомонадой;
- группы антибиотиков (например, «Гентамицин» и «Азитромицин») при гонорейном и хламидиозном уретрите с осложнениями;
- противовирусные средства («Ацикловир», «Фамцикловир», «Рибоверин») при вирусном уретрите;
- антигистаминные препараты при уретритах, вызванных аллергическими реакциями;
- витаминные комплексы и иммуномодуляторы для поддержания защитных сил организма;
- введение лекарственных препаратов («Мирамистина», «Диоксидина») в мочеиспускательный канал.
Особого лечения требует кандидозный уретрит. Пациенту следует отказаться от приема антибиотиков, заменив их противогрибковыми мазями и таблетками («Пимафуцином», «Леворином», «Клотримазолом», «Нистатином», «Флуконазолом»).
Физиотерапия
При хронических уретритах применяют и физиотерапевтическое лечение:
- магнитную терапию;

- электрофорез;
- лечение лазером;
- УВЧ.
Эти процедуры назначают в периоды ремиссий, поскольку при остром воспалительном процессе они противопоказаны.
Хирургическое лечение
Хирургическая операция обычно требуется при уретрите, вызванном травмой полового органа.
При чрезмерном сужении мочеиспускательного канала применяется бужирование. Врач вводит в уретру пациента металлический буж и расширяет с его помощью мочевыводящий канал.
Осложнения
Воспалительный процесс, который не был остановлен, постепенно переходит и на другие органы мочеполовой системы.
Возможные последствия:
- баланопостит, баланит;
- хронический простатит;
- синдром Рейтера (реактивный артрит);
- везикулит и колликулит;
- цистит и пиелонефрит;
- эпидидимит и орхит.
Самым неприятным следствием хронического уретрита становится стриктура уретры (сужение). Она приводит к постоянным болям при мочеиспускании.

Кроме того, струя мочи ослабевает, и у мужчины возникают проблемы с опорожнением мочевого пузыря. Кроме того, невылеченный вовремя уретрит зачастую становится причиной бесплодия.
Профилактика
Наиболее частыми причинами уретрита становятся болезни, передающиеся половым путем, и травмы полового органа. Поэтому профилактические мероприятия здесь таковы:
- соблюдение гигиены половой жизни (ограничение случайных половых связей, использование барьерной контрацепции);
- тщательный выбор добросовестного врача для проведения любых инструментальных вмешательств в уретру (бружирования, цистоскопии, катетеризации);
- грамотное лечение всех болезней мочеполовой системы;
- своевременное опорожнение мочевого пузыря.
Отказ от алкоголя, жирной и острой пищи, а также излишних физических нагрузок тоже снизит риск развития уретрита.
В любом случае, желательно ежегодно посещать уролога, чтобы вовремя заметить начинающиеся патологические процессы.
Уделяйте больше внимания своему здоровью и при первых признаках заболевания органов мочеполовой системы обращайтесь к врачу.
Даже если сейчас выявленные симптомы кажутся вам легкими и несерьезными, проконсультируйтесь со специалистом. Возможно, в дальнейшем от этого будет зависеть ваша репродуктивная функция.
Информация, представленная в статье носит исключительно справочный характер и не является рекомендацией к применению. При первых признаках заболевания проконсультируйтесь с вашим лечащим врачом!
Источник
