Воспаление мочеполовой системы причины

Инфекционно-воспалительные заболевания мочеполовой системы наиболее распространены из всех инфекционных патологий бактериального происхождения. Чаще выявляются у женщин – 50% пациенток переболело ими минимум 1 раз в течение жизни. Среди мужчин до 35 лет – 15%, после 50 лет эти патологии развиваются намного чаще, в основном за счет заболеваний простаты. Также встречаются и у детей – у 2% мальчиков и 8% девочек.
Лечением мочеполовых инфекций занимаются гинекологи, урологи, нефрологи и врачи общей практики. При наличии тревожных симптомов важно не откладывать визит к доктору, так как дальнейшее прогрессирование заболевания может привести к осложнениям.
Органы мочеполовой системы
Мочеполовой системой называют совокупность органов мочевыделительной и половой систем. Также существуют органы, которые выполняют сразу обе функции: и мочевыделительную, и половую. К ним относится, например, уретра у мужчин.
Органы мочевыделительной системы:
- Почки – парный орган, находящийся в поясничной области и осуществляющий выведение из крови вредных и ненужных веществ, участвующий в процессе образования эритроцитов и поддержании артериального давления.
- Мочеточники – доставляют мочу (избыток жидкости, выводимый из организма почками вместе с вредными веществами) в мочевой пузырь.
- Мочевой пузырь – служит накопителем мочи.
- Мочеиспускательный канал (уретра) – выводит урину из мочевого пузыря.
Органы мочевыделительной системы у мужчин и женщин одинаковы (разве что мочеиспускательный канал имеет неодинаковое строение), а органы репродуктивной системы – разные. К органам половой системы у мужчин относятся:
- Яички и их придатки.
- Семявыводящие и семявыбрасывающие протоки.
- Семенные пузырьки.
- Уретра.
- Предстательная железа (простата).
Половая система женщин состоит из следующих органов:
- Яичников и их придатков.
- Матки, шейки матки и маточных труб.
- Влагалища.
К наружным органам репродуктивной системы у мужчин относятся мошонка и половой член, у женщин – большие и малые половые губы, клитор.
Инфекция мочевыводящих путей: специфика развития у женщин и мужчин
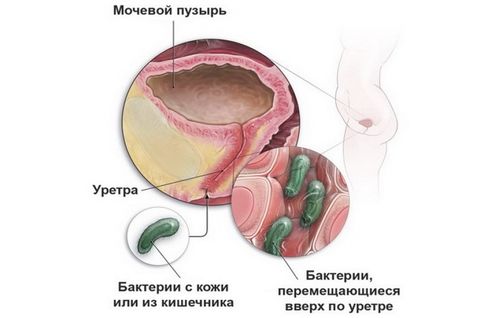
Из-за отличий в анатомическом строении заболевания мочевыводящих путей у женщин и мужчин возникают по-разному.
Инфекции у женщин обусловлены строением мочеиспускательного канала: он более широкий и короткий, чем у мужчин. Поэтому инфекции легче проникнуть не только в уретру, но и в мочевой пузырь. Уретрит (воспаление мочеиспускательного канала) и цистит (воспаление мочевого пузыря) возникают у женщин чаще, чем у мужчин. Этому также способствует тесное соседство заднего прохода, влагалища и уретры. Инфекции могут быть занесены в мочеиспускательный канал как из заднего прохода (при недостаточной или неправильной гигиене), так и из влагалища, во время полового акта.
У мужчин уретра выполняет и половую функцию (по ней проходит семенная жидкость при эякуляции), поэтому она более длинная и узкая, чем у женщин. В мочевой канал открываются, помимо мочевого пузыря, и протоки яичек. Уретра проходит через предстательную железу – орган, участвующий в выработке полового секрета, семенной жидкости. Инфекции у мужчин возникают при заражении во время полового акта, а также при патологическом увеличении предстательной железы, когда верхняя часть уретры сдавливается, возникает застой мочи и, как следствие, воспалительный процесс.
Общие признаки мочеполовых инфекций
Несмотря на то, что каждое заболевание имеет свой «набор» симптомов, выделяют симптомы, характерные для многих мочеполовых инфекций:
- Сильные и частые позывы к мочеиспусканию.
- Изменение цвета и запаха урины, ее помутнение, появление в ней осадка.
- Боли в области поясницы и внизу живота.
- Недоопорожненность мочевого пузыря (урина выделяется небольшими количествами).
- Дискомфорт при мочеиспускании: боли, жжение.
Справка! Вышеперечисленные симптомы могут сопровождаться повышением температуры тела, рвотой, тошнотой.
Классификация мочеполовых инфекций
Инфекции мочевыводящих путей (ИМП) классифицируют по следующим критериям:
- Локализации.
- Характеру течения.
По локализации различают инфекции:
- Верхних отделов мочевыводящих путей (почек и мочеточников).
- Нижних отделов МВП (мочевого пузыря, уретры).
Справка! Чаще всего патологические процессы возникают в нижних отделах мочевыводящих путей.
По характеру течения заболевания бывают:
- Неосложненными (без нарушений оттока мочи, структурных изменений мочевыводящих путей, сопутствующих заболеваний).
- Осложненными.
Осложненными считаются любые инфекции мочевыводящих путей у мужчин. У женщин осложненными являются ИМП:
- Возбудителем которых стал атипичный микроорганизм.
- С функциональным или анатомическим нарушением, из-за чего возникает препятствие для оттока мочи или снижается местный или системный иммунитет.
Также выделяют специфические и неспецифические инфекции. Специфические мочеполовые инфекции передаются половым путем и вызываются гонококком, уреаплазмой, трихомонадами, вирусом герпеса, хламидиями, микоплазмами и т.д. Неспецифические возникают из-за повышенной активности условно-патогенных (то есть провоцирующими развитие патологических процессов лишь при определенных условиях) микроорганизмов: стафилококков, кишечных палочек, стрептококков и т.д.
Распространенные возбудители мочеполовых инфекций
Возбудителями мочеполовых инфекций могут быть бактерии, вирусы, грибки, простейшие.
Возбудители неспецифических инфекций
Неосложненные инфекции чаще всего (в 95% случаев) вызываются следующими микроорганизмами:
- E.coli (кишечная палочка) – до 90% случаев.
- Staphylococcus saprophyticus (стафилококк сапрофитный) – до 5% случаев.
- Proteus mirabilis (протей мирабилис).
- Klebsiella spp. (клебсиелла).
Справка! Обычно неосложненные инфекции провоцирует один вид бактерий.
Осложненные инфекции могут провоцировать сразу несколько видов микробов. Чаще всего это бактерии Klebsiella spp., Pseudomonas spp (синегнойная палочка), Proteus spp., иногда грибки (чаще всего C.albicans).
Наиболее распространенные специфические инфекции и их возбудители
Наиболее распространенными специфическими инфекциями являются гонорея, хламидиоз, трихомоноз. Их возбудители способны также вызывать следующие мочеполовые патологии: эпидидимит, уретрит, простатит, аднексит, везикулит, вагинит, сальпингит, цистит.
Гонорея
Возбудителем гонореи является гонококк Нейссера (по фамилии ученого, открывшего эту бактерию в 1879 году). Воспалительный процесс обычно развивается в мочеполовых органах:
- Слизистой оболочке уретры у мужчин.
- Слизистой оболочке уретры, цервикальном канале, железе преддверия влагалища у женщин.
Также гонококк Нейссера может поражать прямую кишку (у женщин из-за соседства анального отверстия и влагалища, у мужчин – если они являются пассивными гомосексуалистами), глаза, слизистую оболочку ротовой полости, миндалины, глотки. Такие патологические процессы возникают при вторичном занесении инфекции (заноса руками из половых органов).
В среднем инкубационный период гонореи длится 3—5 дней, в некоторых случаях 10 дней. Также встречается скрытое течение заболевания, когда оно не проявляется симптомами, на протяжении от 1 дня до месяца.
Симптомы гонореи:
- Болезненные мочеиспускания.
- Гнойные выделения из мочеиспускательного канала.
- Сильные боли при мочеиспускании.
- Частые мочеиспускания.
При подостром течении заболевания признаки те же, но выражены менее ярко.
Хламидиоз
Вызывается хламидиями (Chlamydia trachomatis). Заболевание часто протекает бессимптомно или со слабо выраженными признаками, к которым относятся:
- Дискомфорт при мочеиспускании.
- Зуд в промежности.
- Патологические выделения из половых органов.
- Боли в пояснице или внизу живота.
Справка! Хламидиоз наблюдается в 20% случаев всех инфекций, передающихся половым путем.
Трихомоноз
Возбудителем инфекции являются простейшие Trichomonas vaginalis. У женщин патологический процесс обычно возникает в нижних половых путях, у мужчин – в уретре. В 70% случаев трихомоноз протекает бессимптомно. К его признакам относятся:
- Зуд в области наружных половых органов.
- Жжение во время мочеиспускания.
- Боли во время или после полового акта.
- Отеки паховой области.
- Учащенные мочеиспускания.
У женщин заболевание также проявляется вагинальными выделениями (пенистыми, с неприятным запахом, имеющими белую, желтоватую, сероватую, зеленоватую окраску или кровянистыми). У мужчин наблюдаются выделения из уретры.
Справка! Инкубационный период заболевания – от 3 до 28 дней.
Наиболее распространенные инфекции мочеполовой системы
Заболевания мочеполовой системы могут возникать у пациентов любых возрастных категорий, однако существует группа риска, в которую входят:
- Женщины (особенно в период менопаузы и пациентки, пользующиеся для контрацепции вагинальными колпачками).
- Пациенты с аномалиями развития органов мочевыделительной системы.
- Пациенты с заболеваниями, затрудняющими отток мочи (камнями в почках, аденомой простаты и т.д.).
- Пациенты с иммунодефицитными состояниями и патологиями, снижающими иммунитет (например, сахарным диабетом).
Справка! Также в группе риска находятся люди с мочевым катетером.
Уретрит
Уретрит – это воспаление мочеиспускательного канала. Оно может быть как специфическим, так и неспецифическим.
Симптомы заболевания:
- Жжение при мочеиспускании.
- Выделения из уретры (чаще у мужчин, чем у женщин).
- Учащенные мочеиспускания.
Если уретрит не лечить, он может привести к стриктуре (сужению) мочеиспускательного канала и распространению инфекции на почки или мочевой пузырь.
Цистит
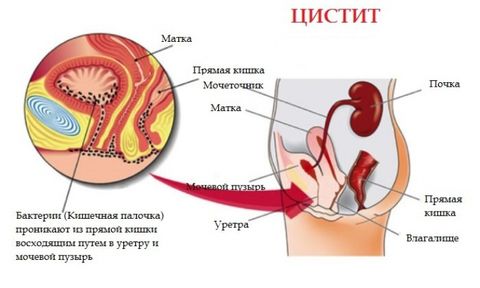
Цистит – это воспаление мочевого пузыря. Также может быть специфическим и неспецифическим. Различают первичный и вторичный (возникающий на фоне патологий простаты, мочевого пузыря) цистит. Наиболее распространенным возбудителем инфекции является кишечная палочка.
К симптомам цистита относят:
- Учащенные мочеиспускания.
- Дискомфорт в конце мочеиспускания (боли, рези, жжение).
- Чувство недоопорожненности мочевого пузыря.
- Боли в области прямой кишки у мужчин и внизу живота у женщин.
- Потемнение, помутнение мочи.
- Примеси крови в урине.
При отсутствии лечения заболевание может перетечь в хроническую форму.
Пиелонефрит
Пиелонефрит является одним из самых распространенных заболеваний почек. Это неспецифический воспалительный инфекционный процесс. Основными его возбудителями являются кишечная палочка, протей и стафилококк. В большинстве случаев пиелонефрит вызывается не одной, а сразу несколькими бактериями.
Патология может быть первичной или вторичной (возникает на фоне мочекаменной болезни, гинекологических заболеваний, опухолей органов малого таза, сахарного диабета, аденомы простаты). Наиболее часто пиелонефрит развивается у молодых женщин, мужчин старше 55 лет и детей до 7 лет. Может носить острый или хронический характер.
Симптомами пиелонефрита являются:
- Учащенные мочеиспускания.
- Повышение температуры тела.
- Тупые боли в области поясницы.
- Потливость.
- Жажда.
Хронический пиелонефрит выражен менее ярко, его легко спутать с обычной простудой. Главными симптомами являются головные боли, повышение температуры тела, мышечная слабость. Эпизодически могут наблюдаться учащенные мочеиспускания, сухость во рту, ноющие боли в пояснице, отеки, побледнение кожных покровов, изменение цвета мочи.
Вагинит
Вагинит (кольпит) – воспаление влагалища. Может быть как неспецифическим, так и специфическим, острым или хроническим.
Симптомами вагинита являются:
- Зуд и жжение в области половых органов, обычно усиливающиеся во время полового акта или мочеиспускания.
- Вагинальные выделения с неприятным запахом, имеют беловатую или зеленоватую окраску.
Вагинит может иметь и неинфекционное происхождение: возникать из-за микротравм влагалища, гормональных изменений, аллергии, эндокринных нарушений, снижения местного иммунитета.
Аднексит
Аднекситом называют воспалительный процесс в маточных трубах и яичниках. Он может быть односторонним или двустронним, специфическим и неспецифическим. Обычно возникает на фоне снижения иммунитета вследствие стрессов, общих инфекционных заболеваний или гормональных сбоев. Симптомы аднексита:
- Боли внизу живота (с одной или двух сторон, в зависимости от локализации патологического процесса).
- Признаки интоксикации организма: слабость, учащенное сердцебиение, озноб, головные и мышечные боли.
- Повышение температуры тела.
- Нарушения мочеиспускания.
При хроническом аднексите симптомы проявляются лишь в стадии обострения, во время ремиссии их не наблюдается.
Сальпингит
Сальпингит – это воспаление фаллопиевых (маточных) труб. Как самостоятельное заболевание наблюдается лишь в 30% случаев. В остальных случаях сопровождается воспалением яичников (то есть перетекает в аднексит). Бывает одно- и двусторонним. Чаще всего развивается у женщин репродуктивного возраста, однако возникает и в период менопаузы.
К симптомам сальпингита относятся:
- Повышение температуры тела, лихорадочные состояния.
- Учащенные и болезненные мочеиспускания.
- Боли разной степени выраженности внизу живота.
- Вагинальные выделения: зловонные, гнойные или серозно-гнойные.
- Нарушения менструального цикла.
- Тошнота.
- Бесплодие.
- Головные боли и головокружения.
При хроническом сальпингите нередко наблюдаются лишь боли внизу живота в течение длительного времени.
Простатит
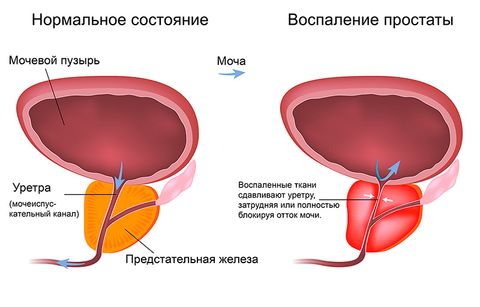
Простатит – воспаление предстательной железы. Бывает специфическим и неспецифическим. Вызывается вирусами, бактериями, грибками. Может иметь острое и хроническое течение. Общими симптомами (характерными для обеих форм) простатита являются:
- Нарушения мочеиспускания: боли, задержки, слабый напор струи, учащенные позывы.
- Половая дисфункция.
- Выделения из уретры.
- Уменьшение количества или снижение качества спермы.
- Боли в области живота, мошонки, промежности.
Справка! Встречаются неинфекционные разновидности простатита, они возникают из-за застойных явлений в области малого таза.
Везикулит
Везикулит – это воспаление семенных пузырьков у мужчин. Может быть специфическим и неспецифическим. Часто является осложнением других мочеполовых инфекций: простатита, уретрита, эпидидимита. Симптомами везикулита являются:
- Боли внизу живота, усиливающиеся при мочеиспускании и эякуляции.
- Примеси крови в эякуляте.
- Признаки интоксикации организма: головные и мышечные боли, слабость.
- Общее ухудшение самочувствия.
- Неконтролируемые эякуляции.
Если заболевание перешло в хроническую форму, то симптомы меняются. Наблюдаются нарушения мочеиспускания, боли в области крестца.
Эпидидимит
Эпидидимит – воспаление яичка. Бывает односторонним и двусторонним, специфическим и неспецифическим. Возбудителями заболевания преимущественно являются бактерии. Может развиваться вследствие воспалительных процессов в других органах мочеполовой системы.
Симптомы эпидидимита:
- Боли в области мошонки, с одной или обеих сторон.
- Повышение температуры тела.
- Отеки мошонки, уплотнения.
- Боли при мочеиспускании, примеси крови в урине.
При хроническом эпидидимите температура не повышается, а боли умеренные или незначительные.
Диагностика
При любом заболевании органов мочеполовой системы сначала проводится сбор анамнеза и осмотр пациента. Затем, в зависимости от клинической картины, назначаются диагностические исследования, среди которых могут быть:
- Анализы мочи: общий, по Нечипоренко.
- Общий анализ крови.
- Посев мочи на флору (для определения чувствительности возбудителей инфекции к антибиотикам).
- Креатинин и мочевина в сыворотке крови.
- Скорость оседания эритроцитов.
- УЗИ почек и мочевого пузыря.
- Внутривенная урография.
- Компьютерная томография органов малого таза.
Справка! Дополнительно может быть назначена цистоскопия – эндоскопическое исследование, в ходе которого осуществляется осмотр внутренней поверхности мочевого пузыря.
Лечение
Инфекционные заболевания органов мочеполовой системы лечат антибиотиками. Они могут вводиться перорально, внутримышечно, внутривенно. Разновидности антибактериальных препаратов, длительность курса и метод введения выбираются врачом в зависимости от особенностей течения патологии и состояния организма пациента.
Если у вас наблюдаются признаки инфекции мочевыводящих путей или других органов малого таза, запишитесь на прием в Поликлинику Отрадное. Благодаря современным и точным методам диагностики причина заболевания будет выявлена в кратчайшие сроки. Для вас разработают индивидуальный план лечения, благодаря которому вы скоро вернетесь к привычному образу жизни.
Источник
К воспалительным заболеваниям мочеполовой системы у женщин относится целая группа заболеваний, которые могут локализоваться в разных органах. Эти заболевания объединяет похожая симптоматика, причины возникновения, а также легкость, с которой процесс переходит на другую часть системы.
Именно поэтому эти заболевания часто рассматривают в единстве – из-за общих подходов к лечению, профилактики и возможности присоединения одной патологии к другой.

Основные причины, вызывающие воспалительный процесс МПС у женщин
Воспаление мочеполовой системы у женщин развивается гораздо чаще, чем у мужчин (почти в 5 раз). Причина этого – близость анального отверстия, влагалища и выхода уретры, а также короткий мочеточник. Поэтому бактериальное заражение и воспалительный процесс легко переходят на соседний орган.
Воспаление представляет собой способ борьбы организма с проникшими возбудителями. Повышение температуры – это защитная реакция и свидетельство работы иммунной системы против инфекции.
Воспаление мочеполовой системы вызывают:
- Переохлаждение организма, снижающее защитные силы. Это частая причина заболеваний МПС у женщин. Одежда не по сезону, сидение на земле и камнях, подмывание холодной водой, постоянно замерзающие ноги в несоответствующей обуви.
- Инфекции, передающиеся при половых контактах, а также полученные во время секса микротравмы половых органов.
- Недостаточная гигиена внешней части МПС, которая способствует возникновению инфицирования и подъему очага заражения восходящим способом во внутренние органы.
- Переход воспалительных процессов с током крови и лимфы из других органов и систем. В частности, воспаления кишечника или запоры, пневмонии могут привести к переходу заболевания на внутренние органы МПС.
Инфицирование часто происходит во время купания в открытых водоемах или посещениях общественных бань. Инфекция легко проникает во влагалище и распространяется дальше. Легкую дорогу для заражения создают совместное ношение коротких юбок и стрингов. При таком союзе внешняя часть МПС открыта всем инфекциям.
Наиболее опасными причинами могут быть мочекаменная болезнь и онкологические заболевания.
Внимание: несвоевременное начало лечения провоцирует быстрый переход воспаления на соседние органы, увеличивая объем поражения.

Какие симптомы сопровождают такое воспаление
Признаки заболевания появляются через некоторое время после попадания инфекции в организм. Они имеют некоторые специфические черты, зависящие от возбудителя и места локализации. Однако можно сказать, что имеются общие симптомы воспаления мочеполовой системы у женщин.
К ним относятся:
- Нарушения мочеиспускания – частые позывы, трудности с опорожнением мочевого пузыря, боли и резь. Иногда наблюдаются зуд, тяжесть и жжение. Изменение цвета и запаха мочи, кровянистые вкрапления.
- Половые органы – высыпания и новообразования на слизистых, нетипичные выделения из влагалища с резким запахом, отечность.
- Боли – локализуются в поясничном отделе спины, внизу живота, появляются при мочеиспускании.
- Общие признаки интоксикации – повышение температуры, слабость, головные боли, нарушения сна, тошнота и головокружения.
У многих женщин появляются неприятные ощущения во время полового акта и отсутствие желания.

Заболевания, которые относят к воспалениям МПС, можно разделить на две группы:
- Наиболее частые патологии мочевыводящих путей:
- цистит;
- пиелонефрит;
- уретрит.
- Распространенные заболевания половой системы:
- вагиниты, вульвовагиниты;
- молочница;
- аднексит;
- хламидиоз;
- гонорея;
- сифилис.
Эти и некоторые другие, менее распространенные, заболевания относят к воспалениям МПС.
Для назначения эффективного лечения воспаления мочеполовой системы у женщин недостаточно определения симптомов, необходимо выявить возбудителя и место локализации процесса.

Диагностирование
Из-за взаимосвязи половых и мочевыводящих органов лечиться, возможно, придется не у одного специалиста. Заболевания лечат – гинеколог, нефролог, уролог, венеролог, невролог.
Прежде чем решать, чем лечить воспаление мочеполовой системы у женщин, могут быть назначены следующие обследования:
- анализ мочи и крови общий;
- кровь на биохимию;
- бакпосев мочи для определения возбудителя и назначения антибиотика;
- УЗИ органов таза;
- исследования мазка из влагалища;
- возможно проведение КТ, МРТ, цистоскопии, урографии, рентгенографии с контрастным веществом.
После проведенных исследований станет ясно, какой специалист будет проводить лечение воспаления мочеполовой системы.

Медикаментозное лечение
Диагностика позволяет выявить возбудителя инфекции и выбрать препараты для его устранения. Прием антибиотиков обязателен.
Препараты при воспалении мочеполовой системы у женщин:
- антибиотики – для подавления возбудителя. Это Аугментин (Амоксициллин), Цефтриаксон , Монурал;
- диуретики – Канефрон;
- спазмолитики и анальгетики для уменьшения боли Но-шпа, Баралгин;
- нестероидные противовоспалительные средства – Ибупрофен.
Внимание: при лечении необходимо сдавать анализы крови и мочи для выяснения эффективности применяемых препаратов и своевременной корректировки методов.
При цистите, который часто развивается у женщин, назначают – препараты группы пенициллинов (Амосин), фторхинолоны, тетрациклиновую группу. Курс приема – 5-10 дней, в зависимости от объема воспаления.
В тяжелых случаях, если развивается парез (частичный паралич мышц) мочевого пузыря при воспалении мочеполовой системы, антибиотики могут заменять при лечении на более эффективные.

При пиелонефрите назначают цефалоспорины (Цефалексин), фторхинолоны, пенициллины.
Воспаления половых органов:
- При аднексите – антибиотики разных групп часто комбинируют, назначая парами. Антисептические средства местного использования для ванночек, компрессов.
- При сальпингите – также используют совместное применение препаратов (Гентамицин, Цефотаксим). Противовоспалительные средства, витамин Е, противоспаечные – Лидаза.
При лечении воспаления мочеполовой системы у женщин часто применяют свечи – ректальные и вагинальные.
Они являются дополнительным средством терапии местного действия. Свечи подкрепляют действие антибиотиков и имеют следующее действие:
- Противовирусное и антимикробное – действуют на возбудителей инфекции и препятствуют их распространению.
- Противовоспалительное – снижают интенсивность процесса, снимают отечность и боль.
Их рекомендуют использовать на ночь, однако в тяжелых случаях, при постельном режиме, возможно введение каждые 4 часа. Использование свечей вместо перорального приема препаратов снижает нагрузку на пищеварительный тракт.
Стоит ли заменять свечами таблетки и инъекции, может решить только врач.
При лечении заболеваний МПС обязательно соблюдение диеты. Она направлена на снижение потребления соли, получение нужного количества чистой воды (до 1,5 литров). Вместо воды можно пить отвар шиповника, морсы. Рекомендованные диеты – №№ 6 и 7.

Лечение народными средствами
Лекарственные травы, а также фрукты, овощи и ягоды широко применяются в народной медицине для уменьшения воспаления и болей.
- Корку арбуза высушивают и небольшими порциями добавляют в питье и отвары для улучшения выведения мочи.
- Отвар из листьев (4 ст. ложки) или почек (2 ст. ложки) березы залить стаканом кипятка, настаивать в течение часа, добавив соду на кончике ножа. Принимать по 0,5 стакана 3 раза в день.
- Сок тыквы пить по 0,5 стакана 3 раза в день.
Врач может порекомендовать прием аптечных фитосборов, которые помогут ускорить выздоровление и уменьшить дискомфорт.
Требуется ли при воспалении хирургическое вмешательство
Заболевания лечатся консервативными методами, приемом лекарственных препаратов и инъекциями. Если во время аппаратных обследований (УЗИ) не обнаружена мочекаменная болезнь или опасные патологии строения МПС, хирургическое лечение не потребуется.
Возможные осложнения
Несвоевременное обращение к врачу и некачественное лечение могут привести к опасным заболеваниям. Женщины часто отказываются от приема антибиотиков при воспалении мочеполовой системы, надеясь обойтись народными средствами.
Однако чтобы уничтожить возбудителя, этих средств оказывается недостаточно. В результате могут развиться:
- почечная недостаточность;
- эндомиометрит, панметрит;
- бесплодие.
Не долеченное заболевание обязательно вернется опять и может перейти в хроническую форму. После лечения антибиотиками необходимо восстановление микрофлоры влагалища.

Методы профилактики воспалительного процесса
Назначенное лечение необходимо довести до конца. Многие женщины прекращают прием препаратов сразу после наступления облегчения, не желая перегружать организм лишней химией.
Однако следует знать, что сроки приема и дозы препаратов рассчитаны на то, чтобы полностью погасить воспалительный процесс. Ранний отказ от лечения чреват возвращением болезни.
Кроме того, женщинам нужно помнить – после окончания лечения воспаления мочеполовой системы необходимо соблюдать повышенную осторожность. Меры профилактики:
- Одеваться по сезону – перегревание также не полезно для организма. Особенно следует опасаться переохлаждения. Нужно носить теплые сапоги, брюки, колготки, не допуская замерзания.
- Белье лучше выбирать из натуральных тканей. При ношении коротких юбок, лучше выбирать закрытые трусы, а не стринги. Легко подхватить инфекцию в общественном транспорте, парке, институте. Кроме того, узкие полоски травмируют слизистые, открывая путь инфекции.
- При ношении прокладок следует соблюдать правила их смены. Как бы ни гарантировали производители их антибактериальность и не убеждали в том, что они «дышат» – микробы в них размножаются очень быстро.
- Чистота – залог здоровья. Необходимо соблюдать требования гигиены, регулярно подмываться. Не пользоваться чужими полотенцами, мочалками, одеждой.
Хорошим способом профилактики являются прогулки, занятия, без фанатизма, нетяжелым спортом, активный образ жизни. Общий тонус организма способствует хорошему кровообращению, улучшению обменных процессов и устойчивости против инфекции. Тогда не придется бороться с воспалением мочеполовой системы и принимать антибиотики.
Источник
