Воспаление мочеточника или почек
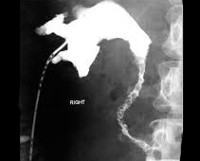
Уретерит – это воспаление мочеточника. Изолированный процесс встречается редко, поражение чаще связано с длительным хроническим циститом, пиелонефритом. Патогномоничные симптомы отсутствуют, клинические проявления обусловлены основной патологией, включают рези при мочеиспускании, боль в паху и пояснице, гипертермию. Диагностика базируется на результатах визуализирующих исследований: цистоуретероскопии, КТ, МРТ, экскреторной урографии. Из лабораторных анализов назначают ОАМ, ОАК, бакпосев на флору. Иногда требуются специфические тесты на туберкулез, шистосомоз. Лечение – антибактериальная терапия, устранение поддерживающего фактора.
Общие сведения
Уретерит как отдельная нозология специалистами практически не рассматривается. Патологию чаще выявляют как сопутствующую при инструментальных урологических исследованиях, проводимых для диагностики заболеваний почек и мочевого пузыря. По статистике, большинство случаев уретерита возникает после вклинивания конкремента при попытке самостоятельного отхождения, ручном низведении камня с повреждением стенки. Литотрипсия при использовании современной аппаратуры значительно реже осложняется образованием мочевой дорожки и воспалением. В 20-30% случаев уретерит развивается из-за ятрогенных повреждений во время операций.

Уретерит
Причины уретерита
Причина заболевания коррелирует с этиопатогенетическим фактором. Определенная роль принадлежит сопутствующей иммуносупрессии, чем больше страдает иммунная система, тем выше вероятность тотального поражения органов мочевыделения. Адекватный ответ организма на контакт с возбудителем нарушается при сахарном диабете, ВИЧ-инфекции, некоторых системных заболеваниях. К способствующим факторам относят прием гормональных препаратов, беременность, пожилой возраст. Основными патологическими процессами, вызывающими уретерит, считаются:
- Воспалительные заболевания. Поражение мочеточника может быть инициировано восходящим (простатит, цистит) или нисходящим (пиелонефрит, пиелит) путем, когда микроорганизмы внедряются в слизистую оболочку с развитием вторичного воспаления. Типичной микрофлорой при восходящей инфекции являются Escherichia coli и Aerobacter aerogenes – неспецифические патогены, из специфических выделяют гонококки, кандиды. Гематогенным путем болезнетворные микроорганизмы попадают к мочеточнику из соседних органов при дивертикулите, аппендиците, колите.
- Ятрогенные повреждения. Травматизация органа происходит во время гинекологических и абдоминальных операций с участием подвздошных сосудов, при лимфодиссекции или ушивании заднего листка париетальной брюшины. В современной урологии повреждение мочеточниковой стенки возможно при пиелоуретероскопии и эндоскопических вмешательствах: ТУР мочевого пузыря, литотрипсии и литоэкстракции. На фоне вторичного инфицирования и контакта с мочой изначально асептическое воспаление становится инфекционным.
- Онкология. К вторичному уретериту приводит компрессия мочеточника опухолевой массой из брюшной полости при метастазировании рака яичников, опухоли Вильмса. Патологию поддерживает ишемия ткани. Перифокальные изменения стенки выявляют вокруг уретерального злокачественного новообразования. После прохождения лучевой терапии по поводу опухоли матки, прямой кишки мочеточник страдает из-за ожога, воспалительный процесс усугубляет формирование стриктуры.
- Прочие заболевания. Вторичное инфицирование мочеточника происходит на фоне стояния конкремента в любом отделе, закупорки просвета кровяным сгустком из почки, при длительно функционирующем уретеральном катетере. Уретерит сопровождает урогенитальный шистосомоз, туберкулез. Отдельно рассматривают малакоплакию – заболевание с неустановленной этиологией, при котором гранулематозный процесс в 8% случаев поражает мочеточник.
К факторам риска относят аномалии развития мочеточника: перегибы, искривления и перекручивание вдоль продольной оси, повышающие вероятность рецидивирующих инфекций мочевыводящих путей. Нейромышечная дисплазия характеризуется недоразвитием мышечного слоя, что вызывает постоянный застой мочи и опосредованно – уретерит. Функции мочеточника нарушаются при болезни Ормонда (фиброзном стенозирующем периуретерите). Сужение просвета, компрессия и ишемия приводят к неспецифическому уретериту, неадекватной уродинамике.
Патогенез
Основная функция мочеточника – транспортировка мочи из почек к пузырю, препятствие ее обратному забрасыванию в верхние мочевые пути, чему способствует строение стенки органа. Длина мочеотводящей трубки составляет 25-30 см, диаметр вариативен, есть физиологические сужения у места выхода из лоханки, на участке перекреста с подвздошными сосудами, в месте соединения с мочевым пузырем. В этих зонах чаще локализуется воспаление.
Воспалительный процесс в мочеточнике сопровождается нарушением сократительной способности (гипотонией), что провоцирует отек, клеточную инфильтрацию. Если на данном этапе не устранить провоцирующий фактор (камень, сгусток, компрессию), появляются грубые изменения тканей: изъязвления, кистозная дегенерация, десмопластическая реакция. Нормальная структура клеток нарушается, начинают преобладать фиброзные процессы, которые завершаются формированием стриктуры. При механических повреждениях острый уретерит провоцирует вторичная инфекция.
Определенную роль отводят уропатогенной микрофлоре, типичной для хронического пиелонефрита и цистита, которая активно размножается в застойной моче. В нормальных условиях от ее агрессивного воздействия слизистую оболочку защищает специальный слой (гликокаликс). При нарушении его целостности развивается воспаление. Сопутствующая ишемия усугубляет состояние. При урогенитальном шистосомозе паразит внедряется в стенку мочевого пузыря или мочеточника. Жизнедеятельность гельминта приводит к острой воспалительной реакции, плоскоклеточной метаплазии, гидроуретеру.
Классификация
Уретерит может быть первичным (на фоне травматизации) или вторичным, развивающимся при другой патологии. Выделяют односторонний и двухсторонний патологический процесс. Билатеральное поражение более характерно для туберкулеза и шистосомоза. Воспаление бывает острым, вызванным обструкцией камнем, опухолью или сгустком, либо хроническим, сопровождающим длительно существующий пиелонефрит, цистит. Гистологическая классификация основана на особенностях клеточных изменений:
- Кистозный уретерит. Визуализируются тонкостенные кисты с прозрачным содержимым на слизистой, выстланной нормальным уротелием. Иногда процесс настолько выражен, что кистозные поражения можно рассмотреть при уретероскопии.
- Фолликулярный уретерит. Из-за скопления лимфоцитов на слизистой оболочке образуется множество лимфоидных полипов, которые придают поверхности неоднородный вид (зернистость, грануляции).
- Гландулярный уретерит. Патологические изменения включают образование округлых полостей как при кистозной форме, но с апикальной (железистой) ориентацией.
- Метапластический уретерит. Характерно появление атипичных (призматических) клеток, продуцирующих муцин. Данная форма рассматривается как фактор риска развития карциномы, хотя убедительные доказательства зависимости отсутствуют.
- Гранулематозный уретерит. Выявляется вторичное поражение мочевого канала из-за распространения на него гранулематозного процесса при туберкулезе или амилоидозе.
Симптомы уретерита
Специфические клинические проявления отсутствуют, симптомы отражают провоцирующую патологию. Общие признаки включают болезненные ощущения в проекции мочеточника, частые позывы на мочевыделение. Если уретерит возникает при воспалении почки, изначально выявляется болевой синдром в области поясницы. При цистите первична дизурия, тяжесть внизу живота, затем появляются боли в паховой зоне на стороне поражения. Температура тела повышена, пациенты жалуются на слабость, присутствует цефалгия, миалгия.
При мочекаменной болезни выраженность болевых ощущений коррелирует со степенью нарушения мочеоттока. На самостоятельное отхождение конкремента указывает острая почечная боль с иррадиацией в пах, учащенные позывы на мочеиспускание. При полной блокировке мочеточника в течение нескольких часов присоединяется гидронефроз, гнойный пиелонефрит. О застрявшем конкременте свидетельствует выраженное повышение температуры, потрясающий озноб, проливной пот.
При травме мочеточника всегда есть связь с операцией, диагностической процедурой, урологической манипуляцией. Если повреждены не все слои органа, боль носит умеренный характер, локализуется в паху или животе. Типично появление мочи с кровью, частые позывы, мочевыделение малыми порциями. Выраженная болезненность при пальпации почки, гипертермия подозрительны на перевязку мочеточника, а появление опухолевидного образования – на урогематому вследствие пересечения канала.
Туберкулезный уретерит, поражение мочеточников при забрюшинном фиброзе и амилоидозе всегда вторичны, протекают бессимптомно до тех пор, пока не появится значимая обструкция, препятствующая нормальной уродинамике. Аналогично ведут себя уретеральные опухоли. Неблагополучие можно заподозрить по необъяснимому повышению температуры, гематурии, астении. Ночью имеет место усиленное потовыделение (гипергидроз).
Осложнения
Основное осложнение уретерита – формирование стриктуры, приводящей к постепенной гидронефротической трансформации почки. При относительно компенсированном сужении рецидивируют инфекции мочевыводящих путей. У 25-50% пациентов без лечения развивается острый гнойный пиелонефрит, который может спровоцировать карбункул почки, паранефрит, уросепсис. Из-за постоянного застоя мочи, размножения микробных патогенов и присутствия слущенного эпителия могут образовываться камни.
Наибольшей тяжестью отличается билатеральное поражение мочеточников. Постепенная облитерация органов способствует прогрессированию почечной недостаточности. Травмирование стенки канала, вклинивание конкремента при сопутствующем выраженном воспалительном процессе может закончиться некрозом всех слоев и образованием свищевого хода. Скопление урины в забрюшинной клетчатке формирует урогематому, а далее – мочевую флегмону. Неблагоприятными исходами, связанными с высокой летальностью, являются некроз жировой ткани, перитонит.
Диагностика
Гематурия и боль в поясничной области – наиболее распространенные признаки, по поводу которых проводят клинико-урологическую диагностику. Пациента с неясными жалобами на боли в нижних отделах живота и паховой области осматривает хирург. При устойчивых формах уретерита необходима консультация фтизиоуролога. УЗИ для оценки мочевого канала малоинформативно, но может применяться для выявления первичного патологического процесса в брюшной полости, почках, яичниках. Алгоритм обследования при уретерите включает:
- Лабораторную диагностику. В анализах мочи присутствуют эритроциты, лейкоциты, бактерии. Скопления солей свидетельствуют о нефролитиазе, дисметаболической нефропатии. При выраженном воспалении ОАК показывает ускоренную СОЭ, сдвиг лейкоцитарной формулы влево. Посев урины на флору позволяет определить возбудителя, чувствительность к антибактериальным препаратам. По показаниям назначают тесты на выявление туберкулезного инфицирования, шистосомоз. Уровень мочевины и креатинина крови оценивают для исключения хронической болезни почек.
- Инструментальную диагностику. Цистоуретероскопия подтверждает изменение внутреннего слоя уретерального канала: гиперемию уротелия, кисты, отек. Просматривается нарушение целостности стенки, язвенные поражения. О гипотонии мочеточника судят по интенсивности выбрасываемой в пузырь мочи. КТ и МРТ визуализируют аномалии строения канала, дают возможность установить его взаимоотношения с окружающими структурами. На томограммах хорошо различимы опухоли, стриктуры. Специфическое туберкулезное воспаление проявляется рваными утолщениями, дефектами заполнения, кальцификацией.
Дифференциальную диагностику проводят с инфильтративными формами уротелиального рака, которые имеют ряд схожих эндоскопических проявлений с уретеритом: поверхностное распространение, утолщение, отек. Во всех сомнительных случаях – при подозрении на туберкулез, амилоидоз или опухоль показана биопсия подозрительного участка с дальнейшим морфологическим исследованием. Оттоку мочи препятствуют камни, новообразования, полипы, которые обнаруживают с помощью одного из способов визуализации.
Лечение уретерита
План терапии зависит от типа воспаления, данных клинико-лабораторного исследования. Обращают внимание на результаты культуральных анализов. Препарат выбирают, учитывая чувствительность микрофлоры. Длительность курса вариативна, определяется индивидуально. Воспаление купируется или уменьшается после устранения поддерживающего фактора. Возможными вариантами лечения являются консервативная терапия, оперативное вмешательство с противомикробной терапией.
Консервативная терапия
При уретерите воспалительного генеза без отягчающих аспектов (опухоль, стриктура, конкремент) показан прием медикаментов. Препарат часто выбирают эмпирически. После получения результатов бакпосева возможна корректировка схемы лечения. При туберкулезе, шистосомозе требуется специализированная терапия. Пациентам рекомендуют усилить питьевой режим, исключить из питания экстрактивные бульоны, острые и соленые блюда. Недопустимы алкоголь, специи. План лечения включает следующие лекарственные средства:
- Противомикробные препараты и НПВС. Подавляют микробную флору, препятствуют дальнейшему распространению воспалительного процесса. После купирования острого уретерита и пиелонефрита рассматривают необходимость плановой операции для устранения состояний, предрасполагающих к рецидивирующим инфекциям. Схемы лечения включают фторхинолоны, цефалоспорины, аминогликозиды и др. НПВС усиливают действие антибиотиков, обладают жаропонижающим и обезболивающим действием.
- Спазмолитики и средства, улучшающие кровообращение. Спазмолитические препараты устраняют проявления дизурии, увеличивают диаметр мочеточника. Это способствует самостоятельному отхождению мелких конкрементов, песка. Под действием медикаментов происходит блокировка ионов кальция и ряда ферментов, что приводит к расслаблению мышц. Средства для улучшения кровообращения разрешают ишемию, улучшают микроциркуляцию, создают условия для оптимальной концентрации антибиотика на пораженном участке.
Оперативное лечение
Цель радикальной операции – устранение причины, поддерживающей уретерит. Паллиативное вмешательство рекомендовано при тяжелом состоянии больного. Разработаны двухэтапные подходы к лечению, при которых после восстановления уродинамики с помощью искусственных дренажей воспаление подавляют антибиотикотерапией. При нормализации клинико-лабораторных показателей переходят ко второму этапу. В последующем дренажи удаляют, восстанавливают самостоятельное мочеиспускание. Виды хирургических пособий при уретеритах:
- Нефростомия или стентирование. Производятся для нормализации оттока мочи. Одновременно назначают массивную антибактериальную, противовоспалительную терапию для купирования воспаления, выводят уретральный дренаж для предупреждения рефлюкса. Катетер типа стент проводят к почечной лоханке через мочеточник в обход блокирующего конкремента. Дополнительно применяют литолитические препараты. Если размеры камня не уменьшаются, решают вопрос о способе его устранения (литотрипсия, уретеролитотомия).
- Прочие операции. При локальном некрозе, свищевом ходе, стриктуре необходимо восстановить целостность и функциональность мочеточника. Для этого выполняют пластические операции с иссечением измененного участка и последующим анастомозированием отделов канала. Выбор модификации вмешательства зависит от локализации и протяженности патологического процесса.
Прогноз и профилактика
Прогноз уретерита при сопутствующем пиелонефрите, цистите после адекватной антибактериальной терапии хороший, происходит обратное развитие патологических изменений. При туберкулезе мочеполовой системы с вовлечением мочеточников исход более благоприятный в случае одностороннего поражения, отсутствия признаков ХПН. Стриктура уретры повышает риск рецидивирования инфекций, гидронефроза, хронической почечной недостаточности.
Профилактические мероприятия включают своевременное выявление и лечение заболеваний урогенитального тракта, превентивный прием антибиотиков и уросептиков до и после эндоскопических диагностических процедур, последующее наблюдение уролога с контролем лабораторных показателей. Пациенты с заболеваниями урогенитальной сферы подлежат диспансерному учету, подразумевающему сдачу анализов, прохождение УЗИ каждые 6-12 месяцев.
Источник
Одной из основных проблем урологии на сегодня являются инфекции мочевыделительной системы. Этим сводным термином именуют микробно-воспалительные поражения, затрагивающие как одну или обе почки, так и мочеточники, мочевой пузырь и уретру. Основными причинами этих инфекционных поражений становятся бактерии, попадающие в мочевую систему восходящим путем (из уретры вверх, что более типично для женщин) или гематогенным, лимфогенным путем. Проявления данных патологий крайне неприятны – возникает боль в животе или паху, жжение и дискомфорт при отделении мочи, общее недомогание, лихорадка. Что же стоит знать об инфекциях мочевого тракта?
Инфекции мочевыводящих путей
Многие специалисты считают воспалительные поражения мочевой системы единой проблемой, не разделяя их на отдельные локализации, например, цистит (поражение мочевого пузыря) или пиелонефрит (воспаление почек). Они именуют воспаление единым термином ИМП – или инфекция мочевыделительных путей, считая, что при ней, так или иначе, затрагивается не один орган, а вся система в целом.
ИМП – это одна из тех неприятных урологических проблем, с которыми многие люди (особенно женщины) сталкиваются хотя бы единожды в жизни, и, вероятно, никогда не забудут крайне неприятные, болезненные и дискомфортные ощущения. С проявлениями инфекции, локализованной преимущественно в области мочевого пузыря, и несколько реже – почки, в стационар или поликлинику обращаются миллионы пациентов в год. Понимание того, почему возникает мочевыделительная инфекция, может в значительной степени предотвратить боль и дискомфорт, которые могут ее сопровождать.
Роль почек и мочевого пузыря
Во-первых, для того, чтобы понять, как могут возникнуть проблемы с мочевыводящими путями, необходимо немного вспомнить анатомию мочевыделительной системы. Моча – это жидкие отходы организма, вырабатываемые в процессе мощной и непрерывной системы фильтрации в почках. Обе почки обильно кровоснабжаются, отфильтровывая из крови все отработанные продукты метаболизма, минералы и избыток воды. Из почек моча по мочеточникам поступает в мочевой пузырь. Там она хранится до тех пор, пока не будет выведена из организма через мочеиспускательный канал после позыва к мочеиспусканию при наполнении мочевого пузыря.
Что вызывает ИМП: роль бактерий
Если объяснить совсем просто, ИМП может возникнуть, когда бактерии попадают в мочеиспускательный канал, проникают в мочевой пузырь или поражают одну или обе почки. У каждого человека на планете есть значительное количество бактерий на коже промежности, окружающей прямую кишку и половые органы. Инфекции чаще бывают женщин в силу особенностей анатомии: в частности, у женщин уретра короче, чем у мужчин, а также лежит ближе к прямой кишке, что увеличивает вероятность попадания бактерий в мочевые пути и вызывает инфекцию. Половой акт привносит в область уретры еще больше бактерий, особенно если для предохранения используется диафрагма или спермицидная смазка.
Каковы симптомы ИМП: жжение, боль, недомогание
У большинства здоровых людей, которые потребляют достаточное количество жидкости, моча должна быть почти без запаха или, в некоторых случаях, иметь только небольшой запах аммиака. Иногда одним из ранних признаков надвигающейся ИМП является отчетливый необычный запах или мутный вид мочи. Резкий, неприятный или необычный запах может указывать на инфекцию мочевых путей или мочекаменную болезнь, особенно если он также сопровождается появлением мутности мочи, хлопьев или слизи. Эти признаки требуют немедленного обращения к врачу и проведения анализов. Если выявить симптомы максимально рано, есть больше шансов вылечить инфекцию, прежде чем возникнут более неприятные проявления.
Эти менее приятные симптомы ИМП могут включать боль в животе, чувство жжения при мочеиспускании или желание часто мочиться (императивные позывы), даже если отхождение мочи минимальное или вообще отсутствует. При отделении мочи возможна боль над лобком, особенно в конце опорожнения или ощущение сильного жжения, «битого стекла» в уретре. Пациент также может обнаружить, частичную утрату контроля над мочевым пузырем во время эпизода ИМП. Инфекции мочевыводящих путей, которые достигли почек, могут включать не только эти симптомы, но и часто сопровождаются болью в спине и лихорадкой.
Как распознать поражения мочевого пузыря или почек
При первых признаках симптомов ИМП важно как можно скорее обратиться к врачу. Особенно такая инфекция опасна будущих матерей, грозя инфицированием плода и осложнениями гестации. Чтобы диагностировать ИМП, врачу потребуется исследование образца мочи и забор крови. Моча будет исследована на наличие специфических бактерий или лейкоцитов, которые могут указывать на инфекцию. В анализе крови будут обнаружены маркеры воспалительной реакции.
В случае инфекции мочевого пузыря эти ИМП, как правило, легко лечатся курсом антибиотиков и усиленным потреблением жидкости. В более редком случае, когда бактерии достигают почки, ИМП иногда бывает сложнее лечить, пациенту может потребоваться более интенсивное лечение в стационаре. В более серьезных случаях инфекции мочевыводящих путей антибиотики могут потребоваться внутривенно, а затем проводится курс пероральных антибиотиков в течение нескольких дней или недель. Во всех случаях, продолжительность лечения будет в значительной степени зависеть от тяжести инфекции и типа микробов, локализации процесса. И всякий раз, когда врач назначает антибиотики, крайне важно осуществлять прием всех лекарств в точных дозировках, предписанных для того, чтобы инфекция не вернулась, и все бактерии были полностью уничтожены.
Как можно предотвратить ИМП?
Одним из наиболее эффективных способов предотвращения ИМП является соблюдение правил личной гигиены. К счастью, простые шаги, такие как мочеиспускание после половой близости, регулярное мытье области гениталий мягким мылом и теплой водой, а для женщин – использование туалетной бумаги с протиранием гениталий от лобка к анусу при посещении туалета могут помочь не допустить попадания бактерий в уретру. Стоит обсудить с врачом наиболее безопасные методы контрацепции, если ранее были эпизоды инфекции или признаки цистита.
Еще один доступный каждому, очень простой и эффективный совет для предотвращения ИМП – это достаточное потребление жидкости. Обеспечение того, чтобы в организме было необходимое количество жидкости на должном, физиологическом уровне, является ключом к поддержанию здоровья, в том числе и урологического. Помимо прочего, человек никогда не должен «задерживать» свою мочу слишком долго, из-за чего мочевой пузырь перерастягивается, но и спешить с мочеиспусканием, принудительно посещая туалет каждый час – не стоит. Обязательно нужно помочиться, как только почувствовался позыв, плюс, важно прилагать сознательные усилия, чтобы полностью опорожнить мочевой пузырь каждый раз, когда человек мочится. Не должно оставаться ощущения, что в пузыре осталась моча. Оба действия могут увеличить шансы на удаление микробов, вызывающих ИМП, из тела, тем самым снижая риск развития инфекции.
Пройдите тестПодозрение на наличие заболевания почекОпределить – страдают ли ваши органы выделения или нужна ли им помощь врача, поможет наш тест.
Использованы фотоматериалы Shutterstock
Источник
