Воспаление мозга при неврозе


За последние 100 лет количество неврозов увеличилось в десятки тысяч раз, и причиной тому стали технический прогресс, изменение жизненных обстоятельств у людей. Цивилизация и прекрасна, и опасна одновременно, особенно для жителей крупных городов. Даже психотерапевты называют патологию болезнью цивилизации.
Головная боль при неврозе – один из основных симптомов, и бороться с ним необходимо по двум причинам: постоянная цефалгия ухудшает состояние организма и не дает пациенту избавиться от основного провокатора, только усиливая раздражительность.
Невроз – это функциональное психическое заболевание длительного течения, которое можно обратить вспять при комплексном подходе. Неврастения – одна из разновидностей патологии, которая может проявиться у людей под действием стресса или астенического синдрома.
Причины головных болей при отклонении
Появление головной боли при неврозе обусловлено несколькими факторами, главный из которых – психологическая травма острая или постоянная. Развивается заболевание при конфликтах, стрессе, переутомлении. Чем восприимчивее личность пациента, тем выше риски заболевать.
Головные боли при развитии невроза формируются из-за нарушений работе ЦНС и ВНС, которые могут быть связаны с сосудистыми и мышечными спазмами. Разделяют их на несколько видов:
- нервно-мышечные;
- без существенных изменений;
- нервно-сосудистые.

Однако это не значит, при одной форме невроза не могут появляться разные виды болей. Но для всех них характерны общие симптомы:
- сдавливание, которое не снимается таблетками;
- ощущение тяжести;
- пульсация в висках;
- постоянные боли, которые рецидивируют каждый день или по мере возникновения травмирующих факторов.
Головная боль при неврозе нередко появляется и у детей. Связано это может быть как с психическими, так и с физическими травмами, заболеваниями. Иногда неврозы у малышей возникают из-за повышенной нагрузки, которую дают им родители.
Важно! Выявить боль у ребенка до 4-5 лет очень сложно, а диагностика невроза затрудняется неумением малыша обозначить болезненные симптомы.

Если ребенок жалуется на неприятные ощущения в голове, его необходимо сразу же отвести к доктору для дифференциальной диагностики.
Механизм развития неврастении
Неврастенический синдром – частая форма невроза – развивается под действием постоянного стресса, нервного напряжения, эмоциональных и психологических нагрузок.
Нервная система человека требует отдыха, работает на износ, из-за чего появляется невроз, а вместе с ним и головная боль. Если лечение не начинают, то болезнь прогрессирует.
Этот процесс делится на несколько этапов, каждый из которых дополняется новыми симптомами, причиняющими дискомфорт. Боль сохраняется на всех этапах болезни.

Гиперстеническая стадия
Первая стадия неврастенического синдрома протекает с заметной раздражительностью. У пациента ухудшается внимание, пропадает концентрация, мыслительный процесс не может удержаться на одной точки. Это приводит к тому, что человек постоянно берется то за одно дело, то за другое.
Важно! Сон человека с развивающимся неврозом становится поверхностным, после пробуждения он чувствует усталость. Во время отдыха постоянно просыпается или не может уснуть. Головная боли при неврозе становится постоянным спутником.
Чаще всего болезненные ощущения возникают вместе с тяжестью сразу же после сна, но на первой стадии неврастении могут пройти без использования таблеток. Головная боль при этой форме невроза может быть очень сильной, возникающей даже от небольшого прикосновения или движения.

Бороться с нарушением нужно, устраняя действие стресса, на первой стадии этого достаточно для подавления большинства неприятных симптомов. Очень важно не допустить развития, обеспечить человеку полноценный отдых, чтобы нервная система могла расслабиться. Чтобы терапия была эффективной, пациент должен признать наличие проблемы.

Для лечения на стадии гиперстенического синдрома можно использовать санаторные методы, физиотерапию. Хорошо влияет на пациента спокойная обстановка – лес, озера и гладкие реки без бурных вод.
Помогает ароматерапия, расслабляющий массаж и водные процедуры. Из физических нагрузок врачи рекомендуют выбирать йогу, но не экстремальные виды спорта. Также с пациентом должен работать психотерапевт. В случаях, если стандартные методы остаются неэффективными, используют гипноз.

Одной из причин острых головных болей при неврозе на этой стадии может быть высокое давление. Возникает она из-за постоянных нарушений сна и тревожности, а также чрезмерного уровня раздражительности.
Как только пациент избавляется он заболевания, гипертензия проходит. Однако важно сделать это быстро, чтобы гипертония не стала хронической. Боли при гипертонии расположены в области затылка, появляются приступами, проходят внезапно.

Обычные обезболивающие средства на такой симптом не действуют, нужно принимать препараты, понижающие давление. Если игнорировать возникшие признаки, может случиться инфаркт или инсульт.
Раздражительная слабость
Психическое истощение развивается быстро, и если пациент не начинает лечение на первом этапе, то обязательно наступает второй, сопровождающийся раздражительной слабостью и другими симптомами:
- появляются острые приступы гнева, человек теряет контроль над собой;
- раздражительность приобретает физические формы – пациент начинает кидать вещи и ломать предметы;
- после приступов раздражительности наступает отягощающая слабость и безразличие, апатия;
- головные боли при неврозе этой формы становятся частыми, возникают в основном после сна или дневного отдыха;
- у пациентов резко снижается аппетит, у некоторых возникает анорексия, что также приводит к дискомфорту со стороны головы.
Ощущения могут провоцировать любые внешние раздражители – от громких звуков до яркого света.
На этом этапе избавиться от психического нарушения собственными силами уже не выйдет – необходимо вмешательство психотерапевта или психиатра. Нередко назначают антидепрессанты и транквилизаторы для предотвращения прогресса болезни. Если вовремя начать терапию препаратами и психоанализ, то все симптомы исчезнут.

Гипостеническая стадия
Третья стадия сопровождается усилением симптомов невроза, в том числе головной боли:
- апатия становится постоянной, что сказывается на жизненной позиции и активности;
- настроение у пациента плохое, либо полностью отсутствует, развивается тоска;
- люди на 3 стадии неврастении страдают от повышенной плаксивости и обидчивости;
- иногда развивается ипохондрический синдром – пациент находит у себя симптомы различных заболеваний, которых на самом деле нет;
- из-за утраты интереса к окружающему миру у человека возникает тяга к зацикливанию на собственных проблемах, комплексах;
- головная боль при неврозе становится постоянной, либо приступообразной, но очень острой.

Для лечения обязательно используют успокоительные препараты, иногда требуются антидепрессанты, седативные средства и транквилизаторы, но назначением их должен заниматься психотерапевт. При обострениях иногда требуется стационарная терапия.
Вегето-сосудистая дистония
ВСД, или вегето-сосудистая дистония, – одно из проявлений хронического невроза, которая возникает в ответ на длительный стресс. Головная боль при неврозе этой формы протекает в результате понижения артериального давления, но бывают случаи, когда при ВСД АД повышается. Если устранить причину нарушения, то головные боли проходят.

Фобии и паника
Отдельно следует выделить такой тип неврозов, как фобии и панические атаки. Они могут возникать вне зависимости от стадии неврастении. Головные боли при неврозах, связанных с фобиями, нередко бывают выдуманными, но настолько реалистичными, что человек уверен в их существовании. Нередко пациенты связывают боль с неизлечимой болезнью, например, опухолью мозга.
В отличие от депрессий, неврозы не приводят к тяжелым последствиям, не вызывают разрушение надежд на будущее. Их симптомы легко проходят, как только человек избавляется от причины неврастении.

Методы лечения болей
Для коррекции головных болей при неврозах можно использовать лекарства разных групп:
- Успокаивающие препараты. Помогают от раздражительности и напряжения. Используют легкие растительные средства по назначению доктора: настойку валерианы или пустырника, «Ново-Пассит».
- Спазмолитики. Помогают избавиться от острой головной боли при неврозе: «Спазмолгон», «Дротаверин», «Новиган». Действуют на спазмы сосудов и мышц.
- Витамины. Под действием хронического стресса человек страдает от истощения. Избавиться от него помогут комплексы с увеличенной дозировкой витамина С, железа, магния.
- Средства для устранения тревожности. Эти лекарства улучшают сон, активируют мозговую деятельность: «Глицин», «Пантогам», «Глицисед».

Некоторые пациенты успешно используют препараты из группы НПВС – они хорошо снимают острые приступы.
Фитотерапия
Для борьбы с головными болями при неврозе хорошо подходят травы и лекарственные растения:
- валериана, перечная мята и узколистная кипрея помогают избавиться от боли, принимают их в виде трав и настоев;
- женьшень, эхинацея и лимонник тонизируют, улучшают работу мозга и настроение;
- хорошо снимает напряжение и тяжесть в голове масло белены, растертое с нашатырным спитом и нанесенная на область висков.
Хорошо действуют эфирные масла перечной мяты, лаванды, лимона. Но перед использованием этих концентрированных веществ при головной боли от невроза необходимо получить консультацию доктора.
Совет! Если болит голова, при неврозе также используют компрессы из глины с добавлением отваров лекарственных трав, либо смешивают их с настойкой прополиса.

Психотерапия – ключевой метод лечения неврозов и головных болей, которые они вызывают. Обычно врачи используют подходы когнитивно-поведенческой, позитивной терапии. Лечение занимает не менее 6 месяцев. Также пациенту нужно установить режим сна, работы и отдыха, чаще бывать на свежем воздухе и повысить уровень физической активности.
Головная боль при неврозе лучше всего устраняется регулярными походами к психотерапевту и работой над собой, собственным самочувствием и состоянием. Если пациент не может избавиться от неприятных ощущений релаксацией или другими методами, он может попросить у врача список эффективных препаратов для устранения болезненных ощущений.
Источник

До недавнего времени вопрос о том, поражает ли вирус SARS-CoV-2 структуры нервной системы, оставался открытым. С момента начала пандемии COVID-19 у заболевших отмечались отдельные неврологические симптомы, а с начала апреля в зарубежных источниках начали появляться отчеты о первых подтвержденных случаях поражения центральной нервной системы и периферических нервов. В данном материале мы приводим описания этих случаев. Отдельная благодарность за помощь в переводе описаний клинических случаев — Артуру Арсеньеву.
Некоторые специалисты предполагают, что SARS-CoV-2 не только воздействует на респираторный тракт, но и проникает в центральную нервную систему, вызывая неврологические расстройства. Механизмы возможного вовлечения центральной нервной системы различны, и авторы выделяют три наиболее вероятных варианта.
Во-первых, не исключается, что развитие дыхательной недостаточности, сопровождающей новую коронавирусную инфекцию, связано с вовлечением в патологический процесс не только нижних дыхательных путей, но и дыхательного центра в стволе головного мозга. Эпидемиологические исследования показывают, что при развитии коронавирусной инфекции среднее время от появления первых симптомов до развития дыхательной недостаточности составляет 5 дней. За это время вирус может проникнуть через гематоэнцефалический барьер через кровь или транссинаптическим путем и воздействовать на нейроны ствола головного мозга, нарушив тем самым работу дыхательного центра.
Во-вторых, нейроинвазивный потенциал COVID-19 исследуется на примере близких к нему по строению коронавирусов. SARS-CoV-1 обнаруживался в головном мозге пациентов и экспериментальных животных — значит, не исключено, что проникновение в ЦНС возможно и для SARS-CoV-2. Для инвазии в клетки COVID-19 использует ангиотензинпревращающий фермент 2 типа (АПФ2) в качестве рецептора, который обнаруживается на поверхности нейронов и глиальных клеток в головном мозге. Взаимодействие коронавируса с этими рецепторами может приводить к прямому повреждению нейронов без развития воспаления. Аналогичная картина была продемонстрирована в серии клинических случаев заражения SARS-CoV-1.
Рассматриваются и другие механизмы поражения нервной системы при новой коронавирусной инфекции. Особое внимание уделяется иммунным механизмам, не исключается вероятность аутоиммунных воздействий. Развитие цитокинового шторма при коронавирусной инфекции повышает проницаемость гематоэнцефалического барьера, делая возможным бесконтрольное проникновение вирусов, бактерий, иммунных клеток, токсичных метаболитов и воспалительных агентов в структуры ЦНС. Воздействие этих факторов на ткань головного мозга и его оболочки может привести к развитию неврологических симптомов без непосредственного проникновения SARS-CoV2, однако данные состояния все равно можно считать ассоциированными с этой инфекцией.
Источники:
- The neuroinvasive potential of SARS-CoV2 may play a role in the respiratory failure of COVID-19 patients
- Evidence of the COVID-19 Virus Targeting the CNS: Tissue Distribution, Host–Virus Interaction, and Proposed Neurotropic Mechanisms
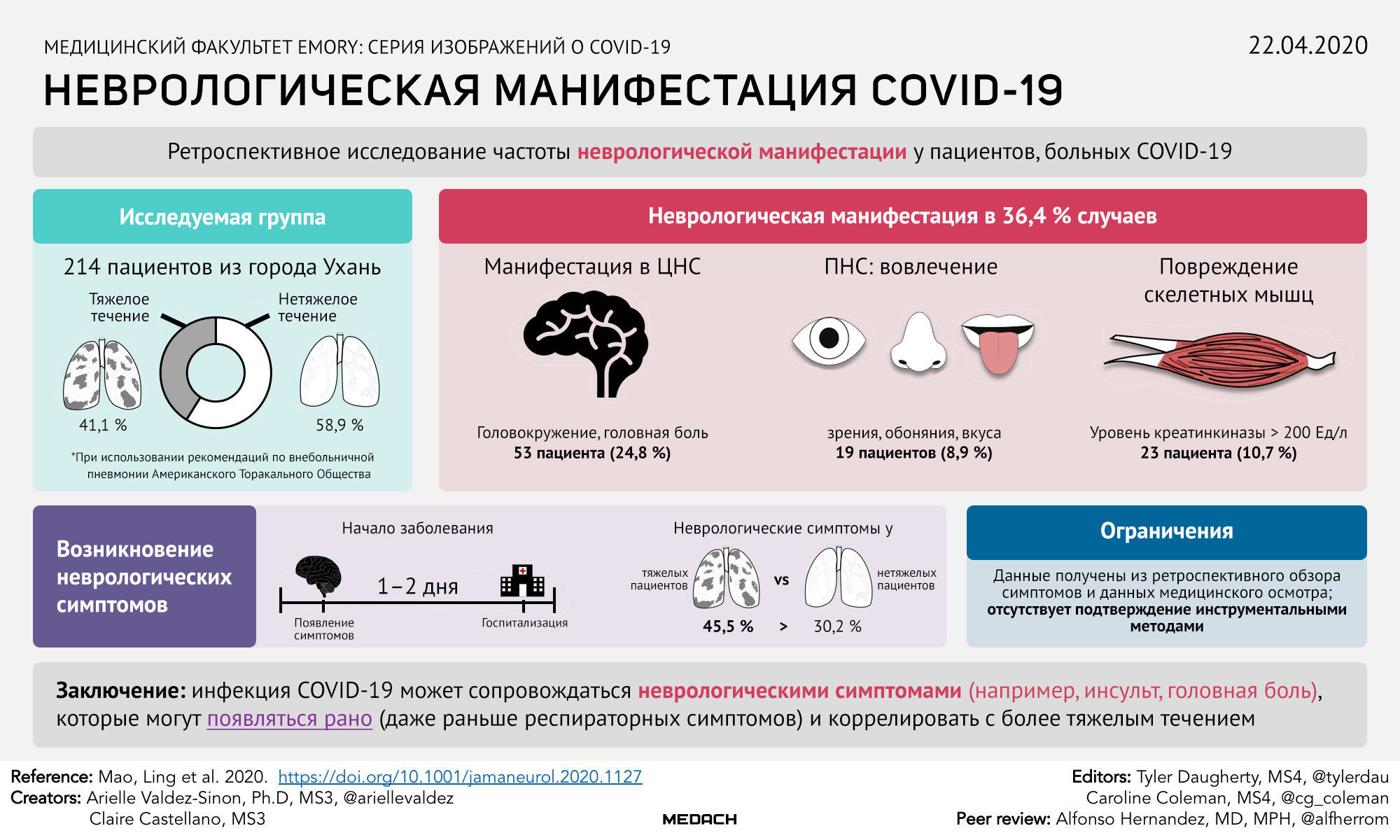
В актуальных исследованиях показано, что около 8 % пациентов с подтвержденной инфекцией COVID-19 жаловались на головную боль, 1 % — на тошноту и рвоту. Исследование 214 пациентов подтверждает, что 88 % больных в тяжелом состоянии (78 из 88 в исследуемой группе) демонстрируют такие неврологические симптомы, как острые цереброваскулярные состояния и нарушения сознания. По данным этого же исследования, у некоторых пациентов характерные симптомы коронавирусной инфекции появляются лишь спустя некоторое время после развития первых неврологических проявлений. По данным патологоанатомических исследований, у пациентов, умерших от последствий инфекции COVID-19, были выявлены признаки отека мозга.
Таким образом, специалисты сферы здравоохранения, работающие с COVID-19, должны быть насторожены в отношении возможного нейроинвазивного потенциала вируса. Далее будет описано несколько случаев поражения нервной системы у больных с COVID-19.
Источники:
- The neuroinvasive potential of SARS‐CoV2 may play a role in the respiratory failure of COVID‐19 patients
- Nervous system involvement after infection with COVID-19 and other coronaviruses
31 марта в журнале Radiology был описан случай COVID-19-ассоциированной острой некротизирующей геморрагической энцефалопатии. Данное состояние встречается редко и может быть ассоциировано с вирусными инфекциями, однако его связь с COVID-19 была установлена впервые. Первой пациенткой, демонстрирующей развитие энцефалопатии, стала женщина около шестидесяти лет с жалобами на кашель, лихорадку и помутнение сознания в течение трех дней. Диагноз новой коронавирусной инфекции был подтвержден методом ПЦР при исследовании мазка из полости носа. В цереброспинальной жидкости не было обнаружено ни бактериального роста, ни наличия вирусов простого герпеса 1 и 2 типов, вируса ветряной оспы и возбудителя лихорадки Западного Нила. Провести исследование цереброспинальной жидкости на предмет наличия SARS-CoV-2 не удалось. Компьютерная томография головы без введения контраста показала наличие симметричных участков просветления в медиальных отделах таламуса, а также нормальные данные ангиографии и венографии. На МРТ головного мозга были заметны участки усиления сигнала в таламусе, медиальных отделах височных долей и субинсулярных областях, свидетельствующие о геморрагии.
.

Рисунок 1
А. Изображение КТ головы без контраста показывает симметричные участки гипоаттенуации в медиальном таламусе (стрелки). В. Аксиальная венограмма демонстрирует нормальную проходимость венозной сосудистой сети, включая внутренние церебральные вены (стрелки). С. Ангиограмма в корональной плоскости показывает нормальное расположение базилярных артерий и проксимальных участков задних церебральных артерий.
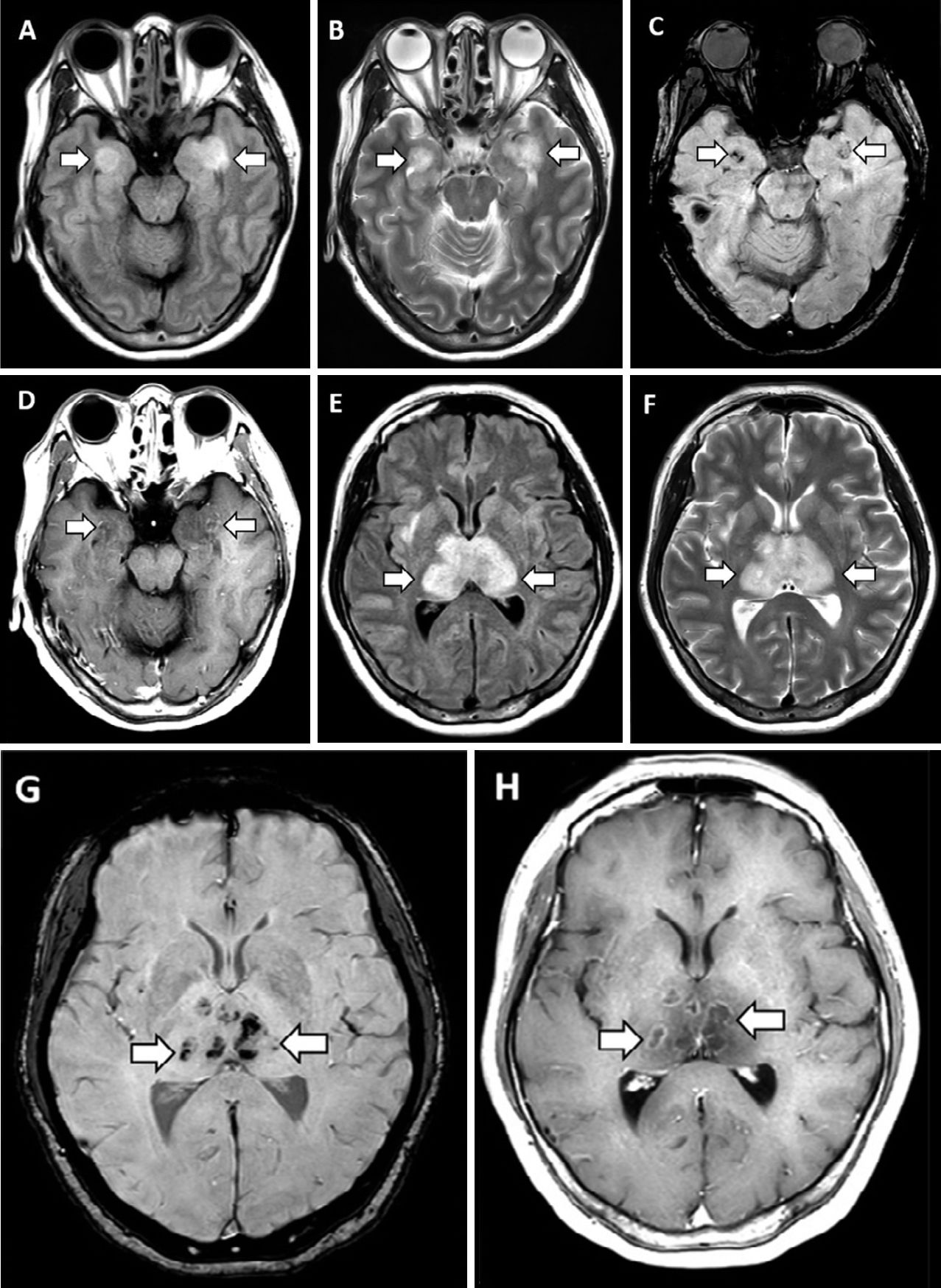
Рисунок 2
МРТ демонстрирует гиперинтенсивный сигнал в режиме T2-FLAIR в медиальных участках височных долей и в таламусе (А, В, E, F) с признаками кровоизлияния, проявляющимися снижением интенсивности сигнала на изображениях, взвешенных по магнитной восприимчивости (C, G), и усилением контуров на постконтрастных изображениях (D, H).
Полученные данные инструментальных исследований свидетельствуют о наличии острой некротизирующей энцефалопатии. Это редкое осложнение вирусных инфекций связано с развитием цитокинового шторма, который приводит к нарушению целостности гематоэнцефалического барьера. При этом не наблюдается инвазии вируса в головной мозг или демиелинизации. Данное состояние чаще описывают в педиатрической практике, но не исключено его развитие и у взрослых.
Источники:
- COVID-19–associated Acute Hemorrhagic Necrotizing Encephalopathy: CT and MRI Features
Позже в International Journal of Infectious Diseases был описан первый случай менингита и энцефалита, ассоциированных с COVID-19. Пациент 24 лет в конце февраля обратился к врачу с жалобами на слабость, головную боль и лихорадку. Врач предположил развитие гриппа и назначил ланинамивир и антипиретики. На пятый день заболевания пациент обратился в другую клинику в связи с ухудшением состояния, прошел рентгеновское исследование грудной клетки и анализ крови на наличие коронавирусной инфекции, анализ крови оказался отрицательным. На девятый день заболевания мужчина был найден в собственном доме в бессознательном состоянии, лежащим в собственных рвотных массах. По пути в стационар у пациента развились генерализованные судороги, продолжавшиеся одну минуту. Была заметна отечность в области шеи. По прибытию в стационар нарушение сознания пациента было оценено в 6 баллов по шкале комы Глазго (E4 V1 M1) с гемодинамической стабильностью. Анализ крови показал нейтрофильный лейкоцитоз с лимфопенией, высокий уровень С-реактивного белка. В бесцветной, прозрачной цереброспинальной жидкости были обнаружены мононуклеары и полиморфонуклеарные клетки, а методом ПЦР было выявлено наличие РНК SARS-CoV-2, анализ мазка из носоглотки при этом был отрицательным. В сыворотке крови не были обнаружены антитела типа IgM против вируса простого герпеса 1 типа и вируса ветряной оспы. Системная КТ не выявила отека мозга. КТ органов грудной клетки показала участки «матового стекла» в правой верхней доле и в обеих нижних долях. МРТ головного мозга показала гиперинтенсивные участки по стенке правого бокового желудочка и изменения сигнала в правой медиальной височной доле и гиппокампе, что предполагает возможность развития COVID-19-ассоциированного менингита и энцефалита.
.
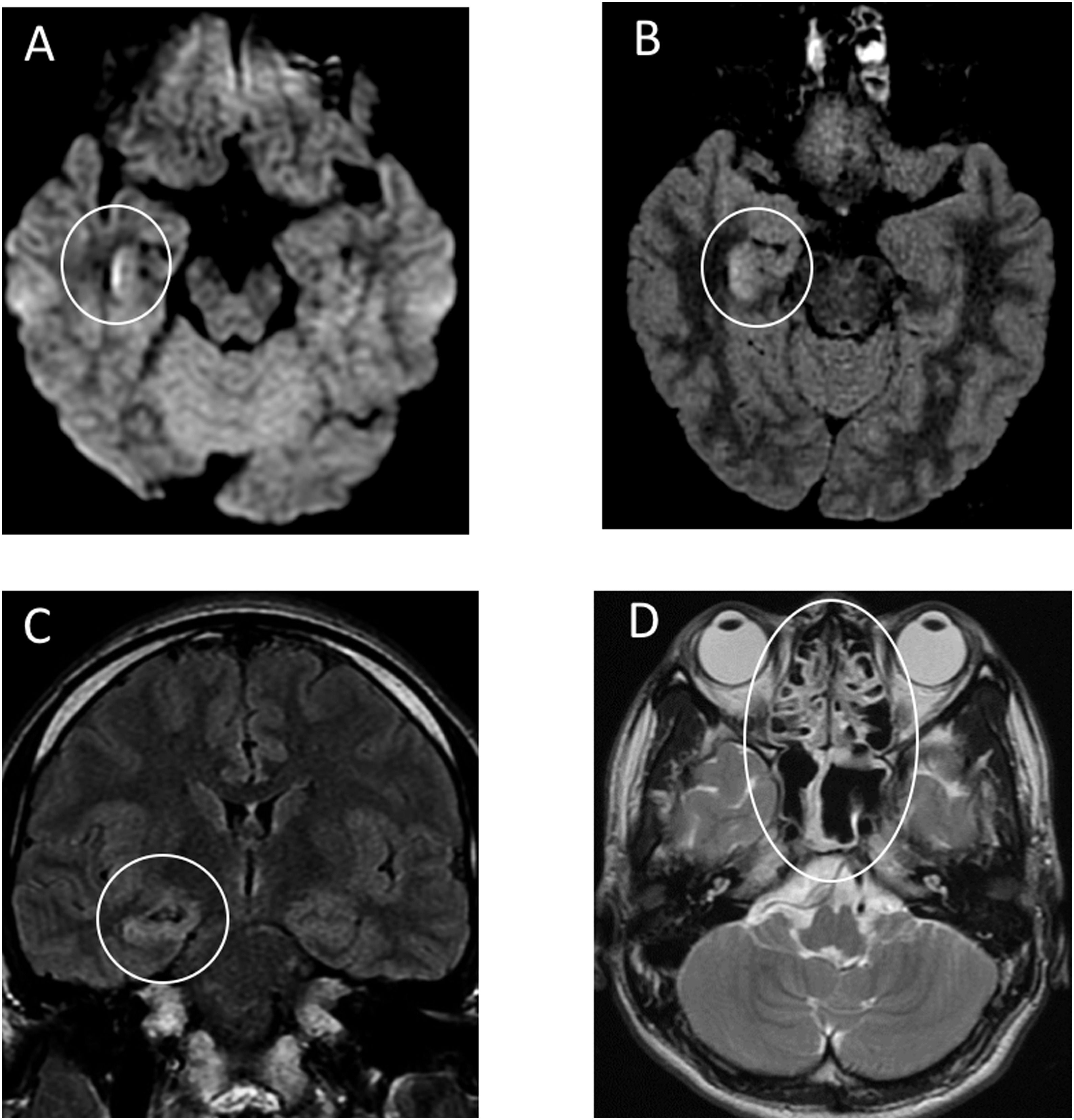
Рисунок 3 | МРТ головного мозга, проведенная спустя 20 часов после поступления пациента в стационар
А. Диффузионно-взвешенные изображения демонстрируют гиперинтенсивность по стенке нижнего рога правого бокового желудочка. В, С. Изображения в режиме FLAIR показывают изменения гиперинтенсивного сигнала в правой височной доле и гиппокампе с легкой гиппокампальной атрофией. Эти находки указывают на правый боковой вентрикулит и энцефалит в основном в правом мезиальном отделе височной доли и в гиппокампе. D. Т2-взвешенные изображения показывают пан-параназальный синусит.
В связи с обнаружением COVID-19 в цереброспинальной жидкости в данном случае можно говорить как о повышении проницаемости гематоэнцефалического барьера, так и о нейроинвазивном потенциале возбудителя коронавирусной инфекции.
Источники:
- A first case of meningitis/encephalitis associated with SARS-Coronavirus-2
Одним из характерных клинических симптомов новой коронавирусной инфекции является аносмия, иногда — в сочетании с гипогевзией. Причиной развития аносмии в случае вирусной инфекции принято считать застойные явления в слизистой оболочке полости носа, ведущие к обструкции носовых ходов и временной потере чувствительности. Однако у некоторых пациентов аносмия становится перманентной, что может быть связано с необратимым вирусным повреждением нейронов. Важно отметить, что АПФ2 — рецепторы, необходимые для инвазии SARS-CoV-2, — экспрессируются в обонятельном эпителии.
Особенности строения обонятельных областей исследуют методом МРТ. Основные находки на МРТ при аносмии, вторичной по отношению к инфекциям верхних дыхательных путей, — это снижение уровня сигнала, что говорит об уменьшении плотности нейронов, которая коррелирует с обонятельной функцией.
13 апреля в журнале Academic Radiology был представлен случай изолированной аносмии у пациента с новой коронавирусной инфекцией, подтвержденной методом ПЦР. Сообщается, что на МРТ обонятельных областей данного пациента интенсивность сигнала была нормальной, отсутствовали признаки застоя. Это говорит об отсутствии анатомических изменений, которые мог бы вызывать вирус SARS-CoV-2, а значит, нарушения обоняния обусловлены скорее функциональными изменениями, связанными с действием вируса.
.
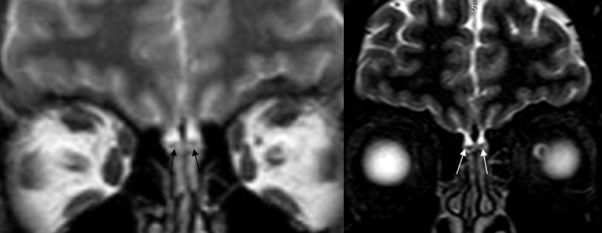
Рисунок 4
Нативные Т2-взвешенные изображения в коронарной плоскости МРТ 27-летнего мужчины с изолированной внезапно начавшейся аносмией и положительным ПЦР-исследованием на SARS-CoV-2 в острой фазе заболевания демонстрируют нормальные уровень и интенсивность сигнала от обонятельных луковиц без признаков заложенности носа (стрелки).
Для получения более подробных данных об этих изменениях авторами было предложено проводить комбинированные исследования, например, сочетание однофотонной эмиссионной компьютерной томографии с МРТ.
Источники:
- Olfactory Bulb Magnetic Resonance Imaging in SARS-CoV-2-Induced Anosmia: The First Report
1 апреля в журнале Lancet был описан первый случай синдрома Гийена-Барре, ассоциированного с COVID-19. В конце февраля 61-летняя женщина обратилась к врачу с жалобами на остро возникшую слабость в обеих ногах. Она вернулась из Уханя в конце января, но отрицала развитие у нее таких симптомов, как лихорадка, кашель, боль в груди и диарея. Функциональные показатели работы ее дыхательной системы были в норме, аускультация легких не выявила признаков патологии. Неврологическое исследование показало симметричную слабость (4/5 по шкале оценки мышечной силы MRC) и арефлексию в нижних конечностях. Симптомы прогрессировали: через три дня сила мышц составляла 4/5 для рук и 3/5 для ног. В дистальных отделах конечностей начала снижаться чувствительность к прикосновениям и уколам иглой. Исследование цереброспинальной жидкости на четвертый день после обращения показало нормальное количество клеточных элементов и высокий уровень белка. Проведенная на пятый день ЭНМГ показала задержку проводимости в дистальных отделах верхних и нижних конечностей и отсутствие F-волн, что свидетельствовало о наличии демиелинизирующей нейропатии. Женщине был поставлен диагноз: синдром Гийена-Барре.
На восьмой день у пациентки развились сухой кашель и лихорадка. КТ органов грудной клетки показала участки «матового стекла» в обоих легких. В мазках слизи из полости носа методом ПЦР была обнаружена РНК SARS-CoV-2. После проведенного курса лечения лопинавиром и ритонавиром состояние пациентки улучшилось. На 30 день с момента обращения восстановилась нормальная мышечная сила в руках и ногах, появились сухожильные рефлексы. У родственников, контактировавших с больной новой коронавирусной инфекцией, неврологических симптомов отмечено не было.
Авторы предполагают, что за развитие синдрома Гийена-Барре у данной пациентки ответственен именно COVID-19. Это вносит в перечень возможных механизмов поражений нервной системы еще один — аутоиммунные воздействия при инфицировании новым коронавирусом.
Таким образом, на данный момент в литературе уже были представлены случаи поражения структур нервной системы при инфицировании COVID-19 по трем основным механизмам: цитокиновый шторм, прямое повреждающее действие и аутоиммунное воздействие. Публикации новых клинических случаев позволят пролить свет на особенности этих механизмов. Уже сейчас становится ясно, что каждый специалист, работающий с COVID-19, должен быть насторожен в отношении возможного развития неврологических симптомов и вовремя их диагностировать.
Источники:
- Guillain-Barré syndrome associated with SARS-CoV-2 infection: causality or coincidence?
Развитие эпилепсии в этом случае не совсем верно считать ассоциированным с COVID-19 — пациентка имела постэнцефалитическую эпилепсию после другого вирусного заболевания и успешно контролировала возникновение эпилептических припадков в течение двух лет. Однако изменение течения заболевания после инфицирования коронавирусом заставляет задуматься о возможном влиянии новой вирусной инфекции на течение контролируемой эпилепсии.
78-летняя женщина поступила в отделение неотложной помощи с продолжающимися миоклоническими судорогами правой половины лица и тела. В анамнезе — артериальная гипертензия и постэнцефалитическая эпилепсия. В возрасте 76 лет женщина перенесла герпесвирусный энцефалит, который манифестировал с повторяющихся оральных автоматизмов и афазии в течение 6 часов. На ЭЭГ наблюдались перемежающиеся эпилептиформные разряды над левой височной долей, формирующие бессудорожный эпилептический статус. Эпистатус был успешно купирован, после чего сохранялась слабо выраженная афазия и небольшая слабость конечностей. С целью профилактики приступов пациентка принимала вальпроевую кислоту и леветирацетам, ввиду чего эпилептические приступы не проявляли себя в течение двух лет.
Утром 12 марта 2020 года у пациентки развился фокальный эпилептический статус без продромальных симптомов. Температура на момент госпитализации составляла 36,1 °C. Неврологический осмотр выявил легкую афазию, паралич правой половины лица, пронацию правой руки и спастическое отведение правой ноги. Пациентка демонстрировала продолжающиеся миоклонические судороги век правого глаза и верхней губы в течение двух часов. Терапия проводилась при помощи вальпроевой кислоты и мидазолама внутривенно. На ЭЭГ фиксировалась нерегулярная, высокоамплитудная дельта-активность, в основном локализованная в лобно-центрально-височной области слева.
.
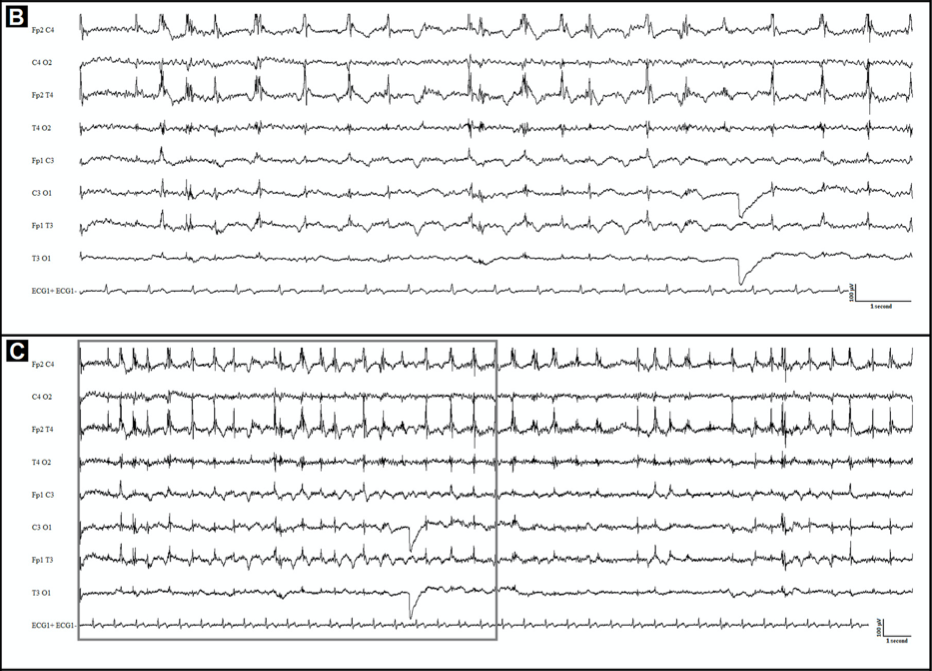
Рисунок 5
15 секунд (В) и 30 секунд (С) иктальной ЭЭГ (исследование проведено во время приступа). Отмечаются полуритмичные нерегулярные высокоамплитудные дельта-волны, в основном локализованные над левыми лобно-центрально-височными участками, сочетающиеся с ритмичными артефактами от мышечных сокращений, более заметными в правой лобно-височной проекции.
Противоэпилептическая терапия привела к регрессу эпистатуса. КТ головного мозга не выявила острой патологии, на МРТ головного мозга описывались очаги глиоза и атрофии височной и теменной долей слева, отсутствие новых патологических изменений и накоплений контрастного вещества. Рентген грудной клетки — без особенностей. Из лабораторных данных обращают на себя внимание лимфоцитопения и тромбоцитопения.
.
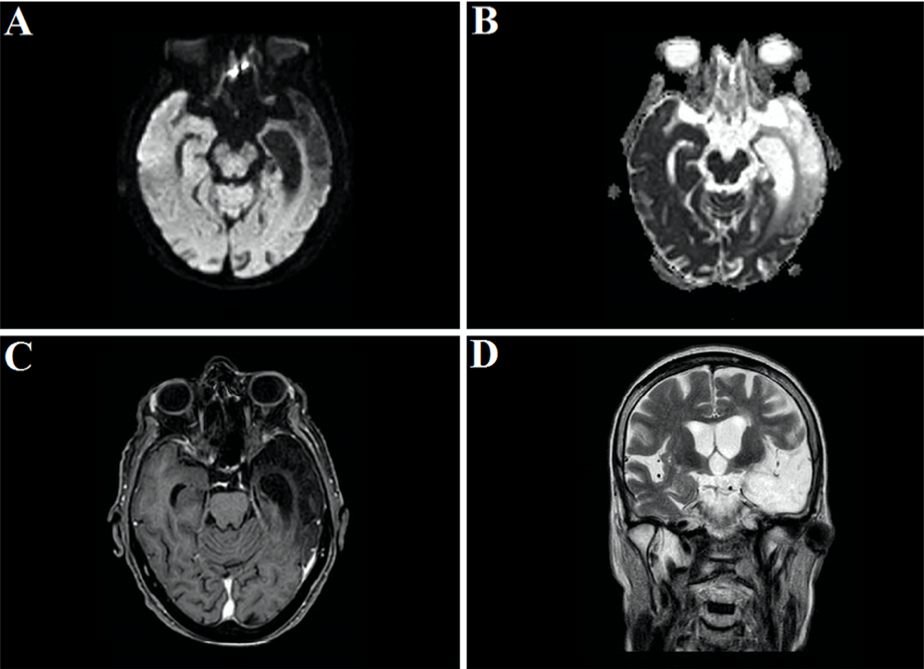
Рисунок 6
А. Аксиальные диффузионно-взвешенные изображения МРТ. В. Аксиальные изображения с измеряемым коэффициентом диффузии. С. Аксиальные Т1-взвешенные изображения после введения гадолиния. D. Т2-взвешенные изображения в коронарной плоскости. Изображения МРТ демонстрируют распространенный глиоз и атрофию, вовлекающую левую височно-теменную долю, и отсутствие новых повреждений ткани мозга.
12 часов спустя у пациентки развилась лихорадка без типичных для коронавирусной инфекции респираторных проявлений. Сатурация была в норме. Анализ крови демонстрировал дальнейшее снижение уровней лейкоцитов и тромбоцитов. C-реактивный белок находился на уровне 29,7 мг/л, прокальцитонин — 0,07 нг/мл. Начатая антибактериальная терапия не оказала влияния на лихорадку. Исследования крови и мочи не выявили наличия бактерий, грибов или нейротропных вирусов.
Из эпидемиологического анамнеза стало известно, что на предыдущей неделе пациентка виделась со своим сыном, который контактировал с людьми, позитивными по COVID-19, и до этого находился на превентивной изоляции. ПЦР мазков из носо- и ротоглотки выявила у женщины наличие COVID-19. Пациентка была переведена в инфекционное отделение, получала терапию по схеме лопинавир-ритонавир + гидроксихлорохин с положительным эффектом. Дальнейшие исследования легких не выявили интерстициальной пневмонии. Пациентка не получала оксигенотерапию, судорожные приступы не рецидивировали. 28 марта была выписана после двух отрицательных ПЦР мазков при отсутствии лихорадки.
В данном случае коронавирус, возможно, стал триггером к активации эпилептической активности у пациентки, перенесшей ранее постэнцефалитическую эпилепсию. Нужно отметить, что инвазию вируса в ЦНС установить не удалось, так как не были проведены спинномозговая пункция и ПЦР цереброспинальной жидкости. Пока что можно предполагать, что коронавирусная инфекция может являться тем триггером, который в отсутствие других симптомов может приводить к рецидивам некоторых заболеваний ЦНС.
Источники:
- Focal status epilepticus as unique clinical feature of COVID-19: A case report
Подводя итог, приводим инфографику с наглядным изображением частоты распространения основных неврологических симптомов, которые отмечались у пациентов с COVID-19 по всему миру.
.
Источники:
- Neurologic Manifestations of Hospitalized Patients With Coronavirus Disease 2019 in Wuhan, China
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
