Воспаление на лице опухоль

Заболевания, сопровождающиеся симптомом – отеком разных зон лица.
Отек лица чаще связан с накоплением жидкости в тканях. Это симптом множества заболеваний.
Отек может быть простым или воспалительным. Простой отек не сопровождается дополнительными симптомами. При воспалительном отеке кожа краснеет, становится более плотной, горячей и болезненной при прикосновении. Воспалительный отек лица протекает с лихорадкой и другими симптомами, зависящими от этиологии и местоположения.
Что вызывает отек на лице?
Причиной опухшего лица часто является избыток воды в организме. Такое возможно, например, перед менструацией, в этом случае отек лица будет временным, появляясь по утрам.
Когда отек возникает только под глазами, можно заподозрить заболевание почек, проблемы с щитовидной железой или надпочечниками. Также отек лица возможен из-за развития флюса – в этом случае отек будет односторонним. При воспалении кожи отек распространяется на все лицо.
Основные причины отеков лица:
- Системные заболевания, протекающие без воспаления и зуда – нефротический синдром, острый гломерулонефрит, ангионевротический отек, гипотиреоз.
- Травма, чаще всего механическая. Обычно выражается отеком с покраснением, кровоподтеками или наличием гематомы. Может сопровождаться раной кожи.
- Аллергия, характерный симптом – зуд. Внезапный отек лица может быть вызван опасной аллергической реакцией (отек Квинке).
- Воспаление, связанное с повреждением клеток и тканей и повышением проницаемости стенок сосудов под влиянием возбудителя инфекции. Воспалительная реакция сопровождается покраснением, отеком, повышением температуры и болью.
Наиболее распространенные бактериальные этиологические факторы:
- Бета-гемолитические стрептококки группы A: пиогенные стрептококки – Streptococcus pyogenes. Реже группа B, вызывающая воспалительные изменения в области лица у новорожденных.
- Золотистый стафилококк, устойчивые к метициллину штаммы CAMRSA, MRSA.
- Стрептококк пневмонии – Streptococcus pneumoniae, вызывающий воспаление соединительной ткани лица и области орбиты.
- Haemophilus influenzae. Вызывает воспаление и отек век у детей до 2 лет.
- Зеленые стрептококки – Streptococcus viridans, анаэробные бактерии: Prevotella, Fusobacterium, Peptostreptococcus (одонтогенные инфекции).
Таблица 1. Причины отека лица
| Место отека | Заболевание |
| Отек лобной области | Остеомиелит (опухоль Потта) с периостальным абсцессом (редко) |
| Опухшие веки | Глазные заболевания:
Орбитальные осложнения синусита:
Внутричерепные осложнения синусита (например, тромботический кавернозный синусит – очень редко) Острый гломерулонефрит Гипотериоз |
| Отек щек |
|
| Отек околоушной железы |
|
| Отек основания носа и верхней губы | Ушиб |
| Опухоль подчелюстной области | Воспаление соединительной ткани у новорожденных |
| Опухоль области подбородка | Синдром Людвига |
Заболевания, протекающие с воспалительным отеком лица
- Воспаление, глубокая инфекция кожи и подкожной клетчатки, развивающаяся как осложнение воспаления волосяного фолликула, потовой или сальной железы. Вокруг вершины или преддверия носа и верхней губы требуется внутримышечная или внутривенная антибактериальная терапия, поскольку из-за анатомических связей сосудов этой области с сосудами мозга, воспаление может вызвать опасное для жизни осложнение.
- Осложнения ринита и околоносовых пазух.
- Воспаление орбиты, век и слезной системы.
- Паротит.
- Рожа: стрептококковое воспаление кожи и соединительной ткани лимфатической системы.
- Воспаление мягких тканей сублингвальной и подчелюстной области, чаще всего развивающееся в результате изменений пародонта.
Воспаление век
Паротит
Раздутая щека, отек под глазами – что это значит?
Отек лица часто является результатом механической травмы. В этом случае опухшая щека болит, возникает отек под глазами, иногда видны повреждения кожи и кровотечение. Симптомы могут быть результатом избиения, падения, дорожно-транспортного происшествия.
В случае легких травм головы, без сопутствующих симптомов (потеря сознания, тошнота, рвота, сильная головная боль), приносят облегчение холодные пакеты со льдом. Возникновение дополнительных симптомов или вмятина на черепе указывают на серьезное повреждение. В таких случаях необходимо срочно проконсультироваться с врачом.
Также вызывают отек лица проблемы с зубами. Заболевания, связанные с образованием абсцесса пародонта, сопровождаются сильной болезненностью, покраснением кожи вокруг зуба, трудностью с приемом пищи и речью. Характерен асимметричный отек лица с одной стороны.
Абсцесс пародонта
Причины опухшего лица – заболевания почек, щитовидной железы, надпочечников
Отек на лице – один из симптомов проблем с почками. При нефротическом синдроме нарушается структура почечных клубочков, происходит потеря белков. Их концентрация в крови становится все меньше и меньше, что влияет на давление плазмы. Кроме того, происходит задержка натрия. Это приводит к накоплению воды в тканях и образованию отеков. Заболевания почек характеризуются отеком под глазами (обычно опухшие веки) и опухшими голенями.
Также ответственно за отек лица нарушение гормонального фона, особую роль в этом играют гормоны щитовидной железы. В случае гипотиреоза появляется характерный плотный отек. Кожа у пациентов с гипотиреозом холодная, бледная и сухая. Микседема в основном проявляется в виде опухшего лица и век, но также возникает и на других частях тела, например, на руках, ногах. Черты лица часто меняются.
Гормоны надпочечников (в основном минералокортикостероиды) в первую очередь ответственны за метаболизм электролитов. Неправильное функционирование этих органов приводит к задержке натрия и, следовательно, способствует накоплению избытка воды. Отек лица часто является побочным эффектом при приеме некоторых гормональных препаратов – контрацептивов и глюкокортикостероидов.
Распухшее лицо и шея при крапивнице и отеке Квинке
Опухшее лицо, сопровождающееся появлением сыпи, может быть проявлением аллергической реакции. В этом случае отек сопровождается покраснением, жжением и сильным зудом. Кроме того, могут появиться многочисленные зудящие пузырьки. Крапивница вызывается аллергическим фактором. Это может быть косметика, пыльца, шерсть животных, лекарства и некоторые продукты питания. Аллергические реакции появляются внезапно. Это особенно опасно, когда отек лица и шеи быстро увеличивается и вызывает затруднения дыхания.
Крапивница также сопровождает ангионевротический отек или отек Квинке. Он характеризуется внезапным отеком лица – опухают губы, веки, слизистая оболочка полости рта, щеки. Есть много причин, вызывающих такой приступ. В дополнение к аллергии это могут быть и физические факторы – реакция на жару, холод, усилие, стресс, некоторые лекарства или генетическая предрасположенность.
Возможны также случаи отека лица после укуса насекомого. Если пациент гиперчувствителен к яду насекомого, в месте укуса наблюдаются значительные отеки, покраснение и сильная реакция.
Отек лица перед менструацией – избыток воды в организме
Большинство женщин жалуются на отеки перед менструацией. Они вызваны колебаниями гормонов. Причина удержания воды – высокий уровень прогестерона.
Отечность отмечается на лице, икрах, руках и ногах. Кроме того, большинство женщин жалуются на отек и болезненность молочных желез. В результате накопления значительного количества жидкости в организме в этот период можно набрать около 2-3 кг.
Организм женщины также имеет тенденцию накапливать воду во время беременности.
Отечность при беременности
Какие исследования необходимы при отеке лица?
Диагноз зависит от симптомов и результатов физического обследования. Обследование может включать следующие тесты:
- Лабораторные анализы: серологические тесты, показатели функции почек, гормоны щитовидной железы;
- Микробиологические тесты: культура гнойного содержимого, анализ на микобактерии;
- Инструментальные тесты УЗИ слюнных желез, компьютерная томография, магнитно-резонансная томография околоносовых пазух и ЦНС, рентгенография зубов, пантомограмма.
Отек лица, связанный с бактериальной инфекцией
Отек лица может возникнуть в процессе бактериальной инфекции. Такие отеки можно легко отличить по особым симптомам.
При роже, вызванной стрептококками, кожа красная, четко отделенная от здоровых тканей, напряженная и блестящая. Помимо местных симптомов, присутствуют системные симптомы – лихорадка, озноб, слабость. Лечение рожистого воспаления состоит из антибиотикотерапии.
Антибиотикотерапия
Опухшее лицо, веки, щеки также являются симптомами воспаления орбитальной ткани, конъюнктивита, синусита, слюнных желез, царапин от животных и фурункулов.
Таблица 2. Лечение заболеваний, протекающих с отеком лица
| Группа заболеваний | Лечение |
| Осложненный целлюлит с локализацией на лице, вызванный стрептококком группы А, золотистым стафилококком, гемофильной палочкой , стрептококком группы В | Препараты первого ряда: цефалоспорины второго поколения; Внутривенные препараты второго ряда: амоксициллин / пероральный клавуланат в сочетании с клоксациллином |
| Инфекции золотистого стафилококка CAMRSA | Триметоприм с сульфаметоксазолом , доксициклином (старше 12 лет), клиндамицином |
| Инфекции золотистого стафилококка MRSA | Антибиотик из группы гликопептидов, линезолид, даптомицин |
| Абсцессы | Хирургический дренаж |
Отеки из-за неправильного образа жизни
Следует помнить, что отеки на лице часто являются результатом нездорового образа жизни и неправильного питания.
Чрезмерному накоплению воды в организме способствует:
- Избыток соли в рационе – употребляя много соленой пищи, мы повышаем концентрацию натрия в крови;
- Недостаточное количество белка в продуктах питания;
- Употребление алкоголя – опухшее лицо по утрам часто является признаком чрезмерного употребления алкоголя в предыдущий день;
- Отсутствие физической активности.
Способы снятия отеков на лице, полученных в результате нездорового образа жизни, включают компрессы черного чая, восстанавливающие маски, легкий массаж лица и, прежде всего, изменение образа жизни и диеты.
Поделиться ссылкой:
Источник

Воспаление лимфоузлов на лице не приговор, но пускать дело на самотек в данном случае не стоит. В обязательном порядке нужно выяснить причину появления подобных изменений в организме. Если лечение основной причины будет отсутствовать, то существуют большие риски развития серьезных осложнений в организме.
Обратите внимание, что самолечение в данном случае недопустимо.
Особенности
Происходящие в организме нарушения представляют собой не что иное, как воспалительный процесс, затрагивающий лимфатическую систему. Капсулы-фильтры представляют собой так называемые периферические органы, которые вырабатывают важные клетки, отвечающие за иммунитет. Они тесно связаны с кровеносной системой. Лимфатические узлы являются своеобразными фильтрами, которые не допускают распространение по организму патогенных микроорганизмов и метастаз.
Воспаление лимфатических структур происходит вследствие воздействия на организм инфекции – патогенных микроорганизмов, вызывающих развитие различных заболеваний. Бактерии распространяются по организму с лимфой и кровью, оседая в капсулах-фильтрах, что приводит к их воспалению. В соответствии с тем, какая часть организма инфицирована, происходит увеличение определенной группы лимфоузлов.
Можно сделать вывод, что лимфаденит является последствием инфекционного заболевания. Не следует путать лимфаденопатию и лимфаденит. В первом случае речь идет о безболезненном увеличении капсул, что наблюдается, как правило, при таких серьезных патологических процессах, как сифилис и СПИД. Диагноз может быть поставлен только после проведения комплексной диагностики.
Расположение
Размещаются лимфоузлы по ходу лимфатических сосудов. Они необходимы для того чтобы выводить наружу токсины, продукты обмена, создавая препятствия на пути инфекционных процессов.
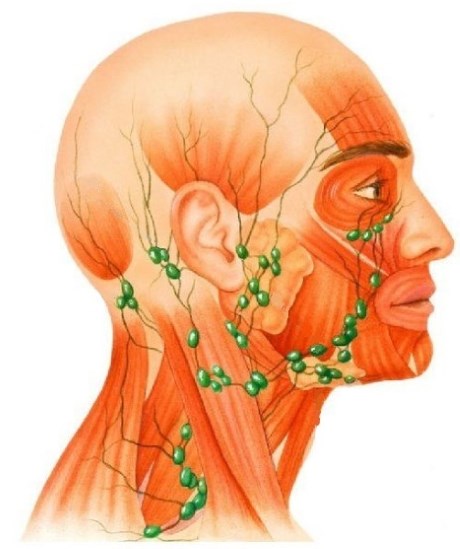
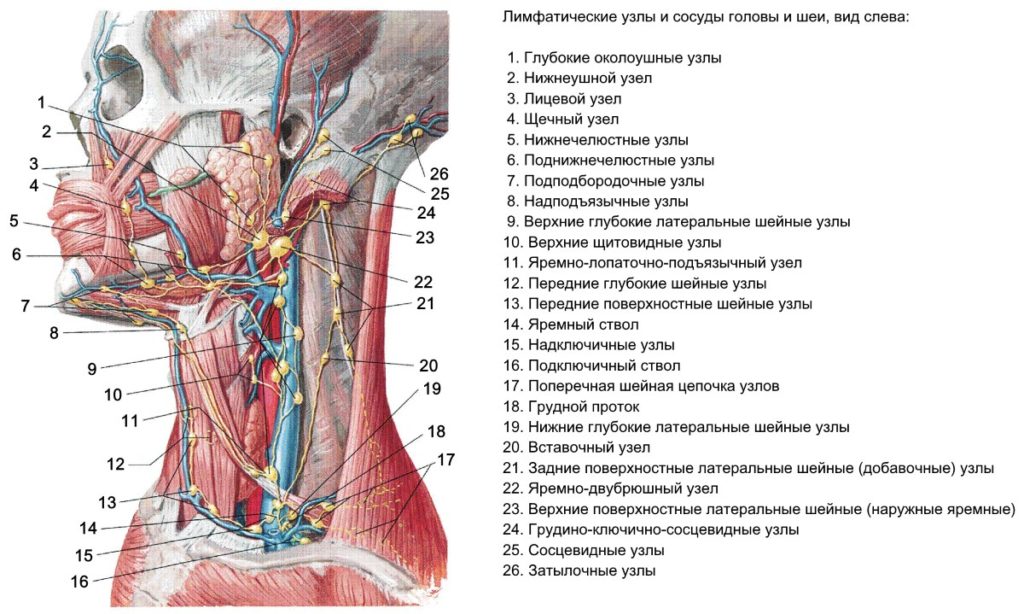
В лицевой области располагается несколько групп лимфатических узлов:
- Околоушные (глубокие и поверхностные).
- Лицевые – нижнечелюстные и щечные.
- Поднижнечелюстные и подбородочные.
Последние 2 группы располагаются не в области лица, а на шее и в районе подбородка. Но, несмотря на это, они имеют прямую связь с лимфатическими структурами лица. Лимфа из лицевых лимфатических узлов протекает в околошейные.
Лимфоузлы на лице располагаются нетипично. Зависит это в первую очередь от вида лицевых мышц, толщины подкожной клетчатки и генетических факторов. Большие скопления капсул-фильтров находятся в области скул и щёк.
Причины развития
Если воспалился лимфатический узел в области лица, то речь идет не о развитии самостоятельного заболевания, а о том, что в организме протекает и прогрессирует патологический или инфекционный процесс.
Среди основных причин, которые провоцируют такие изменения, как увеличенный и болезненный узел в районе лица, следует выделить:
- Инфекционные заболевания, например, ангина, герпес, простуда, мононуклеоз и др.
- Понижение защитных функций в организме.
- Развитие онкологических заболеваний, лейкозов и опухолей.
- Сильное переохлаждение или травмы в области лица.
- Стоматологические заболевания и внедрение патогенных бактерий в организм.
- Аутоиммунные нарушения и аллергические реакции.
Воспаляться лимфоузлы на щеке могут по различным причинам. Самостоятельно определить, что именно привело к изменениям в организме невозможно. Для этого следует обратиться к специалисту, который назначит целый ряд лабораторных и инструментальных исследований.
Классификация и клиническая картина
Лимфаденит может развиваться в следующих областях, что имеет свои причины и проявления:
- На лицевых узлах. Происходит при акне и угревой болезни, когда кожный покров инфицируется пропинобактериями. Среди предрасполагающих факторов в данном случае следует выделить состояние гормональной системы и иммунитета.
- В заушных и околоушных капсулах. Причиной служит паротит, мастоидит и отит. Любой воспалительный процесс в данной области может спровоцировать развитие лимфаденита.
- В нижней части лица. При инфицировании подбородочных структур чаще всего выделяются такие предрасполагающие факторы, как кариес и иные стоматологические заболевания.
Симптоматика лимфаденита лица
Воспалительный процесс в области лимфатических структур сопровождается характерными проявлениями, среди которых следует выделить покраснение и отечность кожного покрова в области поражения. Капсула увеличивается в размерах и появляется боль, которая увеличивается при поворотах головы и при нажатии.
Фото: туберкулезный лимфаденит

В запущенных случаях наблюдается загноение, когда лимфатический узел расплавляется гнойным содержимым. Спустя некоторое время происходит его прорыв, что требует проведения хирургической коррекции. В противном случае существуют большие риски развития сепсиса. При воспалении лимфоузлов на лице происходит повышение температуры тела, появляется слабость и начинает болеть голова.
Среди осложнений воспаления лимфатической системы следует выделить энцефалит и менингит. Именно поэтому при воспалительных процессах ни в коем случае нельзя медлить с визитом к врачу. Это позволит предупредить загноения и исключить вероятность развития осложнений.
Постановка диагноза
Поражение лимфатической структуры – это преимущественно последствия основной болезни. Без установления истиной причины происходящих в организме изменений устранить симптоматику в виде воспаления лимфоузлов на лице будет невозможно. Все, что удастся сделать – уменьшить выраженность симптоматики лимфаденита.
На приеме у врача проводится полное обследование пациента. В обязательном порядке специалист делает пальпацию проблемных участков и воспаленных желез. Тщательно осматривается область слюнных желез и ротовая полость. Собирается анамнез заболевания – симптоматика, длительность течения и степень дискомфорта. В обязательном порядке врач интересуется о перенесенных недавно заболеваниях. Это позволяет быстрее установить диагноз.
Обратите внимание, что под видом воспалительного процесса в лимфе могут протекать иные болезни. К примеру, воспаление в области уха развивается на фоне эпидермического паротита. Лимфаденит в районе скул возникает при атероме, подкожных абсцессах и глубоких угрях.
Основные меры диагностики:
- Общий анализ крови (ОАК) и общий анализ мочи (ОАМ).
- Рентгенография или компьютерная томография.
- Осмотр стоматолога и проведение ортопантомограммы (снимок зубов).
- Титр АСЛ-О для определения стрептококкового поражения.
- Рентген пазух лицевого черепа или пораженного лимфатического узла.
Только врач может определить есть ли необходимость в проведении того или иного исследования. Если речь идет о стойком воспалении, то возникает необходимость в проведении лабораторных исследований на СПИД и ВИЧ.
Если возникают такие осложнения, как слабоумие, нарушение глотательного рефлекса и движений глаз, то пациент нуждается в госпитализации. В условиях стационара будет проведены все необходимые исследования, среди которых следует выделить определение активности бета-глюкоцереброидазы и хитотриозидазы в крови.
Фото: красная волчанка

В том случае, когда воспаление лимфатических капсул является стойким и сопровождается сыпью на лице или ливедо (участков красного и синего цвета), то речь идет о развитии красной волчанки. В данном случае присоединяются и такие симптомы, как слабость, утомляемость, скачки температуры, мышечная и головная боль.
Лечебные мероприятия
Если возникает подозрение на лимфаденит лица, то в обязательном порядке нужно обратиться к врачу за помощью. Только врач может определить истинную причину возникновения воспалительного процесса и после проведения комплексной диагностики назначить эффективную терапию, направленную на устранение провоцирующих факторов и снятие симптоматики. Самолечение в данном случае может только привести к развитию опасных для здоровья и даже жизни осложнений.
При воспалении лимфатических структур в области подбородка, лица и уха, пациент направляется к челюстно-лицевому хирургу. Врач проводить обследование и назначает лечение, которое включает в себя следующие компоненты:
- Этиологическое лечение (устранение причины болезни).
- Симптоматическая коррекция (снятие проявлений лимфаденита).
- Укрепление иммунитета (восстановление защитных функций организма)
Этиотропное лечение
Для устранения воспалительного процесса в области лимфатической системы принимаются меры для устранения первопричины развития лимфаденита. Если заболевание развилось на фоне инфицирования организма, то прописываются антибактериальные препараты, обладающие системным воздействием.
Если причиной является герпес, корь, мононуклеоз или паротит, то назначаются противовирусные лекарства. Аллергические реакции снимаются при помощи глюкокортикостероидов и антигистаминных средств.
При развитии подбородочного лимфаденита, который появляется при пародонтозе и кариесе, в обязательном порядке больные зубы санируются. Чтобы снять воспаление с области десен, назначаются полоскания антисептическими растворами и настоями лекарственных трав.
Симптоматическая терапия
Для облегчения состояния пациента при лимфадените лица и исключения вероятности развития осложнений проводится вспомогательная терапия, направленная на устранение симптоматики заболевания.
Симптоматическое лечение включает в себя следующие меры:
- Прием жаропонижающих, обезболивающих и противовоспалительных препаратов, например «Парацетамол», «Ибуфен», «Анальгин» и др.
- Использование дезинтоксикационных лекарственных средств.
Дезинтоксикация проводится только тогда, когда имеют место яркие проявления реакций организма на происходящие изменения. Принимаемые меры дают возможность снять отеки и гиперемию, уменьшить боль и восстановить нормальные показатели температуры тела. При помощи симптоматического лечения часто удается уменьшить выраженность основного заболевания.
Укрепление иммунитета
Лимфадениты чаще всего имеют прямую связь с ослаблением защитного барьера организма. Именно поэтому при назначении лекарственной терапии в обязательном порядке врач прописывает препараты, такие как иммуномодуляторы и витаминно-минеральные комплексы. В качестве дополнительных лекарственных средств назначают общетонизирующие лекарства.
Хирургическая коррекция
При неэффективности медикаментозной терапии и в случае загноений возникает необходимость в принятии кардинальных мер. Операция проводится под общим или местным наркозом, что зависит от уровня ее тяжести. Обратите внимание, что на начальных стадиях образования гнойников достаточно провести вскрытие капсулы и очистить ее содержимое. После чего обработать антисептиком и при необходимости установить дренаж.
Если речь идет о запущенных случаях, когда капсула разрывается и гнойное содержимое выходит внутрь, то избежать серьезного хирургического вмешательства невозможно. В противном случае существуют огромные риски развития сепсиса, который в большинстве случаев дает летальный исход.
Пациент в обязательном порядке остается в стационаре для того, чтобы врач мог оценить эффективность проводимого лечения. На протяжении реабилитационного периода больной получает необходимые медикаменты и сдает анализы. Домой пациента выписывают только после того, как в полной мере будут устранены основные причины развития лимфаденита и его последствия.
Меры профилактики
Воспаление лимфатических узлов на лице развивается достаточно часто. Лучше предупредить появление подобных нарушений в организме, чем потом лечить. Среди основных мер профилактики развития лимфаденита следует выделить следующие:
- Проведение своевременной санации ротовой полости.
- Лечение угревой сыпи под контролем врача.
- Вакцинация против эпидпаротита и кори в детском возрасте.
При появлении первичной симптоматики воспалительного процесса в области лица, следует как можно раньше проконсультироваться с врачом. Только опытный специалист может поставить точный диагноз и назначить эффективное лечение. При самолечении избежать развития серьезных осложнений достаточно сложно.
Воспаление лимфатических желез на лице это не только отеки и покраснение, боль и выраженный дискомфорт, но и страхи столкнуться с онкологией и сепсисом. Не следует тянуть время при появлении первичных проявлений заболевания. Чем раньше вы обратитесь к врачу, тем больше шансов на быстрое выздоровление.
Источник
