Воспаление на подбородке под нижней губой

Периоральный дерматит – хроническое воспалительное поражение кожи вокруг рта в виде отдельных или группирующихся красных папул, расположенных на фоне обычной или покрасневшей кожи. Диагностика осуществляется дерматологом в ходе осмотра и дерматоскопии. Проводится посев соскоба или отделяемого элементов. Лечение периорального дерматита состоит из двух этапов. Вначале производится отмена кортикостероидов и косметических средств, а затем назначается системная антибактериальная терапия.
Общие сведения
Наиболее часто периоральный дерматит отмечается у женщин в возрасте от 20 до 40 лет. Последнее время наблюдается рост заболеваемости этим видом дерматита среди детей. В современной дерматологии до сих пор ведутся споры о целесообразности выделения периорального дерматита как отдельного заболевания. Некоторые специалисты считают его клинической формой себорейного дерматита или розацеа.
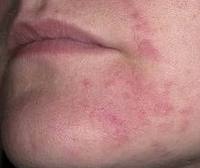
Периоральный дерматит
Причины периорального дерматита
Точные причины развития периорального дерматита пока не известны. Во многих случаях заболевание возникает у пациентов после длительного применения местных лекарственных средств, содержащих кортикостероиды. При этом местная терапия глюкокортикоидами назначалась в ходе лечения различных заболеваний с поражением кожи лица: акне, розацеа, инверсных угрей, экземы и др.
Спровоцировать развитие периорального дерматита может сильное обветривание кожи лица, повышенная инсоляция, использование содержащей фтор зубной пасты и таких средств декоративной косметики, как основа для макияжа и тональный крем. У женщин отмечена связь заболевания с гормональными изменениями: появление высыпаний в период беременности и на фоне различных гинекологических заболеваний, усиление проявлений дерматита перед началом менструального цикла. В некоторых случаях периоральный дерматит появляется при применении оральных контрацептивов.
Симптомы периорального дерматита
Высыпания периорального дерматита представляют собой одиночные или сгруппированные типичные папулы сферической формы. Они окрашены в красный или красно-розовый цвет и расположены на фоне покрасневшей или неизмененной кожи. Высыпания могут сопровождаться дискомфортом, чувством стянутости кожи, жжением или зудом. Но примерно в 25% случаев пациенты не отмечают никаких субъективных ощущений.
В зависимости от выраженности периорального дерматита его клиническая картина может иметь вид отдельных розоватых папул на фоне нормальной кожи или выглядеть как зона гиперемии с множеством ярко-красных высыпаний. Большое количество папул делают кожу шершавой при поглаживании. Папулы могут разрешаться с образованием корочек, преждевременное снятие которых может привести к появлению гиперпигментации.
Высыпания при периоральном дерматите расположены на подбородке, под носом, в области носогубных складок, в углах рта. Изредка встречается периорбитальная форма заболевания с поражением кожи уголков глаз, нижних и верхних век, переносицы. Примерно половина случаев периорального дерматита приходится на смешанную форму, при которой высыпания локализуются не только вокруг рта, но и на других участках лица. У большинства пациентов кожа непосредственно возле красной каймы губ остается непораженной, образуя вокруг губ бледный ободок шириной до 4 мм.
Диагностика периорального дерматита
Периоральный дерматит диагностируют в ходе дерматологического осмотра и дерматоскопии. При этом его необходимо дифференцировать от различного вида угрей, экземы, простого герпеса, розацеа, демодекоза.
Для выделения микрофлоры проводят бакпосев содержимого высыпаний или соскоба с места поражения. При этом часто выявляют повышенную обсемененность кожи, присутствие грибов Candida и Demodex folliculorum. Однако специфический, единый для всех пациентов с периоральным дерматитом, возбудитель пока не обнаружен.
Кожные пробы с аллергенами стафилококков и стрептококков выявляют у пацентов наличие сенсибилизации к бактериальным агентам. Гистологическое исследование образцов кожи из зоны поражения не применяется из-за неспецифичности гистологической картины, в которой наблюдаются признаки подострого воспаления с участками атрофии эпидермиса.
Лечение периорального дерматита
Первый этап лечения заключается в отмене любых препаратов, содержащих в своем составе кортикостероиды. При этом у большинства больных периоральным дерматитом через несколько дней наблюдается “дерматит отмены”. Он характеризуется выраженной краснотой и отечностью на участках поражения кожи, интенсивным жжением и зудом. Такие проявления часто пугают пациентов, вызывают у них желание вернуться к применению кортикостероидных средств. Но возврат к кортикостероидам недопустим, поскольку приводит только к утяжелению процесса.
На первом этапе лечения пациенту с периоральным дерматитом необходимо полное доверие к лечащему дерматологу, прекращение использования косметологических средств, соблюдение гипоаллергенной диеты. В местном лечении допустимо использование только растительных примочек и фотозащитных средств. Для снятия зуда и жжения пациентам назначают антигистаминные препараты: лоратадин, хлоропирамин, мебгидролин и др. В некоторых случаях требуется прием седативных средств. Возможно проведение рефлексотерапии.
После стихания симптомов “дерматита отмены” переходят ко второму этапу лечения периорального дерматита. Он заключается в назначении пациенту курса антибактериальной терапии антибиотиками тетрациклинового ряда (моноциклин, доксициклин) или метронидазолом. Длительность терапии зависит от тяжести процесса и может занимать до 8-12 недель.
Периоральный дерматит – лечение в Москве
Источник
Содержание:
- Возможные причины
- Стоматологические причины воспаления лимфоузлов на подбородке
- Как понять, что проблема в лимфоузлах
- Диагностические мероприятия
- Как лечат лимфоузлы
- Профилактические меры
 При воспалении лимфатических узлов на подборке важно пройти комплексное медицинское обследование. Это состояние могут сопровождать многие заболевания, как имеющие отношение к области стоматологии, так и не сопряженные с ней.
При воспалении лимфатических узлов на подборке важно пройти комплексное медицинское обследование. Это состояние могут сопровождать многие заболевания, как имеющие отношение к области стоматологии, так и не сопряженные с ней.
Лимфоузлы – периферические органы лимфосистемы. Они выполняют функции биологического фильтра. Проходя через их ткани, лимфа поступает в разные части тела и внутренние органы.
Если лимфоидная структура увеличилась, значит, есть воспалительный процесс. Нужно как можно скорее выяснить, с какими функциональными нарушениями он связан. Это позволит составить эффективный лечебный план и предотвратить развитие тяжелых осложнений.
Возможные причины
Лимфосистема – основа иммунитета. Она не дает распространяться патологическим микроорганизмам, блокирует протекание многих болезненных процессов. При различных заболеваниях лимфоциты начинают активно размножаться, чтобы замедлить воспаление. Тогда лимфоузлы увеличиваются.
Если «разрастаются» структуры, локализующиеся под челюстью и в области шеи, скорее всего, речь идет об инфекции, то есть нарушение обусловлено бактериями. Но иногда состояние возникает и при отсутствии инфекции.
Среди самых распространенных инфекционных причин: 
- Простуда, вирусы. Их возбудители поражают ЛОР-органы, наблюдается общая интоксикация. По такому сценарию протекают ангины, фарингит, тонзиллит, ОРВИ, ОРЗ, гайморит, отит и пр.
- Туберкулез. При лимфадените вся шея опухает. В запущенных случаях увеличиваются лимфоидные ткани, находящиеся в области брюшной полости, грудной клетки. Лечится патология консервативным и хирургическим путем.
- Стоматологические проблемы. Пульпит, кариес, пародонтит – все это болезни-провокаторы.
- Токсоплазмоз. Им люди заражаются от домашних животных (чаще всего от кошек). Помимо роста узлов, при этом диагнозе наблюдаются: высокая температура тела, головные боли, увеличение размеров селезенки, печени. Но очень часто болезнь протекает бессимптомно.
- Венерические патологии. Передаются половым путем. На большинство из них тело реагирует очень остро, поэтому уже в первые дни пациент отмечает, что лимфоузлы увеличились и начали болеть, появилась сильная слабость.
- Герпес. Проявляется увеличением объема лимфоидных тканей в районе шеи, под челюстью и в паху. Требует проведения грамотной противовирусной терапии.
Среди факторов неинфекционной природы, приводящих к появлению неблагоприятного симптома: 
- Онкология. При этом неважно, диагностирован рак конкретно лимфасистемы или любого внутреннего органа. Но в первом случае с током лимфы раковые клетки быстро разносятся, что способствует образованию метастазов.
- Патологии аутоиммунного характера. Это состояния, при которых иммунная система начинает работать неправильно, чем наносит серьезный урон организму. К данной группе относятся системная волчанка, ревматоидный артрит, сахарный диабет первого типа и др.
- Аллергия. У всех людей проявляется по-разному. Самые частые симптомы – кожные высыпания и зуд. Но может включаться в аллергический процесс и лимфа.
- Травматические повреждения головы, лица. Если возникнет сильный патологический процесс, лимфоциты начинают активно вырабатываться.
Стоматологические причины воспаления лимфоузлов на подбородке
Так как очень часто в своей работе стоматологи сталкиваются с огромными лимфатическими узлами у пациентов, остановимся более подробно на заболеваниях, вызывающих этот симптом: 
- Периодонтит. Может протекать в острой или хронической форме. Приводит к расшатыванию зуба, сильной боли. Если вовремя не получить квалифицированную стоматологическую помощь, возникнет необходимость в удалении пораженной единицы.
- Стоматит. Вызывает появление на слизистых оболочках рта болезненных язвочек. Является результатом травм, низкого иммунитета, авитаминоза. В запущенных случаях вся полость рта покрывается ранами. Тогда наблюдается активная продукция лимфоцитов.
- Пульпит. Воспалительное поражение пульпарных тканей. Очень коварная болезнь. Через пульпу болезнетворные микроорганизмы проникают в лимфатические узлы и другие ткани. Важно как можно скорее очистить каналы и запломбировать их.
- Запущенный кариес. Несмотря на то, что многие люди относятся к кариесу несерьезно, он представляет собой достаточно коварный инфекционный процесс. Если повреждаются глубокие ткани зуба, на помощь организму приходят лимфоузлы – они пытаются обезвредить патологических агентов путем выработки лимфоцитов. Понять это можно по их увеличившемуся размеру.
- Пародонтоз. Обуславливает гипертрофию тканей пародонта, приводит к местной гипоксии. Болевые ощущения пародонтоз не вызывает, поэтому чаще всего о нем пациент узнает случайно во время прохождения медицинского обследования по поводу какого-то другого состояния. Десна при пародонтозе светлеет, межзубные сосочки атрофируются, зубные шейки оголяются. Если вовремя не начать лечение, зубы начнут шататься и выпадать.

- Пародонтит. Недуг, который развивается при нарушении обменных процессов, нервно-соматических отклонениях, некачественной гигиене ротовой полости, дефиците витаминов и минералов. Проявляется кровоточивостью десен, зловонным запахом изо рта, подвижностью зубов.
- Гингивит. Воспалительная реакция в деснах. Появляется на фоне патологий ЖКТ, аллергии, инфекций. У пациента возникает кровоточивость десен даже при незначительном механическом воздействии. Беспокоит чувство жжения во рту. Могут образовываться язвенно-некротизированные участки.
Это далеко не все стоматологические состояния, при которых воспаляются лимфоузлы под подбородком. В медицинской практике таких диагнозов гораздо больше. Это лишний раз доказывает, что самостоятельно больной не сможет понять, почему у него опухла подчелюстная зона.
Как понять, что проблема в лимфоузлах
Среди симптомов, указывающих на поражение лимфатических узлов: 
- боль в области их нахождения;
- мигрени;
- слабость;
- повышение температуры тела;
- дискомфортные ощущения под подбородком;
- неприятная пульсация в нижней челюсти;
- сложности с пережевыванием пищи;
- отек, заметный невооруженным глазом.
В случае развития гнойного процесса кожа в зоне воспаления приобретает красный цвет и становится очень горячей на ощупь. Дополнительно могут проявляться симптомы, характерные для того заболевания, которое спровоцировало нарушение.
Диагностические мероприятия
Обнаружить проблему очень просто – врачу достаточно ощупать область под подбородком и внимательно осмотреть ее. Чтобы установить точную причину болезни, нужно: 
- Сдать анализы крови и мочи. По ним можно понять природу «провокатора» (вирусная или бактериальная).
- Сдать биохимию крови.
- Пройти УЗИ лимфоузлов.
Если доктор заподозрит онкологию, больного направляют на компьютерную или магнитно-резонансную томографию, пункционную биопсию. Эти диагностические мероприятия позволяют поставить верный диагноз и подобрать адекватное лечение.
Как лечат лимфоузлы
 Лечебная тактика, выбираемая врачом, напрямую зависит от особенностей клинической симптоматики и поставленного диагноза. Если все дело в бактериальной инфекции, не обойтись без антибиотиков. При вирусах показаны антивирусные препараты и иммуностимуляторы. В случае аутоиммунного нарушения основное внимание уделяется понижению активности специфических маркеров-виновников. Если подтвержден рак, необходимы химиотерапия, операция, прием иммуномодуляторов.
Лечебная тактика, выбираемая врачом, напрямую зависит от особенностей клинической симптоматики и поставленного диагноза. Если все дело в бактериальной инфекции, не обойтись без антибиотиков. При вирусах показаны антивирусные препараты и иммуностимуляторы. В случае аутоиммунного нарушения основное внимание уделяется понижению активности специфических маркеров-виновников. Если подтвержден рак, необходимы химиотерапия, операция, прием иммуномодуляторов.
Если лимфоузлы увеличились из-за определенного стоматологического недуга, проводится его поэтапное лечение. Практически сразу после этого проблема повышенной выработки лимфоцитов исчезает сама собой.
Крайне важно, чтобы пациент не грел лимфатический узел и не делал никакие компрессы, если это не назначил ему врач. Такие действия могут усугубить ситуацию и привести к развитию опасных для здоровья осложнений.
Профилактические меры
Никто не застрахован от описываемой проблемы. Но существуют способы, которые минимизируют риск ее возникновения. Среди них: 
- получение квалифицированной медицинской помощи при любых недомоганиях;
- ежегодная сдача лабораторных анализов;
- своевременное лечение возникающих стоматологических заболеваний;
- санация полости рта каждые полгода;
- следование врачебным назначениям.
Заботьтесь о своем здоровье, и риск увеличения лимфоузлов будет сведен к минимуму.
Источник
Пероральный дерматит – это локальное поражение кожи, которое представляет собой небольшие папулы (прыщики), локализующиеся обычно вокруг рта, что и определяет название заболевания. Другое название указанного заболевания – околоротовой дерматит. Чаще всего этот тип дерматита диагностируется у молодых женщин, реже – у пожилых, однако может также встречаться у детей и мальчиков-подростков. Пероральный (околоротовой) дерматит представляет собой неприятную косметическую проблему, от которой все же можно избавиться в случае правильно установленной причины ее возникновения и подбора эффективной схемы лечения.
Медицинский центр “Энерго” – клиника, в которой диагностируют и лечат многие заболевания, в том числе дерматологического характера. Схема лечения в каждом конкретном случае подбирается индивидуально с учетом особенностей организма пациента.
Периоральный дерматит: причины возникновения
Причины возникновения околоротового дерматита специалистами до конца не выявлены. Однако принято считать, что это комплексное, многофакторное заболевание, имеющее волновой характер (с этапами обострения и ремиссии соответственно).
Обычно принято связывать появление сыпи вокруг рта с гормональными изменениями, которые возникают:
- при приеме различных препаратов, в первую очередь при использовании мазей на основе кортикостероидов. Чаше всего кортикостероиды назначают как одно из основных средств для лечения акне, розацеа, угрей, экземы и др. Именно в случае использования кортикостероидной мази околоротовой дерматит может быть выявлен у мальчиков-подростков;
- при беременности: нередко дерматит этого вида диагностируется у женщин при беременности, что дает возможность предположить гормональное происхождение заболевания, так как беременность чаще всего влечет серьезную гормональную перестройку женского организма. По тем же причинам дерматит чаще всего обостряется перед началом менструального цикла. Гормональная перестройка нередко имеет место и у новорожденных, что вполне объясняет возможность возникновения дерматита у маленьких детей.
Помимо прочего, такой дерматит может возникать вследствие:
- злоупотребления косметическими средствами: чаще всего речь идет как о декоративной косметике (тональных кремах и пудре в первую очередь), так и об увлажняющих кремах, скрабах, тониках;
- использования содержащих фтор паст, которые способны раздражать кожу вокруг рта;
- сильного обветривания кожи, особенно на морозе, а также сильной ее инсоляции (поглощения большого количества солнечных лучей);
- инфекции: нередко в процессе диагностики обнаруживаются различные инфекционные агенты (стрептококк, стафилококк и др.), однако единый агент, способный вызвать развитие указанного типа дерматита, специалистам установить пока не удалось;
- сбоя иммунитета, который чаще всего происходит из-за недостатка витаминов в организме, особенно у подростков, в период активного роста испытывающих особую потребность в витаминах. В связи с этим к провоцирующим факторам дерматита принято также относить дисбаланс микрофлоры кишечника, возникающий при проблемах с органами пищеварения.
Околоротовой дерматит: последствия
Дерматит указанного типа является весьма неприятной дерматологической проблемой, который, в случае отсутствия своевременного профессионального вмешательства, может распространиться по коже лица дальше. К тому же обычно папулы разрушаются, а на их месте образуются корочки, преждевременное снятие которых может стать причиной появления гиперпигментации (более интенсивной окраски) отдельных участков кожи.
В случае больших поражений кожи, особенно на фоне ослабленного иммунитета, в том числе и у детей, на месте папул (прыщиков) могут образовываться гнойные мокнущие язвочки, доставляющие пациентам много неприятных ощущений.
К тому же иногда, в относительно редких случаях, пероральный дерматит может поражать не только область вокруг рта, но также обнаруживаться на коже около глаз, на нижних и верхних веках. При этом дерматит несет потенциальную опасность для зрения пациента (в первую очередь если диагностируется у маленьких детей), поэтому требует своевременной консультации специалиста-офтальмолога.
Околоротовой дерматит: симптомы
Симптомы указанного заболевания – это небольшие папулы круглой или овальной формы, располагающиеся в первую очередь вокруг рта и на подбородке. В некоторых случаях папулы, как уже говорилось выше, могут обнаруживаться на крыльях носа, на переносице, на висках и щеках, а также вокруг глаз. В некоторых случаях папулы могут быть заполнены прозрачной жидкостью.
Цвет папул, в зависимости от стадии заболевания – обострение или ремиссия – может варьироваться от бледно-розового с синеватым оттенком до ярко-красного. В некоторых случаях папулы сопровождаются гиперемией (общим покраснением) кожи, либо могут не вызывать изменения цвета кожных покровов. Отличительной чертой дерматита указанного типа принято считать характерную (светлую) полосу здоровой кожи вокруг рта, которая может иметь до 4 мм в ширину. В свою очередь, локализация папул может быть различной – от одиночных образований до групп из нескольких прыщиков с четко выраженными краями. В случае большого количества расположенных рядом папул кожа становится шершавой, что хорошо чувствуется при прикосновении.
Также симптомами околоротового дерматита, особенно в период обострения болезни, могут быть:
- сухость и стянутость кожи;
- кожный зуд;
- жжение.
Однако в большом количестве случаев пациенты не наблюдают и не испытывают при дерматите никакого дополнительного беспокойства.
Чем раньше начать лечить пероральный дерматит на лице, тем проще и быстрее удастся его вылечить. Именно поэтому при обнаружении первых признаков возможной болезни необходимо обратиться за консультацией к специалисту-дерматологу.
Первичный прием
Первичный прием у специалиста предполагает тщательный осмотр пациента, а также составление предварительного анамнеза (фиксация жалоб, симптомов, сопутствующих заболеваний), который позволяет сделать предварительные предположения относительно причины возникновения болезни. Дополнительно могут быть назначены анализы и другие диагностические меры, позволяющие прояснить клиническую картину и понять, как лечить пероральный дерматит на лице.
Диагностика
Диагностика дерматита указанного вида необходима как способ дифференциации от заболеваний со схожими проявлениями – экземы, простого герпеса, розацеа и др.
Диагностические меры в этом случае включают в себя:
- дерматоскопию: позволяет произвести оценку общего состояния кожи, степень развития патологии путем тщательного осмотра новообразований;
- соскобы кожного материала с мест поражения: бактериальный посев исследуемого материала позволяет установить наличие и вид инфекции (например, кандиды);
- аллергопробы на стафилококк и стрептококк: также позволяют установить чувствительность кожи к этим агентам и выявить их наличие.
План лечения
В случае если анализы подтвердят первоначально предполагаемый диагноз пероральный дерматит, лечение, назначенное специалистом, будет комплексным (с использованием мазей и других препаратов, а также с соблюдением диеты), направленным на устранение проявлений болезни на лице.
Воздействие на периоральный дерматит на лице при разработке схемы лечения предполагает два последовательных этапа, приводящих к постепенному исчезновению высыпаний:
- На первом этапе необходимо полностью отказаться от косметических средств (в первую очередь декоративной косметики) и мазей с кортикостероидами. Последние чаще всего рекомендуют отменять постепенно, уменьшая дозу и количество, в противном случае может возникнуть, так называемый, «синдром отмены», который приводит к обострению всех имеющихся симптомов – покраснений, отечности лица, жжения, зуда. На этом этапе чаще всего предполагается использование антигистаминных препаратов (которые снимают зуд и жжение), а также лекарств на основе трав для снятия местного воспаления. Дополнительно может быть использована рефлексотерапия, представляющая собой воздействие на активные точки на коже лица либо простым нажатием, либо с помощью специальных игл, чтобы уменьшить неприятные проявления дерматита.
- Второй этап: после того как острая фаза болезни проходит, пациенту назначается прием антибиотиков, которые призваны уничтожить инфекцию и подбираются с учетом инфекционного агента. Антибиотики принимаются только под наблюдением врача, который имеет возможность скорректировать их состав и дозу с учетом реакции на них организма пациента. С особой осторожностью следует подходить к лечению перорального дерматита при беременности: в этом случае прием антибиотиков противопоказан, и полноценное лечение возможно только после рождения ребенка (значение имеет и нормализация гормонального фона). В период беременности возможно только частичное снятие симптомов болезни – жжения, зуда и др. с применением безопасных для плода лекарств. То же касается и терапевтических мер воздействия на дерматит у детей: лечение в этом случае можно проводить только под наблюдением врача, иначе можно нанести вред здоровью ребенка.
Дополнительно к описанным методам воздействия, пациенту может быть рекомендовано:
- укреплять иммунитет и принимать витамины;
- наладить микрофлору кишечника;
- придерживаться диеты: диета при дерматите указанного типа предполагает отказ от жареной, жирной и пряной пищи, повышение количества употребляемых овощей и фруктов, предпочтение вареных, а не жареных блюд. На период приема антибиотиков необходимо полностью отказаться от алкоголя.
Результат лечения
Чаще всего при соблюдении врачебных рекомендаций удается вылечить околоротовой дерматит. В некоторых случаях предполагается курсовое, а не разовое лечение. При этом прием антибиотиков обычно может длиться достаточно долго (несколько недель), а общий курс лечения по длительности может составлять от нескольких месяцев до пары лет.
Профилактика
В силу того что дерматит представляет собой многофакторное заболевание с невыявленным основным фактором возникновения, меры профилактики включают в себя следующее:
- осторожное применение косметических средств, в первую очередь тональных кремов, а также мазей на основе кортикостероидов;
- соблюдение мер личной гигиены;
- укрепление иммунитета (прием витаминов, снижение психофизических нагрузок и др.);
- правильное питание с большим количеством фруктов и овощей;
- контроль состояния пищеварительной системы;
- контроль уровня гормонов, особенно в период беременности.
При появлении первых признаков заболевания, не следует долго тянуть, необходимо обратиться за консультацией к специалисту, пройти соответствующее обследование и начать терапию, так как для достижения наилучших результатов лечить пероральный дерматит надо начинать как можно раньше – в этом случае его удается вылечить в относительно короткие сроки.
Записаться на прием к специалисту в клинику “Энерго” можно либо по телефону, либо воспользовавшись особой формой для записи пациентов на сайте клиники.
Позаботьтесь о своей красоте и здоровье!
Источник
