Воспаление на руке чем облегчить
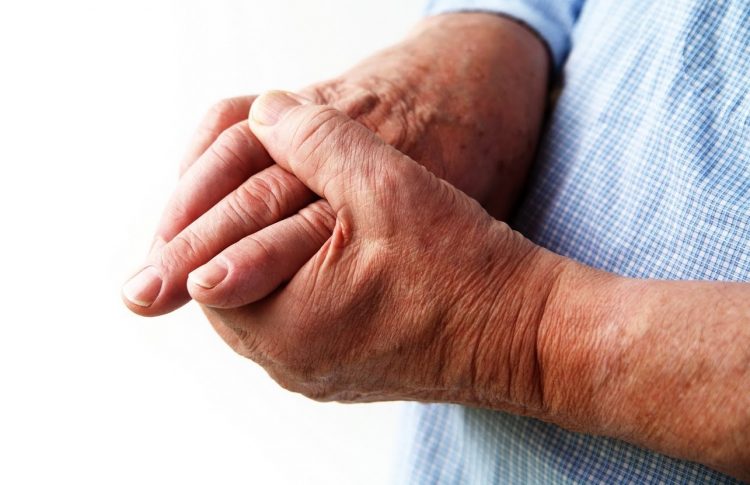
Такая патология, как воспаление мышц руки, считается распространённой. Её симптомы встречаются у спортсменов и у больных хроническими заболеваниями опорно-двигательного аппарата. Лечение зависит от причины патологии.
Особенности воспаления мышц руки
Воспаление мышц руки (симптомы и лечение различаются исходя из вида патологии) медицинским языком называется миозит. Миозит может встречаться в любом возрасте, но, как правило, основная масса пациентов приходится на возраст после 40 лет.
Патология по своему течению бывает острой и хронической. А также бывает локализованной (когда поражается одна мышца) и генерализованной, при этом виде в воспалительный процесс вовлекается группа мышц.
Миозит делится на следующие типы:
- Полиомиозит (воспаление нескольких мышц).
- Дерматомиозит (поражение мышц сочетается с воспалением кожи).
- Нейромиозит (воспаление мышц сочетается с поражением нервов).
- Оссифицирующий миозит.
Клинические проявления миозита могут быть самыми разнообразными, они зависят от мышцы, которая поражена.
Воспаление мышц руки называют миозитом
Но как правило, симптомы миозита следующие:
- Боль поражённой мышце (миалгия). Может носить ноющий, тянущий характер, усиливаться при физических нагрузках. А также возможно усиление болевых ощущений в ночное время, при смене погоды.
- Отёк.
- Гиперемия. При развитии острого воспалительного процесса может наблюдаться незначительное покраснение кожных покровов. При миозите, вызванном аутоиммунными заболеваниями возможно появление мелкоточечной сыпи на лице или конечностях.
- Повышение температуры тела. Лихорадка характерна для острых инфекционных заболеваний, аутоиммунных процессов. Повышение температуры зависит от причины воспаления, как правило, показатели температуры носят субфебрильные значения. Но в некоторых случаях лихорадка может быть значительно выражена.
- Ограничение движений в конечностях. Больные не могут поднять руку из-за усиливающейся боли.
- Дистрофия мышц. Развивается при недостаточном движении в поражённой области, может развиться полная мышечная слабость в конечности. Может развиться полная атрофия конечности.
- Боль при пальпации. При надавливании на область поражения больной может жаловаться на резкую боль. А также при прощупывании мышцы может наблюдаться возникновение уплотнений.
Диагностикой болей в мышцах занимается врач – невролог. Он проводит первичный осмотр пациента, осуществляет сбор жалоб больного. В дальнейшем он назначает дополнительные диагностические исследования.
К ним относятся:
- Клинический анализ крови. Назначается для оценки общего состояния организма и выявления маркеров воспалительной реакции организма.
- Биохимический анализ крови.
- Рентгенография. Этот метод назначается для выявления патологий со стороны костной системы.
- МРТ. Проводится для уточнений диагноза, при получении неясных данных при осмотре пациента.
- Биопсия (если есть подозрение на опухоль).
- Консультация врачей – специалистов. Назначается при миозите неясной этиологии, а также при сопутствующих соматических заболеваниях внутренних органов.
Причины и факторы риска
Воспаление мышц руки (симптомы и лечение зависит от этиологических факторов) происходит из-за следующих причин:
- Травмы. Это может быть перелом костей верхних конечностей, травмирование мышц при падении, вывихи суставных поверхностей. В этом случае миозит представляется сопутствующим симптомом этих патологий.
- Бактериальное воспаление мышц. По своему характеру может быть гнойным (пиомиозит). Чаще всего эта причина воспаления мышц встречается у ослабленных больных (хронические заболевания, онкология), а также на фоне гнойных заболеваний надкостницы (остеомиелит). Кроме этого, воспаление мышцы может произойти после перенесённой ангины или скарлатины.
- Вирусные заболевания. ОРВИ и грипп могут приводить к воспалению мышц. В этом случае воспаление может быть либо как симптом заболевания, либо как его осложнение. Воспалению мышц также могут способствовать «детские инфекции».
- Клещевой боррелиоз (болезнь Лайма). Это вирусное заболевание передаётся через укус инфицированного клеща. Поражение мышц в этом случае возникает как осложнение. Оно может проявиться сразу или спустя годы после инфицирования.
- Профессиональные вредности. Чаще всего воспаление мышц возникает у строителей, медицинских работников, писателей и музыкантов.
- Длительное переохлаждение.
- Заболевания опорно-двигательного аппарата. Например, остеохондроз, сколиоз, артриты, артрозы, грыжи межпозвоночных дисков. Все эти патологии оказывают негативное воздействие на мышцы, из-за этого и происходит воспаление мышц.
Остеоартроз плечевого сустава — это дегенеративная форма артрита
- Аутоиммунные заболевания. Например, системная красная волчанка, ревматоидный артрит, псориаз. При этих заболеваниях, кроме болевого синдрома в мышцах, будут наблюдаться высыпания на коже.
- Побочное действие лекарственных препаратов. Часто на фоне применения химиотерапевтических препаратов у онкологических больных, возникает побочный эффект в виде воспаление мышц. Как правило, воспаление исчезает после прекращения поступления препарата в организм.
- Паранеопластический синдром. Воспаление мышц в этом случае может быть проявлением воздействия опухолевого процесса на организм. Чаще всего миозит возникает на фоне лейкозов, рака молочной железы, сарком.
- Эндокринные заболевания (сахарный диабет).
- Интоксикация организма. Может быть вследствие передозировки лекарственных препаратов в результате отравления вредными веществами (ртуть, свинец).
- Заражение гельминтами. Существуют некоторые виды паразитов, излюбленной локализацией которых являются мышцы, головной мозг, подкожная клетчатка.
- Опухоли мышц. Они бывают злокачественными (саркомы) и доброкачественными. Процент возникновения таких опухолей у человека довольно низок.
- Неврологические заболевания.
- Стрессы, длительное психоэмоциональное напряжение.
- Длительное пребывание в неудобной позе (например, при работе за компьютером).
Тактика терапии
Воспаление мышц руки лечится самыми разнообразными способами. Их выбирают исходя из причины, которая повлекла за собой воспаление мышц и выраженности симптомов. Но, как правило, терапия направлена на снятие отёка, уменьшение воспалительного процесса и избавление от болей у пациента.
Для лечения применяют лекарственные препараты, физиотерапевтическое лечение, массажи, мази, компрессы, а также народные способы лечения.
Массажи назначаются после угасания симптомов острого периода заболевания. На момент проведения процедуры не должно быть повышенной температуры тела и ярко выраженных болей. Массаж проводится курсами. Для этого необходим медицинский массажист.
Можно применять методику самомассажа. Пациент должен слегка разминать руками мышцы руки для улучшения кровоснабжения в тканях и возвращению нормального тонуса в мышцах.
Особое внимание для улучшения подвижности в мышцах отдаётся лечебной физкультуре. Её можно делать как самостоятельно, так и обратиться к тренеру по ЛФК.
В некоторых случаях может потребоваться хирургическое вмешательство или применение новокаиновых блокад, в том случае, если вместе с миозитом происходит воспаление или другое поражение нервного корешка.
Лечение проводится, как правило, в амбулаторных условиях, но при ухудшении состояния пациента или усиления болей до нестерпимых может потребоваться госпитализация в стационар. Но происходит это довольно редко.
Лекарственные средства
К основным лекарственным средствам для лечения миозита относятся:
Диклофенак уколы.
| Лекарственная группа | Название препарата | Дозировка, способ введения, курс |
| Нестероидные противовоспалительные препараты (НПВС) | Диклофенак, Кеторолак | Внутримышечно (4 мл – 1 раз в сутки) или внутрь (по 1 таблетке 2 раза в сутки). Курс лечения не более 10 дней. |
| Анальгетики (обезболивающие препараты) | Анальгин, Баралгин | Внутрь по 1 таблетке 1 раз в сутки. Не более 10 дней. |
| Антибиотики (при бактериальной инфекции) | Амоксиклав, Суммамед, Супракс | Дозировка различается для каждого препарата. Можно вводить внутримышечно или принимать внутрь в виде таблеток или капсул. Курс лечения 10—14 дней. |
| Миорелаксанты | Мидокалм | Внутримышечно (1 мл 1 раз в сутки). Курс лечения 5 дней. |
| Витамины группы B | Мильгамма | Внутримышечно (глубоко), 3 мл 1 раз в сутки 10 дней. При необходимости курс лечения можно повторить. |
| Глюкокортикостероиды (при аутоиммунных заболеваниях) | Преднизолон | Дозировка определяется индивидуально, исходя из состояния пациента. |
| Компрессы | Димексид | На поражённую область накладывается компресс, обработанный в растворе димексида. Димексид разводится с физраствором (1:1). Сверху на ткань с препаратом накладывается плотная ткань (шарф). Курс лечения составляет 7 дней. |
Физиолечение
Физиотерапевтические методы лечения также широко применяются для лечения миозита.
К ним относятся следующие способы:
- Электрофорез с лекарственным препаратом. Введение препарата осуществляется с помощью тока, которые помогает лекарственному средству проникнуть непосредственно к очагу воспаления. Кроме этого, препарат находится несколько дней в глубоких слоях кожи, что способствует его лучшему всасыванию и распределению.
- Магнитотерапия. Этот способ предполагает магнитное воздействие на область поражения. С помощью магнитотерапии происходит быстрое исчезновение отёка и болевых ощущений. Курс лечения 10—14 дней.
- Парафинотерапия. Применяется с помощью нагретого парафина. Из него изготавливают аппликации, которые накладывают на поражённую область. Курс лечения 7 дней.
- Гидротерапия. К ней относится такой метод лечения, как подводный душ-массаж. С помощью этого метода можно полностью купировать все остаточные симптомы воспаления. Этот метод помогает улучшить кровоснабжение в тканях и вернуть нормальный тонус мышц.
- Лечение ультразвуком. Применяется с помощью специального аппарата, который создаёт колебания. Они, воздействия на мышцы, снимают воспаление и улучшают трофику тканей.
- УВЧ-терапия. Метод представляет собой воздействие высокочастотным электрическим током на поражённую область. Физиотерапевтический способ улучшает кровоснабжение, снижает воспалительный процесс в мышцах. Курс такого лечения не превышает 7 дней.
- Дарсонвализация. Это воздействие импульсного тока на организм с лечебной целью. При миозите такой метод назначается для уменьшения воспаления, обезболивания и для антибактериального действия. Курс лечения 10 дней.
Мази
Воспаление мышц руки (симптомы и лечение зависят от эффективности применяемых препаратов, среди которых выделяют мази). Мази широко применяются для снятия воспаления и болевых ощущений в мышечной ткани. Существует множество лекарственных мазей для лечения миозита.
| Группа препарата | Механизм действия | Название препарата | Способ нанесения, курс лечения |
| НПВС (нестероидные противовоспалительные препараты) | Противовоспалительное обезболивающее, улучшение кровоснабжения, противоотёчное | Финалгон, Кетопрофен, Диклофенак, Найз | Местно, на область поражения, 2 раза в сутки. Наносится тонким слоем, стараясь не касаться здоровой кожи. Курс лечения 14 дней |
Народные средства
Воспаление мышц руки (симптомы и лечение хорошо поддаются действию лекарственных трав) также можно лечить с помощью народной медицины. Широкое применение для купирования симптомов миозита получили компрессы, настои из лекарственных трав и отвары. Эти средства оказывают противовоспалительное и обезболивающее действие, снимают отёк.
Компрессы
Компрессы для лечения миозита чаще всего используются для согревания мышц. Тепло помогает снимать отёк и боль.
Нужно понимать, что тёплые компрессы нельзя применять во время острого процесса, это может привести к усилению отёка. А также нельзя применять согревающие компрессы при температуре выше +37℃.
- Согревающий компресс. Для его приготовления нужно взять ткань и тёплую воду (+37—38℃). Нужно хорошо намочить ткань, отжать, приложить к области поражения, сверху накрыть бумагой, зафиксировать бинтом. Сверху положить вату и накрыть тканью из плотного материала (это может быть шарф или шаль). Такой компресс необходимо держать на коже пациента не менее 20—25 мин. или до полного остывания.
- Компресс из сырого картофеля. Для его приготовления нужно взять ткань или плотный бинт. Подогреть картофель до комфортной температуры, равномерно распределить по ткани, накрыть сверху ещё одним слоем бинта или ткани. А затем приложить на место воспаления, на 20—25 мин.
- Компресс из капусты. Для этого компресса нужно взять капустные листы, нагреть до комфортной температуры. Затем приложить в область воспалённый мышцы и накрыть сверху тёплой тканью. Капустные листья обладают противоотёчным действием.
- Компресс из барсучьего жира. Жир наносят на ткань или бинт, а затем накладывают на область воспаления. Сверху накрывают бумагой, фиксируют бинтом и накрывают сверху плотной тёплой тканью.
Настойки
Такие компрессы можно использовать в течение двух недель или до полного исчезновения воспаления и болевого синдрома.
А также для лечения миозита применяют настои из лекарственных растений:
- Настой из ромашки лекарственной. Ромашка обладает противовоспалительным и обезболивающим действием. Для приготовления этого настоя нужно взять измельчённую ромашку или фильтр-пакеты, залить кипятком и дать настояться в течение получаса. После этого нанести немного жидкости на ватный диск или руки и втереть в воспалённую мышцу. Чтобы ромашка оказала более сильный эффект, перед применением настоя нужно сделать лёгкий согревающий массаж. Такой настой нужно применять 1 раз в день, на ночь.
- Настой из мелиссы. Для его приготовления нужно взять 1 ст. л. сухой мелиссы и залить её кипятком, дать настояться в течение 1 ч. Этот отвар можно использовать для приготовления компрессов.
Отвары
Отвары из лекарственных растений также оказывает лечебное действие на очаг воспаления:
- Отвар из цветков красного клевера. Можно приготовить отвар из цветков клевера. Для этого нужно взять несколько грамм сухих цветков, добавить их в кипящую воду и прокипятить в течение 10—15 мин. Затем процедить и остудить до комфортной температуры. Пить такой отвар нужно 2 раза в день, 14 дней.
Сухой клевер сохраняет все свои полезные свойства
- Отвар из цветков календулы. Ещё одним популярным народным средством для лечения миозита является отвар из цветков календулы. Для его приготовления нужно отварить в сушёные цветки календулы в течение 10 мин., процедить и остудить. Принимать этот отвар нужно 2 раза в день, до полного исчезновения болей и воспалительного процесса.
- Отвар из листьев смородины. Такой отвар способен снизить болевые ощущения в мышце. Для его приготовления необходимо проварить листья смородины в кипящей воде в течение 15 мин. Затем отвар процеживают и оставляют остужаться до комнатной температуры. Принимать такой отвар нужно 2 раза в сутки 10 дней.
Рекомендации для быстрого восстановления
Чтобы период реабилитации не затянулся, пациенту необходимо выполнять все рекомендации врача. Следует помнить, что все лекарственные препараты необходимо применять курсом, самостоятельно не снижать дозировку и не отменять препарат. Особенно это касается антибиотиков, при применении которых необходимо строгое соблюдение курса и дозировки.
В период выздоровления нужно постепенно наращивать двигательную активность воспалённой мышцы, чтобы не произошло атрофии. Пациенту необходимо заниматься гимнастикой, постепенно увеличивая нагрузку.
Прогноз при воспалении мышц руки благоприятный, пациент выздоравливает, улучшение самочувствия и исчезновение симптомов наступает на 3-4 день лечения.
Видео о воспалении мышц
Что такое миозит и как его лечить:
Источник
Артрит пальцев рук – это деформирующее, воспалительное заболевание, которое локализуется в мелких суставах кистей. Обычно это межфаланговые и пястно-фаланговые области. Диагностируется чаще у женщин, но в группу риска входят все люди старше 45 лет.
Причины заболевания
Причины делятся на первичные и вторичные. Первичные причины — это заболевания, непосредственно поражающие суставные поверхности:
- Ревматоидный артрит – аутоиммунное дегенеративное заболевание суставов.
- Травматические поражения (вывихи, переломы).
- Заболевания, связанные с нарушением обмена веществ (подагра).
Вторичные причины связаны с общесоматической патологией, которая в своём исходе дала осложнение на суставы:
- Аллергические реакции.
- Туберкулёз (нетипичное течение).
- Сахарный диабет I степени (чаще поражает нижние конечности).
- Псориаз (в тяжёлых формах).
- Общеинфекционные заболевания (грипп, герпес).
Есть ряд причин, которые являются сопутствующими при этом заболевании:
- пожилой возраст;
- переохлаждение;
- наследственность;
- механическая форма труда (швеи, офисные работники).
Артрит большого пальца кисти выносится в отдельную группу. Он связан и с изнашиванием хрящевой части сустава, и с асептическим воспалением. Поражение преимущественно в пястно-фаланговом сочленении. Присутствует яркое нарушение двигательной активности и выраженное снижение трудовой деятельности.
Патогенез
В патогенезе лежит разрушение суставных поверхностей в мелких суставах и нарушение нормальной двигательной способности. Особенность патогенеза обусловлена причинами, вызвавшими заболевание. Так, например, инфекционный агент (бактерии, вирусы), попадая в полость сустава, начинает интенсивно делиться. В суставах скапливается жидкость (продукты жизнедеятельности возбудителя, погибшие лейкоциты), которая приводит к деформации пальцев кисти. Сами костные и хрящевые структуры разрушаются не под действием возбудителя, а вследствие увеличения давления на суставные поверхности.
Локализация болезни
Степени и виды болезни
В зависимости от места поражения выделяют следующие виды артрита:
- проксимальный;
- средний;
- дистальный;
- тотальный.
Классификация болезни в зависимости от причины, которая легла в основу заболевания:
- Посттравматический. Возникает как осложнение переломов, вывихов. Часто возникает у профессиональных спортсменов.
- Инфекционный. Гематогенное, лимфогенное или контактное проникновение возбудителя в сустав.
- Реактивный. В анамнезе у пациента перенесённые инфекции со стороны кишечной или мочеполовой системы (2–4 недели до поражения сустава). Артрит выступает как осложнение основного заболевания.
- Нарушение в обменных процессах – подагра. Отложение соли мочевой кислоты в полости мелких суставов и, как следствие, их воспаление.
Клиническая картина
Артрит пальцев рук, в отличие от многих других видов, имеет резко выраженные симптомы с первых дней. Хронические и подострые формы при этой патологии встречаются реже, чем острая. Клинические симптомы:
- Резкое начало течения болезни. Поднимается высокая температура тела (более 38 градусов), общая слабость, головная боль.
- Локальная болезненность на поражённом участке. Иногда в поражение вовлекаются сразу несколько суставных поверхностей.
- Местная гиперемия, отёк, выраженное покраснение сустава.
- Ухудшение подвижности пальцев (снижение активных и пассивных движений).
- Деформация конечностей. Встречается при хронических формах болезни.
Заболевание имеет ярко выраженные симптомы
Клиническое проявление запястно-пястного артрита большого пальца имеет особенности. Местные проявления возникают на 4–5-й день. До этого момента основной симптом артрита пальцев рук — боль и ограничение подвижности. Гиперемия и отёк локализуются на запястье и боль иррадиирует на предплечье. Сила сжатия кисти резко снижается, как и возможность выполнять привычные действия.
Традиционное лечение
Лечением болезни занимаются следующие специалисты:
- ревматолог;
- невролог;
- травматолог;
- в маленьких городах и деревнях терапевт или врач общей практики.
В зависимости от формы, степени и клинических проявлений лечение осуществляется:
- ФАП;
- амбулаторно-поклинический уровень;
- центральные районные больницы;
- республиканские центры.
Если артрит вызван сопутствующими заболеваниями, то следует обратиться к соответствующему специалисту и пройти курс лечения по основной патологии. Это может быть не только ревматолог, но и инфекционист, иммунолог.
Цель лечения:
- восстановление двигательной активности;
- снятие воспаления;
- обезболивание и возвращение нормального качества жизни;
- восстановление деформированных участков конечностей.
Медикаментозное
Медикаментозное лечение — главный и обязательный компонент в назначениях врача. Врач индивидуально подбирает курс лечения. При отсутствии видимых клинических улучшений препарат сменяется на 5 день.
Препараты
Первой целью в лечении является борьба с воспалительным процессом, поэтому включают следующие препараты:
- НПВП. Классическое назначение при всех асептических воспалениях суставов. Проникая в сустав, обладает сразу тремя видами воздействия: жаропонижающая, обезболивающая и противовоспалительная активность. Пример – «Ибупрофен», «Диклофенак».
- Обезболивающие препараты снимают основной симптом заболевания — боль. Пример – «Анальгин».
- Антибиотикотерапия для ликвидации возбудителя. Пример — «Ципрофлоксацин», «Амикацин».
- Кортикостероиды в тех случаях, если длительно нет положительных улучшений.
- Хондропротекторы для защиты хрящевых компонентов сустава от дальнейшего повреждения.
- Витаминные комплексы, содержащие кальций, фосфор и коллаген, а также витамины группы B.
Нередко ярко выраженная боль в суставах приводит к нарушению сна. В этом случае допустимы к назначению снотворные нового поколения, которые не вызывают привыкания («Залеплон», «Зопиклон», «Золпидем»). Отпускаются только по рецепту и после консультации врача.
Мази
Применяются следующие местные средства (гель, мазь):
- НПВП на мазевой основе. Действие, как и у таблеток, но на местном уровне. Относятся к противовоспалительным средствам.
- Хондропротекторные мази усиливают регенераторные процессы в поражённом суставе.
- Разогревающие мази усиливают кровообращение. Недопустимо использовать в первые дни болезни, поскольку может привести к ухудшению состояния.
Хирургическое
Применяется при деформации пальцев рук. В зависимости от степени деформации определяются с хирургической тактикой лечения. При лёгкой форме деформирующего артрита показаний для оперативного лечения нет.
При среднетяжелых и тяжёлых формах показано хирургическое лечение в следующих случаях:
- отсутствие или резко сниженная подвижность;
- поворот суставных поверхностей более 20 градусов по оси;
- отсутствие улучшений после консервативной терапии.
Оперативное лечение
К хирургическим тактикам относятся:
- Артродез — это полное обездвиживание сустава с помощью искусственно созданной костной мозоли.
- Артроскопия. Может быть, использована как диагностический метод или как лечебный. Позволяет на видеомониторе увидеть полость сустава, ввести туда лекарственные препараты или удалить поражённый участок.
- Протезирование. На мелких суставах используется крайне редко и в специализированных крупных клиниках (техника требует высококвалифицированных специалистов).
Гимнастика
Гимнастика включает комплекс упражнений, направленный на разработку суставов и по мере возможности возвращение к нормальной жизнедеятельности. Включает следующие движения:
- вращательные движения в лучезапястном суставе;
- сгибание/разгибание пальцев;
- максимальное выпрямление и максимальное сжатие (фиксация по 5–10 сек в таком положении).
Упражнения, которые помогут разработать суставы
Важные условия для выполнения упражнений:
- предварительный разогрев мышц (разминка);
- после острой фазы болезни;
- при слабом болевом синдроме;
- при отсутствии резкой деформации (только лёгкая степень).
Физиотерапия и массаж
Физиотерапевтические методы обязательны к назначению, и они включают:
- Электрофорез – воздействие электрическим током слабой мощности. Нередко назначают в комплексе с мазями и гелями для усиления эффекта.
- Парафинотерапия – это тепловой метод лечения. Запрещён в острой фазе. Применяют только для последующей разработки сустава и облегчения в момент реабилитации.
- Магнитотерапия. Сильное магнитное поле обеспечивает восстановление обменных процессов (циркуляция ионов в магнитном поле).
- УВЧ. Комбинация из магнитного и электрического поля высокой частоты.
Курс массажа длится 2 недели одновременно с физиотерапевтическими процедурами. При впервые выставленном диагнозе самомассаж не рекомендуется, но возможен при повторных курсах лечения.
Диета
Соблюдения общепринятых норм питания будет достаточно для эффективного лечения:
- сбалансированный по микро- и макрокомпонентам рацион;
- белки, жиры и углеводы в соотношении 1:1:4;
- калорийность в день согласно своему ИМТ;
- достаточный водный режим (1 -1,5 л в день);
- продукты богатые коллагенам (холодец, желатин);
- продукты, содержащие большое количество кальция и фосфора (морская рыба, молочные изделия).
Больному необходимо выпивать достаточное количество воды в день
Народное лечение
Эти способы подойдут в качестве дополнения основной традиционной терапии, однако следует проконсультироваться с врачом перед их применением.
Средства для приёма внутрь
Средства применять следует с осторожностью. Причина в возможных осложнениях сопутствующих болезней (гастрит, язва):
- Крапиву (1 ч. л.) залить стаканом кипятка и настаивать в течение 1 часа. Выпивать по половине стакана в день. Курс лечения 7 дней.
- Цветки календулы смешать с мелиссой в пропорции 1:1 и залить стаканом кипятка. Полученный настой пить после охлаждения по 1 стакану в день.
Крапивная настойка
Наружные средства
Наиболее популярные средства это компрессы и ванны:
- Ванны с сосной. Взять 3–4 сосновые лапки, довести до кипения и настаивать в течение 1 часа. Полученный навар вылить в ванну. Время нахождения в воде 30 мин. Курс 7 дней.
- Компресс из мёда и белой глины. Смешать компоненты в пропорции 1:3 смешать до получения сметанообразной смеси. Нанести на поражённый участок и укрыть на 30 мин. Курс 2 недели.
- Смесь из масел шалфея, коры дуба и мяты втирать в поражённый участок 2 раза в день на протяжении 2 недель.
Профилактика артрита рук
Артрит — это та патология, которая опасна своими последствиями больше, чем основным заболеванием. Главная опасность — это деформация и нарушение двигательной активности. В этом случае человек утрачивает возможность выполнять привычные действия. В тяжёлых случаях может получить инвалидность.
Профилактика артрита пальцев рук связана со своевременным и полным курсом лечения. Основные моменты профилактики:
- своевременное лечение инфекций;
- закаливание;
- соблюдение правильно сбалансированной диеты.
Источник
