Воспаление на руке у женщин

Дерматит на руках – часто встречающееся заболевание кожи, возникает после неблагоприятного воздействия внешних, внутренних факторов. Поражаться могут ладони, тыльная сторона кисти, участок между пальцами. Патология сопровождается неприятными симптомами, человека мучает сильный зуд, кожа воспаляется, появляются красные высыпания. Дерматит чаще отмечается у женщин, поскольку они ежедневно сталкиваются с химическими средствами. Лечение зависит от причины развития недуга.
Причины дерматита на руках
Дерматоз выражается в виде аллергии на определенные раздражители. Главные факторы, вызывающие развитие заболевания кожи рук:
- химические – взаимосвязь с химическими средствами, это косметическая продукция, парфюмерия, кислота;
- физические – воздействие солнечных, ультрафиолетовых лучей, радиоизлучения, долгое контактирование с водой, перепады давления и температур;
- биологические – влияние медикаментозных и растительных средств;
- пищевые – некоторые продукты питания (мед, цитрусы, орехи, клубника) вызывают аллергию;
- облигатные – ядовитые вещества, щелочи, минеральные кислоты.
Причиной кожной болезни иногда становится наследственность, т. е. дерматит от родителя способен передаться малышу, и будет иметь хроническую природу. Также появляется вследствие нарушений работы органов ЖКТ, гормональных изменений, психоэмоциональной нестабильности. Загрязненный воздух, обладающий огромным числом вредных веществ, выхлопных газов автомобиля, пыльцы растений в момент цветения приводит к расстройству организма.
Разновидности дерматита
Вследствие множества факторов образования дерматита выделяют несколько видов болезни. Наиболее распространенным является аллергический и контактный, часто встречающийся у взрослых, у малышей в основном отмечается атопический. Кроме этого у человека может быть актинический, солнечный или экзематозный дерматит на руках. Каждая разновидность вызывается своими негативными факторами, которые необходимо выявить для последующего успешного излечения.
Контактный
Формируется дерматит при соприкосновении рук с раздражающим фактором. Бывает простым и аллергическим. Причиной первого становятся химические вещества, перепады температур, механические влияния. Симптоматика появляется исключительно на области контакта.
Важно знать! Дерматит локализуется на руках по причине частого применения моющих средств, химикатов.
Признаки болезни зависят именно от раздражителя:
- при механическом отмечаются высыпания либо пузыри, несильный зуд;
- химическом – волдыри, бывают довольно объемные, после лопанья создают корочку;
- влияние холода – жжение, интенсивный зуд на патологической области, воспаленные очаги синеватого цвета, кожа шелушится.
| Проявления контактного дерматита на руках |
 |
Аллергический контактный вид вызван ответом на внешние возбудители, к чему соприкасаются руки. Воспаление образуется после контакта с шерстью животного, крапивой или иных растений. Симптоматика всегда одинакова:
- покраснение и отечность пораженного места;
- пузыри, наполненные прозрачной жидкостью;
- после их прорыва ранка затягивается корочкой, затем заметно шелушение.
Особенностью контактного вида является то, что при прекращении воздействия негативного раздражителя воспаление постепенно стихает, происходит выздоровление.
Атопический
Часто имеет хроническую форму, так как тяжело установить его причину. Основным фактором развития атопического дерматита является наследственная предрасположенность к аллергии. Наблюдается в основном у детей. Болезнь вызывают:
- нарушения метаболизма;
- инфекционные патологии;
- негативная экологическая среда;
- частые стрессы.
| Фотографии атопического дерматита на коже рук |
 |
Воспалительный процесс кожи при данном виде формируется на пальцах в районе суставов, тыльной стороне ладоней. При острой форме отмечается сильный зуд, красные высыпания и пятна, отечность. Хроническая характеризуется грубой и сухой кожей, которая зудит и шелушится. Образующиеся пузыри превращаются в патологические ранки, а затем заметны рубцы.
Аптеки скрывали это!
Даже “запущенный” дерматит можно вылечить дома. Просто не забывайте два раза в день мазать….
>
Внимание! Если вовремя обратиться к врачу за помощью и выполнять все рекомендации, использовать современные средства для лечения, дерматит постепенно исчезнет и на коже не останется и следа.
Аллергический
Появляется у людей, подверженным аллергии. Обусловлено это ослаблением функции иммунной системы, а также наличием у человека астматического бронхита либо бронхиальной астмы.
Аллергическая форма кожной болезни – реагирование организма на определенные вещества, проникающие при дыхании или с приемом пищи. К проблеме приводят:
- продукты питания (шоколад, яйца);
- пыльца растений, например, клена, тополя;
- медикаменты (сульфаниламиды, антибактериальные препараты);
- эфиры, отделяемые растениями;
- пыль.
| Аллергическая форма |
 |
Симптоматика аллергического дерматита появляется не сразу после воздействия раздражителя, а через некоторое время. Кожный покров краснеет, воспаляется и отекает. Возникает интенсивный зуд, высыпания, волдыри. Поражаются как руки, так и иные участки тела. Наряду с этим, пациента мучает насморк, сложное дыхание. Последствием аллергической формы становится крапивница.
Солнечный
Серьезная форма заболевания, локализуется вследствие влияния на дерму солнечных лучей. Отличительным признаком является покраснение кожи, образования мелкой сыпи и это сопрягается болезненным ощущением. Признаки дерматита появляются почти сразу после долгого пребывания под прямым солнцем.
| Солнечный дерматоз |
 |
Актинический
Развивается в результате воздействия ультрафиолета либо радиационного излучения. Основное отличие от иных видов – возникает не сразу, а после нескольких часов, а то и дней, зависит от продолжительности контакта. Актинический дерматит наблюдается зачастую у сварщиков, фермеров. Проявление симптомов напрямую обусловливается мощностью облучения.
| Актиническая форма дерматита |
 |
Экзематозный
Следствием аллергической формы недуга у взрослых пациентов является преобразование патологии в экзематозный вид. В основном для этого хватает контакта человека с химическими соединениями либо металлом.
| Экзематозный дерматит на коже |
 |
Признаки дерматита возникают спустя пару недель. Отмечается шелушение кожи, краснота патологической области, зуд, жжение. Если болезнь не лечить появится экзема на руках, а из-за чувства дискомфорта – нарушение нервной системы.
Лечение дерматита
Терапевтические действия заболевания кожи зависят от фактора появления симптомов. Первым делом важно остановить взаимосвязь эпидермиса с раздражителем, и исключить контакт с водой. Параллельно с лечебными, профилактическими мероприятиями человек должен придерживаться диетического питания.
Медикаментозная терапия
Лечение фармацевтическими препаратами осуществляется по всей области поражения. Устранение дерматологических признаков происходит с помощью мазей, кремов, ими обрабатывают очаг инфекции.
Негормональные средства
Обычно, в состав медикамента от дерматита на руках входит совокупность антибактериальных, противовоспалительных компонентов.
Самыми действенными мазями, кремами являются:
- Экзодерил – применяется при наличии грибкового инфицирования и себорейного дерматита.
- Де-пантенол – выпускается в виде спрея, крема. Отлично смягчает, затягивает ранки, трещины на коже.
- Деситин – мазь оказывает обезболивающий, антисептический результат. Мгновенно устраняет боль, раздражение, зуд.
- Гистан – является биологически активной добавкой. Назначается для приема внутрь, помогает упрочнить иммунную систему.
- Радевит – снимает воспаление, ощущение жжения, зуд, эффективен в борьбе с инфекцией. Мазь быстро возобновляет дерму, высокий результат проявляет при себорейном дерматите.
- Эплан – крем с ярким антисептическим действием, способствует заживлению ранок и обеззараживанию кожи.
- Лостерин – рекомендован при экземах, дерматитах. Отличительной особенностью считается обезболивающий, антибактериальный, противовоспалительный, противозудный эффект.
- Вундехил – ранозаживляющий крем способствует устранению разных форм дерматита, трофических язв, псориаза.
Все лекарства негормональные. Потому допустимо применение взрослым и детям. При сложном течении болезни используют гормональные мази (Преднизолон, Целестодерм, Элоком, Адвантан, Флуцинар). Для упрочнения иммунной системы назначаются Такролимус, Протопик, Элидел.
| Результат комбинированного лечения |
 |
Другие препараты для устранения дерматита
При осложненной форме патологии заболевшему показана системная терапия:
- Противоаллергические (Супрастин, Эриус, Кларитин, Зодак) – таблетки для перорального применения.
- Седативные лекарства (настойка Валерианы, Пустырника).
- Антибиотики (Тетрациклин, Доксициклин) – при инфицировании пораженного очага.
- Витамины (Мульти табс, Алфавит).
- Антисептики (Перекись водорода, раствор Фурацилина) – для профилактики прибавления вторичной инфекции. В случае ее присоединения показаны Левомеколь, Гентамициновая мазь.
- Пробиотики и пребиотики (Бифидумбактерин, Лактобактерин, Энтерол) – помогают наладить микрофлору кишечника.
Важно знать! У ребенка со слабой иммунной системой патология протекает намного сложнее.
Глюкокортикостероиды применяются в крайних ситуациях, когда медикаментозная терапия не оказала должного результата. Они довольно быстро устраняют симптоматику и последующее развитие аллергии. Характеризуются мощным противовоспалительным действием, однако имеют массу негативных явлений.
Диета и народные средства
Большое значение в лечении недуга имеет диетическое питание, активно устраняющее аллергический дерматит. Ведь нередко его основанием становятся некоторые продукты.
Исключить из рациона следует:
- цитрусы, клубнику;
- спиртные напитки;
- сладости: шоколад, конфеты, сдобу, мед;
- яйца, рыбу;
- приправы, соусы, майонез, маринады, томаты;
- орехи, грибы;
- колбасные изделия, копчености;
- напитки с красителями и ароматизаторами, какао, кофе, газировку.
Дерматит на коже побежден!
Натуральное средство без всякой химии и опасности для кожи. Просто не забывайте два раза в день мазать….
>
В меню необходимо добавить немного растительного масла. Употреблять низкокалорийную продукцию: творог с малым процентом жирности, печень, каши, овощи, листья салата.
Лечить дерматит на руках можно с помощью народных рецептов. Только перед применением следует удостовериться, чтобы они не стали причиной аллергии. Для этого нужно капнуть немного средства на небольшую область кожи и в течение суток наблюдать за реакцией. В случае покраснения или зуда – отменить лечение данным способом.
Для устранения кожной болезни используют отвары из различных целебных растений, березовых почек, настойки чая. Производят примочки и ванночки с дополнением ромашки, календулы.
| Лечение заняло 4 дня |
 |
Профилактические меры
Наиболее эффективная профилактика развития дерматита на руках – ограждение человека от раздражителя. Чтобы не допустить появления болезни следует:
- надевать защитные перчатки – при работе с бытовой химией, лаками, краской и иными вредными веществами;
- увлажнять руки кремом – перед выходом на улицу в солнечную погоду;
- приобретать щадящие моющие средства;
- избегать стрессов, физических перегрузок;
- пользоваться увлажняющим мылом, гипоаллергенными шампунями;
- надевать теплые перчатки – при выходе на улицу в морозную погоду;
- соблюдать режим питания и диету;
- ежедневно проводить влажную уборку помещения, не допускать пыли и плесени;
- носить хлопчатобумажную одежду.
Соблюдая все предостерегающие мероприятия получится избежать развития неприятного заболевания.

Общие рекомендации
Дерматит – патология, способная появиться у каждого в результате контакта с раздражающим фактором. Болезнь без проблем поддается лечению и изредка приводит к тяжелым последствиям. Однако, получается это при своевременно начатой терапии, т. е. при первых признаках и комплексном подходе.
Опасно начинать лечение самостоятельно, не посоветовавшись с врачом. Сначала следует выявить аллерген и остановить контакт с ним, придерживаться специальной диеты и строго соблюдать дозировку лекарств.
Источник
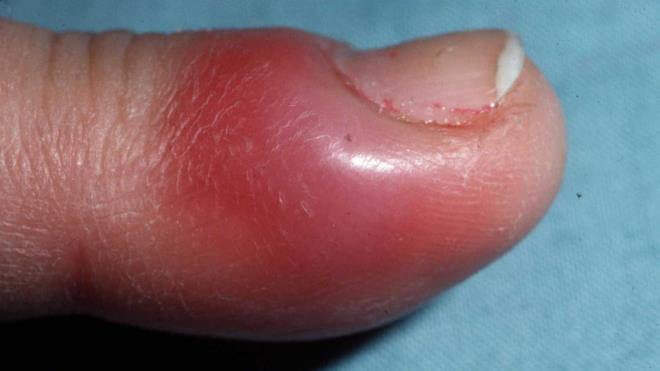
Панариций — инфекционное воспаление мягких тканей пальцев рук и ног. Это весьма распространенная и при этом опасная болезнь. Возникает в результате гнойного процесса, который может возникнуть даже после небольшой травмы, если в ранку попадает инфекция.
Панариций является сложной патологией. В зависимости от тяжести процесса, его лечение длится от двух недель до нескольких месяцев.
Это заболевание невозможно качественно вылечить в домашних условиях. При отсутствии квалифицированной медицинской помощи воспаление продолжит быстро прогрессировать и поражать ткани кисти. А это чревато развитием гангрены, флегмоны предплечья, остеомиелита и тяжелых деформаций пальцев. Вовремя не вылеченные абсцессы часто дают рецидив.
Как возникает панариций
Чтобы запустить патологический процесс, достаточно крошечной раны на пальце — например, от укола или занозы.
Небольшие раны быстро затягиваются, но инфекция остается внутри и продолжает размножаться. При этом организм человека распознает опасность и приступает к выработке фагоцитов (лейкоцитов). Строение соединительной ткани кистей рук специфично — она образует вертикальные фасциальные перегородки. Они идут от надкостницы к коже, разделяя на вертикальные ячейки. Таким образом инфекция удерживается от проникновения на другие участки, но возникают идеальные условия для возникновения абсцесса.
Когда в таких перегородках возникает отек и увеличивается давление в тканях — появляется изматывающая боль. Если панариций не лечат — инфекция прорывается в соседние ячейки, распространяясь на суставы и сухожилия.
Виды панариция
Панариций на пальцах рук встречается чаще, чем на стопах. Он может развиться у человека любого возраста, как у мужчин, так и у женщин. Однако чаще всего болезнь поражает пациентов 20-50 лет. У детей тяжелые формы панарициев диагностируют редко, у них обычно воспаляется только околоногтевой валик (паронихии).
Классификация панарициев:
- Околоногтевая форма или паронихий. Болезненный процесс захватывает край ногтевой пластины, переходит на околоногтевой валик. Причина возникновения такого панариция — микротравмы примыкающих к ногтю тканей, почти незаметные порезы — например, в результате непрофессионально сделанного маникюра.
- Подкожный панариций. Нагноение образуется с обратной стороны травмы, в подкожном гнойном пузыре накапливается экссудат, часто — с кровянистыми примесями. Примечательно, что такой нарыв не болит, человека может беспокоить только незначительное жжение. Кожа вокруг панариция краснеет. Если подкожный пузырь увеличивается в объеме — это значит, что болезнь прогрессирует. Именно эта форма заболевания легче других поддается лечению. Но в силу особенностей строения мягких тканей воспаление быстро распространяется на суставы и сухожилия.
- Подногтевой панариций. Очаг воспаления находится под ногтевой пластиной, в мягких тканях. Инфекцию можно занести при травме ногтя или занозе.
- Костный панариций. В этом случае воспаляется костная ткань пальца. Такое воспаление может возникнуть после глубоких травм и переломов.
- Суставная форма или гнойный артрит. Поражается сустав между фалангами, пальцы приобретают веретенообразную форму и любое движение становится болезненным.
- Комбинированная суставно-костная форма. Воспаление захватывает не только сустав, но и кость.
- Сухожильная форма. Самый сложный и болезненный вид панариция. Кроме кости и сустава воспаление перекидывается на сухожилия, пораженный участок опухает и из-за сильной боли становиться практически невозможно двигать пальцами и конечностью.

Внимание! Выявить подкожный панариций особенно сложно у людей с плотной малочувствительной кожей. Первые признаки воспаления начинают проявляться через 5-7 дней после травмы, когда человек уже почти не обращает внимания на первые неприятные ощущения. Без лечения воспаление захватывает сухожилия, суставы и фаланги приводя к осложненной форме болезни.
Симптомы панариция
Как будет протекать заболевание — зависит от возбудителя, типа воспаления и характера поражений тканей. Однако общие черты у разных типов панариция всё же есть. К ним относятся:
- отечность пальцев на тыльной стороне кисти;
- покраснение и чувство натяжения кожи;
- ограниченность движений, неловкость, скованность;
- неприятные ощущения или боль: от покалывания до резких пульсаций (в зависимости от глубины поражения).
При тяжелой форме панариция пациент будет страдать от высокой температуры, интоксикации, слабости.
Если возбудителем воспаления является стафилококк — яркой клинической картины с болью и повышением температуры может и не быть. В этом опасность такого панариция: при наличии стафилококка процессы распада развиваются очень быстро и развивается некротический очаг. Поэтому будьте внимательны — сильный отек кисти, сопровождающийся слабостью, сонливостью и отсутствием аппетита может свидетельствовать о разрушительной деятельности стафилококка. Срочно обратитесь к врачу!.
В случае, если внутри панариция работает анаэробная флора, рука будет не только отечной, но и багровой или даже синюшной. При этом типе поражения омертвение тканей тоже развивается очень быстро.
Стадии заболевания
Начальная стадия заболевания носит название серозно-инфильтративная. Спустя 2-3 дня после начала поражения она переходит в гнойно-некротическую стадию.
Для серозно-инфильтративной стадии характерны:
- умеренная боль;
- обострение неприятных ощущений, когда кисть опущена вниз;
- покраснение тыльной стороны кисти;
- отек пальцев и кисти;
- пораженный палец с трудом сгибается;
- температура тела колеблется в пределах 37-37,5 градусов;
- удовлетворительное самочувствие.
Когда заболевание переходит в гнойно-некротическую стадию, симптомы выражены ярко:
- пульсирующие или дергающие боли в пораженном пальце;
- пациент вынужден держать кисть приподнятой вверх;
- в центре покрасневших участков кожи просматриваются более бледные пятна;
- вены кисти расширены;
- лихорадка, общая интоксикация;
- в анализе крови высокий показатель СОЭ, повышено число лейкоцитов.
Факторы риска
Воспалительный процесс возникает, если в ранку попадают патогенные микроорганизмы. Ими могут быть:
- золотистый стафилококк;
- бета-гемолитический стрептококк;
- энтероккок;
- кишечная или синегнойная палочка;
- грибковая инфекция.
Нередко причиной воспаления становится комбинация нескольких видов аэробных и анаэробных микроорганизмов.
Открыть ворота инфекции люди могут в силу невнимательности или дурных привычек. Например, к микротравмам может привести привычка грызть ногти или срывать заусенцы, проведение маникюра у недостаточно добросовестного специалиста.
Факторы, при которых нужно быть предельно осторожными и беречь пальцы от микротравм:
- грибковая инфекция:
- дерматоз, осложненный бактериальной и грибковой микрофлорой;
- поражение ногтей в результате псориаза или экземы;
- сахарный диабет (особенно его декомпенсированная форма);
- поражение артерий и вен — оно приводит к нарушению микроциркуляции крови и нарушению трофики тканей;
- прием иммунодепрессанты или глюкокортикоиды;
- пожилой возраст, авитаминозы, истощение. гипопротеинемия;
- частый контакт с едкими химикатами;
- частое пребывание в условиях высокой влажности;
- работа связана с воздействием вибрации;
- синдром Рейно.
Диагностика панариция
Установить диагноз могут травматолог, ортопед и инфекционист. После осмотра и сбора данных анамнеза врач назначит:
- клинический анализ мочи;
- клинический анализ крови;
- бактериологический посев с пораженного участка:
- рентгенография.
Чтобы уточнить форму и локализацию воспаления, врач аккуратно пропальпирует больное место пуговчатым зондом.
Поскольку суставной панариций выявить сложнее — может возникнуть необходимость сделать сравнительные рентгенограммы одноименного пальца на правой и левой руках. По результатам обследования врач примет решение как лечить панариций.
Лечение панариция

Если пациент своевременно обратился за медицинской помощью, панариций может быть успешно вылечен при помощи консервативных методов лечения: местного и системного применения антибиотиков, анальгетиков, УВЧ терапии, электрофореза. Главное — обеспечить рассасывание инфильтрата.
На этой стадии лечения эффективны дополнительные процедуры: ванночки с солевым раствором или компрессы на место воспаления, применение ихтиоловой мази или мази Вишневского. В зависимости от площади поражения можно использовать мази и лосьоны с антибиотиками, антисептики, аппликации с димексидом.
Чтобы снять боль, вам предложат нестероидные противовоспалительные препараты.
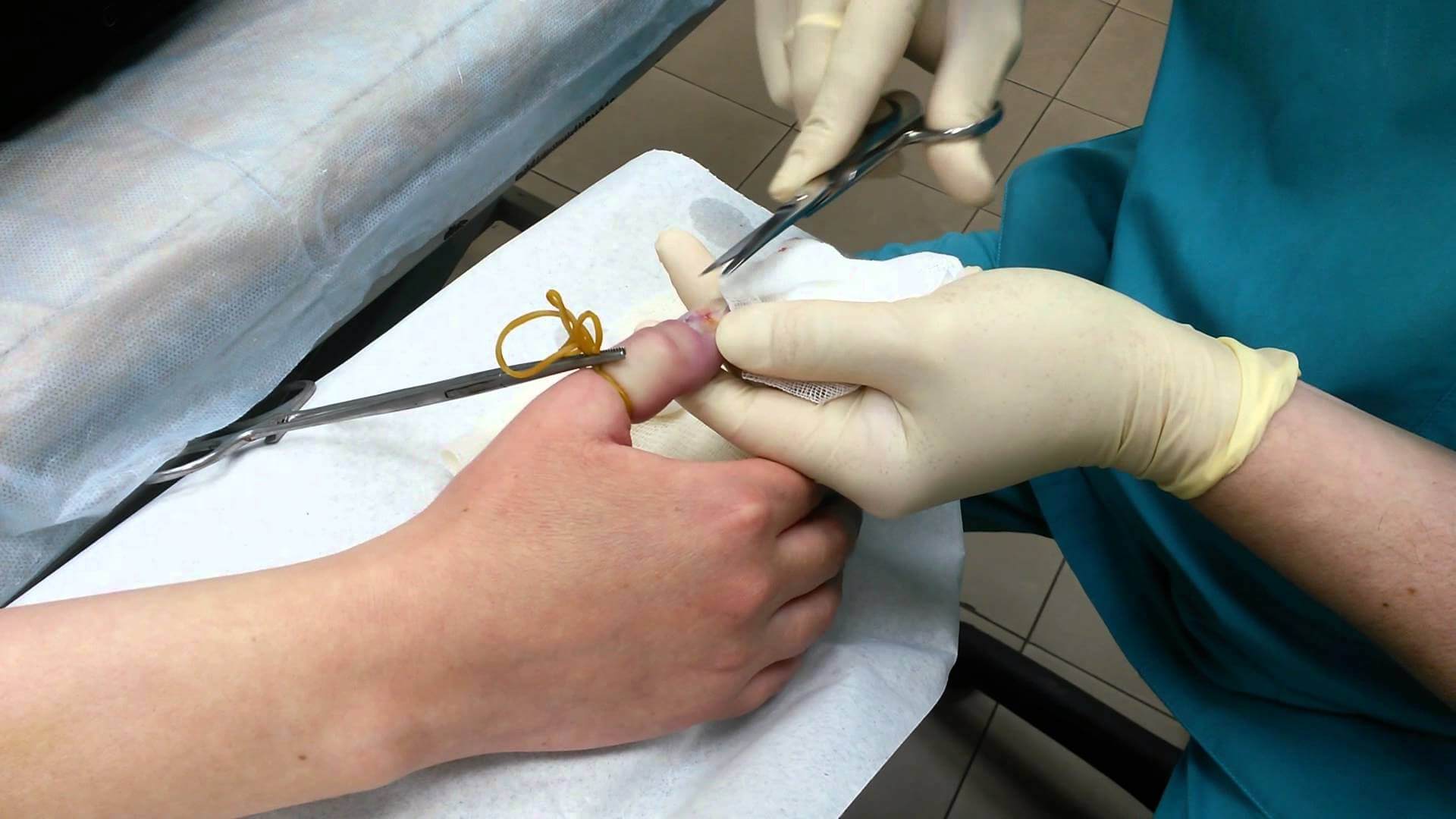
В случае, если воспаление переросло в гнойно-некротическое, наболевшую полость необходимо своевременно вскрыть, дренировать и промывать антисептическими растворами. На время интенсивного лечения на палец будет наложена повязка и лонгета. Скорее всего, врач назначит курс антибактериальных препаратов — в зависимости от результатов анализа на чувствительность к тому или другому виду антибиотиков.
Профилактика
Появление панариция предупредить не сложно. Для этого важно соблюдать следующие правила:
- при работе надевать защитные перчатки;
- соблюдать технику безопасности на работе и в быту;
- незамедлительно обрабатывать антисептиками любые повреждения кожи – в том числе уколы заноз и заусенцы;
- заклеивать травмированные участки защитным пластырем.
- следить, чтобы инструменты для маникюра были стерильны;
- избегать длительного воздействия воды — она ослабляет защитные качества кожи.
Источник
