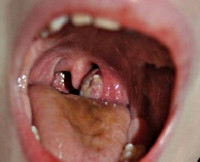
Воспаление небных дужек фото
Дата публикации: 2015-04-01
Дата обновления: 2021-04-16
Причины возникновения и течение болезни
В случае если вирулентная (болезнетворная) инфекция проникает в околоминдаликовую клетчатку, то в ней возможно возникновение воспаления паратонзиллярной клетчатки. Это заболевание может возникнуть у больных хроническим тонзиллитом на стадии декомпенсации (нарушения нормальной деятельности) в виде часто повторяющихся ангин.
Паратонзиллит наиболее часто развивается у молодых людей в возрасте от 15 до 30 лет. Наиболее часто встречается тонзиллогенный путь проникновения, т.е из верхнего полюса миндалины или её добавочной дольки. На этом уровне паратонзиллярная клетчатка имеет более рыхлую структуру, а капсула миндалины тоньше. Возможен лимфогенный (через лимфу) и гематогенный (через кровь) путь заноса инфекции. Иногда выявляется одонтогенный (зубной) паратонзиллит, который может возникнуть при кариесе зубов, а также отогенный (ушной), возникающий при остеомиелите (инфекционно-воспалительном процессе) в височной кости.
Как правило, паратонзиллит является односторонним процессом. В зависимости от места локализации он бывает:
- Передним или супратонзиллярным (передневерхним) – процесс локализуется между верхней частью небно-язычной дужки и миндалиной;
- Задним – развивается между небно-глоточной дужкой и миндалиной;
- Наружным – воспаление располагается в наружном отделе клетчатки;
- Нижним – располагается в области, которая прилегает к корню языка и нижнему полюсу миндалины.
Клиническая картина
Процесс начинается очень остро. Температура тела больного высокая и состояние достаточно тяжелое. Отмечается резкая слабость, сильная боль при глотании, которая иррадиирует (отдает) в ухо на стороне поражения, гиперсаливация (слюнотечение), тризм (невозможность полностью открыть рот) жевательной мускулатуры. Кожные покровы у лор пациента бледные, из полости рта исходит неприятный запах, голос становится гнусавым.
Положение головы неподвижное с наклоном к плечу. На лице больного страдальческое выражение. Фарингоскопическую картину, которая зависит от локализации, бывает очень сложно установить из-за тризма жевательной мускулатуры и неполного открытия рта.
При переднем паратонзиллите пораженный участок слизистой и дужки отечен, резко гиперемирован (выражено красный), инфильтрован и выбухает вперед. Отмечается смещение миндалины кзади, смещение язычка, а также асимметрия мягкого нёба.
В случае возникновения заднего паратонзиллита задняя небно-глоточная дужка сильно утолщается (может достигнуть толщины мизинца), гиперемирована, отёчна и инфильтрирована. Инфильтрация и отёчность распространяется на язычок и мягкое нёбо, в некоторых случаях может спускаться на наружное кольцо гортани, что может привести к стенозу (сужению) гортани и, как следствие, удушью. Нёбная миндалина не изменена, но оттеснена кпереди, передняя небная дужка не повреждена и не вовлечена в процесс (интактна).
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Для нижнего паратонзиллита характерен отёк и инфильтрация корня и боковой части языка, а также передней нёбной дужки. В некоторых случаях выявляется коллатеральный (вторичный) отёк поверхности надгортанника.
При наружней форме заболевания миндалина смещается в противоположную сторону, слизистая оболочка наружно-боковых стенок миндалины отёчна, геперемирована и инфильтрована.
Регионарные лимфатические узлы увеличиваются в размере, при пальпации болезненны. В крови наблюдается умеренная анемия, увеличенное СОЭ, лейкоцитоз и нейтрофилез (увеличение числа нейтрофилов крови).
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Записаться
Диагностика
Паратонзиллит следует отличать от токсической формы скарлатины, дифтерии, а так же от ангины Симановского-Плаута-Венсана, злокачественных образований глотки, твердого шанкра (безболезненное изъязвление при начальном периоде сифилиса), лейкемического инфильтрата.
Лечение
Назначается антибактериальная терапия в дозах, соответствующих тяжести заболевания. Проводится десенсибилизация организма (снижение чувствительности к аллергену), регидратация (восполнение потерянной жидкости). Назначаются анальгетики и витамины. Так же проводятся местные процедуры: полоскание дизинфецирующими растворами, согревающие компрессы, облучение при помощи соллюкс лампы.
.
Прогноз
При правильной диагностике прогноз вполне благоприятный, но следует выполнять все назначения лор врача, чтобы предотвратить более тяжелые осложнения.
Источник
анонимно, Женщина, 30 лет
Здравствуйте, Виктор Петрович. Проснувшись утром, почувствовала дискомфорт в левой части горла (при глотании), припухла левая “небная дужка”. За день вперед, прошлась по улице и дышала холодным, морозным воздухом НОСОМ. Вечером того же дня почувствовала дискомфорт в носоглотке (чувство “жара”). На завтра перестал дышать нос, капала сосудосуживающие в больших количествах, в основном дышала ртом (так как нос был “забит”), но дискомфорт в области носоглотки оставался. Стоит ли начинать прием антибиотиков? Заранее благодарна за ответ.
Нет, не стоит. Для этого нет никаких показаний. По описанию у Вас ОРВИ.
анонимно
Спасибо Вам, среди дня решила посмотреть ватной палочкой ОБРАТНУЮ сторону задней “небной дужки”(слева) видимо неудачно провела палочкой и лопнул пузырек, стало так “легко” как – будто и не болело вовсе, однако позже вновь появилась “слабо-ноющая боль”, которая усиливается во время “глотка” особенно “пустого”. С обратной стороны этой “дужки” пузырьки с прозрачной жидкостью (не получится сфотографировать). Начала полоскать фурацилином, правильно ли?стоит ли принимать противовирусное (например Кагоцел)? это обострение фарингита?
Полоскания в подобных ситуациях мало эффективны. Лучше орошать слизистую оболочку глотки антисептиками (напр. Тантум Верде) и рассасывать Исла Минт. Необходимости в противовирусной терапии я не вижу.
анонимно
Виктор Николаевич, здравствуйте. Сегодня пятый день, как принимаю Ципрофлоксацин (по разрешению врача) + Линекс по 1х3 р/д. Фурацилином полоскала 3 первых дня, пробовала рассасывать Фалиминт (Исла Минт. не нашла), но он неприятно охлаждал и “покалывал”(убрала после однократного применения). Все хорошо. Скажите пожалуйста, воспаленные гранулы и боковые валики (слева в частности) восстановятся до нормального состояния или так и будут увеличены? могут ли воспаленные гранулы задней стенки глотки вызывать чувство слабого печения во рту и горле (ближе к вечеру)? Это причиняет дискомфорт. Что можно принять или чем полоскать для профилактики возможного дисбактериоза полости рта? Заранее благодарю за ответ.
Валики и гранулы в области задней стенки глотки могут быть увеличенными даже после стихания воспаления. Это совершенно нормально! Дискомфорт в горле может вызывать масса причин, в том числе проблемы с желудком. Ухаживать за полостью рта Вас обучит стоматолог.
анонимно
Здравствуйте Виктор Николаевич, только все нормализовалось, как вновь начала ощущать болезненность левого бокового валика, по крайней мере в этой области. А началось все опять же с носоглотки, прошлась по улице не “натянув шарф на нос”. Вначале был дискомфорт и легкий болевой синдром в области носоглотки, район небного язычка, который прошел, но видимо “спустился” ниже. Неужели вновь нужно принимать антибиотики? Уже 3 раза за последние 2 месяца. Смущает тот факт, что нет никаких проявлений насморка. Имеет ли смысл полоскание? или прием противовирусных? благодарю за ответ
Советую Вам пока с антибиотиками не торопиться. Должны помочь рассасывания Исла Минт и орошения Аква Марис для горла.
анонимно
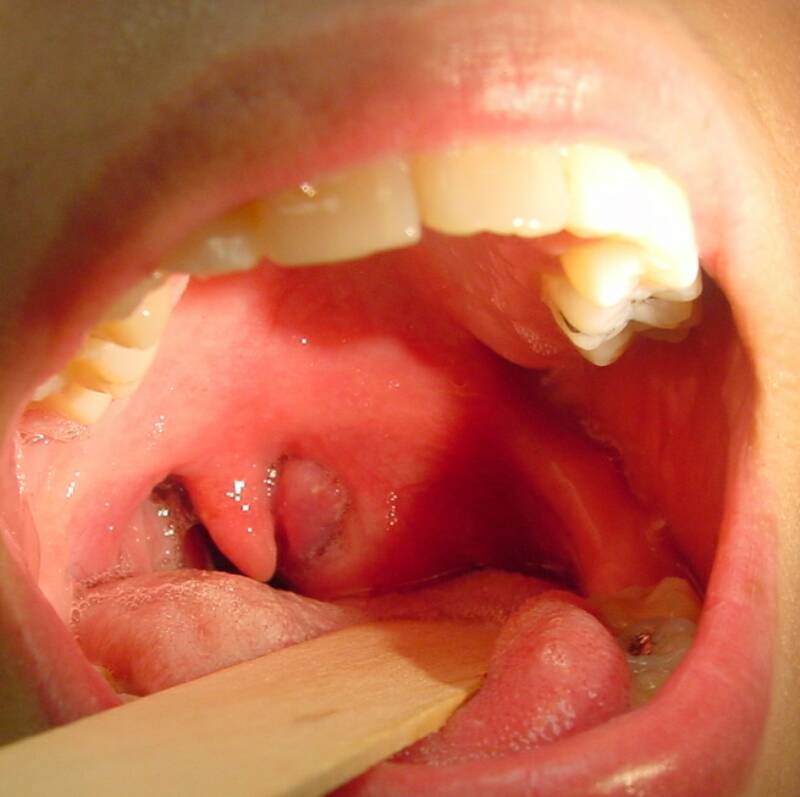
Виктор Николаевич, прикрепляю фото, так наверное будет нагляднее. Скажите пожалуйста почему “задняя стенка” “белесая”? сегодня уже чувствуется жжение во втором “валике”, тот что справа. Можно ли заменить Аква Марис на Мирамистин? Благодарю за ответ.
На представленных снимках слизистая оболочка глотки выглядит совершенно нормальной. Лечение в этом случае вообще не показано. Возможно, с такой симптоматикой у Вас протекает ГЭРБ. Чтобы её исключить надо будет пройти обследование у гастроэнтеролога.
анонимно
Спасибо Вам большое, Виктор Николаевич, за уделенное внимание при ответе на мой вопрос. Сегодня все гораздо лучше (по ощущениям), но чувство умеренного жжения в глотке присутствует, особенно при открывании широко рта. Благодарю за рекомендации. У меня хронический тонзиллит, бывают “пробки”, особенно это касается правой миндалины, подскажите пожалуйста она немного увеличена(ближе к “корню” языка) по сравнению с левой, выходит как бы на заднюю небную дужку (фото) это нормально? меня это немного смущает. Температура в моменты обострения отсутствует, но я все равно стараюсь принимать антибиотики. Ведь при хроническом тонзиллите это обязательно, даже при отсутствии повышенной температуры? Заранее благодарна за ответ.
Нормально. Асимметрия нёбных миндалин при хроническом тонзиллите – явление нередкое. С антибиотиками следует быть очень осторожным и принимать их лишь при гнойном воспалении (ангине).
анонимно
Виктор Николаевич, простите, единственное что смущает – дискомфорт в шейных мышцах (как будь-то “спустилось вниз”) и немного отдает в уши. Это нормально? По фото все таки фарингит? как быть с жжением (это причиняет дискомфорт)? Воду пью в огромных количествах, помогает на секунды, но точно не изжога. Применяю Миромистин, не часто + прием Кагоцела (схема лечение).спасибо
Так порой бывает. По фото хронический тонзиллит. При тонзиллите такой бывает. Выздоравливайте!
Консультация врача отоларинголога на тему «Небная дужка» дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
Ответ опубликован 6 декабря 2016 г.
Источник
- Время чтения статьи: 2 минуты
Воспалительные процессы, протекающие в ротовой полости, часто затрагивают небо. Воспаление вызывает множество дискомфортных ощущений. Такой патологический процесс имеет несколько причин, от которых зависит методика лечения.
Чтобы выяснить причину воспаления во рту, нужно как можно быстрее обратиться к стоматологу и следовать его рекомендациям.
Функции неба и особенности строения
Небо представляет собой свод, отделяющий полость рта от носоглотки. Строение неба состоит их двух отделов – твердого и мягкого. Этот орган выполняет важную функцию – он исключает попадание пищи из полости рта в носоглотку.
Кроме того, рецепторы на поверхности неба связаны с гортанью и принимают участие в артикуляции и оказывают влияние на тембр голоса и высоту звуков. Таким образом, воспалительный процесс верхнего неба нарушает все функции этого важного органа, поэтому требует обязательного лечения.
Почему возникает воспаление?
Мышечная структура неба сверху покрыта слизистой оболочкой, которая и подвергается развитию воспалительного процесса. Воспаление часто возникает под действием таких факторов:
ожог слизистой оболочки в результате употребления чрезмерно горячей пищи и напитков;
поражение неба при стоматологических заболеваниях – пародонтите, стоматите, кариесе, пульпите;
нарушение среды ротовой полости вследствие действия металлов – при ношении брекетов или установке коронок;
курение;
аллергические реакции на медицинские препараты;
неврологические заболевания, поражающие суставы верхней или нижней челюсти;
остеомиелит – инфекционное поражение костной ткани челюсти;
злокачественные новообразования;
инфекционные заболевания верхних дыхательных путей – ангина, тонзиллит, фарингит, ринит.
Развитию воспалительного процесса неба могут способствовать некоторые из этих причин в их совокупности или отдельно друг от друга.
Признаки и симптомы воспаления неба
В зависимости от причин развития воспаления в ротовой полости человека могут беспокоить такие неприятные симптомы:
Ощущение острой боли, которая затрудняет процесс приема пищи. Вскоре боль нарастает, иногда становится невозможным даже глотание.
Если воспаление вызвано действием грибка, на поверхности неба образуется белый налет и эрозии. Процесс сопровождается неприятным гнилостным запахом изо рта.
Когда причиной воспаления служит инфекционное поражение – ангина или тонзиллит, небо становится красным и отечным.
При остром воспалении не исключено повышение температуры тела и лихорадка.
Если причинами стали заболевания зубов, то больного будет беспокоить зубная боль.
При онкологических заболеваниях больной жалуется на боли в небе ноющего характера.
Как проходит лечение воспаления неба?
Чем лечить воспаление на небе во рту, скажет специалист после определения диагноза. Могут применяться такие методы терапии:
Если причиной воспаления является незначительное повреждение слизистой оболочки, обычно достаточно полосканий отварами лекарственных трав. Антисептическим и заживляющим эффектом наделены отвары и настои на основе календулы, шалфея и ромашки. Травяной отвар для полоскания нужно использовать в теплом виде.
При поражении неба грибком пациентам назначаются средства местного применения. Наиболее эффективными считаются раствор и гель «Хлоргексидин», «Ротокан» или «Стоматофит».
При выраженном болевом симптоме, независимо от причины воспаления, назначаются препараты комбинированного действия. Хорошо себя зарекомендовали «Холисал-гель», «Калгель».
Если в ротовой полости был обнаружен воспалительный процесс гнойного характера, больному назначаются антибиотики. Минимальный курс приема обычно составляет 7 дней, но есть и более сильные препараты, которые достаточно принимать 3 дня. Одновременно с местными средствами могут быть назначены антибактериальные препараты для внутреннего применения – «Сумамед», «Флемоксин Солютаб».
Воспалительный процесс неба легко поддается лечению. Чем раньше будет проведена терапия, тем меньше вероятность развития осложнений.
Меры профилактики
Профилактические меры сводятся к соблюдению простых правил:
– чистить зубы не менее двух раз в день; – использовать ополаскиватели для полости рта каждый раз после еды; – отказаться от употребления чрезмерно горячей пищи; – обогатить рацион витаминами и микроэлементами, чтобы повысить местный иммунитет.
Исключение стрессовых ситуаций, сбалансированное питание, регулярное посещение стоматолога и обследование организма – все эти действия являются надежной профилактикой развития воспалительных процессов в ротовой полости.
Чем лечить воспаление неба зависит от причин развития воспалительного процесса и его симптоматики. Для определения точного диагноза следует посетить кабинет стоматолога.
Эта статья носит информативный характер, за подробностями просим вас обращаться к врачу!
Источник
Паратонзиллярный абсцесс – острое гнойное воспаление околоминдаликовой клетчатки. Основные симптомы заболевания – односторонние болевые ощущения «рвущего» характера, усиливающиеся при глотании, повышенное слюноотделение, тризм, резкий запах изо рта, интоксикационный синдром. Диагностика основывается на сборе анамнестических сведений и жалоб больного, результатах фарингоскопии, лабораторных и инструментальных методах исследования. В терапевтическую программу входит антибактериальная терапия, промывание ротовой полости антисептическими средствами, хирургическое опорожнение абсцесса, при необходимости – абсцесстонзиллэктомия.
Общие сведения
Термин «паратонзиллярный абсцесс» используется для обозначения финальной стадии воспаления – образования гнойной полости. Синонимические названия – «флегмонозная ангина» и «острый паратонзиллит». Заболевание считается одним из наиболее тяжелых гнойных поражений глотки. Более чем в 80% случаев патология возникает на фоне хронического тонзиллита. Чаще всего встречается у лиц в возрасте от 15 до 35 лет. Представители мужского и женского пола болеют с одинаковой частотой. Для данной патологии характерна сезонность – заболеваемость увеличивается в конце осени и в начале весны. В 10-15% паратонзиллит приобретает рецидивирующее течение, у 85-90% больных обострения наблюдаются чаще одного раза в год.

Паратонзиллярный абсцесс
Причины паратонзиллярного абсцесса
Основная причина развития – проникновение патогенной микрофлоры в ткани, окружающие небные миндалины. Паратонзиллярный абсцесс редко диагностируется в качестве самостоятельного заболевания. Пусковыми факторами являются:
- Бактериальные поражения глотки. Большинство абсцессов околоминдаликовых тканей возникает в виде осложнения острого тонзиллита или обострения хронической ангины, реже – острого фарингита.
- Стоматологические патологии. У некоторых пациентов болезнь имеет одонтогенное происхождение – причиной становится кариес верхних моляров, периостит альвеолярных отростков, хронический гингивит и пр.
- Травматические повреждения. В редких случаях формирование абсцесса в прилегающих к миндалине тканях происходит после инфицирования ран слизистой оболочки этой области.
В роли возбудителей обычно выступают Streptococcus pyogenes, Staphylococcus aureus, несколько реже – Escherichia coli, Haemophilus influenzae, различные пневмококки и клебсиеллы, грибы рода Candida. К факторам, увеличивающим риск развития патологии, относятся общее и местное переохлаждение, снижение общих защитных сил организма, аномалии развития миндалин и глотки, табакокурение.
Патогенез
Паратонзиллярный абсцесс в большинстве случаев осложняет течение одной из форм тонзиллита. Образованию гнойника верхней локализации способствует наличие более глубоких крипт в верхней части миндалины и существование желез Вебера, которые активно вовлекаются в процесс при хронической ангине. Частые обострения тонзиллита приводят к формированию рубцов в районе устьев крипт и небных дужек – происходит сращение с капсулой миндалины. В результате нарушается дренирование патологических масс, создаются условия для активного размножения микрофлоры и распространения инфекционного процесса внутрь клетчатки. При одонтогенном происхождении заболевания патогенная микрофлора проникает в околоминдаликовые ткани вместе с током лимфы. При этом поражение небных миндалин может отсутствовать. Травматический паратонзиллит является результатом нарушения целостности слизистой оболочки и проникновения инфекционных агентов из полости рта непосредственно вглубь тканей контактным путем.
Классификация
В зависимости от морфологических изменений в полости ротоглотки выделяют три основные формы паратонзиллярного абсцесса, которые также являются последовательными стадиями его развития:
- Отечная. Характеризуется отечностью околоминдаликовых тканей без выраженных признаков воспаления. Клинические симптомы зачастую отсутствуют. На этом этапе развития заболевание идентифицируется редко.
- Инфильтрационная. Проявляется гиперемией, местным повышением температуры и болевым синдромом. Постановка диагноза при этой форме происходит в 15-25% случаев.
- Абсцедирующая. Формируется на 4-7 день развития инфильтрационных изменений. На этой стадии наблюдается выраженная деформация зева за счет массивного флюктуирующего выпячивания.
С учетом локализации гнойной полости принято выделять следующие формы патологии:
- Передняя или передневерхняя. Характеризуется поражением тканей, расположенных над миндалиной, между ее капсулой и верхней частью небно-язычной (передней) дужки. Наиболее распространенный вариант болезни, встречается в 75% случаев.
- Задняя. При этом варианте абсцесс формируется между небно-глоточной (задней) дужкой и краем миндалины, реже – непосредственно в дужке. Распространенность – 10-15% от общего числа больных.
- Нижняя. В этом случае пораженная область ограничена нижним полюсом миндалины и латеральной стенкой глотки. Наблюдается у 5-7% пациентов.
- Наружная или боковая. Проявляется образованием абсцесса между боковым краем небной миндалины и стенкой глотки. Наиболее редкая (до 5%) и тяжелая форма патологии.
Симптомы паратонзиллярного абсцесса
Первый симптом поражения околоминдаликовой клетчатки – резкая односторонняя боль в горле при глотании. Только в 7-10% случаев отмечается двухстороннее поражение. Болевой синдром довольно быстро становится постоянным, резко усиливается даже при попытке глотнуть слюну, что является патогномоничным симптомом. Постепенно боль приобретает «рвущий» характер, возникает иррадиация в ухо и нижнюю челюсть. Одновременно развивается выраженный интоксикационный синдром – лихорадка до 38,0-38,5° C, общая слабость, ноющая головная боль, нарушение сна. Умеренно увеличиваются нижнечелюстные, передние и задние группы шейных лимфоузлов. Наблюдается стекание слюны с угла рта в результате рефлекторной гиперсаливации. У многих пациентов определяется гнилостный запах изо рта.
Дальнейшее прогрессирование приводит к ухудшению состояния больного и возникновению тонического спазма жевательной мускулатуры – тризму. Этот симптом является характерным для паратонзиллярного абсцесса. Наблюдаются изменения речи, гнусавость. При попытке проглатывания жидкая пища может попадать в полость носоглотки, гортань. Болевой синдром усиливается при повороте головы, вынуждая больного держать ее наклоненной в сторону поражения и поворачиваться всем телом. Большинство пациентов принимают полусидячее положение с наклоном головы вниз или лежа на больном боку.
У многих больных на 3-6 день происходит самопроизвольное вскрытие полости абсцесса. Клинически это проявляется внезапным улучшением общего состояния, снижением температуры тела, незначительным уменьшением выраженности тризма и появлением примеси гнойного содержимого в слюне. При затяжном или осложненном течении прорыв происходит на 14-18 день. При распространении гнойных масс в окологлоточное пространство вскрытие гнойника может не наступить вовсе, состояние больного продолжает прогрессивно ухудшаться.
Осложнения
К наиболее частым осложнениям относятся диффузная флегмона шеи и медиастинит. Они наблюдаются на фоне перфорации боковой стенки глотки и вовлечения в патологический процесс парафаренгиального пространства, откуда гнойные массы распространяются в средостение или к основанию черепа (редко). Реже встречается сепсис и тромбофлебит пещеристого синуса, возникающий при проникновении инфекции в мозговой кровоток через миндаликовые вены и крыловидное венозное сплетение. Аналогичным образом развиваются абсцессы головного мозга, менингит и энцефалит. Крайне опасное осложнение – аррозивное кровотечение вследствие гнойного расплавления кровеносных сосудов окологлоточного пространства.
Диагностика
Из-за наличия ярко выраженной патогномоничной клинической картины постановка предварительного диагноза не вызывает трудностей. Для подтверждения отоларингологу обычно достаточно данных анамнеза и результатов фарингоскопии. Полная диагностическая программа включает в себя:
- Сбор анамнеза и жалоб. Зачастую абсцесс образуется на 3-5 день после излечения острой спонтанной ангины или купирования симптомов хронической формы болезни. Врач также акцентирует внимание на возможных травмах области ротоглотки, наличии очагов инфекции в ротовой полости.
- Общий осмотр. Многие пациенты поступают в медицинское учреждение с вынужденным наклоном головы в больную сторону. Выявляется ограничение подвижности шеи, увеличение регионарных лимфатических узлов, гнилостный запах из ротовой полости и фебрильная температура тела.
- Фарингоскопия. Наиболее информативный метод диагностики. Позволяет визуально определить наличие флюктуирующего шаровидного выпячивания околоминдаликовой клетчатки, покрытого гиперемированной слизистой оболочкой. Часто на его поверхности имеется небольшой участок желтоватого цвета – зона будущего прорыва гнойных масс. Образование может вызывать асимметрию зева – смещение язычка в здоровую сторону, оттеснение небной миндалины. Локализация гнойника зависит от клинической формы патологии.
- Лабораторные тесты. В общем анализе крови отмечаются неспецифические воспалительные изменения – высокий нейтрофильный лейкоцитоз (15,0×109/л и более), увеличение СОЭ. Выполняется бактериальный посев для идентификации возбудителя и определения его чувствительности к антибактериальным средствам.
- Аппаратные методы визуализации. УЗИ области шеи, КТ шеи, рентгенография мягких тканей головы и шеи назначаются с целью дифференциальной диагностики, исключения распространения патологического процесса в парафарингеальное пространство, средостение и т. д.
Патологию дифференцируют с дифтерией, скарлатиной, опухолевыми заболеваниями, аневризмой сонной артерии. В пользу дифтерии свидетельствует наличие грязно-серого налета на слизистых оболочках, отсутствие тризма и обнаружение палочек Леффлера по данным бак. посева. При скарлатине выявляются мелкоточечные кожные высыпания, в анамнезе присутствует контакт с больным человеком. Для онкологических поражений характерно сохранение нормальной температуры тела или незначительный субфебрилитет, отсутствие выраженного болевого синдрома, медленное развитие симптоматики. При наличии сосудистой аневризмы визуально и пальпаторно определяется пульсация, синхронизированная с ритмом сердца.
Лечение паратонзиллярного абсцесса
Основная цель лечения на стадии отека и инфильтрации – уменьшение воспалительных изменений, при образовании абсцесса – дренирование полости и санация очага инфекции. Из-за высокого риска развития осложнений все терапевтические мероприятия осуществляются только в условиях стационара. В план лечения входит:
- Медикаментозная терапия. Всем пациентам назначают антибиотики. Препаратами выбора являются цефалоспорины II-III поколения, аминопенициллины, линкозамиды. После получения ре зультатов бактериального посева схему лечения корректируют с учетом чувствительности возбудителя. В качестве симптоматической терапии применяют жаропонижающие, обезболивающие и противовоспалительные препараты, иногда проводят инфузионную терапию. Для полоскания ротовой полости используют растворы антисептиков.
- Оперативные вмешательства. При наличии сформировавшегося гнойника в обязательном порядке выполняют вскрытие паратонзиллярного абсцесса и дренирование полости под регионарной анестезией. При рецидивирующем течении хронической ангины, повторных паратонзиллитах или неэффективности предыдущей терапии осуществляют абсцесстонзиллэктомию – опорожнение гнойника одновременно с удалением пораженной небной миндалины.
Прогноз и профилактика
Прогноз при паратонзиллярном абсцессе зависит от своевременности начала лечения и эффективности проводимой антибиотикотерапии. При адекватной терапии исход заболевания благоприятный – полное выздоровление наступает спустя 2-3 недели. При возникновении внутригрудных или внутричерепных осложнений прогноз сомнительный. Профилактика заключается в своевременной санации гнойных очагов: рациональном лечении ангины, кариозных зубов, хронического гингивита, воспаления аденоидных вегетаций и других патологий, прохождении полноценного курса антибактериальной терапии.
Источник
