Воспаление нерва остеохондроз лечение
 Одним из самых неприятных и болезненных недугов в наши дни является невралгия спины. Она встречается достаточно часто как среди взрослых людей, так и среди детей и молодых людей.
Одним из самых неприятных и болезненных недугов в наши дни является невралгия спины. Она встречается достаточно часто как среди взрослых людей, так и среди детей и молодых людей.
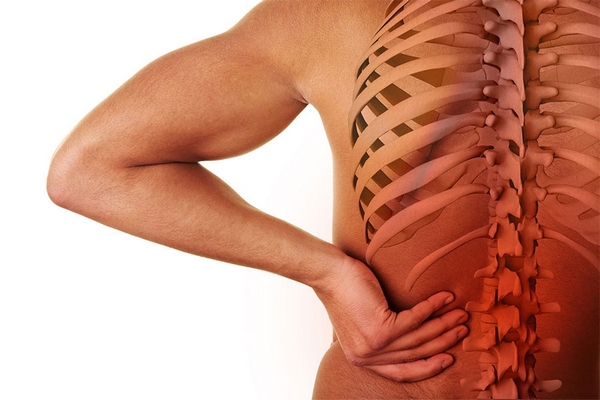
Боль возникает из-за защемления нерва окружающими его воспалившимися тканями, поэтому чаще всего эта проблема развивается в узких пространствах между костями (например, между ребрами со стороны спины).
Обычно к специалистам обращаются уже с запущенными случаями, что в корне неверно.
К доктору стоит обратиться как только вы начали замечать болезненные ощущения в спине, а не злоупотреблять обезболивающими и ждать чуда.
Как справиться с такой проблемой, как невралгия спины? Существует ли ряд мероприятий способных избавить от ненавистной боли?
Что такое невралгия?
Мышечная невралгия – это состояние, при котором поражены периферические нервы. Воспаленные ткани в межкостных пространствах начинают сдавливать нерв, в результате чего человек чувствует сильную боль. Очень часто невралгия локализуется между ребрами со стороны спины или в поясничном отделе (невралгия спины).
Классификация заболевания
Невралгия (как общее заболевание) имеет несколько типов. В современной медицине её разделяют на первичную (ещё её называют типичной, идиопатической и эссенциальной) и вторичную (ещё её называют симптоматической).
Помимо разделения по происхождению, имеется классификация с точки зрения локализации мышечного спазма.
В этом случае невралгия делится на:
- невралгию тройничного нерва;
- затылочную (и лицевую) невралгию;
- межреберную невралгию (одна из наиболее распространенных);
- невралгию наружного кожного нерва бедра.

Клиническая картина невралгии спины
Болевые ощущения в области мышц спины являются самыми частыми у пациентов. Такой недуг поражает людей с низким иммунитетом. Когда-то считалось, что невралгия – это удел пожилых людей, но в современном мире наблюдается резкое «омоложение» этого недуга.
Симптоматика проявляется практически всегда в острой форме, поэтому не заметить её просто невозможно. Начинает болеть спина, при чем боль довольно резкая, острая, жгучая. Часто симптомы начинают проявляться после перенесенного человеком стресса.
Болевые ощущения случаются приступообразно, словно вас «ударило током». Типичные болевые ощущения могут становиться сильнее или резко исчезать, в то время как атипичные постоянны и поражают большие участки нервов.

Обычно невралгия спины начинается с небольшого спазма мышцы. Например, при тяжёлых физических нагрузках или при резких движениях. Также очень часто спазм происходит во время пробуждения ото сна (когда сон проходил в неудобной позе).
Помимо этих причин ещё можно назвать сквозняки (нерв можно застудить), процесс чихания или сильный кашель, очень глубокий вдох.
Приступ невралгической болезни сопровождается высоким потоотделением, мышечной дрожью и анемией (гиперемией) кожных покровов.
Распространенность и значимость заболевания
Невралгия в разных формах (в том числе и невралгия спины) является очень распространенным заболеванием. Ему подвержены как люди среднего и пожилого возраста, так и молодые люди, и даже дети. Причин для появления резких болей в мышцах может быть очень много, начиная от малоподвижного образа жизни и заканчивая снижением иммунитета.
Несмотря на всю распространенность заболевания, лечится оно с трудом при запущенных случаях, поэтому при первых симптомах лучше обратиться к специалисту и начать лечение. Таким образом вы сможете предотвратить внезапные острые боли и справиться с проблемой при минимуме неприятных ощущений.
Видео: “Как распознать невралгию?”
Причины развития невралгии спины
Невралгия спины включает в себя огромное множество причин, которые могут послужить для ее появления и развития в организме. Здесь приведен отнюдь не полный список причин, поэтому вам обязательно стоит проконсультироваться со специалистом, чтобы выявить именно ваши проблемы и начать с ними бороться (или сотрудничать).
Невралгия спины возникает из-за:
- травм;
- аллергических реакций разного рода;
- чрезмерного употребления алкоголя;
- опухолей и межпозвоночных грыж;
- остеохондроза;
- рассеянного склероза;
- различных интоксикаций в организме;
- нарушений в работе сердечно-сосудистой системы;
- переохлаждения;
- тяжелых физических нагрузок;
- резких движений;
- нарушений в кровообращении;
- авитаминоза;
- гиповитаминоза;
- сильных стрессов;
- гормональных нарушений;
- проблем с пищеварительным трактом;
- деградации мышечного корсета (при малоподвижном образе жизни).
Помимо этого причиной может стать банальный кашель или чихание, а также слишком глубокий вдох.
Последствия
Если вы решили, что походы к врачу и занятие собственным здоровьем – это не ваш конёк, то тогда вам стоит узнать, что вас ждет при запущенном случае болезни.
Поскольку невралгия чаще всего поражает мышцы-разгибатели спинного отдела, а также мышцы, находящиеся возле лопаток и плеч, следовательно, она с большой скоростью распространится на всей пояснично-грудной области спины.
Возникающие острые боли будут усиливаться, приступы начнут отдавать от поясничного отдела до грудного, будут становиться сильнее при совершении малейших движений позвоночником и грудной клеткой. В результате возникнет слабость мышц пресса, дыхательного аппарата, скованность человека.
Также высок риск возникновения воспалительных процессов в межпозвонковых тканях. Отсюда часто начнет появляться герпес, опоясывающий лишай и прочие инфекционные заболевания, характеризующиеся появлением болезненных пузырьков с жидкостью на теле.
Температура тела начнет повышаться, изменится биохимический состав крови. Болезнь будет гаснуть, но затем возвращаться со стократным осложнением и ухудшением состояния.
Если невралгию запустить окончательно, то повысится риск развития неврита, который послужит толчком к атрофии двигательного аппарата и параличу.
Симптомы и методы диагностики заболевания
Симптоматика невралгической болезни может быть в некоторых случаях сходна с симптомами других заболеваний, например, инфаркта миокарда или пневмонией. Играть в угадайку не стоит, нужно сразу же обратиться к доктору.
 Есть несколько общих (главных симптомов), по которым можно понять, что у вас невралгия той или иной мышцы:
Есть несколько общих (главных симптомов), по которым можно понять, что у вас невралгия той или иной мышцы:
- болезненные приступы носят внезапный характер;
- при неосторожных резких движениях болевые приступы повторяются;
- острая боль возникает как бы вокруг пояса;
- при сильных болевых приступах вы ощущаете сильную слабость и чрезмерное потоотделение;
- при прикосновении к нерву боль усиливается.
Если один или несколько из этих симптомов вы наблюдаете у себя, то советуем обратиться к врачу и пройти обследование. Специалист отправит вас на рентген. Это позволит не только выявить у вас невралгию, но и поможет понять, нет ли сопутствующих заболеваний, способных ухудшать ваше состояние (последствия сильных травм, остеохондроз, сколиоза, кифоза и т.д.).
Видео: “Межреберная невралгия”
Лечение невралгии спины
Обычно невралгия в любого типа хорошо поддается лечению на ранних стадиях. Своевременное обращение к специалисту поможет избежать осложнений, поэтому не стоит откладывать беседу с доктором в долгий ящик. Методов для борьбы с этим недугом огромное множество, так что врач сможет подобрать именно тот курс, который подойдет в вашем случае.
Медикаментозное лечение
Лечение любого заболевания, в том числе и невралгии, во многом определяется индивидуальной ситуацией пациента, так что универсального набора препаратов не существует. Для каждой стадии и степени запущенности невралгии подбирается специальная терапия.
В процессе лечения могут назначаться следующие медикаменты:
| Противовоспалительные препараты |
|
| Противоэпилептические препараты |
|
| Витамины В |
|
| Антигистаминные средства |
|
| Миорелаксанты | — |
| Противовоспалительные мази |
|
| Противосудорожные средства |
|
| Новокаиновые блокады разного рода | — |
Важно! Каждый из приведенных здесь препаратов обладает обширным списком побочных действий и противопоказаний, употреблять их без наблюдения врача строго запрещается.
Упражнения, массаж, ЛФК при невралгии спины
При невралгии спины с большим успехом применяются разного рода лечебные физические упражнения, массаж, мануальная терапия и даже иглоукалывание.
Все эти методы лечения должны прописываться вашим лечащим врачом. Только специалист сможет назначить вам правильный терапевтический курс, включающий в себя сеансы физкультуры, лечебного массажа и мануального лечения. Самостоятельно заниматься физкультурой или делать массаж запрещено, поскольку вы можете усугубить ваше состояние, что приведет к необратимым последствиям.
Народные методы лечения
Помимо традиционных терапевтических методов существует целый ряд народных рецептов, которые могут помочь вам ослабить острую боль и справиться с приступами невралгии.
Важно! Народное лечение ни в коем случае нельзя принимать за основу в данном случае, поскольку при всей своей безобидности невралгия может быть очень опасна в запущенных случаях. Использовать рецепты можно только в качестве дополнения или «скорой помощи».
Приведем несколько рецептов нетрадиционной медицины, которые могут помочь справиться с болевым приступом:
- Приготовьте лечебную мазь из вазелина и сиреневых почек. Сделайте густой отвар из сиреневых почек и смешайте его с вазелином в соотношении 1 к 3. Такая мазь хорошо снимает боль и жар;
- Приложите к больному нерву компресс из картофеля, мёда и хрена. Такая примочка хорошо разогреет мышцу и снизит болевые ощущения;
- Выпейте чая с мелиссой и мятой. Такой чай поможет расслабиться и снять мышечное напряжение, а следовательно и воспаление;
- Также для расслабления можно попробовать принять в ванну с экстрактом сосновых шишек;
- Если вы заметили сильную отёчность, то советуем вам приложить к ней солевой компресс;
- Для того, чтобы улучшить кровообращение на воспалённом участке, приложите компресс из свекольного или хренового сока;
- Довольно действенным оказывается компресс из обычного лопуха. Просто привяжите свежий чистый лист лопуха к воспаленному месту;
- Также действенными оказываются мази с использованием пчелиного воска и прополиса. Но здесь нужно быть аккуратным. Возможна аллергическая реакция.
Как только вы воспользовались одним или несколькими рецептами, закутайте больной участок как можно теплее. Нельзя при этом допускать в квартире сильных сквозняков, напрягать воспаленную мышцу.
Профилактика заболевания
Как и для любой другой болезни, связанной с болевыми ощущениями в суставах и мышцах, существует ряд профилактических мер, которые смогут помочь избежать появления невралгии:
-
 Постарайтесь избегать сильных стрессов, а также сквозняков и сильного переохлаждения;
Постарайтесь избегать сильных стрессов, а также сквозняков и сильного переохлаждения; - Следите за своим питанием, обогащайте его витаминами, минералами, воздержитесь от слишком острой, солёной и жирной пищи, а также от алкоголя;
- Укрепляйте иммунитет. Как можно чаще гуляйте на свежем воздухе, двигайтесь, следите за осанкой;
- Не запускайте болезни позвоночника. Если заметили какие-то симптомы, которые могут говорить о назревающих проблемах, лучше сразу обратиться к специалисту и не создавать себе дополнительных проблем.
Прогнозы выздоровления
Как уже было сказано: невралгия на ранних стадиях очень хорошо поддается лечению. Существует целый ряд терапевтических мероприятий, которые могут навсегда избавить вас от мучительных острых болей в спине и суставах. Все это, конечно, целесообразно только в том случае, если вы вовремя займетесь своим здоровьем и обратитесь к специалисту за помощью.
Заключение
Невралгия любого типа и степени является довольно частым заболеванием среди самых разных возрастных групп. При должном внимании к ней, она легко поддается лечению, но главное помнить о некоторых важных моментах:
- С точки зрения симптоматики невралгия может совпадать с ещё несколькими серьёзными заболеваниями, поэтому не стоит самостоятельно выискивать у себя признаки инфаркта или пневмонии. При появлении резких и острых болей в спине сразу же обратитесь к врачу. Он поможет поставить диагноз и назначит индивидуальный терапевтический курс;
- Запущенность невралгии может привести к серьёзным последствиям (в том числе и к параличу). Поэтому не стоит глотать обезболивающие горстями, чтобы заглушить очередной болевой приступ, а заняться лечением проблемы;
- Существует целый ряд медикаментозных препаратов, которые применяются при лечении спинной невралгии. Но принимать их самостоятельно строго запрещается, поскольку каждый препарат имеет ряд противопоказаний и побочных действий. Назначать те или иные медикаменты должен только доктор;
- В качестве действенного терапевтического курса используются различные лечебные физические упражнения, массаж, мануальная терапия, иглоукалывание, акватерапия, физиотерапия и множество других вариантов лечения. Все эти курсы (или некоторые из них) вам назначит ваш лечащий врач, опираясь на индивидуальную клиническую картину заболевания. Самостоятельно выполнять что-либо из этого запрещается;
- Если вам так хочется полечиться чем-то дома, то есть ряд народных рецептов, которые способны облегчить боль и помочь поддержать организм. Народные рецепты не должны быть основой для лечения невралгии, только дополнительным инструментом;
- Существует ряд стандартных профилактических мер, которые способны предотвратить появления невралгии. Среди них правильное питание, здоровый образ жизни, частые прогулки, избегание стрессовых ситуаций.
Комментарии для сайта Cackle
Источник
Почти 80% людей ежегодно испытывают боли в пояснице. В этот процент попадают все люди вне зависимости от их возраста и рода занятий. Этиология болевого синдрома может быть разнообразной, но основная причина возникновения боли в позвоночнике – это развитие у человека остеохондроза. С каждым годом этому заболеванию подвергается все большее количество человек. Связано это с тем, что в современном мире люди ведут малоподвижный образ жизни и занимаются сидячей работой. Также нужно заметить, что это заболевание с каждым годом «молодеет», и справиться с ним становится все труднее.
Воспаление остеохондроза
Болезнь осложняется, когда возникает воспаление при остеохондрозе. Симптомы становятся более неприятными. В статье разберемся, как лечить такое явление.
Остеохондроз – что это такое?
Многие специалисты утверждают, что наиболее частым симптомом при этой патологии является дорсалгия – периодические неспецифические боли в области спины. Сложность описания этого заболевания возникает от того, что для полного обследования и эффективного лечения остеохондроза необходимо большое количество специалистов разнообразных профилей – нейрохирургов, неврологов, ортопедов. Нередко встречаются случаи, когда пациент, имеющий остеохондроз, обращается к врачу-кардиологу и жалуется на сердце — это связано с тем, что проявления остеохондроза могут быть похожи даже на нарушения работы сердца.
Остеохондроз позвоночника впервые был назван так в начале двадцатого века. Под этим термином подразумевались дегенеративно-воспалительные процессы, происходящие в двигательном сегменте позвоночника — это два соседних позвонка с прилегающим к ним позвоночным диском. Такая конструкция помогает человеку сгибать, разгибать и вращать туловище вовсе стороны.
Остеохондроз – заболевание достаточно распространенное, могущее поразить любого человека
Благодаря разнообразным факторам межпозвоночные диски теряют свою эластичность, что приводит к затруднению движения, а также к болевому синдрому. Дегенеративное разрушение начинается с межпозвоночного диска. Если пациент вовремя не обратит внимания на заболевание, разрушение и воспалительный процесс переходят на близлежащие позвонки. В этом случае лечение будет проходить более длительно и сложно.
Такие дегенеративно-воспалительные процессы могут начаться абсолютно в любой части хребта. Наиболее часто наблюдается остеохондроз поясничной части, поскольку именно на этот отдел приходится наибольшая нагрузка.
Симптомы
Признаки остеохондроза в области поясницы.
- Основной симптом – боли в области поясницы. Болевой синдром при этом может быть выражен как резкими, так и периодическими ноющими болями в пояснице. При этом он может быть усиливаться во время движения.
- При запущенном остеохондрозе, когда воспалительные процессы начинают поражать близлежащие ткани, у пациента могут наблюдаться онемение и потеря чувствительности в нижних конечностях, а в самых тяжелых случаях – атрофия мышц.

Остеохондроз в пояснице характеризуется болями в этой области, а также потерей чувствительности в ногах
Следующий по распространенности вид этой патологии – остеохондроз шейного отдела позвоночника. Такая высокая «встречаемость» этого вида остеохондроза связана с тем, что все больше людей выбирают для себя сидячую работу, находясь при этом в дискомфортном для шеи положении. Такие нагрузки приводят к развитию воспалительного процесса в шейном отделе.

Такая патология в шее развивается довольно часто, поскольку это самая подвижная часть хребта
Развивающийся остеохондроз шеи имеет несколько основных признаков:
- периодические головные боли;
- головокружения;
- нарушения резкости зрения, а также ухудшение слуха;
- появление перед глазами эффекта затуманенности или мелькающих мушек;
- болевые синдромы, переходящие в области затылка, иногда — в область ключиц или плеч;
- ощущение покалывания в верхних конечностях, а также потеря чувствительности.
В области грудной клетки дегенеративно-воспалительные процессы встречаются редко. Связано это с тем, что этот отдел является менее подвижным, нежели поясничный или шейный, а также на него не оказывается особенно сильной нагрузки даже при длительном нахождении в положении сидя. Несмотря на это, остеохондроз грудного отдела все же встречается, и как правило пациенты принимают это заболевание за нарушения работы сердца из-за сильной схожести симптомов:
- болевой синдром возникает под грудиной или между лопаток – такие боли чаще всего усиливаются во время двигательной активности, а иногда даже при дыхании;
- возможны нарушения чувствительности кожи.
Прямым симптомом, указывающим на остеохондроз, является возникновение сильных болей при надавливании на пораженные участки позвоночника и область вокруг них.
На фоне остеохондроза любого отдела нередко возникают воспаления, которые, как правило, связаны с нервными корешками, отходящими от спинного мозга. При каких-либо нарушениях хребта они могут пережаться, что и вызывает воспалительный процесс, сопровождающийся довольно сильной болью.
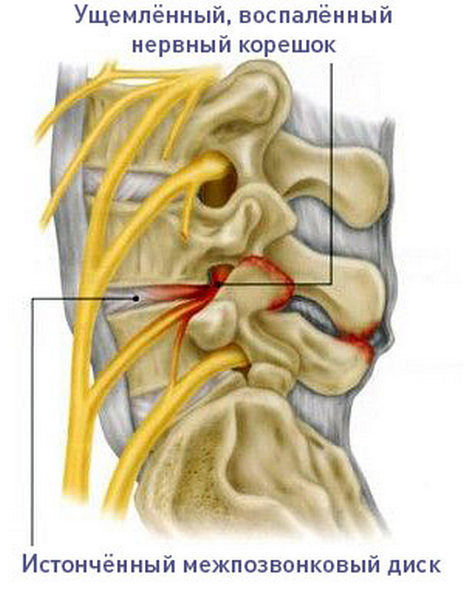
На фоне остеохондроза могут развиться воспаления нервных корешков
Случается, что воспаляется и сам позвоночник, однако с остеохондрозом это не связано. Воспаление позвоночного столба иначе называют болезнью Бехтерева, которая в свою очередь развивается из-за нарушений на генетическом уровне, и никакие процессы извне не могут повлиять на начало ее развития.
Причины развития и группы риска
Человеческий позвоночник является достаточно прочным механизмом, и для того, чтобы его повредить, необходимо сильное и длительное воздействие на него. Если пациент, имеющий остеохондроз на начальной стадии, будет проинформирован о возможных причинах и факторах риска, то он сможет предотвратить дальнейшее развитие его болезни.
Вероятные причины развития остеохондроза.
- Отсутствие двигательной активности. Если человек ведет малоактивный образ жизни, в его теле замедляется кровообращение, и кровь не может достаточно питать все элементы позвоночного столба.
- Слишком серьезные физические нагрузки, которые не контролируются специалистом, также очень вредны для позвоночника и могут привести к дальнейшему развитию остеохондроза, так как чрезмерная нагрузка может травмировать межпозвоночный диск.
- Долгое нахождение в некомфортном положении также сильно нагружает позвоночник. Человек, имеющий сидячую работу, должен тщательно организовывать свое рабочее место, чтобы ему было максимально удобно.
- Частые стрессы могут стать причиной остеохондроза – постоянно напряженные мышцы могут стать причиной спазмов, вследствие которых пережимаются сосуды позвоночника, не давая им достаточно питать позвоночный столб кровью.
- Наличие лишнего веса и вредных привычек могут стать причиной нарушения микроциркуляции в сосудах, что в свою очередь будет влиять на недостаточное питание кровью позвоночного столба.
- Употребление малого количества воды может негативно повлиять на эластичность межпозвоночных дисков, что со временем приведет к их травматизации.
- Наследственный фактор – у человека может быть генетически заложено преждевременное изнашивание ткани кости и хряща. Если несколько поколений в семье человека страдали от этого заболевания, значит, он находится в группе риска.
- Травмы спины и шеи – если пациент перенес какие-либо травмы позвоночника, они могут дать всевозможные осложнения, в числе которых – развитие остеохондроза в месте травматизации.
- Перенесенные инфекции или прием каких-либо лекарственных средств может негативно повлиять на состояние позвоночника.
Причин развития остеохондроза довольно много
Группа риска развития остеохондроза очень обширна, и в нее входят люди самых различных профессий. Главным образом в группе риска находятся те, кто постоянно подвержен сильным нагрузкам на позвоночник – это спортсмены, грузчики, строители, а также люди, имеющие сидячую работу.
Стадии заболевания и осложнения
Все стадии остеохондроза впервые были подробно описаны в 1971 году. Это описание помогает понять, как именно ведет себя заболевание на разных стадиях.
Таблица. Стадии остеохондроза.
| Стадия | Описание |
|---|---|
| Стадия первая | Начинается постепенная деформация межпозвоночных дисков. На этой стадии деформация является незначительной, ядро сдвигается только в пределах самого диска, который в свою очередь теряет свою упругость. На этом этапе боли бывают редкими и незначительными, пациент может не обратить на это никакого внимания, так как болевой синдром его не беспокоит. |
| Стадия вторая | На этой стадии происходит постепенное ослабление связок, окружающих пораженный диск. В самом диске могут появляться микротрещины. Соседние позвонки начинают постепенно наседать друг на друга, из-за чего пациент может испытывать сильную острую боль, особенно во время движения. |
| Третья стадия | На этой стадии межпозвоночный диск подвергается полному повреждению, ядро диска при этом выпячивается за пределы позвонков, образуя межпозвоночную грыжу. На этом этапе чаще всего начинается ущемление близлежащих нервных пучков, что делает болевой синдром более выраженным. |
| Четвертая стадия | На последней стадии заболевания дегенеративно-воспалительный процесс затрагивает все имеющиеся вблизи поражения ткани. Чаще всего пораженный сегмент позвоночника полностью теряет свою подвижность. |
Остеохондроз может вызвать ряд осложнений. Деформация межпозвоночного диска и выпячивание грыжи может приводить к сдавливанию спинного мозга. Это состояние является очень тяжелым, так как такое давление может привести человека к обездвиживанию и инвалидности.
Также достаточно часто встречаются поражения нервных корешков вследствие их компрессии или вовлечения их в воспалительный процесс. При этом процессе могут возникнуть такие проблемы, как межреберная невралгия, потеря чувствительности в верхних и нижних конечностях, нарушения движений и даже неправильная работа различных внутренних органов.
Также воспалительный процесс может затронуть крупные нервы, например, седалищный. Это осложнение может привести к возникновению различных заболеваний мочеполовой системы и даже бесплодию.
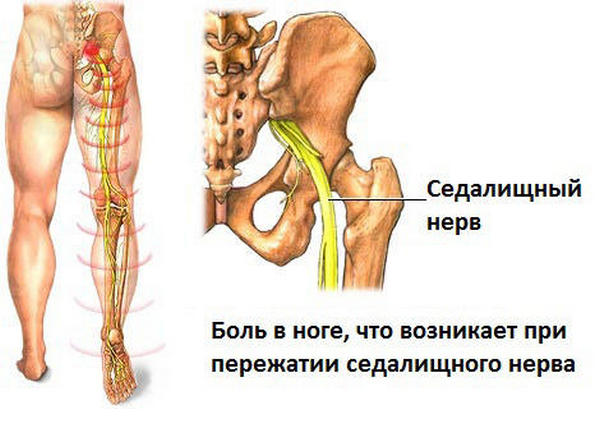
Воспаление может затронуть и седалищный нерв, что часто приводит к очень тяжелым осложнениям
Сдавление кровеносных сосудов при выпячивании грыжи может также повлечь за собой ряд различных осложнений. В таком случае больше всего страдает головной мозг человека, так как он недополучает достаточное количество кислорода, которое должно поступать вместе с кровотоком. При таком состоянии пациент может наблюдать ухудшения слуха, падение зрения и другие нарушения, связанные с работой мозга. В особенно сложных случаях пациент испытывает затруднения при дыхании и ощущает сбои в сердечном ритме.
Что человек может сделать самостоятельно?
Обычно человек испытывает симптоматику остеохондроза и воспаления после сильного переохлаждения, высокой физической активности, неудобного сна или длительного нахождения в неудобном положении. В этих случаях пациент может испытать симптомы остеохондроза, даже если раньше это заболевание его не беспокоило. Если патология оставлена без внимания, дегенеративно-воспалительные процессы начинают активно прогрессировать, а симптоматика усиливаться. Пациент начинает испытывать постоянные боли, из-за чего снижается его работоспособность. Именно поэтому человеку необходимо обратиться за лечением еще при самых ранних признаках развития остеохондроза.
Если не лечить остеохондроз, воспаление будет усиливаться
Если остеохондроз уже начал развиваться, то полностью вылечить патологию уже невозможно. Но при своевременном и должном лечении процесс разрушения можно остановить.
Диагностика заболевания
Полная и тщательная диагностика остеохондроза проходит в несколько этапов.
Для начала пациента должен осмотреть врач-невролог — он выявляет степень поражения нервных корешков. Также неврологу необходимо проверить рефлексы пациента и оценить его кожную чувствительность.
Далее пациента направляют на УЗИ сосудов, чтобы обнаружить возможное нарушение кровотока. Рентген позвоночника позволит определить степень поражения позвонков, а также выявить наличие или отсутствие межпозвоночной грыжи. Компьютерная томография позволяет более тщательно рассмотреть позвоночник в виде трехмерной модели. Такая процедура позволит выявить самые мельчайшие нарушения. Магнитно-резонансная томография (МРТ) используется для того, чтобы подробнее изучить мягкие ткани. С помощью этой процедуры специалисты могут тщательно рассмотреть спинной мозг и оценить его состояние, а также более детально рассмотреть пораженный межпозвоночный диск.
Для постановки диагноза необходимо пройти диагностику
Также пациенту необходимо пройти лабораторные исследования – сдать кровь и мочу на анализы, чтобы оценить показатель кальциевого обмена в организме.
Для определения состояния нервных корешков, а также мышечной ткани, которые могли воспалиться, необходимо пройти электромиографию.

Электромиография
Терапия воспаления остеохондроза
Терапия этого заболевания проводится только комплексно — только так лечение может дать результаты.
Для начала пациент должен обратить внимание на свой образ жизни. Необходимо соблюдать режим труда и отдыха, заниматься щадящими, но регулярными физическими нагрузками, своевременно и полноценно питаться, а также спать достаточное количество часов. Выполнение этих правил заметно улучшит состояние человека.
Пациенту также назначается медикаментозная терапия. Основными препаратами при остеохондрозе являются НПВС. Эти средства не только избавляют пациента от болевого синдрома, заметно улучшая качество жизни, но и уменьшают воспалительные процессы. Также для расслабления спазмированных мышц пациенту могут быть прописаны миорелаксанты.
Необходимо помнить, что любые лекарственные средства имеют свои побочные действия, поэтому необходимо принимать их, четко следуя инструкции. В основном препараты очень сильно влияют на состояние ЖКТ.
Лечение остеохондроза не может обойтись без физиотерапии. Очень эффективным в этом случае является прохождение курса массажа или же мануальной терапии. Если длительное лечение на последних стадиях не приносит никаких эффектов, пациенту назначается хирургическое вмешательство.
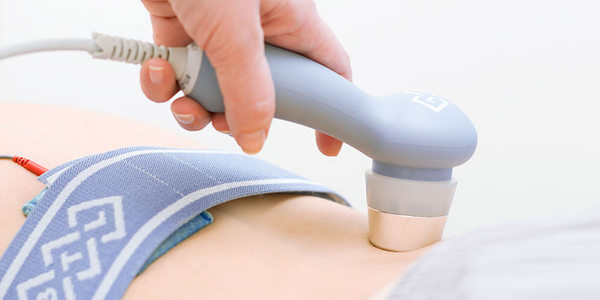
Физиотерапия – неотъемлемая часть терапии остеохондроза
Иглоукалывание при воспалении остеохондроза
Иглоукалывание, или акупунктура – это процедура воздействия на различные точки человеческого тела с помощью игл. Каждая точка отвечает за работу какого-либо отдельного органа. Также иглоукалывание положительно действует на мышцы, позволяя им расслабляться. С помощью акупунктуры можно добиться уменьшения болевого синдрома. Сама процедура является абсолютно безвредной для организма человека, но ощущения во время постановки игл могут быть различными. Многие люди ощущают покалывания или легкое онемение в области постановки иглы. Самое главное, чтобы процедура проводилась опытным специалистом, ведь при неправильной постановке игл процедура будет просто бесполезной и не принесет желаемого эффекта.
Существует похожая процедура, которая достаточно часто используется в терапии воспаления остеохондроза – моксотерапия. Она подразумевает воздействие на активные точки специальными сигарами из полыни. Очень часто две эти процедуры проводятся комплексно.

Моксотерапия
Профилактика воспаления остеохондроза
Существует несколько основных рекомендаций, которые необходимо выполнять для профилактики возникновения воспаления остеохондроза. В особенности этими правилами должны пользоваться люди, находящиеся в группе риска.
Спальное место человека должно хорошо поддерживать правильное физиологическое положение тела. Матрас должен быть жестким или полужестким, а подушка не должна сильно поднимать голову человека, прогибая в этом положении шею.
Необходимо стараться не поднимать слишком тяжелые предметы, чтобы не перегружать позвоночник.
Очень эффективной профилактикой остеохондроза являются занятия в бассейне. Они помогают укрепить мышцы спины и шеи, а также разрабатывают подвижность позвоночника.


