Воспаление нижних дыхательных путей лечение антибиотиками

Антибиотики используются при многих заболеваниях дыхательных путей, прежде всего при пневмонии и бактериальном бронхите у взрослых и детей. В нашей статье мы расскажем о наиболее эффективных антибиотиках при воспалении легких, бронхов, трахеите, синусите, приведем список их названий и опишем особенности применения при кашле и других симптомах болезней органов дыхания. Антибиотики при пневмонии должен назначить врач.
Результатом частого использования этих препаратов становится устойчивость микроорганизмов к их действию. Поэтому необходимо использовать эти средства только по назначению врача, и при этом проводить полный курс терапии даже после исчезновения симптомов.
Выбор антибиотика при пневмонии, бронхите, синусите

Выбор антибиотика при пневмонии у детей
Острый ринит (насморк) с вовлечением носовых пазух (риносинусит) – самая частая инфекция у людей. В большинстве случаев он вызван вирусами. Поэтому в первые 7 дней болезни принимать антибиотики при остром риносинусите не рекомендуется. Используются симптоматические средства, деконгестанты (капли и спреи от насморка).
Антибиотики назначаются в таких ситуациях:
- неэффективность других средств в течение недели;
- тяжелое течение болезни (гнойные выделения, боль в лицевой области, или при жевании);
- обострение хронического синусита;
- осложнения заболевания.
При риносинусите в этом случае назначаются амоксициллин или его комбинация с клавулановой кислотой. При неэффективности этих средств в течение 7 дней рекомендуется использование цефалоспоринов II – III поколений.
Острый бронхит в большинстве случаев вызван вирусами. Антибиотики при бронхите назначаются только в таких ситуациях:
- гнойная мокрота;
- увеличение объема откашливаемой мокроты;
- появление и нарастание одышки;
- нарастание интоксикации – ухудшение состояния, головная боль, тошнота, лихорадка.
Препараты выбора – амоксициллин или его комбинация с клавулановой кислотой, реже используются цефалоспорины II – III поколений.
Антибиотики при пневмонии назначаются подавляющему большинству пациентов. У людей моложе 60 лет предпочтение отдается амоксициллину, а при их непереносимости или подозрении на микоплазменную или хламидийную природу патологии – макролиды. У пациентов старше 60 лет назначаются ингибитор-защищенные пенициллины или цефуроксим. При госпитализации лечение рекомендуется начинать с внутримышечного или внутривенного введения этих препаратов.
При обострении ХОБЛ обычно назначают амоксициллин в комбинации с клавулановой кислотой, макролиды, цефалоспорины II поколения.
В более тяжелых случаях при бактериальных пневмониях, тяжелых гнойных процессах в бронхах назначаются современные антибиотики – респираторные фторхинолоны или карбапенемы. Если у больного диагностирована внутрибольничная пневмония, могут назначаться аминогликозиды, цефалоспорины III поколения, при анаэробной флоре – метронидазол.
Ниже мы рассмотрим основные группы используемых при пневмонии антибиотиков, укажем их международные и торговые названия, а также основные побочные эффекты и противопоказания.
Амоксициллин
Амоксициллин в сиропе для детей
Этот антибиотик врачи обычно назначают сразу при появлении признаков бактериальной инфекции. Он действует на большинство возбудителей гайморита, бронхита, пневмонии. В аптеках это лекарство можно найти под такими названиями:
- Амоксициллин;
- Амосин;
- Флемоксин Солютаб;
- Хиконцил;
- Экобол.
Выпускается он в форме капсул, таблеток, порошка и принимается внутрь.
Препарат редко вызывает какие-либо побочные реакции. Некоторые пациенты отмечают аллергические проявления – покраснение и зуд кожи, насморк, слезотечение и зуд в глазах, затруднение дыхания, суставная боль.
Если антибиотик используется не по назначению врача, возможна его передозировка. Она сопровождается нарушением сознания, головокружением, судорогами, болью в конечностях, нарушением чувствительности.
У ослабленных или пожилых больных с пневмонией амоксициллин может привести к активации новых патогенных микроорганизмов – суперинфекции. Поэтому у такой группы пациентов он используется редко.
Лекарство может быть назначено детям с рождения, но с учетом возраста и веса маленького пациента. При пневмонии его можно с осторожностью назначать беременным и кормящим женщинам.
Противопоказания:
- инфекционный мононуклеоз и ОРВИ;
- лимфолейкоз (тяжелое заболевание крови);
- рвота или диарея при кишечных инфекциях;
- аллергические заболевания – астма или поллиноз, аллергический диатез у маленьких детей;
- непереносимость антибиотиков из групп пенициллинов или цефалоспоринов.
Амоксициллин в комбинации с клавулановой кислотой
Это так называемый ингибитор-защищенный пенициллин, который не разрушается некоторыми бактериальными ферментами, в отличие от обычного ампициллина. Поэтому он действует на большее число видов микробов. Лекарство обычно назначают при синуситах, бронхитах, пневмониях у пожилых людей или обострении ХОБЛ.
Торговые названия, под которыми этот антибиотик продается в аптеках:
- Амовикомб;
- Амоксиван;
- Амоксиклав;
- Амоксициллин + Клавулановая кислота;
- Арлет;
- Аугментин;
- Бактоклав;
- Верклав;
- Медоклав;
- Панклав;
- Ранклав;
- Рапиклав;
- Фибелл;
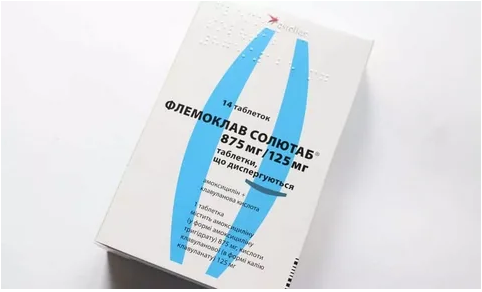
- Флемоклав Солютаб;
- Фораклав;
- Экоклав.
Выпускается он в форме таблеток, защищенных оболочкой, а также порошка (в том числе с земляничным вкусом для детей). Также существуют варианты для внутривенного введения, так как этот антибиотик – один из препаратов выбора для лечения пневмонии в стационаре.
Так как это комбинированное средство, оно чаще вызывает побочные эффекты, чем обычный амоксициллин. Это могут быть:
- поражения желудочно-кишечного тракта: язвочки в полости рта, боль и потемнение языка, боль в желудке, рвота, жидкий стул, боль в животе, желтушность кожи;
- нарушения в системе крови: кровоточивость, снижение устойчивости к инфекциям, бледность кожи, слабость;
- изменения нервной деятельности: возбудимость, тревожность, судороги, головная боль и головокружение;
- аллергические реакции;
- молочница (кандидоз) или проявления суперинфекции;
- боли в пояснице, изменение цвета мочи.
Тем не менее, такие симптомы возникают очень редко. Амоксициллин/клавуланат – достаточно безопасное средство, его можно назначать при пневмонии детям с рождения. Беременным и кормящим следует принимать этот медикамент с осторожностью.
Противопоказания у этого антибиотика те же, что и у амоксициллина, плюс:
- фенилкетонурия (генетически обусловленное врожденное заболевание, с нарушением обмена веществ);
- возникавшее ранее после приема этого лекарства нарушение работы печени или желтуха;
- тяжелая почечная недостаточность.
Цефалоспорины

Цефиксим – эффективное средство для приема внутрь
Для лечения инфекций дыхательных путей, в том числе пневмонии, используются цефалоспорины II – III поколений, отличающиеся длительностью и спектром действия.
Цефалоспорины II поколения
К ним относятся такие антибиотики:
- цефокситин (Анаэроцеф);
- цефуроксим (Аксетин, Аксосеф, Антибиоксим, Аценовериз, Зинацеф, Зиннат, Зиноксимор, Ксорим, Проксим, Суперо, Цетил Люпин, Цефроксим Дж, Цефурабол, Цефуроксим, Цефурус);
- цефамандол (Цефамабол, Цефат);
- цефаклор (Цефаклор Штада).
Эти антибиотики применяются при синуситах, бронхитах, обострении ХОБЛ, пневмонии у пожилых людей. Они вводятся внутримышечно или внутривенно. В таблетках выпускаются Аксосеф, Зиннат, Зиноксимор, Цетил Люпин; существуют гранулы, из которых готовят раствор (суспензию) для приема внутрь – Цефаклор Штада.
По спектру своей активности цефалоспорины во многом схожи с пенициллинами. При пневмонии их можно назначать детям с рождения, а также беременным и кормящим женщинам (с осторожностью).
Возможные побочные эффекты:
- тошнота, рвота, жидкий стул, боль в животе, желтушность кожи;
- сыпь и зуд кожи;
- кровоточивость, а при длительном использовании – угнетение кроветворения;
- боль в пояснице, отеки, повышение АД (поражение почек);
- кандидоз (молочница).
Введение этих антибиотиков внутримышечным путем болезненно, а при внутривенном – возможно воспаление вены в месте инъекции.
Цефалоспорины II поколения практически не имеют противопоказаний при пневмонии и других болезнях органов дыхания. Их нельзя использовать только при непереносимости других цефалоспоринов, пенициллинов или карбапенемов.
Цефалоспорины III поколения
Эти антибиотики используются при тяжелых инфекциях дыхательных путей, когда неэффективны пенициллины, а также при внутрибольничной пневмонии. К ним относятся такие препараты:
- цефотаксим (Интратаксим, Кефотекс, Клафобрин, Клафоран, Лифоран, Оритакс, Резибелакта, Такс-О-Бид, Талцеф, Цетакс, Цефабол, Цефантрал, Цефосин, Цефотаксим);
- цефтазидим (Бестум, Вицеф, Орзид, Тизим, Фортазим, Фортум, Цефзид, Цефтазидим, Цефтидин);
- цефтриаксон (Азаран, Аксоне, Бетаспорина, Биотраксон, Лендацин, Лифаксон, Медаксон, Мовигип, Роцефин, Стерицеф, Тороцеф, Триаксон, Хизон, Цефаксон, Цефатрин, Цефограм, Цефсон, Цефтриабол, Цефтриаксон);
- цефтизоксим (Цефзоксим Дж);
- цефиксим – все формы доступны для приема внутрь (Иксим Люпин, Панцеф, Супракс, Цемидексор, Цефорал Солютаб);
- цефоперазон (Дардум, Медоцеф, Мовопериз, Операз, Цеперон Дж, Цефобид, Цефоперабол, Цефоперазон, Цефоперус, Цефпар);
- цефподоксим (Сефпотек) – в форме таблеток;
- цефтибутен (Цедекс) – для приема внутрь;
- цефдиторен (Спектрацеф) – в форме таблеток.
Эти антибиотики назначаются при неэффективности других антибиотиков или изначально тяжелом течении болезни, например, пневмонии у пожилых людей при лечении в стационаре. Они противопоказаны только при индивидуальной непереносимости, а также в 1-ом триместре беременности.
Побочные эффекты те же, что и у препаратов 2-го поколения.
Макролиды

Азитрус – недорогой эффективный макролид с коротким курсом применения
Эти антибиотики обычно используют как препараты второго выбора при синуситах, бронхитах, пневмонии, а также при вероятности микоплазменной или хламидийной инфекции. Различают несколько поколений макролидов, имеющих похожий спектр действия, но отличающихся по длительности эффекта и формам применения.
Эритромицин – наиболее известный, хорошо изученный и дешевый препарат из этой группы. Он выпускается в форме таблеток, а также порошка для приготовления раствора для внутривенных инъекций. Показан при ангинах, легионеллезе, скарлатине, синусите, пневмонии, часто в сочетании с другими антибактериальными препаратами. Используется в основном в стационарах.
Эритромицин – безопасный антибиотик, он противопоказан только при индивидуальной непереносимости, перенесенном гепатите и печеночной недостаточности. Возможные побочные эффекты:
- тошнота, рвота, понос, боль в животе;
- зуд и сыпь на коже;
- кандидоз (молочница);
- временное ухудшение слуха;
- нарушения сердечного ритма;
- воспаление вены в месте инъекции.
Чтобы повысить эффективность терапии при пневмонии и снизить количество введений препарата, были разработаны современные макролиды:
- спирамицин (Ровамицин);
- мидекамицин (таблетки Макропен);
- рокситромицин (таблетки Кситроцин, Ромик, Рулид, Рулицин, Элрокс, Эспарокси);
- джозамицин (таблетки Вильпрафен, в том числе растворимые);
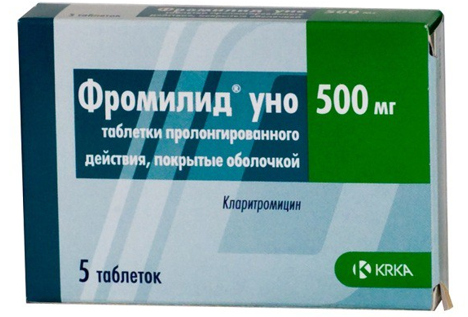
- кларитромицин (таблетки Зимбактар, Киспар, Клабакс, Кларбакт, Кларитросин, Кларицин, Класине, Клацид (таблетки и лиофилизат для приготовления раствора для инфузий), Клеримед, Коатер, Лекоклар, Ромиклар, Сейдон-Сановель, СР-Кларен, Фромилид, Экозитрин;
- азитромицин (Азивок, Азимицин, Азитрал, Азитрокс, Азитрус, Зетамакс ретард, Зи-Фактор, Зитноб, Зитролид, Зитроцин, Сумаклид, Сумамед, Сумамокс, Суматролид Солюшн Таблетс, Тремак-Сановель, Хемомицин, Экомед).
Некоторые из них противопоказаны детям до года, а также кормящим матерям. Однако для остальных пациентов такие средства очень удобны, ведь их можно принимать в таблетках или даже в растворе внутрь 1 – 2 раза в день. Особенно в этой группе выделяется азитромицин, курс лечения которым длится всего 3 – 5 дней, по сравнению с 7 – 10-дневным приемом других леккарств при пневмонии.
Респираторные фторхинолоны – наиболее эффективные антибиотики при пневмонии
Антибиотики из группы фторхинолонов очень часто используются в медицине. Создана специальная подгруппа этих препаратов, особо активная в отношении возбудителей инфекций дыхательных путей. Это респираторные фторхинолоны:
- левофлоксацин (Ашлев, Глево, Ивацин, Лебел, Левоксимед, Леволет Р, Левостар, Левотек, Левофлокс, Левофлоксабол, Леобэг, Лефлобакт Форте, Лефокцин, Маклево, Од-Левокс, Ремедиа, Сигницеф, Таваник, Танфломед, Флексид, Флорацид, Хайлефлокс, Эколевид, Элефлокс);
- моксифлоксацин (Авелокс, Аквамокс, Алвелон-МФ, Мегафлокс, Моксимак, Моксин, Моксиспенсер, Плевилокс, Симофлокс, Ультрамокс, Хайнемокс).
Эти антибиотики действуют на большинство возбудителей бронхо-легочных заболеваний. Они доступны в форме таблеток, а также для внутривенного применения. Назначаются эти препараты 1 раз в день при остром синусите, обострении бронхита или внебольничной пневмонии, но лишь при неэффективности других средств. Это связано с необходимостью сохранять чувствительность микроорганизмов к мощным антибиотикам, не «стреляя из пушки по воробьям».
Эти средства обладают высокой действенностью, но и список возможных побочных эффектов у них обширнее:
- кандидоз;
- угнетение кроветворения, анемия, кровоточивость;
- кожная сыпь и зуд;
- повышение уровня липидов в крови;
- тревожность, возбуждение;
- головокружение, нарушение чувствительности, головная боль;
- ухудшение зрения и слуха;
- нарушения сердечного ритма;
- тошнота, понос, рвота, боль в животе;
- боли в мышцах и суставах;
- снижение артериального давления;
- отеки;
- судороги и другие.
Респираторные фторхинолоны нельзя применять пациентам с удлинением интервала Q-T на ЭКГ, это может вызвать опасную для жизни аритмию. Другие противопоказания:
- проводимое ранее лечение препаратами хинолонов, вызвавшее повреждение сухожилий;
- редкий пульс, одышка, отеки, перенесенные ранее аритмии с клиническими проявлениями;
- одновременное использование удлиняющих интервал Q-T лекарств (это указано в инструкции по применению такого препарата);
- низкое содержание калия в крови (длительная рвота, диарея, прием больших доз мочегонных средств);
- тяжелые заболевания печени;
- лактозная или глюкозно-галактозная непереносимость;
- беременность, период грудного вскармливания, дети до 18 лет;
- индивидуальная непереносимость.
Аминогликозиды
Антибиотики этой группы используются преимущественно при внутрибольничных пневмониях. Эта патология вызвана микроорганизмами, живущими в условиях постоянного контакта с антибиотиками и выработавшими устойчивость ко многим лекарствам. Аминогликозиды – достаточно токсичные препараты, но их эффективность делает возможным их применение в тяжелых случаях заболеваний легких, при абсцессе легкого и эмпиеме плевры.
Используются такие препараты:
- тобрамицин (Бруламицин);
- гентамицин;
- канамицин (преимущественно при туберкулезе);
- амикацин (Амикабол, Селемицин);
- нетилмицин.
При пневмонии они вводятся внутривенно, в том числе капельно, или внутримышечно. Перечень побочных эффектов этих антибиотиков:
- тошнота, рвота, нарушение функций печени;
- угнетение кроветворения, анемия, кровоточивость;
- нарушение функции почек, снижение объема мочи, появление в ней белка и эритроцитов;
- головная боль, сонливость, нарушение равновесия;
- зуд и кожная сыпь.
Главная опасность при использовании аминогликозидов для лечения пневмонии – возможность необратимой потери слуха.
Противопоказания:
- индивидуальная непереносимость;
- неврит слухового нерва;
- почечная недостаточность;
- беременность и лактация.
У пациентов детского возраста использование аминогликозидов допустимо.
Карбапенемы

Тиенам – современный высокоэффективный антибиотик при тяжелых пневмониях
Это антибиотики резерва, они используются при неэффективности других антибактериальных средств, обычно при госпитальной пневмонии. Нередко карбапенемы применяются при пневмониях у больных с иммунодефицитами (ВИЧ-инфекцией) или другими тяжелыми заболеваниями. К ним относятся:
- меропенем (Дженем, Мерексид, Меронем, Мероноксол, Меропенабол, Меропидел, Неринам, Пенемера, Пропинем, Сайронем);
- эртапенем (Инванз);
- дорипенем (Дорипрекс);
- имипенем в сочетании с ингибиторами бета-лактамаз, что расширяет спектр действия препарата (Аквапенем, Гримипенем, Имипенем + Циластатин, Тиенам, Тиепенем, Цилапенем, Циласпен).
Вводятся они внутривенно или в мышцу. Из побочных эффектов можно отметить:
- мышечная дрожь, судороги, головная боль, нарушения чувствительности, психические расстройства;
- уменьшение или увеличение объема мочи, почечная недостаточность;
- тошнота, рвота, понос, боль в языке, горле, животе;
- угнетение кроветворения, кровоточивость;
- тяжелые аллергические реакции, вплоть до синдрома Стивенса-Джонсона;
- ухудшение слуха, ощущение звона в ушах, нарушение восприятия вкусов;
- одышка, тяжесть в груди, сердцебиение;
- болезненность в месте введения, уплотнение вены;
- потливость, боль в спине;
- кандидоз.
Карбапенемы назначаются, когда другие антибиотики при пневмонии не могут помочь больному. Поэтому они противопоказаны только детям младше 3 месяцев, пациентам с тяжелой почечной недостаточностью без гемодиализа, а также при индивидуальной непереносимости. В остальных случаях использование этих препаратов возможно под контролем работы почек.
Источник
Воспаление легких, которое также называют пневмонией, – патологический процесс, поражающий ткани легких. Встречается такая патология как у взрослых, так у детей. Воспаление легких нуждается в неотложном лечении, даже если протекает не в тяжелой форме. Причиной пневмонии преимущественно выступает инфекция – поражение легкого патогенными микроорганизмами. Поэтому применение антибиотиков при пневмонии у взрослых и детей в комплексе с дополнительными препаратами – основа лечения.
Содержание
Общие принципы применения антибиотиков при воспалении легких
Антибиотики при воспалении легких: виды и формы
Полусинтетические пенициллины
Макролиды
Цефалоспорины
Фторхинолоны
Карбапенемы
Монобактамы
Общие принципы применения антибиотиков при воспалении легких
Пациент без медицинского образования не знает наверняка, какие антибактериальные препараты ему помогут при воспалении легких.
 | Для того чтобы лечение антибиотиками было максимально быстрым и эффективным, нужно обратиться к доктору. Врачи придерживаются определенных правил лечения пневмонии. Перед тем как выписать антибиотики, специалист направляет пациента на исследования и анализы. |
В первую очередь как взрослым, так и детям нужно сделать рентгенографию грудной клетки. После подтверждения диагноза «воспаление легких» пациенту необходимо сдать биоматериал (мокроту) на анализ. Бактериологический посев и антибиотикограмма выполняется 5–7 дней, так что результаты нужно будет подождать. Бакпосев дает возможность выявить, какой именно микроорганизм в легких стал причиной развития пневмонии. Проведение антибиотикограммы позволяет определить чувствительность патогена к различным препаратам. Так специалист выяснит, какие антибиотики будут для данного пациента наиболее эффективны. Кроме того, лабораторное исследование мокроты позволяет исключить грибковую природу воспаления легких, туберкулез. В случае подозрений на смешанную природу пневмонии специалист может назначить комбинацию антибиотиков и противовирусных средств.
На практике в большинстве случаев недопустимо ждать результатов анализов, так как воспаление легкого может быстро привести к дыхательной недостаточности, поэтому при пневмонии назначается антибиотик с широким спектром действия. После получения результатов анализа экссудата легких при необходимости препарат можно заменить.
Существует перечень клинических и лабораторных признаков, которые позволяют врачу оценить результативность лечения пневмонии:
● температура тела снижается;
● более слабые симптомы интоксикации;
● дыхательная недостаточность и одышка менее интенсивны, так как повышается сатурация кислорода;
● снижение количества выделяемой мокроты и изменение ее цвета.
Эффективность лечения пневмонии оценивается через 48–72 часа после начала применения антибиотиков. Одновременно у пациента сохраняются субфебрильная температура, хрипы в груди, кашель, слабость, повышенное потоотделение и остаточные следы пневмонии на рентгенограмме. Несмотря на улучшение общего состояния пациента, отменять применяемые антибиотики или менять их на другой подвид нельзя. Рекомендованный курс антибиотиков очень важно пройти в полном объеме, согласно назначению доктора. Это не позволит патогенным микроорганизмам выработать к антибиотикам резистентность и не допустит развития осложнений патологии легких в ближайшем будущем.
Антибиотики при воспалении легких: виды и формы
Раньше пораженные инфекцией легкие лечили преимущественно природным антибиотиком пенициллиновой группы, так как не было другой альтернативы. Однако у естественных пенициллинов есть побочные эффекты, что крайне нежелательно при воспалительном процессе в легких. Также они воздействуют на достаточно узкий спектр патогенов, к тому же, быстро развивается устойчивость к антибиотикам. Поэтому ученые разработали более современные средства, которые в настоящее время широко применяются для эффективной и безопасной терапии воспаления легких как у детей, так и у взрослых.
Условно антибиотики при пневмонии подразделяются на несколько групп: ● полусинтетические пенициллины;
● макролиды;
● цефалоспорины;
● фторхинолоны;
● карбапенемы;
● монобактамы.
Для удобства применения у взрослых и детей противомикробные средства выпускаются в разных лекарственных формах. Для взрослых – это таблетки и капсулы, детям с поражением нижних дыхательных путей назначаются суспензии. Инъекционные формы применяются в любом возрасте, однако в силу инвазивности процедуры при терапии взрослых они применяются чаще.
Полусинтетические пенициллины
Усовершенствованные пенициллины более результативны при пневмониях, чем их предшественники. В спектр противомикробной активности полусинтетических пенициллинов входит большинство грамположительных бактерий, гемофильная палочка и пневмококки. При терапии неосложненной пневмонии антибиотиком используется преимущественно эта группа. Несомненный плюс полусинтетических пенициллинов – их низкая токсичность по сравнению с другими группами антибактериальных средств. Именно поэтому данная группа препаратов часто используется в лечении воспалений не только у взрослых, но и у детей, беременных женщин.
К пенициллиновым антибиотикам относятся оксациллин и клоксациллин, которые наиболее результативно и быстро действуют при пневмониях, вызванных стафилококками.
Расширенными антимикробными свойствами обладают аминопенициллины – амоксициллин и ампициллин. Они широко применяются у взрослых при внебольничных пневмониях. Препараты амоксициллина представлены торговыми названиями «Флемоксин Солютаб», «Хиконцил», «Оспамокс».
В отдельную группу следует выделить комбинированные ингибиторозащищенные антибиотики. Помимо основного действующего вещества (антибиотика), они содержат вспомогательные компоненты, которые усиливают лечебный эффект, обеспечивая антибиотику защиту от бета-лактамаз – агрессивных ферментов, выделяемых вредоносными бактериями. Самые популярные антибиотики при пневмонии из группы комбинированных защищенных пенициллинов – «Аугментин» и «Флемоклав Солютаб». Они содержат в себе комбинацию амоксициллина и клавулановой кислоты, сочетание которых позволяет эффективно устранить бактериальное инфицирование легкого.
Терапия пневмонии пенициллиновыми препаратами может вызвать ряд побочных эффектов – аллергическую реакцию, расстройство желудка, колит и различные диспепсические явления.
Макролиды
Наиболее часто группа макролидов назначается как препараты первой линии, если у пациента есть индивидуальная непереносимость пенициллинов. Этим антибиотикам свойственна активность при атипичных формах болезни, причиной которых выступают внутриклеточные мембранные паразиты (клебсиеллы, легионеллы), хламидии, микоплазмы и гемофильная палочка. Также макролиды эффективны против грамположительных кокков.
Для лечения воспалительного процесса в легких используются кларитромицин («Клацид», «Кларитромицин-Тева», «Фромилид») и азитромицин («Азитрал», «Сумамед», «Азитрокс»).
«Азитрал» выпускается в таблетках с дозировкой для взрослых 250 или 500 мг. Применяется однократно в сутки за два часа до или после приема пищи.
«Сумамед» и «Азитрокс» выпускаются в таблетках и капсулах для взрослых по 500 мг (принимать один раз в сутки), а также в порошке для детской суспензии.
«Клацид» имеет три формы выпуска – гранулы для приготовления суспензий, порошок для изготовления инфузии и таблетки. Пероральное применение препарата при пневмонии осуществляется дважды в сутки курсом до двух недель.
«Фромилид» в таблетках по 500 мг два раза в сутки назначается взрослым пациентам при инфекционном поражении легких. Препарат необходимо принимать две недели, не прерывая курс и не меняя тип антибиотика.
Иногда для лечения инфекций нижних дыхательных путей применяется первый противомикробный препарат из группы макролидов – «Эритромицин». Он широко используется для терапии атипичных форм болезни, вызванных легионеллами, которые отличаются высокой степенью летальности. «Эритромицин» нужно принимать каждые 6 часов по 400–500 мг. При пневмонии неосложненного течения длительность терапии «Эритромицином» обычно составляет от семи до десяти дней. Недостатком данного препарата можно назвать частые побочные эффекты после его применения, как правило, со стороны желудочно-кишечного тракта. Они обусловлены способностью макролидов усиливать моторику кишечника.
Цефалоспорины
Группа цефалоспоринов обычно применяется, если у пациента доказана индивидуальная непереносимость макролидов. Как правило, цефалоспорины обеспечивают лечение пневмонии на неосложненной стадии. Они используются при терапии инфекционных процессов, вызванных пневмококками, стрептококками и энтеробактериями.
К антибиотикам первого поколения цефалоспоринов, которые применяются в борьбе с инфекциями нижних дыхательных путей, относят «Цефапирин», «Цефалексин» и «Цефазолин».
Второе поколение включает в себя «Цефуроксим» и «Цефокситин», которые используются для лечения инфекций, вызванных клебсиеллой, кишечной и гемофильной палочками. «Цефокситин» при пневмониях чаще назначается ступенчато: сначала инъекционно, а при улучшении состояния – перорально.
Третье поколение представлено «Цефотаксимом» и «Цефтазидимом», «Цефтриаксоном», «Цефоперазоном», которые обладают широкой антибактериальной активностью. Они справляются со всеми патогенными бактериями, кроме энтерококков и некоторых стафилококков. Существует комбинированный препарат «Цефоперазон» с сульбактамом, активный в отношении бактерий, содержащих фермент бета-лактамазу, разрушающую антибактериальное вещество. Такие препараты используются для лечения воспалительных процессов легких в тяжелых случаях.
Четвертое поколение включает в себя цефепим (торговые названия – «Максипим», «Максицеф», «Цепим», «Ладеф») и цефпиром («Кейтен», «Цефанорм»). Они наиболее эффективны против грамположительных и грамотрицательных аэробных и анаэробных микроорганизмов, при осложнениях пневмоний в виде плевритов и абсцессов.
Цефалоспорины применяются для лечения тяжелой и крайне тяжелой степеней пневмонии. Как правило, в этих целях используются препараты третьего и четвертого поколения, которые обладают выраженным бактерицидным эффектом (происходит абсолютное уничтожение клеток болезнетворных бактерий). Терапия пациентов с тяжелой пневмонией проводится в стационаре.
Среди представителей третьего поколения цефалоспоринов используются и парентеральные, и пероральные формы лекарственных средств. В форме капсул по 400 мг выпускаются препараты цефиксима («Супракс») и цефтибутена («Цедекс»). Их нужно принимать один раз в сутки. В форме таблеток по 200 или 400 мг выпускается препарат цефдиторена («Спектроцеф»), который нужно принимать дважды в сутки.
Из третьего поколения можно выделить инъекционные формы цефтриаксона («Азаран»). Он выпускается в форме порошка для приготовления инъекционного раствора по 1 грамму. Назначается внутримышечно в растворе с 1% лидокаином один или два раза в сутки (в зависимости от назначения доктора). Парентеральные препараты, обладающие дополнительными свойствами против синегнойной палочки при пневмониях, – цефтазидим («Фортум» – назначается в/в или в/м до шести грамм в день в два-три применения) и цефоперазон («Цефобид» – назначается до четырех грамм в день, разделенных на два приема).
 | Лекарственные средства группы цефалоспоринов обычно хорошо переносятся человеческим организмом. Исключения могут составить пациенты с тяжелой почечной или печеночной недостаточностью, а также пожилые люди. |
Фторхинолоны
Применение фторхинолоновой группы обычно рекомендуют при аллергической реакции на все остальные средства. Фторхинолоны используются для лечения тяжелых форм инфекций нижних дыхательных путей. Эти вещества быстро всасываются в клетки и способны бороться с пневмококками, стафилококками, грамотрицательными бактериями и атипичными возбудителями пневмоний. Благодаря широкому спектру противомикробной активности данная лекарственная группа отлично справляется с терапией практически всех форм внегоспитальных пневмоний. Однако использование ранних фторхинолонов при внебольничных воспалениях нижних дыхательных путей было ограничено, так как они были практически не результативны против основного возбудителя – пневмококка.
В качестве действующего вещества для терапии патологий нижних дыхательных путей, которые вызваны не пневмококком, чаще всего выступают офлоксацин («Зофлокс», «Таривид») и ципрофлоксацин («Ципробай», «Цифран»).
Из нового поколения фторхинолонов можно выделить левофлоксацин («Глево», «Лебел», «Левоксимед», «Леволет», «Левофлокс»), который высокоактивен против пенициллинрезистентного пневмококка. Левофлоксацин выпускается в двух лекарственных формах – для приема внутрь и для внутривенного введения, поэтому применяется как для амбулаторного лечения, так и для пациентов в стационаре. Клинические исследования подтверждают высокую эффективность и хорошую переносимость левофлоксацина, вводимого при внебольничных пневмониях по 0,5 г однократно в сутки.
Второй современный препарат из группы фторхинолонов – спарфлоксацин («Спарфло», «Флоксимар»). В России данное вещество выпускается только в пероральной форме. Несмотря на высокую антибактериальную эффективность, спарфлоксацин обладает сильно выраженным побочным действием – фототоксичностью (повышенная чувствительность кожи к влиянию ультрафиолетовых лучей). Помимо этого, он нередко вызывает и другие нежелательные эффекты, что делает его не рекомендованным для рутинного применения в амбулаторной практике. Потому спарфлоксацин применяется для терапии пневмоний только при отсутствии альтернатив.
Одни из новейших антибиотиков группы фторхинолонов – моксифлоксацин («Авелокс», «Моксифлокс») и гатифлоксацин («Озерлик», «Гатилин», «Гатимак»). Они обладают высокой активностью в отношении грамположительных, атипичных и анаэробных микроорганизмов. Относятся к группе «респираторных фторхинолонов». В клинических исследованиях показывают высокую результативность и хорошую переносимость.
Карбапенемы
Карбапенемы – еще одна из «запасных» групп в лечении воспалений нижних дыхательных путей в условиях стационара. Препараты обладают широким спектром активности, меньшей устойчивостью к бета-лактамазам, чем цефалоспорины и пенициллины. Назначаются при осложненных формах пневмоний и септических процессах. Бактериальная активность карбапенемов больше зависит от кратности применения, чем от пиковой концентрации в организме. Они представлены такими действующими веществами, как имипенем, меропенем и дорипенем.
Среди антибиотиков представлены такие торговые названия:
● имипенем+циластатин («Тиенам», «Аквапенем», «Циласпен», «Гримипенем») применяется внутримышечно и внутривенно капельно;
● меропенем («Дженем») выпускается в форме порошка для в/в введения раствора до 1 г каждые 8 часов.
Несмотря на все преимущества антибиотиков группы карбапенемов во время лечения нозокомиальных инфекций, они обладают и недостатками, например, отсутствием активности против атипичной микрофлоры.
Монобактамы
Группу монобактамов также называют моноциклическими бета-лактамами. Из этой группы антибиотиков в клинической практике в настоящее время применяется только одно вещество – азтреонам. Оно обладает весьма узким спектром противомикробной активности и применяется для лечения инфекций, которые вызваны аэробной и грамотрицательной флорой. Бактерицидный эффект азтреонама обусловлен нарушением синтеза клеточной стенки патогена. Его своеобразие объясняется устойчивостью препарата к разрушительному воздействию бета-лактамазами, вырабатываемыми аэробной грамотрицательной флорой, однако к аналогичным ферментам стафилококков и бактероидов этот препарат неустойчив.
Клиническое значение имеет результативность азтреонама в отношении микроорганизмов семейства энтеробактерий (кишечной палочки, клебсиеллы, протея, морганеллы, цитробактер), синегнойной палочки и нозокомиальных (внутрибольничных) штаммов, которые устойчивы к аминогликозидам, цефалоспоринам и уреидопенициллинам. Азтреонам не обладает губительным влиянием на ацинетобактер, грамположительные кокки и анаэробные микроорганизмы.
Препарат примен?