Воспаление ножки завитка уха

Узелковый хондродерматит завитка ушной раковины — воспалительное заболевание хряща ушной раковины.
Оно проявляется в виде исключительно болезненной папулы, расположенной на самом крае завитка или противозавитка ушной раковины.
Анамнез
Болеют обычно лица старше 40 лет, с возрастом заболеваемость возрастает.
Мужчины болеют чаще, чем женщины. Область завитка чаще поражается у мужчин. Очаги на противозавитке чаще бывают у женщин.
Эти различия могут быть частично связаны с историческими различиями между мужчинами и женщинами относительно частей их тела, которые были открыты воздействию солнца, а также с профессиональными занятиями, занятиями в свободное время и стилями причесок.
Определенную роль могут играть также и половые различия в строении ушной раковины.
Как правило, большинство пациентов имеют привычку спать на том боку, где находится пораженное ухо.
Давление от опоры на подушку вызывает боль, вынуждая пациента менять позицию во время сна, и мешает полноценному сну.
В течение дня симптомов при этом состоянии меньше.
Клиническая картина
Первичный очаг представляет собой твердую болезненную красную или розовую папулу размером 2—4 мм с точкой ороговения в центре.
Эта точка имеет плотно прилегающую корку или чешуйку, напоминающую небольшой кожный рог.
В окружающей коже присутствуют признаки актинического поражения с атрофией и телеангиэктазией.
Иногда имеется более чем один очаг, редко очаги бывают с обеих сторон. Универсальный симптом заболевания — боль, которую описывают как резкую и колющую. Папулы довольно болезненны при пальпации.
Это состояние классически обнаруживают на самом выступающем и латеральном 420 участке ушной раковины.
Лабораторная диагностика
■ Биопсия кожи выявляет как острое, так и хроническое воспаление.
Эпидермис истончен, присутствует компактный паракератоз с шелушением, часто в центре имеются эрозия или изъязвление.
■ Наблюдается некроз дермы с окружающей грануляционной тканью.
■ Глубокая биопсия может содержать дегенерировавший хрящ.
Течение и прогноз
■ Этиология заболевания не выяснена; хотя полагают, что оно вызвано очаговым некрозом кожи вследствие повторяющейся травмы.
В течение многих лет травма кожи может быть результатом актинического повреждения, физического давления или их комбинации.
Эта ткань слабо снабжена сосудами, и повреждение заживает медленно.
Воспаление и грануляционная ткань отражают попытки заживления поврежденного коллагена.
Без лечения очаги могут персистировать неопределенно долго.
Рецидивы типичны, даже после агрессивной терапии.
- Наиболее типичная локализация
- Нетипичная локализация
- Типичная локализация
- Редкая локализация
Дифференциальный диагноз
Плоскоклеточный рак (очень напоминает узелковый хондродерматит ушной раковины).
Базально-клеточный рак (очень напоминает узелковый хондродерматит ушной раковины).
Обсуждение
Узелковый хондродерматит ушной раковины имеет тенденцию к болезненности, очаг темно-красного цвета с плохо обозначенной границей.
Базально-клеточный рак имеет тенденцию к более четким границам, а также полупрозрачный или перламутровый внешний вид. Плоскоклеточный рак, как правило, бывает большего размера, более некротический и менее болезненный, чем очаги узелкового хондродерматита ушной раковины.
Следует провести биопсию кожи, которая является в данном случае диагностической.
Лечение
Любая терапия должна включать мероприятия по снижению давления на пораженную зону, чтобы создать условия для заживления.
Следует поощрять пациентов спать в другом положении, в частности, на спине.
Подушку следует размещать так, чтобы свести к минимуму давление на ухо.
Местная терапия редко приносит успех.
В меньшинстве случаев эффективны инъекции стероидов внутрь очага.
Пациенты должны быть готовы к некоторому остаточному дискомфорту после инъекции.
Излечение может дать хирургическое удаление очага вместе с воспаленным хрящом. Эксцизия бритьем направлена на удаление всей воспаленной ткани и, таким образом, открывает подлежащий хрящ.
Проводится кюретаж и легкое электроиссечение основы, и ране дают зажить путем вторичного натяжения.
Окончательная терапия включает хирургическое иссечение пораженного хряша ушной раковины.
Рецидивы часто бывают после любого из названного выше лечения.
Нюансы
Плоскоклеточный рак очень напоминает узелковый хондродерматит ушной раковины, поэтому для дифференциальной диагностики следует провести биопсию. Глубокая биопсия очага посредством сбривания может быть и излечивающей, и диагностической.
У центральной чешуйки отсутствует роговая красным и отечным; боль постоянная. пробка кератоакантомы. Удаление чешуйки открывает маленькую эрозию в центре.
Источник
 Узелковый хондродерматит проявляется образованием болезненного узелка, расположенного на краю ушной раковины. Данное заболевание развивается, в основном, у мужчин (85%).
Узелковый хондродерматит проявляется образованием болезненного узелка, расположенного на краю ушной раковины. Данное заболевание развивается, в основном, у мужчин (85%).
Причины развития
Точный механизм развития заболевания не вполне ясен. Чаще всего, хондродерматит с поражением раковины уха развивается, как последствие травмы, химического или термического ожога, обморожения. Травмы, приводящие к образованию болезненных узелков, могут быть незначительными. Например, заболевание может развиться у людей, которые постоянно носят наушники.
Таким образом, вероятной причиной развития узелкового хондродерматита является нарушение нормального кровообращения в ушной раковине. Именно нарушения питания приводит к дегенеративным изменениям соединительной ткани и перихондрия.
Клиническая картина
Проявляется узелковый хондродерматит образованием небольшого болезненного узелка, расположенного на завитке раковины наружного уха. Образование, как правило, является единичным, но иногда наблюдаются множественные высыпания.
Узелок имеет плотную консистенцию, овальную или полусферическую форму. Цвет образования – красно-желтый или неизмененный оттенок здоровой кожи. На поверхности узелка можно заметить корочку или чешуйку, которая плотно прилегает к основанию.
Узелок на ушной раковине неподвижный, плотно спаянный с хрящевой тканью. Признаки воспаления при узелковом хондродерматите минимальны либо полностью отсутствуют.
Больных беспокоит болезненность образования, которая усиливается при надавливании на узелок и на холоде. Боль мешает больным спать на боку на стороне поражения, носить плотно прилегающие к голове шапочки, пользоваться наушниками и пр.
 Узелковый хондродерматит, обычно, поражает одну ушную раковину, чаще правую. По данным статистики, собранной исследователями данного заболевания, правое ухо было поражено у 63% обследованных больных, левое – у 32%. А у 5% больных узелковый хондродерматит поражает одновременно оба уха.
Узелковый хондродерматит, обычно, поражает одну ушную раковину, чаще правую. По данным статистики, собранной исследователями данного заболевания, правое ухо было поражено у 63% обследованных больных, левое – у 32%. А у 5% больных узелковый хондродерматит поражает одновременно оба уха.
Крайне редко хондродерматит поражает другие части уха, в частности, только у 4% больных узелок образовывался на противозавитке или в области козелка ушной раковины. Причем такая нетипичная локализация образований наблюдается, в основном, у женщин.
Без лечения узелковый хондродерматит протекает длительно, самопроизвольное регрессирование отмечается очень редко.
Диагностика
Характерная клиническая картина хондродерматита, поражающего ушную раковину, позволяет поставить диагноз только на основании осмотра. Основные признаки заболевания:
- Характерная локализация узелка;
- Резкая болезненность образования при надавливании;
- Плотная консистенция образования и его тесная спаянность с подлежащей хрящевой ткани.
- Пол и возраст больных. Узелковый хондродерматит, в основном, поражает мужчин, входящих в возрастную группу 40-70 лет.
- Предшествующая травма ушной раковины или профессиональные вредности, в частности, необходимость постоянно носить наушники.
При необходимости могут быть проведены гистологические исследования. При исследовании тканей узелка выявляются признаки акантоза, гиперкератоза. Иногда выявляется гиперплазия псевдоэпителиоматозная. В дерме содержится инфильтрат, в составе которого выявляются лимфоциты, гистиоциты, плазматические клетки.
При узелковом хондродерматите могут быть выявления очаги дегенеративных изменений хряща.
 Хондродерматит узелковый важно отличать от следующих заболеваний:
Хондродерматит узелковый важно отличать от следующих заболеваний:
- Кольцевая гранулема. При этом дерматите локализация высыпаний иная (чаще образования располагаются на коже конечностей), кроме того, очаги многочисленны и безболезненны. В отличие от хондродерматита, кольцевая гранулема чаще поражение детей и женщин.
- Сенильная кератома или старческий кератоз появляется множественными высыпаниями. Элементы сыпи имеют большие размеры и, в отличие от хондродерматита, узелки при сенильной кератоме безболезненны.
- Базалиома. При этом заболевании до начала стадии изъязвление образование безболезненно. Кроме того, элемент сыпи при базалиоме имеет характерный валик из мелких узелков. Если по внешним признакам сложно отличить базалиому от узелкового хондродерматита, назначается гистологическое исследование.
- Дискоидная красная волчанка. При этом заболевании высыпания нередко локализуются на ушных раковинах, поэтому если элемент сыпи единичный, могут возникнуть сомнения при диагностике. Отличием проявлений волчанки от хондродерматита является более выраженная эритема, кератоз фолликулярный (при хондродерматите гиперкератотические изменения, но они не носят фолликулярного характера), отсутствие болезненности. Кроме того, красная волчанка чаще отмечается у молодых женщин, а узелковый хондродерматит – у мужчин старшего возраста.
Лечение
На первом этапе лечения узелкового хондродерматита, как правило, используются терапевтические методы. Больным назначается курс инъекций кортикостероидов. Инъекции осуществляются в область очага поражения.
Если данная тактика не дает желаемого результата, используют деструктивные методы лечения.
Узелок на ушной раковине удаляют:
- С использованием криотерапии. Это метод, который заключается в воздействие на патологические ткани холода. Образование обрабатывается жидким азотом. После проведения процедуры на месте расположения узелка остается корка, которая через несколько недель самопроизвольно отпадёт. Этот метода также еще очень эффективен при удаление бородавок.
- Удаление узелка на ушной раковине хирургическим путём.
- Разрушение патологического образования лазером. Данный метод считается наиболее перспективным, так как операция протекает бескровно. При этом в процессе проведения процедуры область операции стерилизуется, поэтому послеоперационные осложнения возникают крайне редко. Как и в случае использования криотерапии, на месте удаленного узелка образуется корочка, самопроизвольно отпадающая через 2-3 недели.
Лечение народными методами
 Наиболее эффективной методикой лечения узелкового хондродерматита является хирургическое удаление узелка. Однако если врач рекомендует воздержаться от проведения операции, можно попробовать применять народные методы для лечения этого заболевания ушной раковины.
Наиболее эффективной методикой лечения узелкового хондродерматита является хирургическое удаление узелка. Однако если врач рекомендует воздержаться от проведения операции, можно попробовать применять народные методы для лечения этого заболевания ушной раковины.
На узелок следует регулярно наносить настойку или масло прополиса. Можно делать компрессы с маслом на ночь на больное ухо.
Для лечения можно использовать масло чайного дерева. Масло можно просто наносить на узелок. А можно приготовить лечебную мазь, смешав несколько капель масла 3-4 растолченные в порошок таблетки мумие и любую кремовую основу.
Профилактика и прогноз
Профилактикой развития хондродерматита, поражающего ушную раковину, является недопущение нарушения кровообращения в ушной раковине. Необходимо избегать травм ушных раковин, не допускать их обморожения, а также развития инфекционных заболеваний уха, к примеру, наружного отита. При необходимости часто пользоваться наушниками, необходимо подобрать модель, которая не оказывает давление на раковины.
Прогноз при хондродерматите узелковом хороший. Заболевание неплохо поддаётся лечению. Однако даже после удаления узелка сохраняется опасность рецидива.
Источник
Общая информация
Перихондрит — это воспаление слоя соединительной ткани (надхрящницы), которая охватывает и питает большую часть хряща в нашем организме.
Обычно, когда мы говорим о перихондрите, речь идет о воспалительном процессе с участием хрящевых компонентов ушной раковины.
Перихондрит наружной части уха часто является вторичным по отношению к воспалению окружающих тканей (например, отит, травмы, дерматит и т. д.) и, если пренебречь им, он может осложниться и привести к деформирующим рубцам.
В терапии перихондрита в основном используются лекарства, направленные на устранение первопричины.
Что такое перихондрит?
Перихондрит — это воспалительный процесс, который поражает перихондрий (надхрящницу), то есть слой плотной волокнистой соединительной ткани, которая покрывает хрящи и обеспечивает их питанием.
Обычно, когда используется термин «перихондрит», имеется в виду воспаление перихондрия наружной части уха (ушной раковины).
Что такое перихондрий (надхрящница)?
- Перихондрий представляет собой слой компактной волокнистой соединительной ткани, богатой коллагеном, кровеносными сосудами и нервными окончаниями.
- Перихондрий, как своего рода броня, окружает большинство хрящевых структур тела, за исключением суставных поверхностей.
- Питательный обмен хрящевых клеток зависит от перихондрия. В хрящевой ткани нет кровеносных сосудов.
Причины и факторы риска
Каковы основные причины перикондрита?
Обычно перихондрит представляет собой воспаление, вторичное к воспалительному процессу, происходящему из окружающих тканей. В свою очередь, воспаление может распространяться и затрагивать нижележащий хрящ (хондрит).
Наиболее распространенной формой болезни является перихондрит наружного уха. Фактически, учитывая конкретное положение, перихондрий предсердия предрасположен к дерматозам, травмам, укусам насекомых, инфекциям и ожогам, которые могут вызывать и/или поддерживать воспаление.
Причины перхондрита наружного уха
Перихондрит наружного уха в основном обусловлен:
- травмой;
- наружным отитом;
- экземой и другими дерматозами (например, контактный дерматит из-за длительного использования местных препаратов, опоясывающий лишай, псориаз и т. д.);
- фурункулами внутри ушной раковины;
- укусами насекомых;
- инфекциями (примечание: основными инфекционными агентами, которые подвергаются сомнению, являются Staphylococcus aureus и Pseudomonas aeruginosa);
- разрезы или перфорации хрящевой ткани (вторичные, например, пирсинг);
- отопластика и хирургия среднего уха;
- ожоги;
- суперинфекция отогематомы.
Особенно подвержены риску развития перихондрита люди с системными воспалительными заболеваниями или ослабленной иммунной системой.
Воспаление перихондрия наружного уха обнаруживается прежде всего в связи со следующими патологиями:
- гранулематоз с полиангиитом (васкулит, ранее известный как гранулематоз Вегенера);
- рецидивирующий полихондрит;
- сахарный диабет.
Перихондрит гортани
Воспаление перихондрия гортани проявляется как осложнение острого ларингита. Эта форма перихондрита возникает во время инфекционных заболеваний (особенно брюшного тифа и туберкулеза) или в результате поражений гортани.
Симптомы и осложнения
Как проявляется перихондрит?
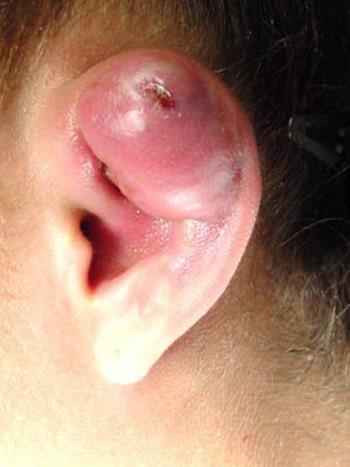
В общем, перихондрит проявляется гиперемией, болью и припухлостью вовлеченной части (см. фото). Впоследствии может возникнуть лихорадка и образование гноя между хрящом и слоем соединительной ткани (т. е. перихондрием).
Если скопление гнойного материала уменьшает или прерывает поступление крови и питательных веществ в хрящ, может произойти отделение перихондрия с обеих сторон от хрящевой ткани. Это явление может привести к аваскулярному некрозу, то есть к разрушению и деформации области, пораженной перихондритом, в течение нескольких недель.
Первые признаки перихондрита наружного уха
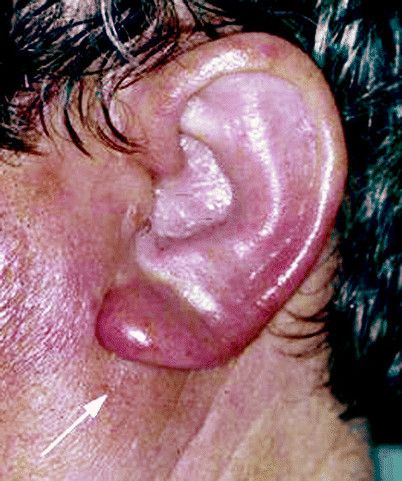
Перихондрит наружного уха обычно начинается с:
- диффузного отека (примечание: отек уха может свести на нет рельефы (см. фото));
- очень сильных и постоянных болей в ушной раковине и в околосуставных тканях;
- покраснения;
- лихорадки (часто температура тела очень высокая).
В некоторых случаях воспаление проявляется гнойным абсцессом, который имеет тенденцию образовываться между перихондрием и нижележащим хрящом.
При неправильном лечении, перихондрит может перерасти в аваскулярный некроз, который приведет к деформации хрящевого скелета ушной раковины; в простонародье это заболевание известно как “гематома ушной раковины” (см. фото выше).
Возможные осложнения перихондрита
- Воспаление перихондрия может перерасти в хондрит (воспаление хряща), осложняя клиническую картину.
- Перихондрит наружного уха может быть разрушительным: хрящевой некроз может деформировать часть, участвующую в патологическом процессе.
- Воспаление перихондрия также может повторяться (рецидивировать) и долго длиться (становиться хроническим).
Диагностика
Диагноз перихондрита в основном основан на объективном осмотре (осмотр и физикальное обследование оториноларингологом). На самом деле, посещение врача обычно достаточно, чтобы распознать воспаление перихондрия.
Для того чтобы установить наличие инфекции, можно провести культуральный тест секреций или материалов, взятых из места перихондрита, для правильной идентификации возбудителя и наиболее эффективного лекарственного средства для его уничтожения.
Если этиология не является инфекционной, пациенты должны пройти ревматологическое обследование, чтобы установить наличие васкулита или других патологий.
Лечение и средства терапии
Перихондрит никогда не следует недооценивать, так как воспаление может распространяться и повредить окружающие структуры.
Например, в случае поражения наружного уха, воспаление перихондрия может иметь выраженные рубцевания и привести к закрытию слухового прохода или деформации ушной раковины. Поэтому не исключено, что перихондрит может нарушить слух.
Медикаментозная терапия перихондрита
Если перихондрит спровоцирован инфекцией, врач может назначить пероральную терапию на основе антибиотиков, выбранных в зависимости от тяжести заболевания и бактерий, вовлеченных в процесс. Лечение должно быть начато как можно раньше, чтобы избежать перерастания воспаления в хрящевой некроз, который требует хирургического лечения с удалением некротических тканей и коррекцией рубцов.
Таким образом, пациенты с диффузным воспалением всей ушной раковины могут лечиться вначале антибиотиками на эмпирической основе (например, фторхинолонами).
Независимо от наличия гноя, врач назначит вам антибиотики. Левахин (левофлоксацин) является распространенным фторхинолоновым антибиотиком для лечения перихондрита. Однако второй антибиотик, такой как тобрамицин, может быть назначен для длительного приема и более агрессивного лечения, если в этом будет необходимость. Выбор антибиотика будет изменен, в зависимости от результатов теста на культуру и антибиограммы.
Также могут быть назначены системные кортикостероиды для снятия воспаления перихондрия и анальгетики, чтобы облегчить боль.
Другие терапевтические варианты
В зависимости от причины воспаления перихондрия лечение может дополняться различными терапевтическими мерами. Например, если присутствуют какие-либо инородные тела, такие как серьги, пирсинг или осколок(ки), врач может удалить их и посоветовать применение горячих компрессов, чтобы попытаться устранить любые абсцессы.
Нужна ли операция при перихондрите?
Лечение перихондрита может включать хирургическое вмешательство, если необходимо:
- Слить любой гнойный материал: при наличии перихондриального абсцесса (скопления гноя) врач может сделать надрез, чтобы помочь освободиться от скопившегося гноя, позволяя крови течь обратно в хрящ. В течение следующих 24-72 часов на месте надреза остается небольшая дренажная трубка;
- Предотвратить или устранить деформирующие последствия осложнений: для правильного заживления перихондрита наружного уха врач может наложить шов от перихондрия к хрящу. Эта операция выполняется, чтобы избежать деформации ушной раковины.
Прогноз перихондрита хороший, если лечится быстро; как правило, ожидается полное восстановление уха.
Профилактика перихондрита
Иногда предотвратить перихондрит невозможно, как в случае случайных травм. Однако, вы можете увеличить риск развития перихондрита, имея больше пирсингов в непосредственной близости в верхнем ухе. Делая пирсинг уха на мочке, вы можете значительно снизить риск осложнений, связанных с пирсингом уха.
Источник
