Воспаление панкреатита и желчных протоков

Содержание
Панкреатит и холецистит — патологии совершенно разные, но часто сопровождают друг друга, так как взаимосвязаны. В некоторых случаях, холецистит может быть осложнением хронического панкреатита, в другом случае, холецистит может стать причиной панкреатита. Кроме того, причины у этих заболеваний схожи, да и симптомы панкреатита и холецистита практически одинаковы. Поэтому для правильного лечения необходимо понимать, как формируется связь между панкреатитом и холециститом, и предварительно поставить правильный, исходный диагноз, чтобы вовремя предотвратить осложнения.
Что такое холецистит и панкреатит?
Холецистит, панкреатит — это заболевания пищеварительного тракта, воспалительного характера. При воспалении поджелудочной железы, доктора будут говорить о панкреатите, который протекает в двух формах — остро и хронически, с периодами ремиссии и обострения. При этом заболевании поджелудочная железа не может полноценно справляться со своими функциями — вырабатывать особый пищеварительный сок, инсулин и др. Из-за этого существенно нарушаются процессы пищеварения, ухудшается общее состояние и появляются специфические для заболевания симптомы.
При воспалении желчного пузыря говорят о холецистите, который также может протекать остро и хронически и имеет несколько форм. Именно эта патология является наиболее вероятным следствием желчнокаменной болезни или дискинезии желчевыводящих путей. Из-за нарушения вывода желчи из желчного пузыря (его моторики) развивается воспаление, которое запускает процессы камнеобразования и ухудшения состояния.
Симптомы панкреатита и холецистита
Симптомы панкреатита и холецистита схожи, и первое, что заставляет обратить на себя внимание — сильная, приступообразная боль в правом подреберье, в эпигастрии. Боль может иррадиировать, т.е. распространяться в область правой лопатки. Панкреатит в острой форме характеризуется болями в области спины.
Симптомами панкреатита являются повышение температуры, ухудшение общего состояния, слабость, различные диспепсические расстройства — тошнота, отрыжка, диарея, метеоризм. Отмечается потеря веса, резкое снижение аппетита.
Поэтому при обращении к доктору в плане диагностики интерес представляет не только панкреатит, но и холецистит. Этим и объясняется перечень анализов — лабораторные анализы крови, мочи, кала и визуальных методов исследования — УЗИ, рентгенография и др.
Панкреатит и холецистит: где взаимосвязь?
При повышении давления в желчных протоках запускаются патологические механизмы, в результате которых происходит заброс желчи в саму поджелудочную железу. Сама по себе желчь для поджелудочной железы и ее тканей оказывается губительной, поражаются сосуды, формируются кровоизлияния, отек и после — воспаление.
Именно так объясняет взаимосвязь холецистита и панкреатита так называемая теория желчной гипертензии. Этими же процессами объясняется связь холецистита с холангитом и желтухой.
Также во взаимовлиянии двух патологий особое значение отводится микробной причине возникновения патологии — инфекции микробного происхождения.
Лечение панкреатита и холецистита в комплексной терапии
У желчного пузыря и поджелудочной железы одинаковые цели, но разные средства. Основная функция этих органов обеспечить организм ферментами, способствующими перевариванию основных компонентов пищи — белков, жиров и углеводов. И при нарушении работы одного органа, в результате воспаления или деструктивных процессов, нарушается работа другого — так формируется порочный круг. И главная задача лечения панкреатита не допустить осложнений и разорвать его.
Все лечение должно быть комплексным: назначение специальной диеты, лекарственная терапия, рекомендации по ведению образа жизни.
Краеугольным камнем в лечении панкреатита при наличии симптомов холецистита является именно диета. В ее основе лежат принципы дробного питания — 5-6 раз в сутки, маленькими порциями, кушать нужно в одно и то же время, для нормализации процесса пищеварения и выработки пищеварительных соков.
Из рациона необходимо полностью исключить жаренное, острое, пряное и соленья, жирные кондитерские кремы, алкоголь, шоколад, а также все продукты, способствующие гиперсекреции желудочного сока или же стимулирующие повышенное газообразование.
Всем этим требованиям отвечают принципы лечебной диеты — стол №5. Главный принцип заключается не только в дробном питании, но и в предварительном измельчении продуктов питания. Под категорическим запретом горячее или холодное, все подаваемые блюда должны быть теплыми — комнатной температуры.
Лечение панкреатита, осложненного воспалением желчевыводящих путей, не может проходить без приема антибиотиков. Они помогут справиться с обострением, да и процесс нормализации состояния может быть под большим вопросом.
Симптомы панкреатита обязывают назначить симптоматическую терапию — для снятия боли назначают спазмолитики, для улучшения и нормализации пищеварения — ферментные препараты и диету.
Как только холецистит, панкреатит из острой стадии переходят в стадию угасания, к основному лечению добавляются процедуры физиотерапии. Только после совета с докторами могут быть рекомендованы средства народной медицины — настои и отвары трав с разной направленностью.
Лечение панкреатита, осложненного холециститом, подразумевает санаторно-курортное лечение, желательно на минеральных источниках. Использование минеральной воды может способствовать нормализации процесса пищеварения и, следовательно, улучшению общего состояния больного.
Только комплексный подход к лечению заболеваний и своевременное реагирование на возможные осложнения позволит привести панкреатит и холецистопанкреатит в состояние длительной ремиссии и нормализовать состояние пациентов. Диету при данных заболеваниях придется соблюдать постоянно. Именно правила питания позволят держать заболевание под контролем, а малейший срыв увеличивает шансы на срыв и обострение воспаления.
- Гастроэнтерология. Национальное руководство / под ред. В.Т. Ивашкина, Т.Л. Лапиной. – 2015
- Клиническая гастроэнтерология / Григорьев П.А., Яковенко А.В.. – 2004
Источник
Желчный пузырь тесно связан с поджелудочной железой. Они выполняют важную роль в организме, и задействованы в пищеварении. Через желчный пузырь проходит желчь, разжижающая пищу. Функция поджелудочной железы – выработка гормонов глюкагона и инсулина, регулирующих концентрацию сахара в крови. Выделяет она и ферменты, необходимые для пищеварения. Желчь и панкреатический сок через протоки попадают в двенадцатиперстную кишку, где расщепляют жиры, белки и углеводы.
Болезни желчного пузыря с поджелудочной железой обычно протекают параллельно, и провоцируют друг друга. Оба органа при патологиях долго не проявляют признаков, и болезнь обнаруживается на поздней стадии схожими симптомами. На этом этапе проявление патологий поджелудочной железы и желчного пузыря тоже одно, и требует диагностики.
Причины заболевания
Факторами, которые провоцируют заболевания, являются:
- пищевые привычки, частое употребление жареного, жирного, острого, а также пряностей;
- употребление алкогольных, газированных и кофейных напитков;
- невылеченные хронические патологии органов пищеварения;
- генетическая предрасположенность;
- проблемы с кровообращением;
- нарушения химического состава желчи;
- высокий уровень холестерина;
- продолжительный прием тетрациклина, гормональных препаратов с эстрогеном и кортикостероидами;
- инфекционные болезни;
- анатомические отклонения в строении;
- нарушения связи органа с центральной нервной системой.
Болезни желчного пузыря
Патологии органа появляются вследствие образования камней, воспаления, дискинезии желчных путей, опухоли, полипов.
Причинами патологий являются:
- лишний вес;
- пищевые привычки;
- проблемы с обменными процессами в организме.

Отклонения в работе органа приводят к образованию камней. Они состоят из кальция, холестерина, связанных билирубином. Их размер и количество влияют на течение болезни. Сначала признаки наличия камней не проявляются, позже с правой стороны в области подреберья ощущается острая боль. Она отдает в руку или лопатку. Больной жалуется на сухость во рту, рвоту, слабость, тошноту.
Важно. Удаляют камни только хирургическим путем. Если они небольшие, поможет дробление ультразвуком или химическими препаратами.
Камни в желчном пузыре нарушают отток желчи, провоцируя холецистит.
Другими причинами нарушения являются:
- нарушение кровообращения;
- камни;
- попадание сока поджелудочной железы.
Болезнь протекает в острой и хронической форме. Характерными признаками острого холецистита являются:
- боль в животе справа, отдающая в лопатку;
- рвота;
- зуд;
- высокая температура;
- тошнота;
- желтушность кожи.
Для хронической формы характерно медленное протекание болезни, которая изредка обостряется. Как правило, этому способствует бактериальное инфицирование.
Вследствие нарушения моторики органа развивается дискинезия желчных путей. Вызывается болезнь психологическими факторами, стрессы и аллергия. Симптомами патологии являются: ноющая боль, бессонница, усталость, потеря аппетита. Иногда болевые приступы длятся около 20 часов.
Опухоли желчного пузыря бывают доброкачественными и злокачественными. Доброкачественный характер развития проявляется у полипов, которые могут перейти в онкологическую форму. Симптомов полипы не имеют. Усиленная желтуха вместе с болью говорят о злокачественности процесса. Больной сильно худеет, у него появляется сильный зуд. Лечат данную патологию только хирургическим путем.
Болезни желчного пузыря всегда сопровождаются нарушением оттока желчи из органа. Она может попадать в протоки поджелудочной железы, что становится причиной билиарного панкреатита, сопровождающегося воспалением.
Патологии поджелудочной железы
Патологии поджелудочной железы вызываются отечностью, опухолями, кистами и камнями. Чаще всего у больных диагностируется панкреатит. Болезнь бывает острой и хронической. Для острой фазы характерен некроз железы, и нагноение органа.
Недуг сопровождается болью в животе, отдающей в спину, бок, поясницу, подреберье. Такая боль не снимается обезболивающими препаратами. Еще один симптом панкреатита – сильная рвота с желчью и слизью зеленого цвета.
Среди прочих признаков возможны:
- высокая температура;
- слабый и частый пульс;
- холодный пот;
- метеоризм;
- запор;
- бледность, вплоть до синеватого оттенка кожи;
- одышка.
Важно. Приступ панкреатита возникает в любое время суток. Обычно она спровоцирована сильно жирными продуктами питания и спиртным.
У хронической формы болезни симптомы не сильно выражены. На этой стадии орган выделяет меньше ферментов, поэтому у больного наблюдаются расстройства пищеварения. При обострении появляется боль и интоксикация.
При хроническом панкреатите клетки Лангерганса, которые выделяют глюкагон и инсулин, замещаются соединительной тканью. Следствием патологии является сахарный диабет.
Киста в органе похожа на капсулу, наполненную жидкостью. Образование появляется вследствие обострения болезни. Когда киста растет, она давит на соседние органы. Это сопровождается болью, нарушениями пищеварения. Больной сильно теряет в весе. Лечится патология только хирургическим путем.
Камни в поджелудочной железе – довольно редкая патология. Она сопровождается болью, отдающей в спину. Болезненные ощущения усиливаются после употребления пищи. При продвижении камня в желчном протоке обнаруживаются признаки желтухи.
Признаки заболеваний поджелудочной железы и желчного пузыря похожи. Точную локализацию воспаления определяет врач. Холецистит и желчнокаменная болезнь желчного пузыря нарушают работу поджелудочной железы.
Почему мочекаменная болезнь приводит к панкреотиту
Желчекаменная болезнь провоцирует панкреатит, когда оба протока сливаются до впадения в кишечник.
Воспаление появляется в месте, где проток поджелудочной железы и желчного пузыря встречаются. Это место очень узкое, и часто здесь застревает камень. Однако печень продолжает вырабатывать желчь, как и поджелудочная свой сок. Обе жидкости не могут попасть в кишечник и пролезают накапливаться в протоках. В дальнейшем протоки разрываются.
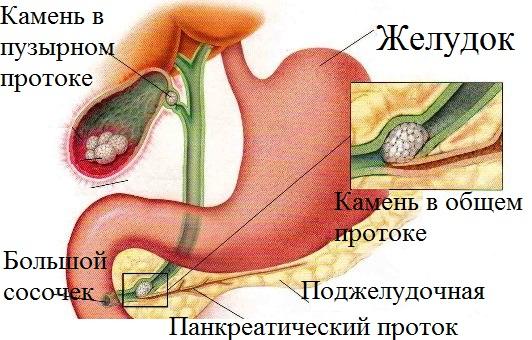
Содержимое протока с ферментами поджелудочной железы выходит в ее ткань, где активируется. Железа начинает самоперевариваться, развивается острый панкреотит, который приводит к омертвению тканей органа.
Особенности диагностики
Диагностика болезней желчного пузыря и поджелудочной железы осуществляется с помощью нескольких методик. Самый распространенный метод – УЗД органов брюшной полости. С помощью методики оцениваются размеры и структура органов. Кроме того, данный способ диагностики обнаруживает анатомические отклонения, а также новообразования и камни. Процедура позволяет оценить также состояние печени и селезенки.
Более информативный способ диагностики болезни – КТ органов брюшной полости. Методика показывает послойное изображение печени, поджелудочной железы, желчного пузыря. Она показывает особенности анатомического строения и расположения органов, а также патологии. Данный способ диагностики выявляет новообразования любого типа, а также камни. Показывает она и изменения в составе желчи.
КТ проводят перед любым оперативным вмешательством, а также для контроля лечения.
КТ не проводится беременным, кормящим матерям, больным ожирением, сахарным диабетом, а также пациентам с непереносимостью контрастного вещества, используемого для процедуры. Данное вещество вводится внутривенно.
Частью подготовки является соблюдение диеты и употребление препаратов, препятствующих газообразованию.
Огромное значение имеют лабораторные способы диагностики:
- посев желчи;
- анализ крови (общий и биохимический).
Посев желчи проводится с целью обнаружения возбудителя болезни желчного пузыря или поджелудочной железы. Образец получают с помощью зондирования. После этого полученную пробу наносят на специальную среду, которая позволяет вырасти микроорганизмам. Данная методика позволяет установить чувствительность бактерии на антибиотик.
Общий анализ крови показывает изменения в организме. О воспалении свидетельствует высокий уровень лейкоцитов.
Более подробный результат дает биохимический анализ. Если у больного нарушена проходимость желчных путей, наблюдается повышение уровня билирубина, холестерина, ГГТ, щелочной фосфатазы, АЛТ и ACT.
Важно. О патологиях в поджелудочной железе свидетельствует чрезмерная активность альфа-амилазы, трипсина, липазы. У таких больных повышается уровень глюкозы в крови.
Особенности лечения
Медикаментозной терапии недостаточно для нормальной работы жёлчного пузыря и поджелудочной. Даже операция не гарантирует выздоровления. Терапия заболеваний данных органов состоит в диетическом питании. Больным рекомендуется диета №5, ее основные принципы заключаются в следующем:
- исключение жирной пищи;
- запрет на жарение, копченые и маринованные продукты;
- добавление в рацион овощей и фруктов, кисломолочных продуктов;
- рекомендуемый способ приготовления пищи – на пару, а также тушение;
- питание небольшими порциями, но часто;
- ужин за 2 часа до сна;
- исключение перекусов и еды всухомятку.
Для панкреатита и других нарушений работы поджелудочной железы, а также желчного пузыря лечение тоже одно, и предполагает прием лекарственных препаратов по 1 таблетке 3 р. в день.
Заключение
Болезни желчного пузыря и поджелудочной железы несут огромную угрозу для организма. При обнаружении первых признаков болезни необходимо определить точную локализацию воспаления, чтобы начать лечение и не допустить осложнений.
Источник

Панкреатит и холецистит часто диагностируются одновременно, поэтому и лечить их необходимо комплексно. При панкреатите страдает поджелудочная железа, а холецистит – это воспалительный процесс в желчном пузыре. Поджелудочная железа является важнейшим органом, участвующим в процессе пищеварения. Она вырабатывает специальный поджелудочный сок, который попадая в тонкий кишечник, расщепляет пищу и способствует ее перевариванию.
Желчный пузырь, также принимает активное участие в этом процессе, а его воспаление приводит к закупорке протоков и скапливанию желчи внутри. От холецистита страдают люди среднего и пожилого возраста, а причиной могут послужить травмы или осложнения после перенесенных заболеваний.
Панкреатит чаще всего развивается именно на фоне холецистита или желчнокаменной болезни. Кроме того, спровоцировать возникновение панкреатита способен гастрит, гепатит, колит или злоупотребление спиртными напитками. При обнаружении обеих болезней одновремнно, ставят диагноз холецистопанкреатит.
Клиническая картина холецистита и панкреатита
Признаки этих заболеваний очень похожи, поэтому без полного обследования и результатов анализов, поставить конкретный диагноз невозможно. Главный симптом, как панкреатита, так и холецистита – это сильнейшие болевые ощущения в правом или левом боку, отдающие под лопатку и в поясницу.
Поджелудочная железа физиологически тесно связана с желчным пузырем, и поражение одного органа, автоматически затрагивает и другой. Оба заболевания (особенно при длительном течении), могут закончиться тромбозом внутренних вен, обструкцией желчных протоков, патологиями эндокринной системы. Самое страшное – это возможное развитие онкологических образований (рака поджелудочной железы).
Несвоевременное лечение холецистопанкреатита, может закончиться образованием ложных кист, выпячиванием плевральной части органа, асцитом. Аутоиммунная реакция при данном заболевании способна вызвать развитие артрита.
Причины развития холецистопанкреатита

Чаще всего, спровоцировать развитие патологии может неправильное питание, злоупотребление алкоголем и курение, а также бесконтрольное, длительное применение различных лекарственных препаратов.
Причины возникновения холецистопанкреатита:
- желчнокаменная болезнь;
- глистная инвазия;
- инфекционные заболевания;
- онкологические новообразования;
- гепатиты;
- язвенное поражение желудка или тонкого кишечника;
- сахарный диабет;
- грибковые инфекции;
- воспаление желчного пузыря;
- нарушение обмена веществ.
Нередко, данное заболевание возникает на фоне постоянного стресса или хронической бактериальной инфекции (гайморит или кариес). Бывают случаи, когда холецистопанкреатит диагностировали у детей, из-за неправильной формы желчных протоков или врожденной патологии органов пищеварения. У женщин во время беременности, может возникнуть незначительное опущение органов брюшной полости, что приводит к застою желчи и развитию заболевания.
Симптомы
Главным признаком недуга считаются сильные болевые ощущения в правом или левом боку, под ребрами или в области желудка. Важно помнить, что протекать болезнь может как в хронической, так и в острой форме, что отражается на симптоматике.
Основные симптомы острого холецистопанкреатита:
- диарея;
- горечь во рту;
- тошнота и рвота с желчью;
- лихорадка;
- тахикардия и учащение пульса;
- отрыжка;
- пожелтение кожных покровов и слизистых оболочек;
- тяжесть в желудке после еды.
Хроническая форма болезни (при ремиссии) протекает бессимптомно, а при обострении, проявляются все клинические признаки острой формы. Вне обострения, больной может испытывать легкие неприятные ощущения после приема пищи, а при пальпации, чувствует боль в области печени и желчного пузыря.
Врач без труда определит также значительное увеличение печени и болезненность при нажатии. Хронический холецистопанкреатит требует длительного и серьезного комплексного лечения, включающего не только медикаментозную терапию, но и хирургическое вмешательство.
Самой тяжелой формой заболевания, является обструктивная, при которой происходит полная закупорка желчных протоков.
Диагностика

Несвоевременное обнаружение болезни чревато развитием серьезных осложнений, вплоть до паралича конечностей, в результате поражения нервной системы. Лечение назначается врачом после полного обследования и установления диагноза. При первых же симптомах заболевания, необходимо обратиться к специалисту. Он назначит обязательные лабораторные исследования: общий и биохимический анализ крови, анализ мочи, кала.
Иногда, для уточнения диагноза, может потребоваться МРТ, УЗИ органов брюшной полости, КТ, ЭКГ и рентгенография желчного пузыря, с применением контрастного вещества (холицестография).
Осложненное течение болезни диагностируется с помощью колоноскопии, ФГДС и холангиографии (исследования желчных протоков). Дополнительно проводят забор крови для определения гормонального фона и биопсию. Только после окончательного подтверждения диагноза, врач назначает комплексную терапию.
Методы лечения
Чтобы терапия была наиболее эффективной, в лечении должны использоваться не только медикаменты, но и соблюдение диеты, народные средства, физиопроцедуры.
Смотрите видео о безопасном лечении холецистопанкреатита:
Медикаментозное
В первую очередь, врач должен назначить необходимые лекарственные средства, чтобы облегчить симптомы заболевания.
В терапии используют следующие группы препаратов:
- обезболивающие;
- ферментативные;
- антибиотики;
- сорбенты для устранения повышенного газообразования;
- желчегонные средства;
- лекарства для ускорения метаболизма.
Для облегчения боли, обычно используют болеутоляющие и спазмолитики (Баралгин, Но-шпа, Спазмалгон), а антибиотики назначают только при осложненном хроническом течении заболевания, с высокой температурой.
Улучшить пищеварение помогут препараты, содержащие ферменты (Фестал, Креон, Панкреатин) и средства, уменьшающие выработку соляной кислоты в желудке. В качестве адсорбентов, можно использовать Энтеросгель, активированный уголь, которые быстро избавляют от метеоризма, выводят из организма токсины и бактерии.
С той же целью, применяют пробиотики, такие как Линекс или Бифиформ. Одновременно с приемом лекарств, врач обязательно назначит физиотерапевтическое лечение (УФК, электрофорез), для ускорения восстановления клеток желчного пузыря и поджелудочной железы, улучшения кровообращения. Но такой метод лечения возможен только после снятия обострения, в период ремиссии.
Хирургическое

Когда болезнь слишком запущена, медикаментозная терапия не поможет. Спасти больному жизнь и здоровье поможет только оперативное вмешательство. Как правило, пациентов с острым приступом холецистопанкреатита госпитализируют в хирургический стационар.
А при развитии перитонита, других тяжелых поражениях, применяют оперативное лечение. Это может быть как полостная операция, так и удаление пораженных участков методом лапароскопии. Такую терапию применяют тогда, когда высок риск летального исхода.
Народная медицина
Наряду с основным, медикаментозным лечением, врачи рекомендуют использовать и некоторые народные средства. Но перед их применением, необходимо проконсультироваться со специалистом, чтобы не навредить организму. Важно понимать, что только травами и настойками болезнь вылечить невозможно. Здесь поможет только комплексный подход, в сочетании с диетой, медикаментами, физиолечением.
Существует немало рецептов приготовления различных отваров на основе лекарственных трав. Можно взять корни одуванчика лекарственного и лапчатки прямостоячей (по 4 части), мяту перечную, пижму и льнянку (по 2 части) и листья чистотела (1 часть). Все это смешать, залить кипятком, из расчета 1 ст. л./стакан воды, настоять в течение получаса и процедить. Получившийся напиток выпивают по четверти стакана, минут за 20 до еды, трижды в день. Курс приема составит 3 недели, после чего необходимо сделать перерыв на полгода.
Отличных результатов в лечении можно добиться с помощью отвара из кукурузных рыльцев. Принимают его по такой же схеме, а длительность терапии определит лечащий врач. Еще один полезный настой готовят из полыни и тысячелистника (по 1 ч. л. на стакан кипятка). Принимают по полстакана, не реже 3 раз в день, в перерывах между приемами пищи.
Смотрите видео о безопасном лечении холецистопанкреатита:
Неплохие отзывы пациентов и врачей получил настой на основе полыни, перечной мяты и зверобоя. Достаточно взять по 1 ч. л. этих трав и залить двумя стаканами горячей воды. Смесь настаивают полчаса, процеживают и принимают по половинке стакана 2 раза в сутки.
Не стоит забывать, что такие настои и отвары имеют немало противопоказаний и побочных эффектов. Самостоятельно, без совета врача, их использовать нельзя, иначе вместо ожидаемого облегчения, можно спровоцировать развитие осложнений и аллергических реакций.
Диета

В первые несколько дней после острого приступа, рекомендуется поголодать. Можно пить только чистую воду и обеспечить покой и постельный режим. После снятие обострения, необходимо постепенно выходить из голодовки, а в дальнейшем придерживаться строгой диеты. При холецистопанкреатите используется диетический стол №5, а при сопутствующих патологиях ЖКТ – стол № 5а.
Такая диета подразумевает не менее 6 приемов пищи в день, но небольшими порциями. Нельзя есть слишком горячую или холодную пищу, а продукты не должны содержать клетчатку. В идеале, еда должна быть тщательно перетертой, мягкой, отварной, приготовленной на пару или запеченной, но не жареной.
Придется полностью отказаться от крепкого чая и кофе, спиртных напитков, исключить из рациона все жирное, соленое, копченое, острое, сладкое. Основной упор делать на белковую пищу, а жиры и углеводы стоит ограничить. От соли также лучше отказаться, в крайнем случае, снизить ее употребление до минимума.
Такой строгой диеты придется придерживаться не менее года, а потом (по достижении стабильной ремиссии), в рацион можно постепенно добавлять остальные продукты.
Тест на риск развития желчнокаменной болезни
Профилактика
Чтобы не допустить развития заболевания, необходимо скорректировать питание, т. е. сократить употребление вредных продуктов, избегать переедания. На пользу пойдут и умеренные физические нагрузки, отказ от курения и алкоголя, избегание дополнительных стрессовых ситуаций.
При наличии любых заболеваний ЖКТ, необходимо проводить своевременное лечение и регулярное полное обследование. Сильные болевые ощущения, должны стать поводом для обращения к врачу. Запущенное заболевание сложнее поддается лечению, и часто заканчивается оперативным вмешательством.
Заключение
- Холецистопанкреатит часто развивается на фоне травм, инфекционных заболеваний, язвы желудка.
- Нельзя пытаться самостоятельно лечить болезнь, опираясь на советы друзей и знакомых.
- Комплекс лечебных мероприятий назначается врачом, а в дополнение к ним можно использовать народные средства.
- Важным элементом в лечении заболевания считается соблюдение строгой диеты.
- Избежать развития холецистопанкреатита можно лишь пересмотрев свой образ жизни и питание.
- Лечение патологии должно быть комплексным и длительным.
Комментарии для сайта Cackle
Источник
