Воспаление парауретральных желез у мужчин
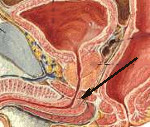
Скинеит – это острое или хроническое рецидивирующее инфекционное воспаление парауретральных (скиниевых) желез. Проявляется дизурией, диспареунией, хронической тазовой болью. Диагностируется при помощи вагинального исследования, уретроскопии, посева мазка из мочеиспускательного канала, ПЦР-диагностики, ИФА, РИФ. Консервативная терапия скинеита включает назначение антибактериальных средств, НПВС, иммуномодулирующих и иммуностимулирующих препаратов. Оперативное лечение основано на проведении лазерной, диатермической, радиоволновой коагуляции пораженных желез.
Общие сведения
Точные данные о распространенности скинеита (парауретрита) отсутствуют. Обычно воспаление парауретральных желез диагностируется с запозданием, пациентку долго лечат от цистита, что в ряде случаев имеет хороший эффект, поскольку подходы к терапии этих заболеваний практически одинаковы. По мнению ряда специалистов в сфере урогинекологии, скинеит может быть достаточно распространенным заболеванием, все клинические случаи поражения нижних мочевыделительных путей, манифестирующие болью и дизурией при чистых уретральных смывах, являются именно парауретритом. Чаще заболевают 20-45-летние женщины с высокой сексуальной активностью.
Скинеит
Причины скинеита
Парауретрит развивается вследствие инфицирования малых вестибулярных желез условно-патогенной и специфической патогенной микрофлорой. Наиболее часто воспаление провоцируют стафилококки, кишечная и синегнойная палочки, клебсиеллы, стрептококки, в обычных условиях обитающие во влагалище и перианальной зоне. У некоторых пациенток заболевание становится осложнением острых и хронических урогенитальных инфекций – гонореи, хламидиоза, трихомониаза, уреаплазмоза, микоплазмоза, сифилиса. Основными факторами, способствующими возникновению скинеита, являются:
- Травмы уретры. Вероятность инфицирования повышается при повреждении уретрального канала в проекции скиниевых желез. Травмирование слизистой возможно при проведении инвазивных урологических манипуляций (бужировании уретры, катетеризации мочевого пузыря, уретроскопии, цистоскопии), бурном половом акте.
- Неупорядоченная половая жизнь. Незащищенные сексуальные контакты с малознакомыми партнерами являются основной причиной распространения специфических урогенитальных инфекций, осложняющихся парауретритом. В подобных ситуациях также возрастает риск травматического повреждения уретрального канала.
- Снижение иммунитета. Угнетение иммунной системы – ведущий фактор в развитии скинеита, вызванного активизацией условно-патогенных микроорганизмов. Нарушение иммунитета может наблюдаться при сахарном диабете, переохлаждении, рецидивах хронических соматических заболеваний, ВИЧ-инфекции, иммуносупрессивной терапии.
Определенную роль в возникновении воспаления играют анатомические особенности скиниевых желез, выводные протоки которых открываются либо в преддверии влагалища (экстрауретральное расположение), либо в нижних отделах уретры (интрауретральная локализация). Разветвленная сеть извитых парауретральных ходов становится хорошим морфологическим субстратом для персистирования инфекции.
Патогенез
Механизм развития скинеита основан на возникновении местной воспалительной реакции в ответ на обсеменение слизистой парауретральных желез бактериями, простейшими или другими инфекционными агентами. Основной путь заражения – контактный. Микроорганизм попадает в устье скиниевой железы с биологическими секретами полового партнера или передается через загрязненный медицинский инструмент.
Инфекция также может распространяться по слизистым при уретрите, цистите, вульвовагините, бактериальном вагинозе, кольпите, цервиците, эндометрите, аднексите. При травмировании ситуация усугубляется появлением участков неспецифического воспаления и поврежденного эпителия, который легче обсеменяется патогенной флорой.
Под действием экзотоксинов и других факторов адгезии, инвазии, агрессии, производимых микроорганизмами, колонизировавшими эпителий желез Скина, наступает первичная альтерация клеток. Выделение из поврежденных эпителиоцитов многочисленных протеаз и медиаторов воспаления способствует нарушению местной циркуляции.
Расширение сосудов, замедление кровотока, выход в просвет железы и окружающие ткани плазмы крови, лейкоцитов, макрофагов приводит к возникновению отека и болевого синдрома. В последующем скинеит может разрешиться самостоятельно или принять затяжное рецидивирующее течение с персистированием микроорганизмов в протоке или просвете железы. В зависимости от характера экссудата возможно серозное или гнойное воспаление.
Симптомы скинеита
Обычно клиника парауретрита возникает на фоне воспалительных заболеваний близлежащих органов (уретры, мочевого пузыря) либо после их травмирования. При мочеиспускании отмечаются неприятные ощущения, жжение, болезненность. Позывы к мочеиспусканию становятся частыми (более 10 в сутки), за один раз выделяются маленькие порции мочи. Симптоматика усугубляется нарушениями в интимной сфере: болями, дискомфортом при сексуальных контактах, обострениями после полового акта. При рецидивирующем течении возможны тазовые боли. Общие симптомы в виде повышения температуры, слабости, ухудшения общего состояния при скинеите наблюдаются крайне редко.
Осложнения
Закупорка выводных протоков воспаленной железы со скоплением в ее просвете секрета и экссудата способна привести к формированию парауретральной кисты. В дальнейшем объемное образование может инфицироваться и нагноиться, вследствие чего развивается абсцесс. При распространении микроорганизмов, персистирующих в очаге воспаления, на смежные органы, скинеит осложняется хроническими рецидивирующими циститами и уретритами. При вовлечении в воспалительный процесс вышележащих отделов мочевыводящего тракта возможно возникновение уретерита и пиелонефрита. Наиболее редкое осложнение – образование дивертикула уретры.
Диагностика
Постановка диагноза зачастую затруднена из-за неспецифичности клинической картины скинеита и отсутствия специальных методов, позволяющих визуализировать воспаленные железы Скина. В большинстве случаев диагностический поиск проводится путем исключения урогинекологической патологии со сходной клинической картиной. План обследования может включать такие методы, как:
- Гинекологический осмотр. При осмотре на кресле пораженные скиниевы железы определяются в виде болезненного уплотнения на передней стенке нижней трети влагалища. О наличии гнойного процесса свидетельствует выделение небольшого количества гноя из мочеиспускательного отверстия при надавливании на парауретральные железы со стороны влагалища. Иногда при осмотре видны воспаленные устья желез.
- Уретроскопия. Поскольку скинеит часто развивается на фоне острого или хронического воспаления уретры, информативность и чувствительность уретроскопии являются низкими. При отсутствии эндоскопических признаков уретрита симптомом возможного воспалительного процесса в железах Скина является точечная гиперемия эпителия на задней стенке мочеиспускательного канала, расширение устьев протоков.
Результаты общего анализа мочи неспецифичны – обычно выявляется лейкоцитурия, бактериурия. Для исключения других урогинекологических болезней проводятся УЗИ органов малого таза, цистоскопия. Важную роль играет посев мазка из уретры на микрофлору, который позволяет идентифицировать возбудителя, вызвавшего скинеит, и определить его чувствительность к антибиотикам.
При подозрении на развитие воспаления парауретральных желез на фоне специфических инфекций рекомендована ПЦР-диагностика, РИФ, ИФА. Парауретрит дифференцируют с острыми и хроническими уретритами, циститами, в том числе с посткоитальным воспалением мочевого пузыря, дивертикулезом уретры, кистами и абсцессами скиниевых желез. Кроме врача-уролога пациентку по показаниям консультирует гинеколог, венеролог, инфекционист.
Лечение скинеита
Основными задачами терапии при ведении женщин с подозрением на парауретрит является купирование воспалительного процесса, предупреждение осложнений и хронизации заболевания. В сомнительных случаях, когда затруднена дифференциальная диагностика скинеита с другими уроинфекциями, схема лечения аналогична назначениям при цистите. При диагностированном воспалении парауретральных желез рекомендованы:
- Антибактериальные средства. Выбор препарата зависит от возбудителя, вызвавшего воспалительный процесс. При выявлении венерического заболевания назначают медикаменты, предусмотренные соответствующим стандартом медицинской помощи. Для элиминации условно-патогенной флоры обычно используют антибиотики широкого спектра действия с уроантисептическим эффектом (фосфомицины, нитрофураны, фторхинолоны II-III поколения, пероральные цефалоспорины III поколения).
- Симптоматическая терапия. При выраженном местном воспалении и болевом синдроме применяют нестероидные противовоспалительные препараты, которые угнетают синтез простагландинов, тромбоксана, повышают болевой порог рецепторов, оказывают центральное анальгезирующее действие. Для укрепления иммунитета назначают общие иммуномодуляторы и иммуностимуляторы, активирующие Т-лимфоцитов и магрофагов, усиливающие интерфероногенез, синтез интерлейкинов и Ig А.
На весь период лечения пациенткам, страдающим скинеитом, рекомендован половой покой. При неэффективности лекарственной терапии, частом рецидивировании с осложнением парауретрита другими хроническими урологическими инфекциями показано диатермическое, лазерное или радиоволновое прижигание скиниевых желез и их протоков.
Прогноз и профилактика
Исход заболевания зависит от своевременности лечения и правильности подбора медикаментозных средств. Прогноз обычно благоприятный, зачастую воспаление удается быстро купировать с помощью антибактериальной терапии. Эффективность хирургических вмешательств при хроническом рецидивирующем скинеите достигает 95%.
Для профилактики парауретрита женщине необходимо избегать переохлаждений и ношения тесной сдавливающей одежды, отказаться от беспорядочных половых связей и незащищенного секса. Поскольку длительный застой мочи способствует микробному обсеменению тканей мочевыделительных органов, важно следить за своевременностью опорожнения мочевого пузыря. Существенную роль в предупреждения скинеита играет регулярное наблюдение у гинеколога для своевременного выявления и лечения генитальных инфекций.
Источник
Куперит – это воспаление экзокринных желез, расположенных в мочеиспускательном канале у мужчин. Патология чаще сопровождает инфекционно-воспалительные заболевания: простатит, уретрит, простатовезикулит. Симптомы зависят от выраженности процесса: на продвинутых стадиях появляется боль в промежности, дизурия. Диагностика направлена на выявление основной патологии мочеполовой системы, включают пальпацию простаты, куперовых желез, ТРУЗИ, уретроцистоскопию, уретрографию. Из лабораторных тестов проводят исследование отделяемого уретры, мочи, сока простаты. Лечение подразумевает антибактериальную терапию, НПВС, иммуномодуляторы, физиотерапевтическое воздействие.
Общие сведения
Куперит – воспалительный процесс в бульбоуретральных (куперовых) железах, названных в честь описавшего их в 1684 году английского хирурга-анатома Уильяма Купера. Это – одни из самых маленьких экзокринных желез мужской репродуктивной системы. Они идентичны бартолиновым гландулам у женщин. С патологией сталкиваются преимущественно сексуально активные мужчины репродуктивного возраста, практикующие случайные половые связи без презерватива. С возрастом происходит естественная атрофия куперовых гландул. В осенне-зимний период заболевание встречается чаще, что связано с переохлаждением. Замечено, что куперит в большинстве наблюдений бывает односторонним и развивается с левой стороны.
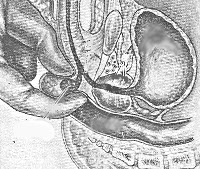
Куперит
Причины куперита
Бульбоуретральные железы расположены непосредственно под простатой, в луковичной части уретры у основания полового члена, заключены в поперечные волокна мышц наружного сфинктера мочеиспускательного канала. Основная роль – выработка смазки, которая защищает пенис во время полового акта от травматизации, облегчает движение сперматозоидам, оберегает слизистую уретры от агрессивного воздействия урины. К состояниям, которые могут вызвать куперит, относят:
- Венерические заболевания. Основные инфекции, передающиеся половым путем, которые осложняются воспалением бульбоуретральных гландул – гонорея и трихомониаз. Использование современных антибиотиков привело к снижению заболеваемости. Куперит встречается у каждого десятого пациента с ИППП. Патологию могут вызвать оставленные без лечения хламидиоз, микоплазмоз, урогенитальный кандидоз.
- Воспалительные заболевания. Длительно существующие циститы, простатиты, уретриты при способствующих факторах, связанных с ослаблением работы иммунной системы, могут провоцировать развитие куперита. Описана туберкулезная этиология процесса. Фимоз у взрослого мужчины часто осложняется хроническим уретритом с куперитом, особенно, если диагностирован сопутствующий сахарный диабет.
- Сексуальные эксцессы. Чрезмерно пролонгированный половой акт, отсутствие регулярной половой жизни (семяизвержения) нарушают работу бульбоуретральных желез. В первом случае процесс проявляется из-за чрезмерной нагрузки на гландулы, во втором – на фоне застоя и размножения бактерий. Конгестии также способствуют запоры, варикозная болезнь вен малого таза, малоподвижный образ жизни с ожирением.
- Травматизацию. Некоторые медицинские манипуляции (катетеризация, бужирование), диагностические мероприятия могут приводить к повреждению слизистой уретры или выводных протоков желез. Присоединение вторичной микрофлоры инициирует куперит. Описаны случаи самостоятельного введения в мочеиспускательный канал инородных тел во время мастурбации, что заканчивалось генерализованным воспалением.
Патогенез
В патогенезе основная роль принадлежит инфицированию микробной флорой (специфической или неспецифической) на фоне сниженной иммунной защиты. Микроорганизмы попадают в железы Купера уриногенным или гематогенным путем, преимущественно из воспалительных очагов, расположенных в малом тазу. Иногда источником патогенной микрофлоры становится тонзиллит, кариес, фарингит. Запускается каскад реакций воспаления, который сопровождается нарушением трофики, расплавлением нормальной функционирующей ткани с гибелью секретирующих клеток, процессами фагоцитоза с выработкой гноя. Чем больше выражен отек и воспалительная реакция, тем сильнее болевой синдром, так как в данной области находится большое количество нервных окончаний.
К секреторной дисфункции с развитием воспаления приводит необходимость выработки повышенного количества секрета при длительном половом возбуждении без семяизвержения. Прилив крови к половым органам сопровождается острым венозным застоем в малом тазу. Если ситуация повторяется неоднократно, к изначально абактериальному (асептическому) воспалению, связанному с перегрузкой гландул, присоединяется патогенная микрофлора, что провоцирует куперит. Артериолы, окружающие выводные протоки, спазмируются, это препятствует дренажной функции и вызывает закупорку ацинусов.
Классификация
Куперит может быть односторонним или двусторонним, острым или хроническим. Чаще воспалительный процесс бульбоуретральной железы вторичен, т. е. появляется из-за диссеминации патогенов из других органов. В клинической урологии выделяют четыре формы куперита:
- Катаральная. Воспалительная реакция поверхностна, клинических проявлений нет. Небольшая гиперемия с увеличением желез Купера визуализируется при выполнении уретроцистоскопического обследования по поводу другой патологии: цистита, опухоли, дивертикулов и.т. д. В секрете количество лейкоцитов в норме или увеличено незначительно.
- Фолликулярная. Характеризуется появлением воспалительных изменений. У мужчины с фолликулярной формой куперита симптоматика стертая, общее состояние не страдает. Во время цистоскопии при надавливании на гландулу появляется болезненностью, видны изменения в виде буллезного отека, гиперемии, псевдоабсцессов. В секрете увеличено количество лейкоцитов.
- Паренхиматозная. В процесс вовлекается вся паренхима. Отек, покраснение, расширение артериол, микрокровоизлияния выражены значительно. Гландула увеличена в размерах, при надавливании появляется гнойное отделяемое. Присутствуют многочисленные жалобы, повышается температура. Сок железы содержит много лейкоцитов (80-100 в п/зр.), бактерий.
- Паракуперит. Наиболее неблагоприятный вариант болезни. Происходит распространение воспаления не только на саму гландулу, но и на окружающую клетчатку. Клинические проявления яркие. Страдает общее самочувствие. В секрете обнаруживают гной. Уретроцистоскопию не проводят из-за высокого риска диссеминации процесса.
Симптомы куперита
Клинические признаки коррелируют со стадией и зависят от течения воспаления. На начальных стадиях симптомы отсутствуют или стерты. Хронический процесс чаще протекает латентно. При паренхиматозной форме и паракуперите пациент предъявляет жалобы на боль в области промежности, усиливающуюся в сидячем положении, учащенное мочеиспускание с резями, дискомфортные ощущения при сексе или в момент дефекации. Типично повышение температуры, слабость, подавленное настроение.
Если по каким-либо причинам адекватная терапия не проводится, происходит генерализация воспалительного процесса с распространением на близлежащую клетчатку. В промежности можно увидеть небольшое выбухание, иногда с покраснением кожи и флюктуацией. Это связано с воспалительным отеком и вероятным формированием гнойника. Болевые ощущения сильные, боль иррадиирует в прямую кишку, пенис, низ живота. Температура 38-39°С, с ознобом. Мочеиспускание частое, с резями, малыми порциями. Секреция усиливается после сна и физической нагрузки, появляются гнойные выделения из мочеиспускательного канала.
Осложнения
При своевременном лечении осложнений нет, в запущенных случаях и при туберкулезном генезе патологии развивается абсцесс луковично-уретральной железы, который может самопроизвольно прорываться в перианальную область или уретру с формированием свищевого хода. Недолеченный острый процесс принимает хроническую форму или рецидивирующее течение, в гландуле формируются воспалительные инфильтраты, ретенционные кисты, содержащие патогенную флору. Длительный куперит в некоторых наблюдениях осложняется развитием стриктуры мочеиспускательного канала.
Нелеченный первичный куперит, вызванный травмой, в сочетании с фоновыми состояниями, связанными с иммуносупрессией, приводит к простатиту, циститу, везикулиту. Нередко после перенесенного двустороннего воспаления у мужчин возникает эректильная дисфункция, выраженная в той или иной степени, уменьшается количество производимой смазки в момент полового возбуждения. Генерализация процесса приводит к снижению фертильности, в тяжелых случаях развивается бесплодие.
Диагностика
Учитывая то, что куперит чаще протекает без специфичной объективной или субъективной симптоматики, подтвердить патологию сложно. Визуализации выбухания (инфильтрации) в промежности немного левее или правее срединной линии заставляет консультирующего уролога предположить куперит. Изначально с пациентом проводится беседа и оценка жалоб. Дальнейший алгоритм обследования следующий:
- Трансректальная пальпация. У пациентов без ожирения возможна пальпация куперовых гландул через прямую кишку. Исследование выполняют в положении больного лежа на спине. Воспаленная гландула больше горошины, плотная, болезненная, малоподвижная. После ее массажа полученный секрет отправляют для проведения микроскопического исследования.
- Инструментальная визуализация. При трансректальном ультразвуковом исследовании паренхиматозный куперит и паракуперит визуализируются достаточно хорошо, диагност осматривает простату, семенные пузырьки, прочие структуры. Уретроскопию, уретрографию выполняют в сомнительных ситуациях, если нет эффекта от терапии, при подозрении на опухолевую природу заболевания.
- Лабораторная диагностика. Для исключения венерических инфекций назначают ПЦР-анализы на ИППП, микроскопию отделяемого уретры, секрета куперовых желез, простаты. В 3-х стаканной пробе мочи, собранной после массажа, повышенное количество лейкоцитов во второй порции свидетельствует в пользу куперита. В общем анализе крови изменения регистрируют только на продвинутых стадиях. Культуральный посев помогает определить возбудителя инфекции, чувствительность к препаратам.
Дифференциальная диагностика проводится с циститом, простатитом, везикулитом. Похожие клинические проявления у колликулита и уретрита. Практикующие урологи не всегда считают необходимым вычленять куперит, но никем не оспаривается выявление и лечение основного этиологического фактора, поддерживающего воспаление в репродуктивных органах мужчины.
Лечение куперита
Лечение первой линии подразумевает проведение этиотропной антибактериальной, противовоспалительной терапии. Госпитализации в стационар при неосложненном течении не требуется. Длительность терапии вариативна, составляет 10-14 дней, при сочетании с хроническим простатитом лечение может продолжаться до 28 дней. После терапевтического курса, если появились жалобы на снижение потенции, вялость эрекции, снижение оргастических ощущений, нужна консультация андролога. Для купирования воспалительного процесса проводится:
- Медикаментозная терапия. Антибиотики с учетом чувствительности, НПВС, иммуномодуляторы, поливитамины в комплексном применении приводят к улучшению состояния пациента уже в течение 2-3 суток. Одновременно мужчине рекомендуют отказаться от острых, кислых, соленых блюд, исключить прием алкоголя. Выраженное острое воспаление диктует необходимость воздержаться от сексуальных контактов, при катаральной/фолликулярной форме куперита регулярное семяизвержение будет способствовать элиминации возбудителей, очищению ацинусов.
- Физиотерапия и местное лечение. Лазеромагнитотерапия, электрофорез с противовоспалительными и рассасывающими препаратами, тепловое воздействие, вибромассаж – физиотерапевтические мероприятия, способствующие снятию воспаления, отека, нормализации секреторной функции железы. Пациенту рекомендуют теплые сидячие ванны, согревающие компрессы на область промежности (при абсцессе неприменимо), массаж простаты, луковичных гландул. В уретру вливают растворы с противовоспалительным действием.
- Оперативное вмешательство. У большинства пациентов необходимости в хирургической помощи не возникает, удаление бульбоуретральной гландулы выполняют при туберкулезном инфицировании в отсутствие положительной динамики от лечения, при ее нагноении. Если куперит осложнился абсцессом, гнойник вскрывают, что позволяет предотвратить образование свища. В последующем назначают антибактериальную терапию.
Прогноз и профилактика
Исход при своевременной медицинской помощи благоприятный, при туберкулезном поражении лечение длительное, а прогноз индивидуален. Профилактика подразумевает использование презерватива при случайном сексе, регулярность половых контактов, избегание слишком затянутых сексуальных актов. Приверженность к моногамным отношениям, правильная гигиена, занятия спортом позволяют уменьшить риск развития патологии. Все неблагоприятные симптомы, даже если они выражены слабо, – веский повод записаться на прием к урологу.
Источник
