Воспаление пазух верхней челюсти
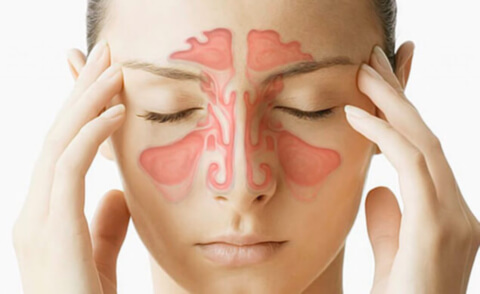
Гайморитами называют воспалительные процессы в верхнечелюстных пазухах носа. Гайморовы пазухи занимают всю полость кости верхней челюсти. Гайморит является одной из разновидностей синуситов – воспалений синусов, т.е. пустых полостей костей, образующих лицо человека. В основе заболевания лежит воспаление слизистой оболочки, покрывающей внутренние стенки пазух, иногда болезнь проникает в костную ткань.
Виды гайморита
В зависимости от причин заболевания, механизма и течения болезни гаймориты делятся на несколько видов или типов.
Острый гайморит
Острый гайморит – быстроразвивающаяся форма болезни, которая, как правило, является следствием острых респираторных заболеваний: ОРВИ, простуды, обычного насморка, а также воспалений корней передних зубов верхней челюсти. Механизм заболевания одинаков: возбудители болезни через тонкие каналы, которыми синусы соединены с носом, или через костную ткань челюсти проникают в гайморовы пазухи. Организм начинает вырабатывать лимфоциты – особые клетки иммунной системы, которые призваны обезвреживать опасные микроорганизмы. В пазухах скапливается слизь, которая через каналы стекает в нос. Если слизь закупоривает каналы, она скапливается в пазухах, начинает давить на стенки, вызывая еще большее воспаление.
Если слизь без преград покидает места воспаления, болезнь проходит без осложнений. При закупорке каналов начинаются проблемы:
- повышенная температура;
- затрудняется дыхание;
- при прикосновениях болит верхняя челюсть вокруг носа;
- человек плохо спит ночью;
- чувствуется недомогание, усталость;
- снижается работоспособность;
- отекает лицо.
Хронический гайморит
В некоторых случаях воспаление гайморовых пазух принимает хроническую форму: как правило, это происходит после одной или нескольких попыток лечения острого гайморита. Хроническое воспаление придаточных пазух может быть обусловлено наличием других заболеваний, не связанных с органами ЛОР или травмирующими факторами. Симптомы воспаления периодически стихают и обостряются:
- повышается температура тела, не превышающая 38 градусов;
- появляются и пропадают головные боли, возникающие при наклоне головы;
- из носа текут сопли желтого, желто-зеленого оттенков;
- ухудшается обоняние – больной не чувствует запаха пищи;
- постоянно отекает лицо;
- без причины идут слезы и появляется конъюктивит.
Гнойный гайморит
Гнойный гайморит – осложнение, вызванное неверным лечением или попыткой самостоятельного лечения острых форм болезни. Причиной заболевания чаще всего являются простуды, инфекционные и вирусные болезни, которые человек недолечил или перенес “на ногах”. Гнойный гайморит вызывают скопления болезнетворных бактерий в гайморовых пазухах. Главная опасность этого заболевания – возможность поражения костных тканей лица, это серьезно осложнит лечение и растянет его на неопределенный срок.
Двухсторонний гайморит
Наиболее тяжело протекает и поддается излечению двусторонний гайморит – одновременное воспаление слизистой оболочки в синусах, расположенных с двух сторон от носа. Причиной заболевания наиболее часто являются микроорганизмы, проникшие в синусы из ротовой полости или органов дыхания, пораженные возбудителями – бактериями, грибками и вирусами. Чаще двусторонний гайморит проявляется в острой форме, перетекая в хроническую при неэффективном лечении.
Болезнь легко диагностируется по следующим признакам:
- интоксикацией всего организма: резкое повышение температуры, рвота, боли в суставах и мышцах;
- вялостью, апатией, потерей трудоспособности;
- отечностью лица с двух сторон;
- болезненностью области гайморовых пазух при прощупывании пальцами;
- повышенным слезоотделением;
- выделением большого количества соплей.
Аллергический гайморит
Заболеванию аллергическим гайморитом подвержены люди, страдающие от негативной реакции иммунной системы организма на внешние раздражители: цветочную пыльцу, пыль, тополиный пух и даже воду. Аллерген, проникая в придаточные пазухи, вызывает усиленную выработку лейкоцитов, которые, скапливаясь в синусах, закупоривают каналы, и воспаляют слизистую оболочку.
Для аллергического гайморита характерны:
- головные боли;
- слабость и апатия;
- боли в районе глаз и скул;
- повышение температуры;
- непроходимость носа.
Катаральный гайморит
Катаральным гайморитом чаще всего болеют дети и подростки. Он возникает после попадания вреднх бактерий в гайморовые пазухи, когда опухают слизистые оболочки носовой полости. При этом сужается канал, через который выводится слизь. Катаральный гайморит – наиболее легкая форма воспаления, которая при своевременном лечении проходит быстро и без последствий. Люди, перенесшие катаральный гайморит, отмечают:
- отсустствие аппетита;
- отечность век, лица;
- изменение цвета соплей;
- повышеную температуру;
- появление головных болей и ощущение давления вокруг носа;
- ломота во всем теле, боль в мышцах.
Полипозный гайморит
Полипозный гайморит развивается при появлении в носовых пазухах полипов, перекрывающих каналы для удаления слизи из синусов. Полипы в пазухах – аномальные болезненные разрастания, появляющиеся на слизистой оболочке в результате быстрого деления клеток. Медики не выработали точной причины образования полипов, считая, что они появляются в результате воздействия одного или нескольких негативных факторов: наследственности, травм, перенесенных вирусных или бактериолигоческих заболеваний.
Больные жалуются на признаки, характерные для большинства форм гайморита: повышенную температуру, выделение соплей; ухудшение общего состояния, притупления вкуса и обоняния, заложенность носа.
Одонтогенный гайморит
Болезни зубов влияют на здоровье органов ЛОР, доказательство тому – одонтогенный гайморит, который появляется у людей, не следящих за своими зубами. Корни 4, 5 и 6 зубов в вехней челюсти находятся очень близко к стенкам гайморовых пазух или прорастают внутрь. Зубная болезнь, поражая зубную коронку и корень, заражает слизистую оболочку синусов, “выпуская” гной внутрь пазухи. Слизь, скапливаясь в пазухе, закупоривает канал – развивается гайморит.
Причины возниковения
Гайморовы пазухи – природный барьер против инфекций, возбудителей болезни и других негативных факторов, которые находятся в воздухе, Поэтому основной причиной заболевания гайморитом является попадание на слизистую оболочку инфекций, аллергенов, грибков. Возбудители воспалительных процессов могут попасть в гайморовы пазухи через кровь.
Ухудшить работу слизистых оболочек может ослабление иммунной системы человека: причинами выделения недостаточного количества лейкоцитов являются постоянные заболевания простудой, ОРВИ, ринитами, аллегрические реакции, неправильное лечение болезней.
Человек может быть носителем стафилококка – разновидность вредной бактерии, которая какое-то время может не причинять вреда своему хозяину: с ней успешно справляется иммунитет. Как только иммунная защита слабнет – стафилококк начинает свою губительную работу.
Основными причинами, вызывающими гайморит, можно выделить:
- травмы гайморовых пазух, нарушающие слизистую оболочку;
- неграмотное или неполное излечение насморка или простудного заболевания;
- попадание в носоглотку болезнетворных бактерий, грибков и вирусов;
- ожоги слизистых оболочек синусов вредными химическими веществами;
- недостаточное увлажнение воздуха в закрытых помещениях;
- перенесенные инфекционные заболевания: ОРЗ, грипп;
- неправильное строение органов носоглотки;
- физическая травма перегородки носа;
- появление новообразований (аденоиды, полипы);
- аллергические реакции на различные раздражители;
- заболевания ВИЧ, СПИД, туберкулез;
- некоторые методы лечения (радиационное облучение);
- появление злокачественных и доброкачественных опухолей.
Медицинский факт: одной из основных причин возникновения гайморита является частое использование капель для лечения ринита. В результате чрезмерно частого применение лекарства в синусах образуется большое количество слизи в гайморовых пазухах, вызывающее закупорку каналов в носовую полость.

Симптомы
Появление нескольких тревожных симптомов по отдельности или одновременно должны насторожить больного: запустить развитие гайморита – значит потерять лучшее время для лечения и нажить множество осложнений вплоть до воспаления оболочки головного мозга.
Боль
Болевые ощущения чаще всего появляются в районе носа и вогруг него: утром болевые ощущения слабее, к ночи усиливаются. Боль приобретает нарастающий характер: интесивность – разная, от нескольких дней до пары часов. Через какое-то время боли перестают ощущаться в конкретных местах и появляется головная боль.
Температура
Повышение температуры – реакция организма на появление возбудителей болезни, которые вызвали такое явление, как общая интоксикация – отравление организма. При острой форме заболевания температура повышается до 38 градусов и выше. Хроническое течение гайморита может не вызывать высокой температуры или ее повышение до 37-37,8 градусов. На показатель температуры влияют состояние иммунной системы, особенности организма и возраст заболевшего, наличие других заболеваний.
Сопли
Явный признак гайморита – обильное выделение соплей. На разных стадиях заболевания сопли могут менять оттенок:
- на начальной стадии болезни выделяются белые сопли – при попадании инфекции слизистая оболочка активно вырабатывает защитную жидкость – слизь белого или полупрозрачного оттенка;
- развитие воспаления вызывает выделение соплей зеленого цвета, который подскажет врачу, что гайморит находится в острой стадии;
- добавление к зеленому цвету желтого оттенка свидетельствует о появлении гноя и необходимости срочного медицинского вмешательства.
Следы и сгустки крови в соплях – сигнал опасности, свидетельствующий о тяжелой форме гайморита, которая может привести к самым непредсказуемым последствиям, если вовремя не начать лечение. Кровь может появить при травме хайморовых пазух, болезненных изменениях оболочки и костных тканей.
Гайморит развивается на фоне других признаков:
- заложен нос;
- давление в переносице, увеличивающееся, когда человек наклоняет голову;
- утрата трудоспособности;
- апатия и быстрая утомляемость;
- озноб;
- боли в областях вокруг носа, глаз, скул; десен;
- головная боль разной интенсивности;
- отсутствие аппетита;
- утрачивается обоняние и вкус;
- появляется слезотечение;
- неприятный запах изо рта и носа.
Диагностика
Диагностировать гайморит с высокой вероятностью может врач-отоларинголог, при невозможности попасть на консультацию к профильному специалисту нужно записаться на прием к терапевту.
Методы диагностики
Диагностика заболевания производится при помощи:
- анамнеза: анализа данных, которые сообщил заболевший, записей из истории болезней, наружного осмотра пациента, прощупывания болезненных областей на лице;
- исследования при помощи инструментальных методов – компьютерной и магнитной томографии, рентенограммы, ультразвукового оборудования, биопсии пазух, фиброоптической эндоскопии, диафаноскопии;
- лабораторного исследования анализов: крови, выделений из носа.
Выявить аномалию в придаточных пазухах полволяет диафаноскоп – медицинский инструмент, “просвечивающий” верхнюю челюсть. Конечная часть трубки прибора содержит мощный источник света – очень яркую лампочку. В специальной затемненной комнате врач вводит инструмент в рот пациенту, направляет свет на верхнее небо и просматривает “просветившиеся” гайморовые пазухи.
Фиброоптическая эндоскопия – метод исследования, при котором осмотр носоглотки больного производят через эндоскоп, оптический прибор, позволяющий осмотреть органы с их увеличением. Современные эндоскопы обладают функциями забора тканей и содержимого носа для анализа.
Биопсия – проникновение в носовые пазухи при помощи специальной игы и прием слизи для анализа прямо из места воспаления.
Помощь профильных врачей
Если диагностика выявит признаки полипозного гайморита, то больному придется проконсультароваться с иммунологом, пульмонологом и аллергологом во избежание возможных осложнений: лечение проводится только хирургическим путем. Консультация аллерголога будет необходима в случае выявления аллергического гайморита.
Для успешного лечения одонтогенной формы заболевания потребуется помощь стоматолога: для устранения главного раздражающего фактора придется залечить или удалить корни пораженных зубов.

Лечение
Залог успешного лечения – своевременное обращение за квалифицированной медицинской помощью. Не надейтесь на то, что “само пройдет”, не терпите боль до последнего – запишитесь на прием к врачу. Болеутоляющие препараты, которые можно купить в аптеке, не избавят от болезни – просто ослабят боль.
Терапия
Лечение острого гайморита заключается в снятии отечности слизистой оболочки пазух и освобождении каналов для прохода слизи: врачом назначаются сосудосуживающие лекарства местного действия, например, нафазолин. Больной принимает препарат не более 5 дней. Для того, чтобы сбить высокую температуру, выписывают различные жаропонижающие средства, если у больного продолжаются ломота и боль в мышцах, другие признаки интоксикации – назначают антибиотики общего или местного действия.
Главной задачей при лечении хронических синуситов является устранение причин: недолеченных ЛОР-заболеваний, болезней зубов, неправильно сросшейся носовой перегородки, аденоидов. Если болезнь обостряюется – обострения снимают сосудосуживающимися лекарствами местного действия.
Для очистки носовых пазух используют промывание, которое медики называют “кукушкой”: лежащему на спине пациенту через носовые каналы вводят дезинфицирующий раствор. Свое название процедура получила из-за просьбы проводящего процедуру медика повторять слово “ку-ку” – это делается для того, чтобы раствор не попадал в дыхательные пути. Ощущение от процедуры – как от погружения в воду с медленным “вдыханием” воды.
Физиотерапия
Физиотерпевтические процедуры назначают пациентам, у которых наметился прогресс в лечении: каналы пазух чисты, температура спала. Одним из таких методов является прогревание: оно проводится при помощи синей лампы. Прогревания и ингаляции можно делать самостоятельно дома, подышав над кастрюлей с картошкой, накрывшись одеялом, или приложив к области возле носа горячее вареное яйцо.
Для больных, излечивающихся от гайморита, полезна спелеотерапия – лечение воздухом карстовых или соляных шахт, пещер: в таком воздухе нет микроорганизмов, он насыщен углекислым газом.
Хирургия
Для лечения запущенных форм гайморита, а также для удаления полип и других новообразований применяют хирургические методы лечения.
Пункцию или прокол пазухи делают специальной иглой для диагностики и извлечения гнойных масс.
Гайротомия – хирургическая операция по вскрытию придаточных пазух для очистки их от инородных тел, скоплений гноя, расширения канала или создания дополнительного пути отвода слизи. Гайротомию назначают:
- при тяжелых формах гнойных воспалений;
- при обнаружении полипов, разрастаний тканей слизистой оболочки синусов;
- для удаления частей корней зубов, пломб.
Делать или не делать?
При назначении лечения врач, конечно, учитывает пожелания пациента и при малейшей возможности избежать вмешательства назначит консервативное лечение. Однако стоит прислушаться к настойчивому совету специалиста сделать пункцию носовой пазухи. Страх перед проколом чаще всего основывается на рассказах-страшилках друга, знакомого или родственника: “мне делали пять раз”, “дырка не зарастала месяц, хотя доктор сказал, что через три дня зарастет”.
В большинстве случаев операция по проколу гайморовых пазух происходит без осложнений, а ранка заживает через неделю другую в зависимости от организма человека. Пункция позволит врачу поставить более точный диагноз, быстро и своевременно очистить синус, удалив гной, ускорить излечение.
Профилактика
Для того, чтобы избежать воспаления в придаточных пазухах, нужно выполнять несколько простых правил:
- полностью излечивать насморк, простудные, вирусные и микробные заболевания;
- тщательно следить за гигиеной зубов, своевременно обращаться к стоматологу при появлении кариеса, болезней десен;
- избегать нахождения в пыльных, задымленных помещениях;
- по возможности избегать источников аллергии, посетить аллерголога, принимать антигистаминные препараты, назначенные врачом;
- есть больше свежих овощей и фруктов, купить в аптеке и принимать витаминные комплексы для поддержания естественного иммунитета;
- с этой же целью можно начать закаляться – постепенно, без крайностей вроде обливания холодной водой на зимнем морозе;
- избегать контактов с больными людьми или пользоваться медицинскими масками;
- в случае, если заболел член семьи – выделить ему отдельную посуду, полотенце;
- не злоупотреблять каплями от ринита;
- пить больше воды;
- промывать нос раствором морской солью или при помощи специальных нозальных спреев.
Людям, склонным к заболеванию гайморитам, нужно поменьше бывать на холодном воздухе, избегать купания в бассейнах с хлорированной водой, раздражающей слизистую оболочку носовых пазух.
Если человек уже подхватил насморк, то промывания соляным раствором – хорошее средство предупреждения закупорки каналов придаточных пазух. Пользуйтесь рецептами бабушек: закапывайте в ноздри растворы настоек ромашки, календулы – природных уничтожителей источников заболевания.
Справка: нельзя самостоятельно прогревать придаточные пазухи при остром гайморите: высокая температура только “подстегнет” развитие болезни и осложнит дальнейшее лечение.
Источник
В период межсезонья резко возрастает количество респираторных вирусных заболеваний. Все они поражают в первую очередь верхние дыхательные пути. Наиболее частым проявлением этих заболеваний является заложенность носа. Однако за этим симптомом может скрываться грозное осложнение — верхнечелюстной синусит.
Определение понятия
Костный скелет головы человека является вместилищем центрального стратегического поста организма — головного мозга. Череп подразделяется на два основных отдела — лицевой и мозговой. Кости, составляющие первый отдел, имеют характерную анатомическую особенность, заключающуюся в наличии воздухоносных полостей. Таких костей несколько: лобная, решетчатая, клиновидная, верхняя челюсть и височная кость, вернее её сосцевидный отросток. Все они, за исключением клиновидной и решетчатой, являются парными образованиями. Воздухоносные полости служат для дополнительного очищения и согревания вдыхаемого воздуха, а также вносят существенную долю в процесс голосообразования и звукопроведения.
Анатомическое строение придаточных пазух носа
Верхнечелюстной синусит — медицинский термин, обозначающий воспалительный процесс, локализованный в синусе (пазухе) верхней челюсти.
Синонимы заболевания: воспаление гайморовой пазухи, гайморит.
Пазуха верхней челюсти поражается наиболее часто из всех вышеперечисленных, остальные реже вовлекаются в воспалительный процесс.
Классификация
Существует несколько видов верхнечелюстного синусита.
- По течению заболевание подразделяется:
- острое, при котором процесс течёт бурно, симптомы воспаления ярко выражены;
- хроническое, при котором воспаление характеризуется вялым темпом развития и смазанной клинической картиной;
- По локализации процесса гайморит подразделяется:
- односторонний, когда процесс поражает только одну из пазух;
- двухсторонний, при котором воспалительный процесс распространяется на оба верхнечелюстных синуса;
- По морфологическому типу воспалительного процесса гайморит подразделяется:
- экссудативный, при котором доминирует картина образования большого количества отделяемого с целью скорейшего выведения инфекционного агента. Данный вид наиболее характерен для острого течения процесса и может быть серозным или гнойным;
- продуктивный, который характеризуется преимущественно реакцией на воспаление в виде скопления в очаге большого количества клеток различных видов с целью надёжно отграничить инфекционный агент от здоровых тканей. Этот вид характерен для хронического течения процесса и имеет несколько разновидностей: гиперпластический, полипозный, кистозный;
- Путь проникновения инфекции при гайморите может быть нескольких видов:
- гематогенный — инфекция проникает в пазуху посредством тока крови из первичного очага. Подобный путь характерен для поражения синуса верхней челюсти при скарлатине, дифтерии, кори;
- риногенный — инфекционный агент проникает в гайморову пазуху через отверстие, естественным образом сообщающее её с полостью носа;
- одонтогенный обусловлен переходом воспалительного процесса с близлежащих к стенке пазухи корней верхних зубов при их кариесе. Одним из подвидов является перфоративный, возникающий при удалении корней верхних зубов или пломбировке их каналов;
Виды верхнечелюстного синусита
Причины и факторы риска
Наиболее часто причиной гайморита является микробное поражение стенки пазухи. Чаще всего недуг вызывают кишечная палочка, стрептококк, золотистый стафилококк. Бактериальное воспаление, как правило, является следствием снижения местного иммунитета на фоне первичной вирусной инфекции. Большое количество воспалительного отделяемого (экссудата) в пазухе является великолепной средой для размножения бактерий при комфортной для этого процесса температуре тела. Постепенное утолщение слизистой оболочки верхнечелюстной пазухи и скопление экссудата в большом количестве способствуют нарушению естественного дренажа в полость носа через небольшое отверстие, тем самым усугубляя тяжесть течения процесса. В случае длительного течения воспаление неизбежно переходит на следующий слой стенки пазухи — надкостницу — с развитием периостита. В наиболее тяжёлых случаях поражается подлежащая костная основа верхней челюсти и близлежащие анатомические образования: глазница, мозговые оболочки, головной мозг.
Бактерии, вызывающие воспаление верхнечелюстной пазухи
К предрасполагающим факторам развития заболевания относятся:
- анатомические отклонения в строении верхнечелюстной пазухи;
- искривление носовой перегородки (врождённое или как следствие травмы);
- анатомическое расположение корней верхних зубов внутри гайморовой пазухи;
- узкое дренажное отверстие, соединяющее пазуху в верхнем её отделе с полостью носа;
Клиническая картина заболевания
Течение острого и хронического воспалительного процесса в стенке гайморовой пазухи по клинической картине значительно отличается.
Клиническая картина острого воспаления верхнечелюстной пазухи
Отличия симптоматики острого и хронического гайморита
| Симптомы | Острый гайморит | Хронический гайморит |
| Повышение температуры тела | Значительно выражено | Незначительно выражено или отсутствует |
| Боли в области пазухи | Выражены | Незначительно выражены |
| Головные боли | Резко выражены | Незначительны или отсутствуют |
| Заложенность носа | Чрезвычайно характерна | Характерна |
| Количество отделяемого | Значительное | Варьирует |
| Характер отделяемого | Серозный (прозрачный) или гнойный (мутный, жёлто-зелёный) экссудат | Значительно отличается в зависимости от стадии процесса и вида возбудителя |
Клинические аспекты верхнечелюстного синусита — видео
Методы диагностики
Для постановки диагноза необходимо провести следующие исследования:
- осмотр ЛОР-врача для выявления всех деталей заболевания;
- риноскопия — осмотр носовой полости при помощи специальных инструментов (в том числе с применением видеотехнологий) позволяет увидеть отделяемое в носовых ходах, покраснение слизистой оболочки, состояние дренажного отверстия, а также взять отделяемое на анализ видовой принадлежности возбудителя и его чувствительность к антибиотикам;
Симптомы гайморита, выявляемые при риноскопии
- рентгенография придаточных пазух носа используется для выявления стадии воспалительного процесса, определения количества отделяемого и степени поражения костной основы верхней челюсти;
Затемнение правой гайморовой пазухи на рентгеновском снимке
- компьютерная (магнитно-резонансная) томография используется для визуализации придаточных пазух, выяснения их анатомических особенностей, определения вида содержимого (экссудат, полипы, кистозные изменения);
Хронический воспалительный процесс с образованием полипов в гайморовых пазухах (томографическое изображение)
- общий анализ крови позволяет подтвердить наличие в организме воспалительного процесса;
- посев экссудата на питательную среду позволяет точно установить вид возбудителя и его чувствительность к разным видам антибиотиков;
Методы лечения заболевания
Лечение гайморита проводится под руководством ЛОР-врача. При неосложненном течении заболевания терапия осуществляется в домашних условиях. При тяжёлом распространённом воспалительном процессе может потребоваться госпитализация в профильное отделение стационара.
Медикаментозная терапия
Основным компонентом лечения острого и хронического воспаления гайморовой пазухи является антибактериальная терапия, направленная на ликвидацию причины заболевания.
Используются следующие группы препаратов:
- пенициллины — Ампициллин, Амоксициллин, Амоксиклав, Флемоксин, Флемоклав;
- цефалоспорины — Цефтриаксон, Сульперацеф;
- макролиды — Кларитромицин, Азитромицин;
- респираторные фторхинолоны — Левофлоксацин, Моксифлоксацин;
В качестве улучшения дренажа пазухи используется обработка отверстия сосудосуживающими препаратами: Оксиметазолин, Ксилометазолин. С целью повышения местного иммунитета назначаются препараты Полиоксидоний, ИРС-19. При ярко выраженном аллергическом компоненте заболевания к лечению добавляются антигистаминные препараты: Цетрин, Зодак.
Препараты для лечения гайморита
Физиотерапия
Важным компонентом комплексного лечения гайморита является использование физиопроцедур:
- УВЧ-терапия;
- облучение ультрафиолетом;
- лазеротерапия;
- микроволновая терапия;
Физиотерапевтические процедуры — эффективный метод лечения воспалительного процесса в гайморовой пазухе
Хирургическое лечение
При лечении гайморита используются хирургические вмешательства:
- в случае необходимости дренирования пазухи используется пункция наиболее тонкой её стенки со стороны носовой полости толстой иглой с последующим промыванием дезинфицирующим раствором (Фурацилин, Хлоргексидин);
- при образовании полипов используется их удаление при помощи специальных инструментов и видеотехнологий;
- при хроническом гайморите эффективным методом лечения является радикальная операция на верхнечелюстной пазухе посредством доступа через её переднюю щёчную стенку в условиях местной или общей анестезии с последующим созданием широкого дренажного соустья с нижним носовым ходом;
- методом устранения важного фактора риска — искривления носовой перегородки — является её подслизистая резекция в условиях местной анестезии;
Хирургические методы лечения гайморита
Народные средства
В дополнение к основным мероприятиям используются народные рецепты:
- Корень цикламена. Свежее сырье измельчают на тёрке или при помощи мясорубки, полученную кашицу смешивают с раствором фурацилина в соотношении 1 к 4. Используют по две капли в каждый носовой ход дважды в день. Курс лечения 7 дней.
- Настойка календулы. Тридцать пять капель настойки и чайную ложку соли растворить в 250 миллилитрах кипячёной воды. Использовать по две капли в каждый носовой ход 2 раза в день. Продолжительность лечения 14 дней.
- Мумиё. Смешать 10 таблеток мумиё, чайную ложку глицерина и несколько чайных ложек кипячёной воды. Использовать по две капли трижды в день в течение трёх недель.
Народные средства для лечения гайморита
Прогноз и осложнения
При своевременной диагностике заболевания и назначении соответствующего лечения прогноз благоприятный. Продолжительность лечения составляет от двух до трёх недель.
При гайморите возможно развитие следующих осложнений:
- воспаление глазничной клетчатки (орбитальный целлюлит);
- воспаление мозговых оболочек (менингит);
- внутримозговое локальное скопление экссудата (абсцесс);
- тромбоз кавернозного синуса;
- риногенный сепсис;
Профилактика
В качестве профилактических мероприятий используются следующие:
- своевременное исправление аномалий носовой перегородки;
- адекватное лечение респираторной инфекции;
- здоровый рацион;
- дозированные физические нагрузки;
- отказ от курения;
Верхнечелюстной синусит — заболевание, для которого характерен благоприятный прогноз при своевременно начатом лечении. Осложнения гайморита очень опасны, поскольку поражают внутричерепные структуры — оболочки, головной мозг. Недооценка тяжести заболевания может привести к хронизации воспалительного процесса и другим тяжёлым последствиям.
- Автор: Елена Тимофеева
- Распечатать
Имею высшее медицинское образование и опыт работы
Оцените статью:
Источник
