Воспаление печени у грудничков

Причины болезней печени у детей
К числу факторов риска относятся:
- нарушения санитарно-гигиенических норм во время грудного вскармливания, посещения дошкольных учреждений и занятий в школе, во время отдыха на природе и т.д.;
- неправильное питание, обилие острой, жареной, жирной пищи, консервов, солений, маринадов, непонимание родителями того, что рацион ребёнка должен отличаться от рациона взрослых;
- нарушение режима дробного питания, случайные перекусы, привычка к фаст-фуду и сладким газированным напиткам;
- контакты ребенка с домашними питомцами, переносящими простейших и паразитов, опасных для печени;
- плохая экология;
- злоупотребление нестероидными противовоспалительными средствами и антибиотиками, к которому склонна часть родителей. Детей пичкают лекарствами при малейшем недомогании;
- интоксикация плода во время беременности алкоголем или лекарственными препаратами, которые принимала будущая мать.
К сожалению, всё чаще и чаще лечение печени у детей оказывается обусловлено неблагоприятным климатом в семье или ранним попаданием ребёнка в асоциальную среду. Алкоголь, курение, наркотики разрушают детскую печень быстро и неотвратимо. Родители в неблагополучных семьях зачастую не обращают внимания на признаки болезни печени у ребёнка. В результате патологический процесс, который можно было остановить в самом начале, приобретает хроническую форму, что катастрофически сказывается на развитии молодого организма. Ребёнок отстает в физическом и умственном развитии, у него нарушен обмен веществ, наблюдается желтуха, желудочно-кишечные расстройства, головные боли и интоксикация.
К счастью, лечение печени у детей в большинстве случаев даёт положительные результаты ввиду уникальных репродуктивных способностей этого органа. До 20 лет количество клеток-гепатоцитов растёт, поэтому даже тяжелые воспалительные и дистрофические процессы могут локализоваться и проходить фактически без следа. Характерный пример – относительно лёгкая переносимость гепатита А (болезнь Боткина) у детей и весьма неблагоприятное течение инфекционной желтухи у взрослых. Детская печень успешно справляется с вирусом, в то время печени взрослого человека с агрессором справиться гораздо сложнее.
Типичные симптомы, при которых показано лечение печени у детей

Печень – самая крупная железа внешней секреции человека и самый большой паренхиматозный орган, его масса у взрослого достигает 1,5 кг. У ребенка печень меньше, однако, в процентном соотношении занимает значительную часть тела и процент от массы (у новорожденных она составляет 10% массы тела).
Ученые насчитали более 600 функций печеночной ткани, однако важнейших функций две – продукция желчи, важнейшего пищеварительного фермента, и очистка крови от токсинов, попадающих в неё из кишечника, через кровь и выделяемых тканями в процессе жизнедеятельности организма. При врожденных и приобретенных патологиях печени она не справляется с возложенными функциями, в результате чего становится невозможным нормальное пищеварение или развивается хроническая интоксикация организма внешними и внутренними ядами.
Если анализировать болезни печени у детей, симптомы их носят менее специфический характер, чем проявление патологий у взрослых. Это особенно заметно на первом году жизни. Хотя врожденные заболевания печени встречаются по статистике лишь в 1 случае на 2500 рождений, такие патологии носят очень опасный характер и нередко приводят к гибели маленьких пациентов в течение первых трех лет жизни на фоне острой печеночной недостаточности. При этом определить признаки болезни печени у ребенка без досконального аппаратного исследования сложно. Желтушность кожных покровов ни о чем не говорит, уровень билирубина у детей высокий сам по себе. Насторожить должна окраска кала. При нормальном функционировании печени и желчных протоков он через несколько дней после рождения приобретает коричневый цвет за счет производного билирубина стеркобилина. Если кал остается светлым или светло-зеленоватым, нужно бить тревогу, это верный признак билиарной атрезии – непроходимости или недостаточной проходимости желчных протоков. Она может быть вызвана пороками внутриутробного развития печеночной ткани, неонатальным гепатитом различной природы. Воспаление печени у младенцев могут вызывать вирусы гепатита А, вирус герпеса, цитомегаловирус и т.д. Лечение такой опасной патологии, как билиарная атрезия, нередко предполагает хирургическое вмешательство, в том числе даже ортотопическую трансплантацию печени.
При тяжелых поражениях и без того крупная печень малыша заметна не только при пальпации, но даже внешне. Её верхний край рельефно выступает над правой реберной дугой. На ощупь орган неровный и бугристый, а животик явно ассиметричный.
Дело может осложниться асцитом – скоплением в брюшной полости жидкости, просачивающейся сквозь стенки сосудов, в которых из-за закупорки воротной вены возникает стойкая портальная гипертензия. Вздутый живот и отеки на ножках – верный симптом болезни печени у детей. Вместе с печенью почти всегда увеличивается и селезенка. Это явление называется спленомегалия, селезенка прощупывается в левом подреберье.
Не столь опасен, но встречается намного чаще печеночный холестаз, то есть избыточное скопление желчи в желчных путях и пузыре. Он может быть связан с физической узостью протоков, наличием в них камней, образовавшихся в результате нарушения метаболизма желчных кислот, воспалительных процессов в печени и пузыре, носящих инфекционную, токсическую или аутоиммунную природу.
Защита печени у детей
Защита печени у детей в целях профилактики и лечения холестаза обычно не связана с кардинальными средствами. Достаточно эффективны щадящая медикаментозная терапия и лечение печени ребенку народными средствами. Важно лишь помнить, что любой терапии должно предшествовать профессиональное обследование и постановка точного диагноза. Болезням печени у детей присуще неспецифическое течение, кроме того, маленькие дети не могут пожаловаться на своё состояние и четко рассказать доктору о том, что их беспокоит. В основном диагностика базируется на биохимических анализах крови, исследованиях на антитела и сканировании печени и желчевыводящих путей с помощью ультразвука или магнитно-резонансного томографа. Дуоденальное зондирование ввиду его физической и моральной травматичности для маленьких пациентов применяется крайне редко.
Детям дошкольного, младшего и среднего школьного возраста острая печеночная недостаточность угрожает редко, период риска (первые три года жизни) они уже пережили. Однако ребенок в это время познает мир, находится в активном поиске приключений. К сожалению, нередко он их находит, причем на собственную печень. Одним из самых распространенных недугов у детей в возрасте 3 – 10 лет становятся лямблии – жгутиковые простейшие, в огромных количествах паразитирующие в тонком кишечнике и способные проникать в желчные ходы, поджелудочную железу, селезенку и другие органы брюшной полости. Лямблии не способны привести к фатальным последствиям для здоровья, однако сильно снижают качество жизни ребенка, делают его вялым, апатичным, капризным.
Если обнаружены лямблии в печени у детей, лечение предполагает трёхэтапный курс избавления от паразитов. Он обязательно должен проводиться под наблюдением врача, так как применение противопаразитарных препаратов чревато побочными эффектами:
- токсическим поражением печени и других органов;
- развитием дисбактериоза и активизацией микрофлоры, которая нечувствительна к антилямблиозным препаратам и очень рада изгнанию конкурентов;
- временным нарушением нормальной работы ЖКТ.
Перед началом антипаразитарной терапии необходимо устранить другие кишечные дисфункции, которые могут обостриться под влиянием курса лечения.
За 10 – 15 дней до приема антибиотиков полезно перевести ребенка на диету № 5, применяемую при болезнях печени у детей, или хотя бы ограничить употребление жирного, сладкого, копченого, соленого. Лямблии не выносят кислые фрукты и ягоды, нежирные кисломолочные продукты (простоквашу, ацидофилин). С помощью диетотерапии можно изгнать значительное количество паразитов ещё до применения лекарственных препаратов.
Второй этап – полное уничтожение колонии паразитов. Противопаразитарные препараты принимают обычно перорально, однако они действуют как непосредственно на лямблий в кишечнике, так и, всосавшись в кровь, проникают с ней к стенкам кишечника и желчных путей. Здесь нужно помнить, что враги обитают не только в тонком кишечнике, но и проникают по желчным ходам в печень. Удалить их оттуда, не важно, живых или мертвых, с помощью обычных слабительных невозможно, необходим дополнительный прием желчегонных средств – препаратов, которые либо увеличивают ферментативную способность печеночной паренхимы, либо усиливают сокращение гладкой мускулатуры желчных путей. Существуют также вещества, которые снижают вязкость желчи и способствуют её скорейшему оттоку. Все эти препараты показаны не только при лямблиозе, но и при лечении других болезней печени у детей и при такой процедуре, как чистка печени ребенку.
Чистка печени у детей – это лечение или профилактика?

Народное выражение «чистить печень» на деле не совсем правильно, так как печень – это биологический фильтр, который не копит токсины в своих клетках, а разлагает их до безопасного состояния и отправляет из организма. Добавим сюда и то, что токсическая нагрузка на детскую печень значительно ниже, чем у взрослых. Поэтому, говоря про очищение печени ребенка, врачи гепатологи обычно имеют в виду устранение печеночного холестаза и выведение из тканей печени излишков диффузного жира и последствий воспалительных процессов, приведших к гибели клеток. Практически все средства, применяемые для защиты печени у детей, имеют растительную природу. Самый известный источник незаменимых биологически активных веществ для поддержания работоспособности гепатоцитов – расторопша пятнистая (Cardui mariae), добываемый из ее плодов силимарин стал основой для многих растительных гепатопротекторов. Хорошо себя зарекомендовал в лечении печени у детей с 12 лет препарат Легалон. Он применяется при всех патологиях печени, протекающих в подострых и хронических формах, эффективен даже в тяжелых случаях. Высокая степень очистки силимарина в этом препарате обеспечивает его уникальную биодоступность – самую высокую среди аналогичных лекарств. Прием гепатопротектора ребенком показан после перенесенного гепатита А, случайного или вынужденного приема гепатотоксичных лекарственных препаратов, острых отравлений (в том числе, грибами).
Несмотря на высокие регенеративные способности печени у детей, следует отметить, что легкомысленное отношение к заболеваниям этого органа, острым и хроническим отравлениям опасно. При малейшем подозрении на неблагополучие со стороны печени необходимо срочно проводить обследование и немедленно начинать лечение. Промедление чревато необратимыми изменениями в организме малыша.
Приобрести Легалон® можно в аптеке
Купить Легалон®
Источник
По приблизительным подсчетам распространенность неонатального заболевания печени достигает 1 на 2 500 живорожденных детей. Ранее распознавание особенно важно у новорожденных и младенцев, поскольку задержка в диагностике может оказать негативное влияние на прогноз. К сожалению, своевременное распознавание тяжелого заболевания печени у пациента детского возраста остается серьезной проблемой.
Гипербилирубинемия – частое явление у новорожденных, может быть физиологического или патологического генеза. Конъюгированная гипербилирубинемия может быть вызвана медицинскими или хирургическими причинами, приводящее к необратимому повреждению печени при отсутствии лечения.
Неконъюгированная гипербилирубинемия – чаще всего физиологическое явление вследствие нелостаточной развитости печеночной ткани. Однако желтуха новорожденных, которая возникает в результате холестаза (с последующей конъюгированной гипербилирубинемией), является патологией и требует немедленного лечения.
Неонатальный холестаз (NCS) может быть хирургического или медицинского генеза. Наиболее важными причинами являются атрезия желчных протоков (составляющая примерно одну треть случаев), идиопатический неонатальный гепатит (NH), инфекции, такие как инфекции мочевыводящих путей/сепсис и врожденные инфекции, метаболические причины, такие как тирозинемия, галактоземия, дефицит альфа-1-антитрипсина, а также кисты холедоха, включая болезнь Кароли.
Конъюгированная гипербилирубинемия определяется с помощью прямого/конъюгированного билирубина в сыворотке более 1, 0 мг/дл для общего билирубина в сыворотке (TSB) и до 5 мг/дл и более 20% TSB, когда TSB> 5 мг / дл. В рекомендациях Североамериканского и Европейского обществ детской гастроэнтерологии, гепатологии и питания для оценки холестатической желтухи у младенцев указывается, что у любого новорожденного с желтухой в возрасте старше 14 дней минимальная оценка включает:
- Полный анамнез.
- Клиническое обследование.
- Оценка цвета стула
- Определение фракций билирубина.
Неонатальный холестаз, если он сохраняется и не лечится, неизменно приводит к необратимому повреждению печени и хроническому заболеванию выделительной системы. Пациентов следует направлять в центр специализированной помощи и своевременно обследовать.
Неонатальный гепатит.
Нехирургические причины NCS включают идиопатический неонатальный гепатит (INH). INH фактически является диагнозом исключения, после того, как исследование метаболических и инфекционных причин оказывается отрицательным. Неонатальный гепатит также может быть связан с основной инфекцией, особенно с врожденными инфекциями, такими как цитомегаловирус (ЦМВ), токсоплазмоз, краснуха, сифилис и вирус герпеса.
Синдром Алажиля.
Синдром Алажиля (СА) – мультисистемное заболевание, которое является важной семейной причиной NCS. У пораженных людей наблюдается нехватка междольковых желчных протоков, а также сердечные и скелетные аномалии.
Кисты холедоха.
Кисты холедоха (CDC) – это врожденные заболевания, проявляющиеся кистозным расширением желчных путей; точная причина неизвестна. Одна из гипотез состоит в том, что CDC возникают из-за пороков развития протоковой пластинки, что обычно используется для объяснения патогенеза болезни Кароли. Другая гипотеза основана на пищеварительном эффекте рефлюкса панкреатического сока в желчные пути из-за аномального панкреатико-билиарного соединения.
Повреждение головного мозга, вызванное билирубином
Циркуляция высоких уровней неконъюгированного билирубина может привести к серьезному повреждению головного мозга с постоянной инвалидностью и даже к смерти. Тринадцать процентов случаев неонатальной гипербилирубинемии подвержены риску развития ядерной желтухи, однако с улучшением перинатального ухода заболеваемость снижается. Недоношенные более восприимчивы к поражению билирубином.
Повреждение головного мозга, вызванное билирубином, преимущественно бывает двух форм:
– Острая или хроническая билирубиновая энцефалопатия.
– Хроническая билирубиновая энцефалопатия.
Патогенез поражения головного мозга билирубином сложен. Это свободный, несвязанный циркулирующий билирубин, не связанный с альбумином, который может выходить во внесосудистые пространства мозга и вызывать нейротоксичность. Однако определенные пороговые уровни не установлены, а фактическая нейротоксичность будет зависеть от нескольких факторов, таких как продолжительность воздействия несвязанного билирубина на ткани мозга, предрасположенность к развитию мозга, окисление билирубина в ЦНС, гестационный возраст и масса тела при рождении. Поскольку лабораторные методы измерения фактического несвязанного билирубина недоступны, для диагностики используются суррогатные маркеры, такие как общий уровень билирубина в сыворотке и отношение общего билирубина в сыворотке к альбумину сыворотки.
Статья добавлена 23 сентября 2020 г.
Источник
Врожденные гепатиты у детей – это группа гетерогенных заболеваний, возникающих в результате внутриутробного воздействия патогенных факторов на печень плода. Клинически такие патологии могут проявляться холестатическим синдромом, гепатоспленомегалией, отставанием в психофизическом развитии, неврологической симптоматикой. Лабораторная диагностика основывается на определении уровня АлАТ, АсАТ, билирубина, щелочной фосфатазы, HBs- HBe- HBc-антигенов, РСК, ПЦР, ИФА. Основное лечение – этиотропная терапия, коррекция рациона и водно-электролитного баланса. При необходимости проводится патогенетическая фармакотерапия, хирургическая коррекция или трансплантация печени.
Общие сведения
Врожденные гепатиты у детей – это полиэтиологическая группа острых или хронических воспалительных, дистрофических и пролиферативных заболеваний печени, возникающих во внутриутробном периоде либо во время родов. Суммарная распространенность всех форм составляет 1:5 000-10 000. Среди всех новорожденных порядка 15% инфицируются трансплацентарно и 10% – непосредственно во время родов. Вероятность развития врожденного гепатита у детей зависит от этиологического фактора. При остром вирусном гепатите В она составляет до 90%, при HCV-инфекции – около 5%. Прогностически благоприятными формами врожденных гепатитов у детей считаются холестатические, неблагоприятными – с выраженной гепатоцеллюлярной недостаточностью. Во втором случае летальность на первом году жизни достигает 40%.
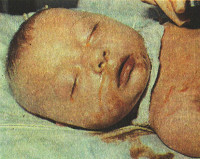
Врожденные гепатиты у детей
Причины врожденных гепатитов у детей
Ведущую роль в этиологии врожденных гепатитов у детей играют вирусные инфекции из группы TORCH: цитомегаловирус, вирусы гепатита В и простого герпеса человека, вирусы Эпштейна-Барр, ECHO, краснухи. Также развитие этой группы патологий могут вызывать перенесенные во время беременности бактериальные и паразитарные заболевания: сифилис, листериоз, туберкулез, токсоплазмоз. К факторам риска со стороны матери относятся бесконтрольный прием медикаментов с гепатотоксическими свойствами, употребление алкоголя, табачных изделий, наркотических веществ. Со стороны ребенка спровоцировать развитие врожденного гепатита у детей могут наследственные ферментопатии: муковисцидоз, галактоземия, дефицит α1-антитрипсина и тирозина. Довольно часто точную этиологию определить не удается. В таком случае устанавливается диагноз идиопатический врожденный гепатит.
Механизм заражения при врожденных гепатитах у детей основывается на трансплацентарной (вертикальной) передаче вирусных или инфекционных агентов от матери к ребенку или их интранатальной аспирации вместе с околоплодными водами. Реже заражение происходит при контакте кожи и слизистых оболочек ребенка с инфицированными родовыми путями. Развитие врожденного гепатита во внутриутробном периоде обычно происходит в III триместре. Риск заражения ребенка в первой половине беременности при остром гепатите В или С составляет до 10%. Воздействие TORCH-инфекций на плод в I-II триместре может привести к спонтанному аборту.
В основе патогенеза врожденных гепатитов у детей помимо структурных изменений гепатоцитов (баллонной или вакуольной дистрофии и др.) лежит холестатический синдром. Его главное морфологическое проявление – имбибиция цитоплазмы желчными пигментами и образование желчных тромбов в начальных отделах внутрипеченочных ходов. Также при врожденных гепатитах у детей возможна гипо- или аплазия внепеченочных отделов желчевыводящих путей, что еще больше усугубляет холестаз.
Симптомы врожденных гепатитов у детей
Сроки возникновения симптоматики врожденного гепатита у детей, а также его клиническая характеристика зависят от этиологии. Идиопатическая форма развивается на протяжении первых 2-10 дней жизни ребенка. Основные проявления – желтушность склер, слизистых оболочек и кожных покровов. Интенсивность может варьировать в течение нескольких суток, после чего кожа приобретает зеленоватый оттенок. Также идиопатический врожденный гепатит у детей может сопровождаться нарушением общего состояния (вялость, апатия), дефицитом массы тела и ее медленной прибавкой, гепатоспленомегалией разной степени выраженности, увеличением живота, асцитом, частой рвотой. Уже с первых дней моча приобретает темный или «кирпичный» цвет, спустя 2-3 недели становится ахоличным кал. В тяжелых случаях врожденных гепатитов у детей наблюдаются неврологические расстройства – снижение тонуса рефлексов, вялые парезы, нарушение актов глотания и сосания. Реже выявляются судороги и менингеальная симптоматика. Длительность заболевания составляет от 14 дней до 3 месяцев. Врожденный гепатит, вызванный HBV-вирусом, имеет аналогичную клиническую картину, однако он дебютирует на 2-3 месяце жизни.
Первые симптомы бактериальных врожденных гепатитов у детей возникают на 2-3 сутки после рождения. Как правило, отмечается субфебрильная или фебрильная температура тела, диарея, увеличение печени. Часто развиваются пневмонии и инфекционно-токсический шок, появляются признаки энцефалита. В зависимости от возбудителя наблюдаются характерные клинические особенности. Для ЦМВ характерны геморрагии, микроцефалия или гидроцефалия, поражения сетчатки, легких и почек. При краснухе отмечается незаращение артериальной протоки, поражение хрусталика и внутреннего уха. Токсоплазмозный врожденный гепатит у детей сопровождается кожными высыпаниями, гидро- и микроцефалией, хориоретинитом. При герпес-вирусном гепатите, помимо других симптомов, возникают высыпания на коже, слизистых оболочках рта и конъюнктивы, а также геморрагический синдром и ДВС-синдром. При заболевании сифилитической этиологии формируется специфическая сыпь на коже и слизистых, обнаруживается периостит.
Диагностика и лечение врожденных гепатитов у детей
Диагностика врожденных гепатитов у детей включает в себя сбор анамнеза, объективное обследование ребенка, лабораторные анализы и инструментальные методы исследования. Анамнестические данные дают возможность определить, в каком возрасте возникли первые признаки заболевания и какими они были. Также они могут указывать на потенциальные этиологические факторы. При физикальном обследовании педиатром внимательно осматриваются все кожные покровы и видимые слизистые оболочки на предмет желтухи и высыпаний. Оцениваются размеры печени и селезенки, размеры живота, определяются возможные неврологические расстройства.
При врожденных гепатитах у детей наблюдаются неспецифические изменения лабораторных анализов. Наиболее информативными являются печеночные трансаминазы – АлАТ и АсАТ, уровень которых значительно повышается. Также отмечается повышение уровня билирубина (как прямой, так и непрямой фракций), щелочной фосфатазы. При исследовании кала удается выявить отсутствие в нем желчи (ахолия), в моче определяется наличие уробилина. В диагностике врожденных гепатитов у детей крайне важными являются вирусологические и иммунологические исследования, которые позволяют установить этиологию заболевания. Среди них используются определение HBs- HBe- HBc-антигенов в крови, Ig M и G при ИФА, бактериальные посевы крови и ликвора, ПЦР и РСК.
Среди инструментальных методов исследования при врожденных гепатитах у детей информативными могут быть УЗИ и биопсия. При ультразвуковом исследовании определяются структурные изменения паренхимы печени, желчного пузыря и желчевыводящих путей. Пункционная биопсия печени используется с целью подтверждения диагноза на фоне нечеткости клинической картины и лабораторных результатов. По данным цитологического исследования тканей печени при врожденных гепатитах у детей может выявляться фиброз, склероз или некроз печеночных ацинусов, наличие гигантских клеток, лимфо- и плазмоцитарная инфильтрация, имбибиция цитоплазмы желчными пигментами.
Специфическое этиотропное лечение врожденных гепатитов у детей осуществляется в соответствии с их этиологией. При идиопатических формах применяется только патогенетическая и симптоматическая терапия. Проводится коррекция рациона ребенка, при подтверждении острой патологии у матери показан перевод на искусственные смеси, в других случаях – грудное вскармливание, нормализация водно-электролитного баланса. Смеси, применяемые у таких детей, должны быть богатыми на триглицериды, кальций, фосфор, цинк и водорастворимые витамины. При наличии холестатического синдрома в рацион ребенка также включают витамины A и E. Помимо коррекции питания могут назначаться гепатопротекторы, желчегонные, глюкокортикостероиды, интерфероны в зависимости от клинической ситуации. При наличии структурных аномалий или атрезии желчевыводящих путей выполняется их хирургическая коррекция. В тяжелых случаях врожденного гепатита у детей показана трансплантация печени.
Прогноз и профилактика врожденных гепатитов у детей
Прогноз при врожденном гепатите у детей зависит от этиологии, тяжести состояния ребенка и эффективности лечения. Показатель смертности на первом году жизни составляет 25-40%. Сюда преимущественно относятся формы, которые сопровождаются выраженной гепатоцеллюлярной недостаточностью. Еще у 35-40% детей формируются хронические заболевания печени и различные осложнения. Наиболее распространенными среди них являются холестатический синдром, синдромы недостаточности витаминов D, E и K, цирроз печени и фиброзирующий хронический гепатит, портальная гипертензия и острая печеночная недостаточность, энцефалопатия, задержка физического развития.
Специфическая профилактика врожденных гепатитов у детей проводится при выявлении у матери в крови HBs-антигенов или подтверждении диагноза острого гепатита. Таким детям уже в первый день жизни осуществляется вакцинация донорскими иммуноглобулинами и рекомбинантной вакциной. В 1 и 6 месяцев показана повторная вакцинация без иммуноглобулинов. Неспецифические профилактические меры включают в себя контроль над используемой донорской кровью и медицинским инструментарием, антенатальную охрану плода, регулярное посещение женской консультации и прохождение соответствующих обследований во время беременности.
Источник
