Воспаление плюснефалангового сустава симптомы
Первый плюснефаланговый сустав – это достаточно крупное сочленение, обеспечивающее подвижность большого пальца. Этот сустав ежедневно выдерживает колоссальные нагрузки, так как большой палец играет ведущую роль в движении стопы при ходьбе. Артрит плюснефалангового сустава – это распространенное воспалительное заболевание, встречающееся преимущественно у женщин. Патология характеризуется отеком и болевым синдромом и приводит к нарушениям походки.
Роль плюснефалангового сустава
Расположение плюснефалангового сустава
Плюснефаланговые суставы соединяют кость стопы с фалангами пальцев. Они амортизируют удары стопы о землю при ходьбе, беге или прыжках, тем самым принимая непосредственное участие в движении. Артриты плюснефаланговых суставов – распространенная патология, которую могут вызвать различные причины. По статистике, с таким заболеванием чаще сталкиваются женщины.
Первый плюснефаланговый сустав – это сочленение между плюсневой костью и фалангой большого пальца.
Воспаление плюснефалангового сустава быстро приводит к его деформации из-за особенностей расположения сочленения, поэтому требует своевременного выявления и адекватной медикаментозной терапии.
Причины развития артрита
Неудобная обувь – одна из причин артрита
Одна из распространенных причин развития артрита плюснефалангового сустава стопы – это изнашиваемость сочленения и хрящевой ткани. Это связано с тем, что стопы ежедневно на протяжении всей жизни человека подвергаются огромным нагрузкам. Как правило, с естественным старением суставов сталкиваются люди старше 50 лет.
Среди прочих причин развития болезни:
- ношение слишком узкой обуви;
- травмы и повреждения сустава;
- подагра;
- солевые отложения;
- аномалии строения позвоночного столба;
- плоскостопие;
- наличие лишнего веса.
Неправильно подобранная обувь – это серьезное испытание для суставов стопы. Слишком узкие туфли приводят к компрессии 1-го плюснефалангового сустава. Из-за постоянного пережатия, в этой зоне нарушаются обменные процессы, увеличивается продукция синовиальной жидкости и развивается воспалительный процесс.
Еще одна распространенная причина развития артрита 1 плюснефалангового сустава – это ношение модельной обуви на высоком каблуке. Длительное пребывание в таких туфлях нарушает кровообращение в стопах и сопровождается неправильным распределением нагрузки на переднюю часть стопы, что вызывает боль и провоцирует развитие отека.
При беге и прыжках плюснефаланговый сустав большого пальца выполняет амортизирующую функцию. Избыточные нагрузки и интенсивные тренировки могут приводить к нарушению выработки синовиальной жидкости. В результате трение внутри сустава увеличивается и развивается воспалительный процесс.
Важную роль в здоровье суставов стопы играет удобная обувь. Неправильно подобранная повседневная и спортивная обувь потенциально опасна развитием артрита.
Подагра – это нарушение обмена веществ. При этом заболевании нарушается выведение мочевой кислоты их организма. В результате соли мочевой кислоты откладываются в мелких суставах. В первую очередь страдают суставы пальцев ног, включая плюснефаланговые. Во время ходьбы солевые отложения раздражают капсулу сустава, что приводит к развитию артрита первого плюснефалангового сустава. Болезнь достаточно быстро прогрессирует, постепенно распространяясь на соседние суставы.
Воспаление в суставах ног нередко ассоциируется с другими заболевания опорно-двигательного аппарата, в первую очередь речь идет об аномалиях строения – сколиозе, кифозе, плоскостопию Эти патологии приводят к неправильному распределению веса тела при ходьбе, что увеличивает нагрузку на некоторые суставы и провоцирует их быструю изнашиваемость. На этом фоне развивается плюснефаланговый артрит и фаланговый артрозоартрит стопы – болезнь суставов, для которой характерны одновременно симптомы артрита и артроза. Это же происходит при наличии большого количества лишнего веса.
В международной классификации болезней МКБ-10 артрит плюснефалангового сустава шифруется кодом М13.1 – моноартрит неуточненный.
Симптомы заболевания
Выраженный отек косточки большого пальца делает любую обувь неудобной
Плюснефаланговый артрит отличается настолько характерными симптомами, что перепутать его с другими патологиями суставов практически невозможно, за исключением артроза и артрито-артроза.
Главный специфический симптом – это выраженный отек косточки большого пальца, который приводит к неправильному расположению плюснефалангового сустава. Из-за отека возникает выраженный болевой синдром при ношении узкой закрытой обуви.
Другие симптомы заболевания:
- боль в первой половине дня;
- покраснение кожи в пораженной зоне;
- уменьшение боли после нагрузки.
Артрит плюснефалангового сустава – это внезапно острый воспалительный процесс, который возникает спонтанно. Боли в суставах может предшествовать травма или ушиб передней части стопы. Как правило, отек вокруг сустава нарастает буквально на глазах, часть пальца увеличивается в объеме за считанные часы.
Артрозоартрит – еще одно распространенное заболевание плюснефалангового сустава. При этой патологии происходят дегенеративно-дистрофические изменения в хрящевой ткани стопы, из-за чего хрящ теряет эластичность. При этом к симптомам артрита присоединяются признаки артроза – хруст при нагрузке на сустав, усиление боли при нагрузках. Таким образом, болевой синдром постоянно присутствует и проходит лишь при приеме специальных препаратов.
Диагностика
Анализ крови и рентген сустава помогут поставить диагноз
Для постановки диагноза необходимы следующие обследования:
- анализ крови на выявление ревматоидного фактора;
- определение уровня мочевой кислоты;
- рентген сустава;
- микроскопия синовиальной жидкости.
Анализ крови на ревмопробы позволяет исключить ревматоидный артрит. Обязательно проводится дифференциальная диагностика с подагрическим артритом, для этого исследуется уровень мочевой кислоты. Повышенная концентрация этого вещества позволяет предположить подагру.
Рентген необходим для точной визуализации поражения сустава. Дополнительно может быть назначено МРТ для определения состояния хрящевой ткани. Исследование синовиальной жидкости необходимо для исключения инфекционной природы заболевания.
Медикаментозные методы лечения и физиотерапия
В первую очередь необходимо обездвижить сустав и снизить нагрузку на него. С этой целью пациенту необходимо носить специальный жесткий фиксатор. Далее в терапии артрита плюснефаланговых суставов применяется медикаментозное лечение. Основу терапии составляют нестероидные противовоспалительные средства и кортикостероиды. Эти препараты устраняют болевой синдром, уменьшают отек и купируют воспалительный процесс. Кортикостероиды вводятся в полость сустава в условиях стационара, самостоятельно делать уколы нельзя.
Для восстановления нормального движения синовиальной жидкости и кровообращения в воспаленной области применяются аппаратные методы – электрофорез, магнитотерапия, УВЧ. Также нередко назначают мануальную терапию и ЛФК.
Народная терапия и диета
Лечить сочленения ног при артрите плюснефалангового сустава стопы можно и народными методами. С этой целью применяют:
- растирания настойкой сирени;
- мазь с прополисом собственного приготовления;
- мочегонные отвары и настои;
- компрессы с водочной настойкой индийского лука.
Для уменьшения отека рекомендованы мочегонные средства – настой петрушки, отвар шиповника, чай из листьев брусники. Народные методы будут эффективны, если применять их в дополнение к медикаментозному лечению и физиотерапии.
Наравне с народными средствами больному показана диета. Если подтвердилась подагра, необходимо придерживаться особого рациона, из которого исключены все продукты, повышающие уровень мочевой кислоты. Во всех остальных случаях необходимо отказаться от продуктов-аллергенов, солений, копченостей, жирной и тяжелой пищи.
Советы по профилактике
Правильный подбор повседневной обуви предотвратит появление артрита плюснефалангового сустава стопы
Так как воспаление плюснефалангового сустава во многом обусловлено особенностями нагрузки на эту стопу, от этого заболевания не застрахован ни один человек. Для профилактики артрита необходимо:
- не допускать появления лишнего веса;
- правильно подбирать повседневную обувь;
- следить за рационом;
- избегать травм большого пальца ноги.
Повседневная обувь должны быть подобрана по размеру и изготовлена из качественных «дышащих» материалов. Рекомендуется выбирать обувь с умеренным подъемом на небольшом каблуке. Туфли на шпильках и балетки с плоской подошвой не должны носиться регулярно. При наличии сколиоза или плоскостопия важно отдавать предпочтение ортопедической обуви, которая обеспечит правильное положение стопы при ходьбе.
Источник
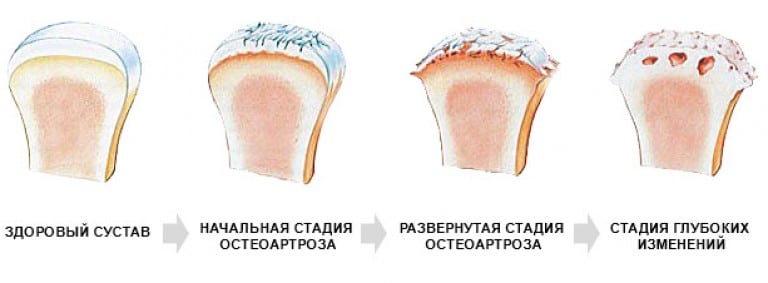
Артроз 1 плюснефалангового сустава — прогрессирующая патология, поражающая хрящевые и костные ткани. Для него характерна тугоподвижность большого пальца и всей стопы, деформация сочленения, боли, усиливающиеся при ходьбе. В отличие от артрозов другой локализации деструктивно-дегенеративные изменения гиалинового хряща часто обнаруживаются у молодых людей. Причинами заболевания становятся гипермобильность суставов, избыточные нагрузки на стопу, в том числе ношение обуви на высоком каблуке.
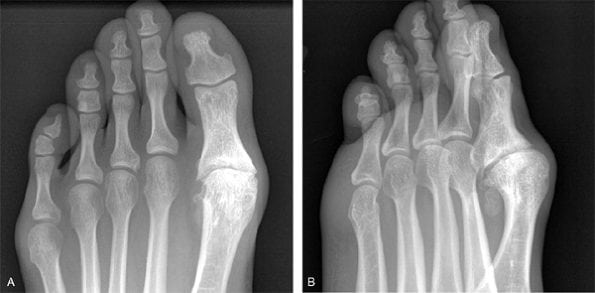
Здоровый и пораженный сустав.
Для диагностирования артроза используются инструментальные методы, наиболее информативным из которых является рентгенография. Практикуется комплексный подход к терапии патологии: прием НПВП, внутрисуставные инъекции глюкокортикостероидов, иммобилизация большого пальца, проведение физиопроцедур. При неэффективности консервативного лечения пациента готовят к хирургической операции.
Патогенез и этиология
Важно знать! Врачи в шоке: “Эффективное и доступное средство от АРТРОЗА существует…” Читать далее…
Базовая функция стопы — удержание тела в вертикальном положении, в том числе при передвижении. Она ежедневно подвергается статическим и динамическим нагрузкам, которые выдерживает благодаря особенностям своего строения: наличию крепкого связочно-сухожильного аппарата и здоровых суставов. Плюснефаланговый сустав образуют две анатомические структуры — головка плюсневой кости и проксимальная фаланга пальца. Он имеет форму шара, а его стабильность обеспечивают подошвенные, коллатеральные и глубокие поперечные связки.
Артроз плюснефалангового сустава часто развивается из-за какого-либо биомеханического или динамического нарушения в функционировании стопы. Малоберцовая мышца оснащена сухожилием, которое крепится к костному основанию большого пальца. Эта соединительнотканная структура служит стабилизатором при ходьбе, сохраняя подошвенное сгибание сустава. Но функциональная активность стопы может снижаться под воздействием внешних или внутренних негативных факторов — это:
- травмы — переломы, вывихи, подвывихи, разрывы сухожилий, связок, мышц;
- гипермобильность суставов, связанная с неправильным биосинтезом коллагена;
- нарушения обмена веществ, эндокринные патологии, в том числе сахарный диабет и тиреотоксикоз;
- избыточная нагрузка на плюснефаланговые суставы — ожирение, подъем тяжестей, ношение узкой обуви на высоком каблуке.
В таких условиях сустав большого пальца утрачивает стабильность в результате потери сухожилием малоберцовой мышцы точки опоры на кубовидную кость. Развивается гипермобильность, которая вскоре приводит к упору основания фаланги в головку плюсневой кости. Поверхности костей, формирующие сустав, начинают изнашиваться, а гиалиновые хрящи — необратимо разрушаться. Чтобы стабилизировать утрачиваемое равновесие при движении, в сочленении начинают разрастаться костные ткани с формированием остеофитов на головке плюсневой кости. Стопа частично выполняет функцию опоры, но тыльное сгибание первого пальца ограничивается, а его сустав поражается артрозом.
Клиническая картина
В отличие от артрита артроз не сопровождается воспалением сустава. Но сформировавшиеся костные наросты могут травмировать расположенные поблизости мягкие ткани. А это уже становится причиной развития острого воспалительного процесса. Если он поражает синовиальную оболочку, связки и сухожилия, то врачи диагностируют синовит. При остром течении патологии возникают симптомы общей интоксикации организма: повышение температуры тела, неврологические нарушения, желудочно-кишечные расстройства.
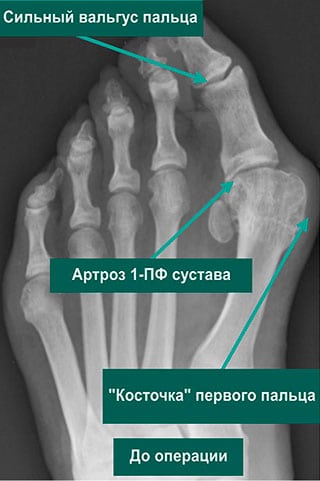
На начальной стадии плюснефалангового артроза симптоматика выражена слабо. Человек замечает, что после продолжительной ходьбы или долгого стояния на ногах в первом пальце возникает боль. Она исчезает после отдыха или прикладывания холодного компресса. Постепенно интенсивность клинических проявлений нарастает:
- боль возникает даже в состоянии покоя, мешает спокойно спать по ночам;
- к болезненным ощущениям присоединяется жжение;
- часто образуются натоптыши, сухие мозоли;
- в утренние часы фаланга отекает, отмечается скованность движений;
- большой палец искривляется, возникает вальгусная деформация стопы;
- человек начинает подворачивать стопу, отчего меняются его осанка и походка.

Самые сильные боли возникают при артрозе 2 степени. Если на этой стадии патологии обратиться к ортопеду, то от них удастся избавиться с помощью консервативных методов лечения. В дальнейшем выраженность боли снижается из-за полного или частичного сращивания суставной щели. На 4 рентгенологической стадии плюснефалангового артроза сустав становится неподвижным. Врачам остается только диагностировать анкилоз и готовить пациента к хирургической операции.
Диагностика
Опытной диагност заподозрит развитие плюснефалангового артроза при внешнем осмотре стопы. На патологию указывают развивающаяся вальгусная деформация, отечность большого пальца, подгибание стопы при ходьбе. Для подтверждения диагноза проводятся инструментальные исследования. На рентгенологических снимках заметны сформировавшиеся остеофиты, уменьшение размера суставной щели, обызвествленные участки. При необходимости назначается КТ или МРТ. Эти методы наиболее информативны для обнаружения поражений связок, мышц и сухожилий. Проводятся и лабораторные исследования:
- общие анализы крови и мочи, результаты которых помогут оценить общее состояние здоровья человека;
- биохимические анализы для подтверждения или исключения ревматического поражения, эндокринных расстройств, нарушений обмена веществ, в том числе подагры.
Исследование синовиальной жидкости помогает установить инфекционное происхождение воспалительного процесса. По его результатам можно определить вид болезнетворных бактерий и их чувствительность к антибактериальным препаратам.
Основные методы лечения
С самого начала лечения пациентам показано ношение специальных ортопедических приспособлений для обеспечения правильного анатомического положения стопы. Используются межпальцевые вкладыши, супинаторы, накладки различной жесткости, предупреждающие дальнейшую деформацию плюснефалангового сустава. Ортопедические приспособления также помогают избежать развития воспалительного процесса из-за натирания мягких тканей.
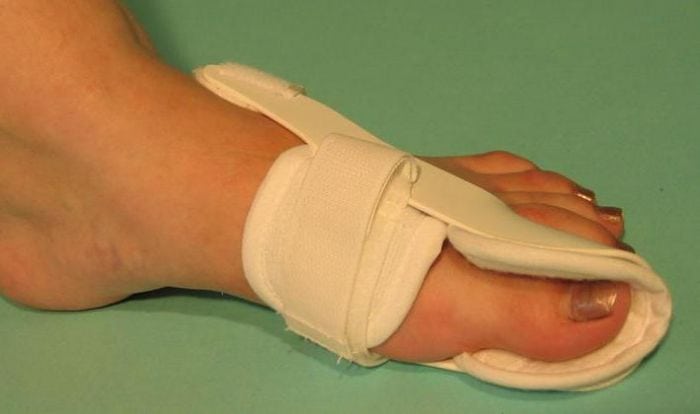
Фиксатор.
Для повышения эффективности лечения пациентам рекомендовано отказаться от вредных привычек, значительно ухудшающих кровоснабжение нижних конечностей. Необходимо изменить рацион питания: исключить из него соль, пряности и специи, фастфуд, жирные сорта мяса. А вот жидкости пить нужно не менее 2,5 л в день, но только при отсутствии патологий органов мочевыделения. Употребление большого количества жидкости способствует ускоренному выведению из суставов продуктов распада тканей, шлаков, токсичных химических соединений.
Если проведение консервативного лечения не принесло результата в течение нескольких месяцев, проводится хирургическая операция. Какой способ при этом будет использоваться, решает врач. Операция проводится с полным удалением фаланги или только иссечением костных разрастаний. В некоторых случаях сустав полностью обездвиживается в функционально выгодном положении.
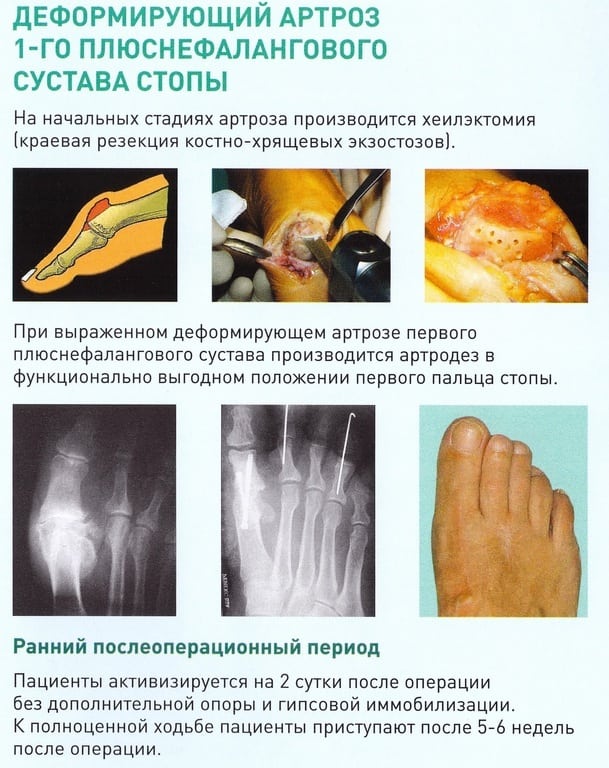
Фармакологические препараты
Суточные, разовые дозы лекарственных средств и длительность их приема определяет ортопед или травматолог. Для устранения острых, пронизывающих болей используются глюкокортикостероиды, растворы которых вводят в суставную полость. Их комбинируют с анальгетиками и анестетиками: Лидокаином, Новокаином. Глюкокортикостероиды (Триамцинолон, Дипроспан, Дексаметазон) являются гормональными препаратами, для которых характерно гепатотоксическое, гастротоксическое, нефротоксическое действие. Поэтому их отменяют через 2-3 дня, заменяя нестероидными противовоспалительными средствами в инъекционных растворах или таблетках:
- Нимесулидом;
- Диклофенаком;
- Мелоксикамом;
- Ибупрофеном;
- Целекоксибом.
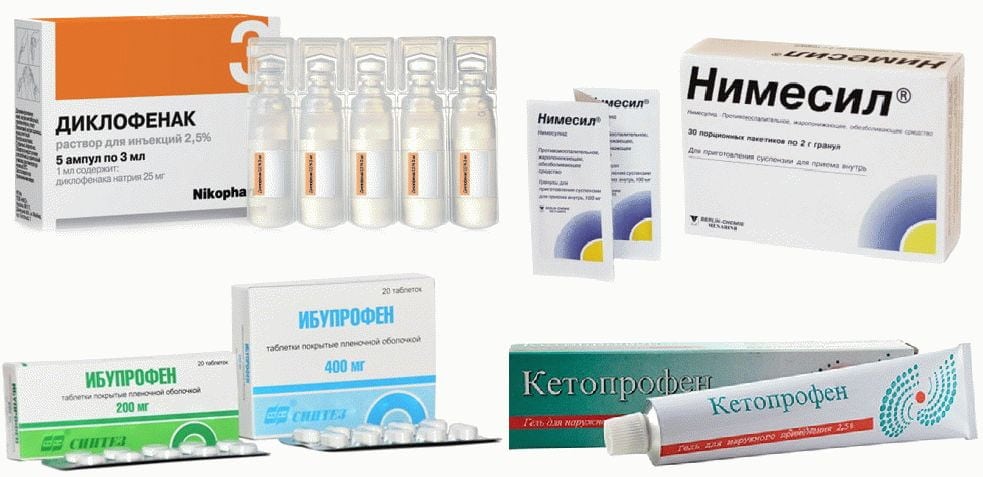
Артроз плюснефалангового сустава — хроническая патология, которую полностью вылечить пока не удается. Это означает, что при его обострениях возникает боль, снимаемая приемом НПВП. Чтобы минимизировать гастротоксическое действие этих препаратов, вместе с ними следует обязательно принимать ингибиторы протонной помпы, самым известным из которых является Омепразол.
Боли при артрозе 1 или 2 степени можно устранять мазями, кремами, гелями с НПВП. Это Фастум, Вольтарен, Артрозилен, Долгит, Найз, Кеторол, Индометацин, Артрозилен, Финалгель. Их наносят тонким слоем на фалангу и втирают массирующими движениями 2-3 раза в день. Ортопеды после купирования воспалительных процессов включают в терапевтические схемы наружные средства с согревающим, местнораздражающим и отвлекающим действием:
- Финалгон;
- Апизартрон;
- Випросал;
- Капсикам;
- Эфкамон.

Их используют в небольших количествах, так как они вызывают довольно сильное жжение. Под действием тепла в пораженные костные и хрящевые ткани приливает кровь. Она насыщает все суставные структуры питательными и биологически активными веществами, предупреждая их разрушение.
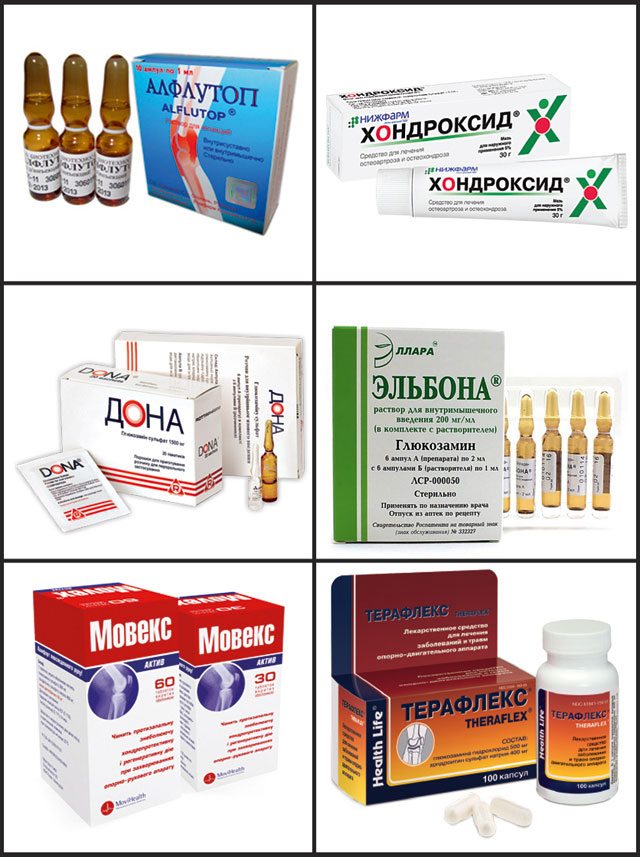
При артрозах любой локализации пациентам показан прием хондропротекторов в течение нескольких месяцев или даже лет. Использование в терапии Структума, Глюкозамина, Хондроитина, Терафлекса, Доны становится отличной профилактикой рецидивов артроза. Их активные ингредиенты накапливаются в тканях, оказывая выраженное обезболивающее действие. Ортопеды постепенно снижают дозы НПВП, а затем и вовсе отменяют эти средства.
Физиотерапевтические процедуры
На любой стадии артроза 1 плюснефалангового сустава используется электрофорез. При проведении процедуры на большой палец накладывается повязка, пропитанная раствором лекарственного средства (НПВП, хондропротектор, группа витаминов B, анальгетик). Поверх нее врач располагает небольшую металлическую пластинку. После прохождения сквозь нее слабых разрядов электрического тока в полость сустава проникают молекулы препарата, оказывая лечебное воздействие. Электрофорез назначается в комплексе с такими физиотерапевтическими процедурами:
- УВЧ-терапией;
- магнитотерапией;
- лазеротерапией.
Во время этих манипуляций в большом пальце ускоряется кровообращение, нормализуется обмен веществ, запускаются регенеративные процессы. В терапии артроза применяются аппликации с бишофитом, парафином, озокеритом.
Рецепты народной медицины
Народные средства используются в терапии плюснефалангового артроза для устранения болей слабой интенсивности. Справиться с выраженным болевым синдромом они способны. Для улучшения самочувствия ежедневно перед сном следует принимать ножные ванночки с эфирными маслами целебных растений:
- эвкалипта;
- пихты;
- можжевельника;
- мелиссы;
- чабреца;
- душицы;
- сосны.
Слабым анальгетическим действием обладают и настои этих растений. В них содержатся биофлавоноиды, органические кислоты, фитонциды, дубильные вещества, ускоряющие кровообращение в пораженных артрозом тканях. Для приготовления настоя 2 столовые ложки сухого растительного сырья залить стаканом кипятка, спустя пару часов процедить и добавить в теплую воду. Время проведения оздоровительной процедуры — 20-30 минут. После вытирания желательно провести массаж стоп легкими поглаживающими и разминающими движениями.
Но настойки для приема внутрь, растирки или мази домашнего приготовления не помогут устранить даже симптоматику артроза, а остановить его прогрессирование они тем более не в силах. Лечение дегенеративной патологии только народными средствами приведет к развитию анкилоза и других тяжелейших осложнений. Ортопеды настоятельно советуют при первых проблемах со стопой обращаться за медицинской помощью, а не использовать компрессы из подорожника и капустных листьев.
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
загрузка…
Источник