Воспаление плюсневого сустава лечение
Сложное анатомическое строение ступни человека определяет функциональность этого органа. Ступня состоит из большого количества мелких костей и суставов. Им ежедневно приходится выдерживать колоссальную нагрузку. Стопа мгновенно реагируют на изменение положения тела в пространстве при ходьбе, беге, танцах, занятиях спортом. Артрит стопы возникает у людей разного возраста, происходят патологические изменения в суставах, их неестественная деформация (примеры на фото), проявляются болевые симптомы. Заболевание нужно своевременно лечить.
Что такое артрит стопы
У человека ступня состоит из мелких костей: округлых предплюсны, длинных трубчатых плюсны и коротких трубчатых фаланг пальцев. Все эти костные системы имеют подвижное сочленение, чтобы одновременно обеспечить координированные движения, амортизацию, надежную опору. Сводчатая форма стопы связана с вертикальным положением тела человека в пространстве и прямохождением.
Воспаление суставов стопы и подвижных соединений костей в других частях тела называется артритом. При этом заболевании воспалительный процесс распространяется в синовиальной оболочке сустава – внутреннем слое суставной сумки. Воспаленная внутренняя поверхность выделяет большое количество синовиальной жидкости, этим обусловлена припухлость сустава. Воспаление захватывает связки, мышцы. Суставные хрящи слабеют. Заболевание поражает предплюсну, плюсну, пальцы.
Причины возникновения
Факторов, которые провоцируют воспалительные процессы в мелких суставах ноги, много. Самыми распространенными причинами возникновения воспаления суставов ступни являются:
- Травмы. Переломы, вывихи, ушибы стопы связаны с нарушением целостности суставов, они провоцируют риск возникновения воспаления. Неудобная, неправильно подобранная обувь – это постоянная травматизация ступни. Такое же действие оказывают физические перегрузки во время продолжительных спортивных тренировок, танцевальных репетиций.
- Инфекции. Попавшие внутрь организма возбудители кишечных заболеваний, пневмонии, острых форм тонзиллита, венерических болезней (гонореи, сифилиса) оказывают разрушающее действие на суставы.
- Аутоиммунные воспаления. У организма срабатывает иммунная защита на воспаление хрящевой ткани, которую он воспринимает как патогенную.
- Специфические. Проявляются индивидуально на фоне имеющихся заболеваний. Например, в суставах происходит отложение солей при псориазе.
- Генетическая предрасположенность.
На возникновение заболевания ряд факторов влияют опосредствованно. Воспаление суставов ступни провоцируют:
- нарушение обмена веществ;
- слабый иммунитет,
- вредные привычки;
- избыточная масса тела;
- возрастные изменения.
Симптомы
Заболевание может поражать один или несколько суставов. Артрит ноги разных видов на ранних стадиях имеет сходные признаки. К характерным общим симптомам заболевания относятся:
- Сильные боли. По мере усиления воспаления боль становиться непереносимой. Резкие болевые ощущения возникают в утренние или ночные часы, не прекращаются даже в состоянии покоя.
- Отмечается отечность, покраснение кожи на участке воспаленного сустава. На стадии ремиссии симптомы артрита стопы исчезают. При отсутствии лечения, воспаление возвращается и проявляется в более сильной форме.
- Повышение температуры воспаленных участков.
- Дисфункция пораженных участков. Ощущается скованность, ограничение передвижений, особенно после отдыха. С началом движения эти проявления проходят. При прогрессирующем процессе и отсутствии лечения периоды скованности становятся боле продолжительными, а впоследствии постоянными.
- Воспаленные суставы деформируются. Выворачиваются пальцы, появляются шишки, наросты. Форма деформации зависит от вида патологии.
- Происходит изменение походки.
Виды и стадии заболевания
Диагностируют несколько видов остеоартрита ступни. Это зависит от причин, которые спровоцировали заболевание:
- Подагрический артрит ступни поражает большой палец, возникает на фоне подагры. На месте сочленения костей первого пальца и плюсны (плюснефаланговый сустав) развивается характерная шишка. Заболевание сопровождается частыми рецидивами.
- Ревматоидный. Воспаление охватывает суставы рук и ног. На стопе деформируются мелкие суставы, мизинец приобретает молотообразную форму. Деформирующий артрит может перейти в гнойный.
- Реактивный является следствием инфекционных заболеваний.
- Посттравматический артрит является следствием травм, первые симптомы заболевания могут появиться через годы.
- Остеоартрит связан с возрастными разрушениями хрящевой ткани. Воспаление поражает глубокие ткани суставов, происходит их серьезная деформация. Со временем у пожилых пациентов развивается артрозо-артрит стопы. Заболевание мучительное, часто рецидивирующее (примеры представлены на фото).
Развитие артрита на ступне происходит постепенно. Заболевание проходит последовательные стадии:
- Активное воспаление.
- Ремиссия (временное исчезновение симптомов заболевания, характеризуется облегчением состояния пациента)
- Рецидив (или обострение, возобновление болезни после кажущегося выздоровления).
Диагностика
Заключения одного врача недостаточно для диагностики артрита ступни. Пациенту следует обратиться сразу к нескольким специалистам:
- терапевту;
- хирургу;
- ортопеду;
- травматологу;
- артрологу.
Лечение назначается с учетом причины, вида и стадии заболевания. Терапия усложняется, если диагностировано хроническое воспаление. При первых появлениях отеков в области суставов стопы, покраснении кожных покровов, повышении температуры над болезненными пальцами нужно обратиться за помощью к терапевту. Он дает направление на проведение ряда исследований, которые помогут определить состояние суставов:
- УЗИ;
- рентгенография;
- МРТ (и КТ при необходимости уточнения диагноза);
- биохимический анализ крови на С-реактивный белок, на определение ревматоидного фактора, мочевой кислоты, концентрации глюкозы;
- пункция для исследования состава суставной жидкости.
Лечение артрита стопы ног
Цель терапевтических мероприятий при артрите ступни – устранение причины заболевания, снятие воспаления, облегчение состояния больного, который испытывает сильные боли. После купирования воспаления врач назначает поддерживающее лечение. В него входят физиопроцедуры, рецепты народной медицины. На начальных стадиях болезни эффективно помогают супинаторы, ортопедическая обувь.
Как лечить артрит стопы в домашних условиях
Для эффективного лечения артрита можно применять комплекс мер даже в домашних условиях. Это медикаменты, диетическое питание, фитотерапия, ванночки, растирания, компрессы, прогревания. Выбор зависит от стадии заболевания. Например, в остром периоде болезни, противопоказаны согревающие процедуры. При лечении артрита ступни терапевтический эффект дают некоторые лекарственные растения:
- Листья лопуха. Свежий сорванный лист прикладывают нижней стороной к воспаленному месту, закрепляют бинтом, сверху надевают носок. Такой травяной компресс можно сделать на ночь, утром процедуру повторить с новым листом. Целебные части растения можно высушить и заготовить на зиму. Перед использованием замочить их в воде.
- Отвары липового цвета, зверобоя, ромашки или их сбор. 1 столовую ложку лекарственного сырья залить кипятком, настоять 10 минут, процедить и выпить в течение дня небольшими порциями.
- Свежевыжатый капустно-морковный сок в равных частях. Стакан сока выпить небольшими порциями в течение дня.
Теплые ванночки хорошо снимают боль при хроническом артрите. В воду можно добавлять йодированную или морскую соль, отвары чистотела, ромашки, дубовой коры, молодой хвои сосны. Можно делать ванночки с горчичным порошком из расчета 1 столовая ложка на 1 литр воды, она должна быть комфортной температуры. Ступни нужно держать в воде около получаса, добавляя горячую воду по мере остывания.
Лечебный эффект дают растирания с использованием спиртовых настоек лекарственных трав. Процедуры делают курсами 7-10 дней. Настойки можно приготовить самостоятельно из корней лопуха, одуванчика, девясила. Для этого берут стакан сырья и 0,5 литра спирта, настаивают 2 недели в стеклянной посуде. С этой же целью хорошо использовать аптечную настойку прополиса, пихтовое или камфорное масло. Применяются согревающие компрессы на ночь и прогревания стоп горячим песком или солью.
Диета
При лечении артрита ног рекомендуется консультация диетолога. Правильно составленный рацион дополняет комплексное лечение:
Полезные продукты | Вредные продукты |
Свежие овощные соки | Копчености |
Крупы | Сельдь соленая |
Фрукты | Сало |
Овощи (кроме щавеля, ревеня) | Сыры острые |
Зеленый чай | Субпродукты |
Продукты, богатые кальцием | Жирные блюда |
Соленья | |
Алкоголь |
Медикаменты
Артрит заболевание сложное и коварное. Лекарственная терапия предполагает использование определенных группы медикаментов:
№ | Группа | Препараты | Действие | Особенности |
1 | Нестероидные противовоспалительные | Кетанов Ортофен Диклофенак Вольтарен Индометацин Мелоксикам Ибупрофен | Уменьшают воспаление, восстанавливают подвижность, снимают отеки | Имеют много побочных реакций, оказывают негативное действие на органы пищеварения, почки, организм в целом |
2 | Хондропротекторы | Румалон Артра Хондроитин Структум Дона Гиалурон Хондроксид | Улучшение регенерации хрящевой ткани | Применяются на острой стадии, после устранения основного воспаления |
3 | Антибиотики | Подбирает врач | Борьба с возбудителями инфекции, устранение воспаления | Перед назначением и определением дозировки, схемы лечения проводится тест на выявление препарата губительного для возбудителя инфекции |
4 | Цитостатики | Соли золота Сульфасалазин Циклофосфан Лейкеран Азатиоприн Метотрексат Куренил | Подавляют иммунный ответ организма | Сильнодействующие препараты, применяются в исключительных случаях при ревматоидном артрите. Их по возможности лучше заменить противовоспалительными препаратами |
Мази
При артрите ступней нужно выбирать препараты, которые эффективно снимают боль, замедляют процессы разрушения суставных тканей. Среди эффективных востребованных мазей положительными отзывами пользуются Диклофенак и Индометациновая мазь. Их втирают в пораженные участки стопы 3-4 раза в сутки. С той же целью активно используются хондропротекторные мази на основе хондроитина и глюкозамина, а также органическая сера в форме крема.
Терапия парафином
Для лечения артрита ступни парафин растапливают на водяной бане до жидкого состояния, дают ему остыть (температура не должна превышать 60° С). Опустить стопы в жидкий парафин по щиколотку, вынуть и дождаться его затвердения. После этого обработанные конечности поместить в пакет, тепло их укрыть. Согревающая процедура должна длиться 15-20 минут, оптимальное количество сеансов 3-10. Парафиновые прогревания противопоказаны при варикозе, гипертонии, диабете.
ЛФК
Артрит сопровождается сильными болями, вызванными поражением суставов и их разрушением. Движения только усугубляют состояние, поэтому лечебная физкультура показана для профилактики или на этапе реабилитации. ЛФК при артрите проводится с целью:
- активизации секреции суставной жидкости;
- нормализации кровообращения и метаболизма;
- ускорения регенерации тканей;
- укрепления мышц, улучшения их функциональных характеристик;
- восстановления подвижности.
Амплитуду движений и частоту повторений нужно увеличивать постепенно. После занятий необходимо провести мышечную релаксацию. Комплекс упражнений для голеностопного сустава является профилактикой заболеваний всей стопы:
- сгибания стопы и пальцев (упражнение выполняется сидя);
- перекаты с пятки на носок и наоборот;
- поднятия на носки (выполнять у опоры);
- поднятие мелких предметов с пола пальцами ног;
- катание стопой палки или мячика;
- хождение поперек палки (опираться средней частью стопы);
- круговые движения ступней.
Физиотерапия
После снятия воспаления, болевых ощущений проводится физиотерапия. Самыми эффективными физиотерапевтическими процедурами являются:
- массаж;
- лечебные грязи;
- электрофорез;
- диадинамик и другие.
Народные средства и рецепты
Существует множество действенных народных рецептов для лечения артрита. Самые популярные и простые среди них:
- Растительное масло смешать со скипидаром и камфорным маслом. Воспаленные участки растирать лечебной смесью перед сном.
- В равных количествах смешать водку, мед, натертую черную редьку. На стакан смеси добавить 1 столовую ложку мелкой соли. Подогретую смесь втирать в суставы.
- Воспаленную стопу обернуть капустным листом (его нужно надрезать до выделения сока), прибинтовать. Менять капустный компресс нужно каждый час.
- Из свежих ягод облепихи сделать кашицу и наложить ее на пораженный сустав, подержать 30 минут, смыть без использования мыла, вытереть насухо и смазать мазью.
- Взбить 1 желток с 1 чайной ложкой скипидара до получения пены. Добавить 1 чайную ложку яблочного уксуса. Ежедневно мазать пораженные пальцы.
Прогноз
Поражение стоп артритом вылечивается при условии своевременного начала лечения, эффективности терапевтического комплекса. При аккуратном выполнении рекомендаций врача подвижность суставов восстанавливается, и качество жизни возвращается. В противном случае процесс разрушения тканей становится необратимым, и заболевание может привести к инвалидности.
Профилактика
Любое заболевание легче предупредить. Для профилактики воспалений суставов стопы важно придерживаться простых правил:
- выбирать удобную обувь для повседневного ношения;
- избегать травм ступней;
- лечить сопутствующие инфекционные заболевания;
- избегать чрезмерных физических нагрузок на ноги;
- следить за массой тела;
- не допускать переохлаждения.
Фото артрита стопы
Видео
Как лечить артрит стопы
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Источник
Стопа имеет очень сложное строение, и, несмотря на ее сравнительно небольшую величину, патологии любого рода в этой зоне влекут нарушение функционирования всей нижней конечности. Плюсневые кости – не исключение.
Анатомия стопы
В состав нее входит 26 костей, и она подразделена на 3 части: предплюсна, плюсна и фаланги пальцев.
К костям предплюсны относятся 3 клиновидные, пяточная, ладьевидная, кубовидная, таранная (является частью голеностопа) кости. Все они посредники перехода голеностопа в ступню.
Костей плюсны 5 – первая плюсневая кость стопы, затем вторая, третья и так по счету пальцев. Их основное предназначение – поддержание и создание свода стопы, без чего движение человека было бы невозможным. Это мелкие трубчатые косточки, они очень хрупкие. Между ними имеется пространство.
Фаланг пальцев 14. Они являются подвижными суставчиками, имеют хрящи. Большой палец имеет 2 фаланги, другие пальцы – 3. Своды стопы функционально очень важны, потому что при движениях ног они выполняют роль амортизатора.
Причины болей
Если болят плюсневые кости стопы, причины и лечение всегда взаимосвязаны настолько, что можно говорить об этиопатогенетической терапии. Боли связаны со многими заболеваниями. Они различаются по своему характеру, длительности, распространенности. Могут быть одно- или двусторонними, кратковременными и постоянными, в виде жжения, парестезий и пр.
Наиболее распространены следующие патологии:
- Воспаление подошвенной фасции. Причиной становится постоянное давление на подошвенный апоневроз, поддерживающий свод стопы. Фасция занимает пространство между пяткой и плюсной. Патология характерна при большом весе, плоскостопии, занятиях спортом. Боли в своде и пятке возникают сразу после сна.
- Артриты. Болит и сам сустав, и стопа. Проявляется это зудом и жжением.
- Лигаментоз – поражение связок стопы, может быть 2-сторонним. Развивается при больших нагрузках на стопу, нарушенном кровообращении и микротравмах связок.
- Пяточные шпоры – появление костного нароста в месте крепления фасции к пяточной кости. При этом почти всегда имеется хронический фасцит. Боль появляется при ходьбе.
- Сбой в кровоснабжении. При этом стопа болит и при ходьбе, и в покое.
- Защемление нервного ответвления между костями стопы или в месте выхода из позвонка. Чаще возникает после родов.
- Доброкачественные невриномы. Боли возникают между 3-м и 4-м пальцем. Они могут быть в виде покалывания, жжения, боли, чаще с 1 стороны. При ношении узкой обуви боль усиливается.
- Переломы, вывихи.
- Метаболические нарушения с остеопорозом. Боль усиливается при нажатии на кости.
- Функциональная недостаточность стоп – это проблема толстяков, беременных, гиподинамии и больших нагрузок на ноги. После длительного стояния в ступнях появляются разлитые боли.
- Плоскостопие – имеется распластывание свода, меняется форма ступни. Голени и стопы быстро утомляются и сильно болят.
- Патологические нарушения – бородавки, вросший ноготь, искривление большого пальца. Являются результатом неудобной обуви.
- Возрастные изменения стоп – жировая ткань на стопах с возрастом уменьшается, происходит деформация плюсны, нарушения кровообращения и остеопорозы. Роль играет интенсивная нагрузка на стопы.
Симптомы и лечение наиболее частых патологий
Часть плюсневых костей образует подвижные суставы с пальцевыми фалангами. Как и в других суставах, здесь имеется суставной хрящ и суставная сумка. При ушибе или падении головки могут сместиться, и возникает мучительная боль в месте повреждения. Подвижность сустава резко нарушена, наступить на ступню и пошевелить пальцами ног невозможно.
Сустав становится отечным, увеличивается в размере, кожа над ним краснеет. Головка сама может деформироваться с появлением на ней наростов.
Лечение ушиба плюсневой кости стопы определяется картиной рентгена. Чаще возникает необходимость хирургического вмешательства. И хотя проводится оно с местной анестезией, это радикальный вид терапии.
Лечение плюсневых костей стопы выражается тогда в возвращении головки кости в анатомически правильное положение и фиксировании ее металлической спицей.
Костные наросты удаляют. Обувь после такого вмешательства подойдет только ортопедическая для поддержания костей стопы.
Плоскостопие развивается по разным причинам:
- аномалии строения стопы с рождения;
- ношение узкой обуви или высокий каблук;
- ожирение;
- повышение нагрузки при тренировках;
- травмы ног со слабостью мышц.
Лечение чаще всего консервативное. Пациент выполняет специальные упражнения для тренировки свода, постоянно использует ортопедические стельки. Полезно хождение босиком по песку или гальке и плавание.
Убрать плоскостопие полностью возможно только у детей, пока кости растут. Взрослым остается только следить, чтобы патология не прогрессировала. Плоскостопие может стать причиной вальгусного большого пальца, который боль усиливает.
Патологии суставов
Артрит — воспаление сустава, артроз — дегенеративные изменения хряща. Лечение артроза плюсневых костей стопы включает в себя и прием хондропротекторов. Они подпитывают остатки хряща. Воспаленный сустав также отекает, увеличивается, становится горячим на ощупь, болит при ходьбе.
Для артроза характерен хруст при движениях. В процесс воспаления вовлекаются окружающие ткани, связки, мышцы. Это называется периартритом и периартрозом. Если артрит полностью излечим, то при артрозе этого нет, процесс можно только затормозить. Тогда применимо только симптоматическое лечение плюсневых костей стопы.
Для терапии травм применяют специальные фиксирующие повязки. Также для лечения важна первопричина. Если речь идет об инфекции, назначается антибактериальная терапия. В других случаях можно обойтись местным лечением в виде мазей и гелей и пр. Для снятия боли назначают анальгетики. Лечение воспаления плюсневой кости стопы по схеме назначается только врачом.
Нервные нарушения
Нарушение проводимости нервных импульсов с появлением боли могут возникать в следующих случаях:
- защемление нерва между костями плюсны;
- защемление нерва на уровне позвонков;
- воспаление нервной ткани при переохлаждениях, ношении узкой обуви;
- невринома между фалангами пальцев.
В качестве лечения будут назначаться сеансы массажа, физиотерапии, одежда по сезону и удобная обувь. При воспалении можно применить мази и гели, согревающие и противовоспалительные.
Лечение плюсневых костей стопы может заключаться в мануальной терапии, если защемление находится в позвоночнике и сопровождается смещением позвонков. Целью становится возврат позвонков на место.
Метаболические нарушения в костях
Они связаны с дефицитом витаминов, Са, цинка, фосфора и пр. Чаще всего возникает остеопороз. При этом кости становятся хрупкими и подвержены переломам. Патология обычно симметрична и сначала поражает мелкие кости.
Боли появляются при нагрузках и в конце дня. Визуально стопа не изменяется, но все нарушения видны на рентгене.
Для лечения необходим прием препаратов Са и витаминов с минералами, правильное питание. Не менее важна и высота каблука, которая не должна превышать 4-5 см.
Лечение плюсневых костей стопы направлено на предотвращение разрушения костей в дальнейшем. Таким больным нельзя заниматься спортом и иметь серьезные нагрузки. Также следует нормализовать вес.
Болезни сосудов
Чаще всего боли связаны с варикозом. При нем нарушается отток крови от ступней. Целью лечения становится восстановление тонуса вен, укрепление стенок сосудов, распределение нагрузок на ноги.
Лекарства могут применяться местно и перорально. Используют препараты для улучшения микроциркуляции, флеботоники, витамины, антиагреганты и пр. Вообще надо сказать, что различны причины болей плюсневых костей стопы ног, а лечение может быть консервативным и радикальным.
Диагностика
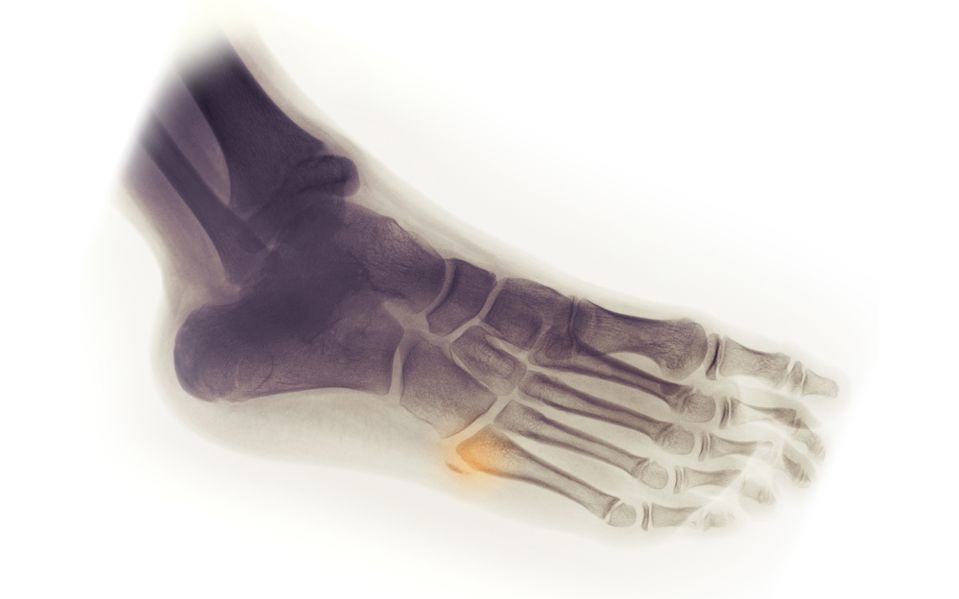
Визуальный осмотр не может дать достаточно информации для постановки диагноза. Назначается рентгенография в 2 проекциях. Это основной метод диагностики.
Также применяется УЗИ, при необходимости МРТ или КТ. Сложность диагностики в том, что пациенты чаще всего приходят с запущенными формами патологий, потому что, например, при переломах мелких костей многие к врачам не идут и продолжают ходить с переломами.
Общие принципы лечения
Лечение болей плюсневых костей стопы всегда и во всех отношениях индивидуально. Начинается все с консервативного лечения, к операциям стараются прибегать редко.
Необходимое лечение боли плюсневых костей стопы врач назначает только после определения причины. Терапия начинается с ограничения нагрузок на стопу. Воспаление потребует применения противовоспалительных средств, переломы – наложения гипса, вывихи – эластичной повязки.
Метаболические нарушения лечатся гормонами, витаминно-минеральными комплексами, ангиопротекторами, хондропротекторами и пр. Плоскостопие подразумевает ношение специальных стелек и обуви. Вне обострения заболеваний обязательными становятся ЛФК, массаж, физиотерапия.
Нарушения кровообращения, невриномы, вросший ноготь требуют радикального хирургического лечения.
Переломы подробно
Плюсневые кости трубчатые и мелкие, поэтому именно они подвержены переломам. И это не зависит от возраста, пола и профессии. Переломы плюсны встречаются в 5 % случаев всех переломов, и в 20 % переломов ног. Симптомы при этом настолько разные, что многие не догадываются о переломе. Обращение к врачу при этом необходимо.
Статистика переломов плюсны
Наиболее часто ломаются 4-й и 5-й кости плюсны. Они ломаются чаще. Перелом наружной 5-й кости часто бывает осложнен смещением. Период реабилитации при таком переломе наиболее длительный.
Менее частым является перелом 1-й кости. Реже всех страдают 2-я и 3-я кость. Они находятся в середине и защищены лучше.
2-я, 3-я и 4-я плюсневые кости страдают при прямом направлении удара (падение на стопу тяжелого предмета или ДТП). При непрямом ударе повреждаются 1-я и 5-я кости. Усталостный перелом возникает в 4-й кости.
Причины переломов
Основными причинами переломов являются:
- удар по стопе;
- подворачивание стопы;
- падение тяжести на ногу;
- неудачное приземление после падения или прыжка;
- мелкие однообразные повторяющиеся травмы (например, танцы, спорт).
А также заболевания костной системы.
Классификация переломов
По линии надломов переломы могут быть: поперечными, Т-образными, косыми, винтообразными и клиновидными. Переломы бывают со смещением обломков и без.
Виды перелома
По характеру повреждения перелом бывает травматический и усталостный (стрессовый перелом). Травматический возникает при прямом ударе, падении с высоты, наезде на стопу, подвывихе.
Усталостный перелом возникает при повторных ушибах и постоянных нагрузках. Его еще называют перелом Дойчелендера или маршевый.
Диагностируется чаще всего у призывников, т. к. у них резко увеличивается нагрузка на стопу. Также в группу риска с таким переломом входят балерины, танцоры, атлеты, гимнасты, футболисты. Стрессовые переломы обычно не имеют ярких проявлений и часто игнорируются, поэтому приводят к осложнениям. Они выражаются в смещении кости и травмировании соседних костей.
Другие виды переломов по анатомическому принципу
При переломе Джонса кости травмируются у основания 5-й плюсневой кости. Перелом этот всегда множественный осколочный, и после него кости не срастаются. Лечение перелома пятой плюсневой кости стопы будет успешным только в случае точного диагноза, который довольно сложен.
При отрывном переломе стопы костный отломок кости отсоединяется при сильном натяжении сухожилий. Диагностировать патологию также сложно, потому что все симптомы напоминают растяжение связок. Сочетается часто с переломом голеностопа.
При авульсивном переломе линия слома поперечная, без смещения. При этом у основания 5-й плюсневой кости параллельно возникает растяжение сухожилий голеностопа.
При субкапитальном переломе травмируется шейка плюсневых костей.
Также переломы бывают открытые и закрытые.
Симптомы и признаки
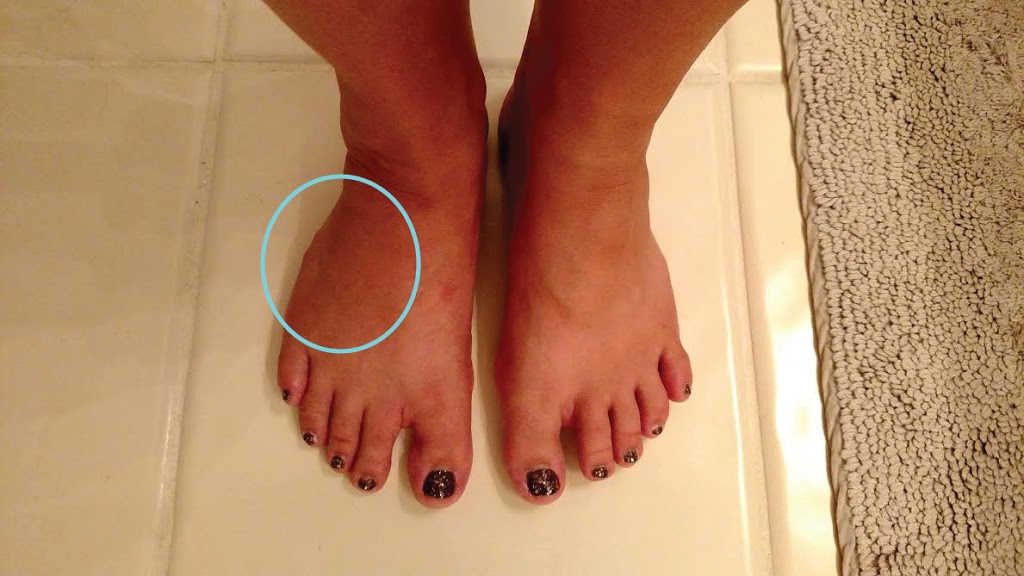
В момент получения травмы можно услышать характерный хруст и ощутить сильную боль. Поврежденный палец может стать укороченным, неестественно отклониться в сторону, а на месте перелома быстро возникают отек и гематома. Движение становится невозможным.
Первая помощь
Сразу обязательна иммобилизация стопы с помощью шин или других подручных средств. Фиксация производится по всей стопе до верхней трети голеностопа. Поврежденная нога должна быть слегка приподнята. Это значительно снижает риск острой боли и упрощает транспортировку пострадавшего.
К месту повреждения можно приложить на 20 минут лед, который уменьшит боль и не даст быстро развиться отеку.
Повторить прикладывание льда можно через 10 минут. При наличии ран необходимо наложить асептическую повязку.
При смещении костных обломков или открытом переломе самим вправлять перелом нельзя. Это делает только врач после проведения рентгена.
Для купирования боли можно выпить “Пенталгин”, “Анальгин”. Транспортировка только в горизонтальном положении на носилках.
Принципы лечения
Общая схема лечения:
- иммобилизация стопы с наложением гипса;
- закрытая репозиция (без разреза тканей сопоставляются фрагменты кости).
Остеосинтез проводится при множественных оскольчатых переломах и больших смещениях. Это операция, в ходе которой обломки восстанавливают по их анатомическому размещению. Костные обломки фиксируются специальными пластинами, спицами или винтами. И только после синтеза накладывают гипс.
Гипс

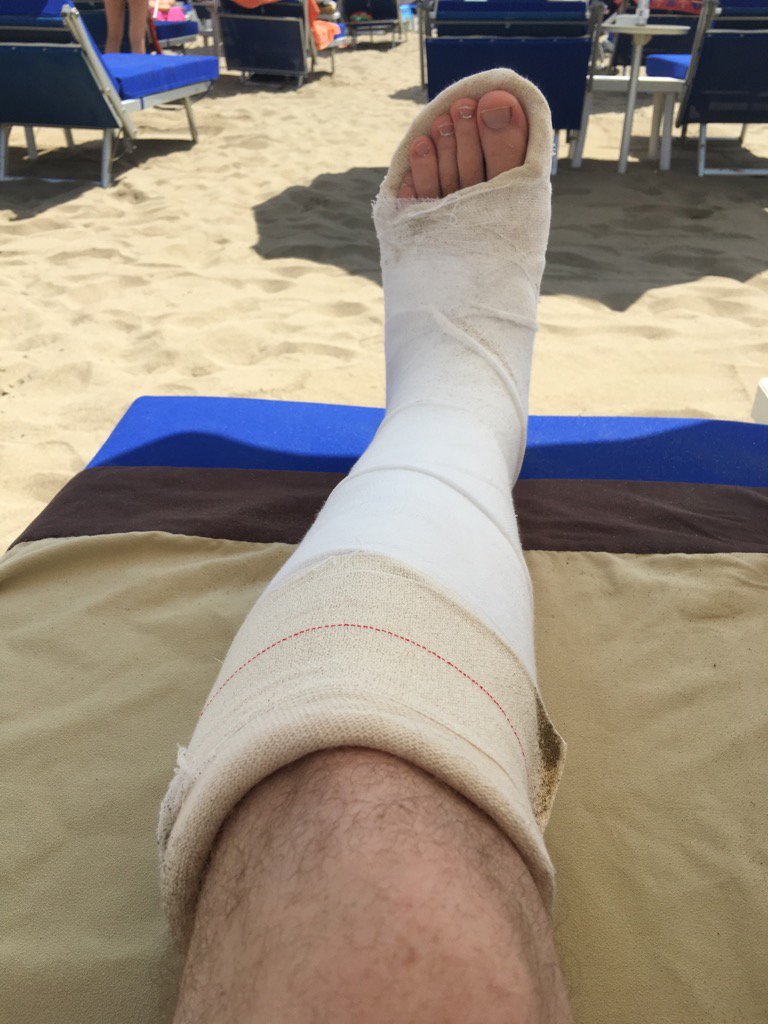
Лечение перелома 5-й плюсневой кости стопы требует наложения гипсового сапожка. Его используют в большинстве переломов стопы. При переломе 5-й плюсневой кости в гипсе ходят 1,5 месяца.
Ортез
Ортез применяется при легких единичных травмах. Он стабилизирует стопу и уменьшает нагрузку на нее.
Сколько заживает перелом?
В среднем на это уходит 6-8 недель. Скорость сращивания зависит от возраста, уровня кальция в крови, наличия сопутствующих заболеваний и точности выполнения предписаний врача.
Операция
Оперативное лечение перелома пятой плюсневой кости стопы требуется только при сильном смещении 3-й и 4-й плюсневых костей. Чаще это бывает при переломе головки кости.
Реабилитация и восстановление
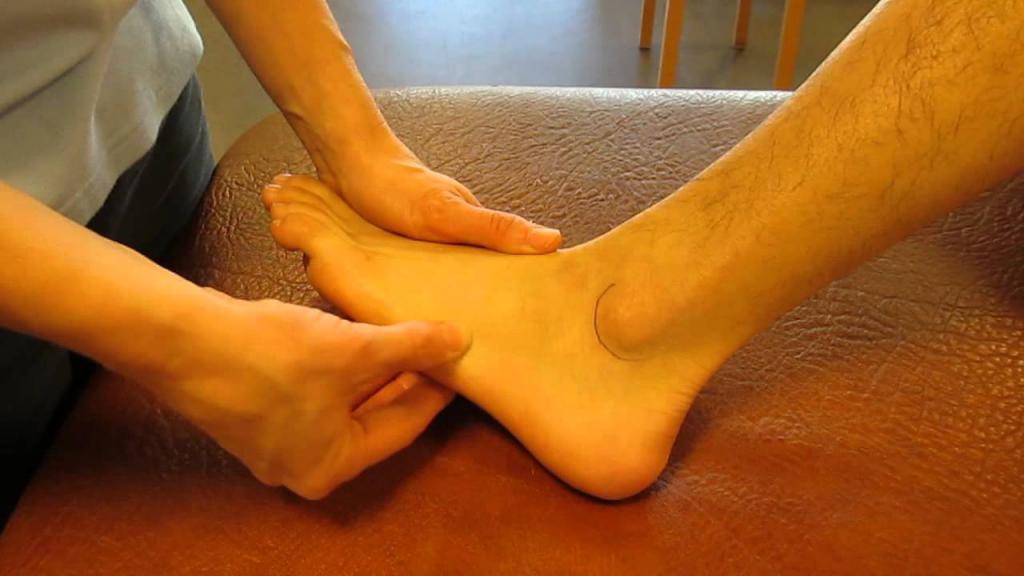
Для разгрузки стопы требуется использование костылей вплоть до полного срастания перелома. Реабилитация ставит своей целью восстановление работы мышц и сухожилий стопы, нормализацию подвижности суставов. Проводится под наблюдением ортопеда.
В примерный комплекс реабилитации входит:
- Физиотерапия – стимулирует рост и заживление костной ткани.
- Лечебная гимнастика и ЛФК показаны уже через месяц после травмы. Процедуры укрепляют мышцы, увеличивают подвижность суставов. Главные упражнения – сгибание и разгибание пальцев, подъем и опускание на носочки.
- Массаж начинают после снятия иммобилизации. Он улучшает кровоснабжение и уменьшает отек, повышает мышечный тонус.
- Ношение супинаторов формирует правильный свод стопы и равномерно распределяют нагрузки. Их надо носить 6-12 месяцев.
Осложнения
При неправильном лечении перелома плюсневой кости стопы или игнорировании реабилитации перелом чреват осложнениями. Среди них:
- артриты и артрозы;
- деформация костей стопы;
- хронические боли в стопе;
- формирование костных шипов;
- некроз и остеомиелит.
При лечении перелома плюсневых костей стопы огромное значение придается правильной реабилитации и восстановлению.
Источник
