Воспаление под кожей как лечить

Как и любое другое, гнойное воспаление – это ответ организма на воздействие какого-либо раздражителя, направленный на ограничение патологического участка, уничтожение провоцирующих агентов и восстановление повреждения. Реакция воспаления состоит из трех последовательных фаз: повреждение, отек, восстановление. Именно характер отека определяет вид воспаления.
Развиваются гнойные воспаления при преобладании в отечной жидкости (экссудате) болезнетворных гноеродных бактерий. Это могут быть синегнойная и кишечная палочки, стафило-, гоно-, стрептококки, клебсиеллы, протей. Степень обсеменения бактериями очага повреждения определяет вероятность и характер воспалительной реакции.
Гной представляет собой жидкую среду, содержащую в своем составе погибшие форменные элементы крови (лейкоциты, фагоциты, макрофаги), микробы, ферменты (протеазы), разрушенные и омертвевшие ткани, жиры, белковые фракции. Именно протеазы ответственны за растворение тканей (лизис) в очаге повреждения.
Выделяют следующие виды гнойного воспаления:
- эмпиема – скопление гноя в полости, представленной стенками органа;
- абсцесс – полость, возникшая в результате расплавления тканей, заполненная гнойным экссудатом;
- флегмона – разлитое гнойное поражение подкожной клетчатки на протяжении сосудов, нервов, в фасциях.
Воспаление атеромы
Одна из часто встречающихся доброкачественных опухолей в подкожных тканях – атерома. Образуется она в местах наибольшего распространения сальных желез: голова, область копчика, лицо, шея. Атерома имеет вид округлого образования, представляет собой полость, заключенную в капсулу, с содержанием жира, холестерина, клеток кожи.
Возникает она в результате того, что выводной проток сальной железы закупоривается. Атерома может быть единичной, но в большинстве случаев встречается множественное распространение этих образований различных размеров. Опухоль эта безболезненна и, кроме косметического дискомфорта, не доставляет неудобств.
Выделяют первичные (врожденные) и вторичные атеромы, которые возникают при себорее. При пальпации они плотные, умеренно болезненны, имеют синюшный оттенок. Локализуются вторичные опухоли на лице, груди, спине, шее. После их вскрытия образуются язвы с подрытыми краями.
В амбулаторной хирургии воспаление атеромы – распространенная проблема. Предрасполагающими факторами к этому являются такие состояния:
- недостаточная гигиена;
- самостоятельное выдавливание прыщей, особенно при несоблюдении правил антисептики;
- микротравмы (царапины и порезы);
- гнойничковые заболевания кожи;
- снижение местного иммунитета;
- гормональные нарушения;
- злоупотребление косметикой.
Нагноившаяся атерома характеризуется болезненностью, локальным покраснением и отечностью. При больших размерах может отмечаться флюктуация – ощущение перетекания жидкости в эластичной полости. Иногда образование самостоятельно прорывается наружу и выделяется салообразный гной.
Лечится воспаление атеромы только хирургически. Выполняется разрез кожи, вылущивание содержимого с обязательным удалением капсулы. Когда она убрана не полностью, после операции возможен рецидив. Если повторно образовалась атерома, воспаление может развиться в этой же области.
Нагноение ран
Раны возникают по многочисленным причинам: бытовые, производственные, криминальные, боевые, после операции. Но воспаление раны не всегда бывает гнойным. Зависит это от характера и места повреждения, состояния тканей, возраста, обсемененности микробами.
Факторы, предрасполагающие к воспалению раневой поверхности, следующие:
- ранение загрязненным предметом;
- несоблюдение правил гигиены;
- применение стероидных гормонов и/или цитостатиков;
- избыточный вес тела;
- недостаточность питания;
- дефицит витаминов;
- пожилой возраст;
- снижение местного и общего иммунитета;
- хронические кожные заболевания;
- тяжелые соматические болезни;
- жаркая, влажная погода;
- недостаточный дренаж раны после операции.
Обычно нагноение раны характеризуется тем, что в тканевом дефекте скапливается гнойный воспалительный экссудат. При этом вокруг краев появляется гиперемия (покраснение) и «теплый» отек, обусловленный расширением сосудов. В глубине раны преобладает «холодная» отечность, связанная с нарушением лимфатического оттока из-за сдавления сосудов.
На фоне перечисленных признаков появляется распирающая, давящая боль, в области поражения локально повышена температура. Под слоем гноя определяется некротизированная масса. Всасываясь в кровь, продукты распада, токсины вызывают симптомы интоксикации: лихорадка, слабость, боли в голове, понижение аппетита. Поэтому, если возникло воспаление раны, лечение должно быть незамедлительным.
Нагноение послеоперационных швов
Процесс воспаления послеоперационного шва происходит, как правило, на 3-6 день после хирургических манипуляций. Связано это с попаданием в место повреждения тканей гноеродных микроорганизмов. Бактерии в рану могут быть занесены первично (предметом ранения, плохо обработанным инструментарием, руками медицинского персонала и/или самого больного) и косвенно из очага хронической инфекции: кариес, тонзиллит, синусит.
Предрасполагающие факторы к развитию патологического процесса в области шва:
- недостаточная дезинфекция медицинского инвентаря;
- несоблюдение правил асептики, антисептики;
- сниженный иммунитет;
- плохой дренаж отделяемого раны;
- повреждение подкожной клетчатки (гематомы, некрозы);
- некачественный шовный материал;
- несоблюдение гигиены пациентом;
- участки ишемии (недостатка кровоснабжения) из-за пережатия лигатурой сосудов.
Если развилось воспаление шва, то будут наблюдаться такие симптомы, как покраснение и отек кожи вокруг, болезненность. Сначала из шва может отделяться серозная жидкость с примесью крови, а затем происходит нагноение.
При выраженном процессе воспаления появляются лихорадка с ознобом, вялость, отказ от еды.
Лечить загноившийся операционный шов следует только под контролем врача. Неправильные самостоятельные действия могут привести к распространению инфекции, углублению воспаления и развитию грозных осложнений вплоть до сепсиса. При этом образуется грубый извитой рубец.
Гнойное поражение кожи и подкожной клетчатки
Патологические процессы в коже и нижележащих слоях встречаются в хирургической практике очень часто. Кожа и ее придатки – первый защитный барьер организма от различных неблагоприятных воздействий.
Негативными факторами, провоцирующими развитие воспаления кожи, являются такие:
- механические повреждения (царапины, ссадины и порезы, расчесы);
- воздействие высоких и низких температур (ожог, обморожение);
- химические агенты (бытовые щелочи, кислоты, злоупотребление антисептическими и моющими средствами);
- избыточное пото- и салоотделение могут вызвать гнойное воспаление кожи;
- плохая гигиена (особенно у тучных людей);
- заболевания внутренних органов (патологии эндокринной, пищеварительной систем;
- врастание ногтя.
Вызывать гнойное воспаление кожи и подкожной клетчатки могут микробы, занесенные извне, и/или представители условно-патогенной флоры. Нагноения кожи разнообразны по месту локализации и клиническому течению.
Фурункул
Нагноение волосяного фолликула и сальной железы – фурункул. Он может быть локализован в областях кожи, где есть волосы. Возникает в любом возрасте. Наиболее часто встречается у больных сахарным диабетом и/или ожирением.
Клинические проявления выражаются в типичном воспалении: гиперемия, боль, повышение местной температуры, припухлость. Иногда это состояние сопровождается реакцией близко расположенных лимфатических узлов.
Осложнениями фурункулеза могут стать лимфаденит, абсцесс, тромбофлебит (воспаление вен), флегмона, реактивный гнойный артрит, сепсис, менингит.
Карбункул
Карбункул – острое инфекционное воспаление одновременно нескольких волосяных луковиц с сальными железами. Встречается чаще у лиц зрелого и пожилого возраста. Большую роль в развитии этого воспаления играют эндокринные нарушения. Типичная локализация – задняя часть шеи, спина, живот, ягодицы.
На месте инфицирования возникает плотный разлитой отек, кожа становится багровой и болезненной. Происходит некротическое расплавление тканей. Вскрывается карбункул в нескольких местах, выделяется сливкообразный гной. Поражение при таком воспалении кожи имеет вид пчелиных сот.
Гидраденит
Воспаление потовых желез возникает преимущественно при нечистоплотности, опрелостях, расчесах. На первое место среди провоцирующих факторов выступает бритье подмышек. Возникают микротравмы кожи, а использование дезодоранта способствует закупорке выводных протоков желез.
В области подмышечной впадины образуется плотный болезненный бугорок, кожа становится багрово-синюшной. По мере развития воспаления боль усиливается, мешает движениям. Возникает флюктуация, кожа в центре истончается, и наружу прорывается густой гной.
При распространении воспаления на другие участки благодаря обилию лимфатической ткани образуется конгломерат узлов с выступающими сосочками кожи – «сучье вымя». Если лечения не проводится, процесс может распространиться – образуется абсцесс или флегмона. Грозным осложнением гидраденита является сепсис.
Абсцесс
Полость гнойно-некротического характера, ограниченная капсулой, – абсцесс. Чаще возникает как осложнение воспалений, гнойничковых заболеваний на коже.
Причиной развития гнойной полости может стать воспаление колотой раны или места инъекции, когда отток гноя нарушен.
Клинически абсцесс проявляется отеком и гиперемией кожи в области поражения. В глубине тканей пальпируется плотноэластичное болезненное образование. Кожа над абсцессом горячая на ощупь. Появляются симптомы интоксикации.
При вскрытии абсцесса и неполном опорожнении или наличии в полости инородного тела стенки капсулы не до конца смыкаются, и образуется свищ. Прорыв гноя может произойти на кожу, в окружающие ткани, в полость органов.
Флегмона
Гнойно-некротический процесс воспаления, располагающийся в клетчаточном пространстве, не имеющий четких границ. Причины возникновения флегмоны такие же, как при абсцессе.
В связи с развитием эстетической медицины, образование флегмоны могут спровоцировать корригирующие процедуры: липосакция, введение различных гелей. Места локализации могут быть любыми, но чаще воспаляться склонны области живота, спины, ягодиц, шеи. Не редкость – поражение тканей ноги.
Постепенно расплавляя ткани, флегмона распространяется по клетчатке, фасциальным пространствам, разрушая сосуды и провоцируя некроз. Часто флегмоной осложняется абсцесс, гидраденит, фурункул.
Паронихий и панариций
Панариций – воспаление мягких тканей, костей и суставов пальцев кисти, реже стопы. Боль при панариции может быть нестерпимой, лишать сна. В месте воспаления – гиперемия и отек. При развитии процесса нарушается функция пальца.
В зависимости от локализации поражения панариций может быть разных типов:
- кожным – образование нагноения между эпидермисом и следующими слоями кожи с образованием «пузыря»;
- подногтевым – затек гноя под ногтевую пластину;
- подкожным – гнойно-некротический процесс мягких тканей пальца;
- суставным – поражение фалангового сустава;
- сухожильным – нагноение сухожилия (тендовагинит);
- костным – переход гнойного процесса на кость, протекающий по типу остеомиелита.
Паронихий – повреждение валика около ногтя. Воспалиться ногтевое ложе может после маникюра, обрезания кутикулы. Отмечается при этом состоянии пульсирующая боль, покраснение, отделение гноя.
Лечение
Гнойными воспалениями мягких и других тканей организма занимается хирургия. При появлении симптомов, указывающих на гнойное поражение, обязательно нужно проконсультироваться с врачом. Самостоятельное лечение чревато распространением процесса и усугублением ситуации. Основные направления лечения:
- антибактериальная терапия с применением местных средств от воспаления (мазей, растворов) и системных препаратов (Пенициллин, Цефтриаксон, Клиндамицин, Ванкомицин);
- противотоксическая терапия (введение внутривенных растворов глюкозы, солевых, форсированный диурез);
- лечение сопутствующих хронических патологий;
- иммунокоррекция (введение вакцин, сывороток, анатоксинов);
- диетическое питание с исключением простых углеводов, мучного, жирного, жареного и соленого;
- витаминотерапия;
- первичная и вторичная хирургическая обработка ран (иссечение и удаление омертвевших тканей, промывание и дренирование);
- физиотерапия после операции (УФО, лазеротерапия, лечение магнитным полем).
Для хирургического лечения ран используются следующие методы:
- физические (лазерное излучение, плазменные потоки, вакуумная обработка зоны воспаления);
- химические (различные ферментные препараты: Трипсин, Химотрипсин, Лизосорб);
- биологические (удаление некротических тканей личинками зеленых мух).
При консервативной терапии используют такие препараты:
- антисептики (Повидон-йод, Мирамистин, Этакридин, Хлоргексидин);
- водорастворимые мази (Диоксидин, Метилурацил);
- кремы (Фламазин, Аргосульфан);
- дренирующие сорбенты (Коллагеназа);
- аэрозоли (Лифузоль, Нитазол).
В периоде регенерации (заживления) после операции используют следующие средства:
- повязки с антибактериальными мазями (Левомеколь, Тетрациклин, Пимафуцин), стимулирующими веществами (Винилин, Актовегин, Солкосерил);
- специальные раневые покрытия против воспаления и для заживления (Воскопран);
- препараты на основе природных полимеров (Альгипор, Комбутек).
Гнойное воспаление различных частей тела распространено и имеет множество различных форм. Течение процесса может быть гладким или приносить грозные осложнения, приводящие к летальному исходу. Поэтому к лечению нужно подходить комплексно и проводить весь спектр назначенных терапевтических мероприятий, профилактических мер по предотвращению вторичного возникновения болезни.
Источник
Кожный покров человека служит, в частности, барьером, который защищает организм человека от внешних неблагоприятных воздействий. Кроме этого кожа выполняет ряд других важных функций.
Среди них можно упомянуть:
- Защиту от воздействия солнечных лучей.
- Снижение вреда от различных механических повреждений.
- Обмен веществами и энергией с внешним миром.
- Регуляцию температуры человеческого тела.
- Участие в процессе дыхания.
- Предохранение от болезнетворных воздействий окружающего мира.
Этот список можно продолжить. Однако, иногда может случиться, что кожный покров получает те или иные повреждения или попадает под воздействие тех или иных болезнетворных инфекций.
В таких ситуациях необходимо вылечить кожный покров и восстановить его функции. Причины таких заболеваний или повреждений могут быть различными.
Одно из наиболее распространённых — это гнойное поражение кожи. Рассмотрению этого вопроса будет посвящена данная статья.
Какие бывают гнойные поражения кожи?
Прежде всего уточним, какие именно могут быть гнойные поражения кожного покрова? Для того, чтобы ответить на этот вопрос, нужно их классифицировать по тому или иному признаку. Таких классификаций может быть несколько. Рассмотрим их.
Безусловно, каждое гнойное воспаление является той или иной инфекцией. Можно их различать по видам таких инфекций. Их существует немало.
Приведём несколько из них для примера:
- вульгарная эктима;
- импетиго;
- сикоз;
- остиофолликулит;
- гидраденит;
- импетиго.
Этот перечень, конечно, не является исчерпывающим.
Другая классификация говорит нам, что гнойные воспаления могут быть поверхностными или глубокими. Последние, в свою очередь, делятся на лёгкие, острые или хронические поражения.
Важно отметить, что кожа имеет довольно сложное строение. Гнойные воспаления могут происходит в различных её слоях. Речь идёт, как о внешнем слое, так и о более глубоких. Также нужно помнить о том, что гнойное воспаление редко имеет только одну причину. Обычно речь идёт о воздействии нескольких видов инфекций одновременно.
Теперь перейдём к описанию конкретных разновидностей гнойных воспалений.
Начнём с поверхностных поражений кожного покрова.
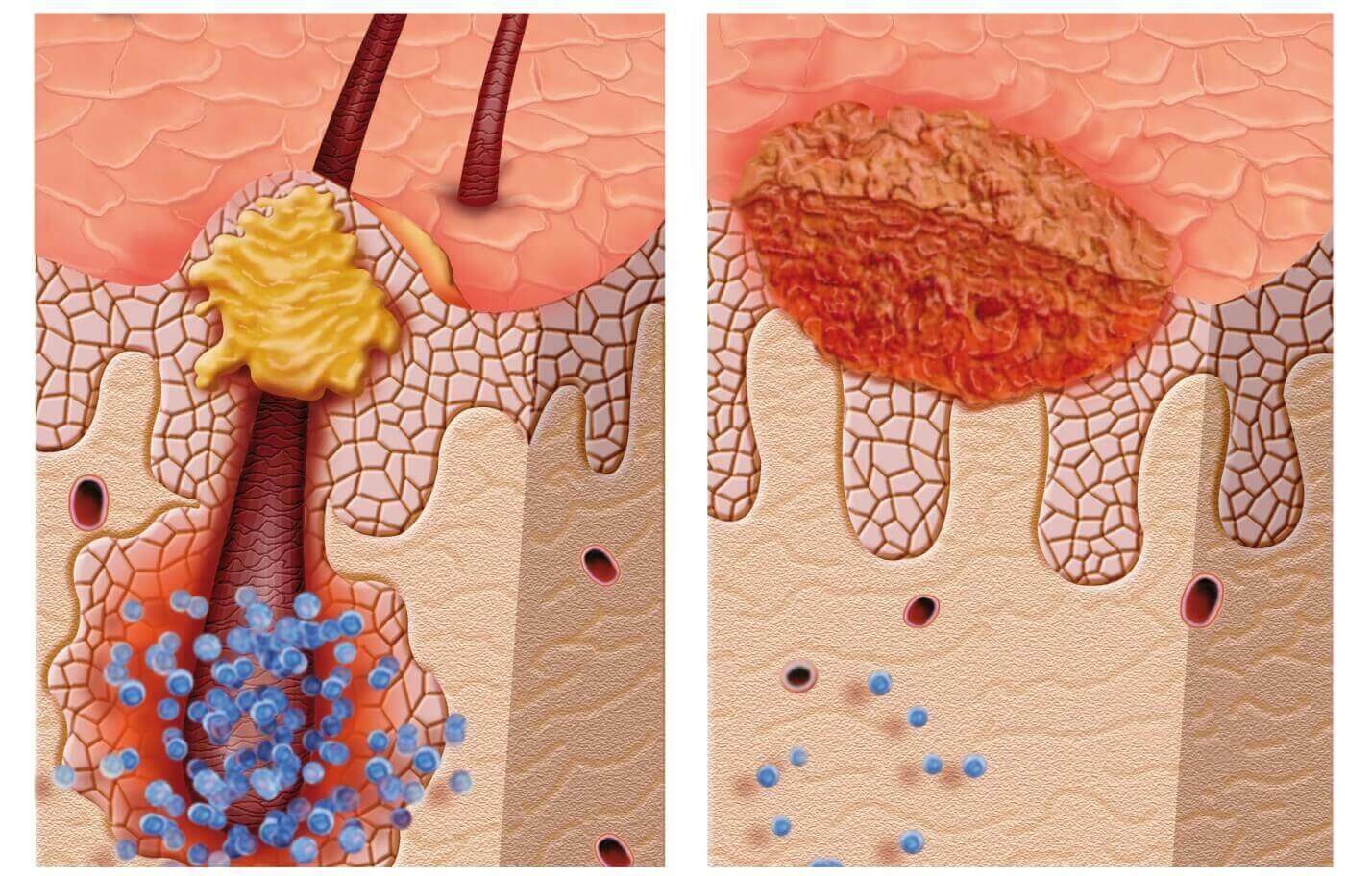
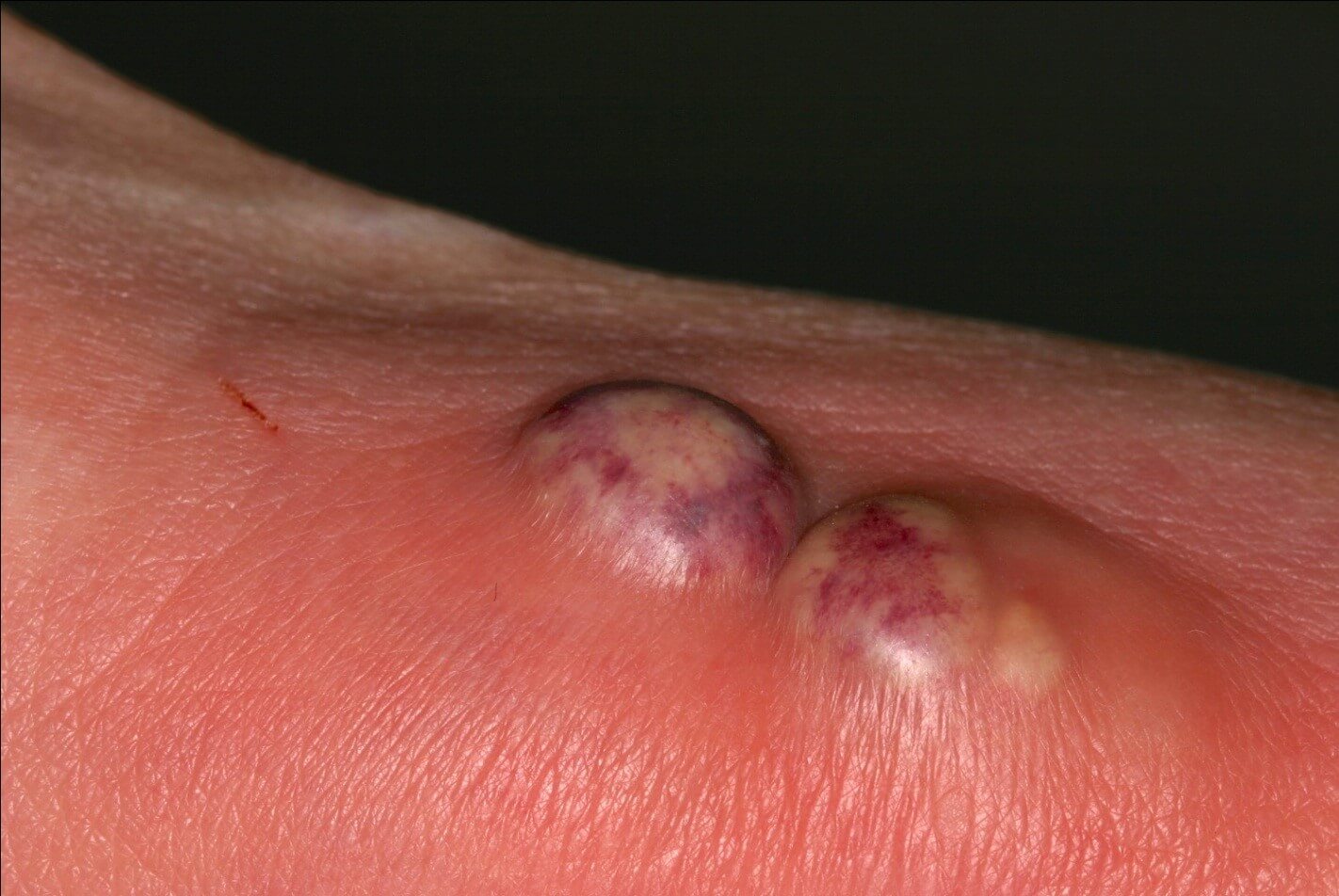
- Одно из таких поражений действует на волосяные фолликулы. Отсюда возникло его название — фолликулит. Результатом инфекции может стать пигментное пятно или шрам.
- Иногда воспаления группируются в одном месте. Если не лечить заболевание, это может привести к локуальному облысению в поражённом месте.
- Остиофолликулит представляет собой аналогичное воспаление. Он отличается от предыдущего тем, что в месте воспаления присутствует волос. Обычно возникает в результате механического повреждения кожи.
- Расскажем об еще одной разновидности. Сикоз. В отличие от описанных здесь случаев, является хроническим заболеванием. У него есть два основных признака. Он носит не точечный характер, а поражает определённый участок кожи.
Вторая особенность — это мерцающий характер воспаления. Поражение происходит в тех местах, которые периодически подвергаются неблагоприятному воздействию.
Например, при хроническом насморке может быть поражена кожа под носом. В некоторых случаях так может произойти в результате бритья. Период созревания нагноений является не очень долгим. В результате на коже появляется ссохшаяся корочка и, в некоторых случаях на коже появляется немного синюшний оттенок.
Причиной появления этих и аналогичных инфекций могут быть не только разного рода механические воздействия, но и недостаточная гигиена. Самое распространённое лечение носит локальный характер и состоит в обработке поражённого участка антисептиком.
Наряду с воспалением поверхности кожи, может происходить поражение внутренних слоёв кожного покрова.
- Одним из примеров глубинных поражений может служить образование фурункула. В этом случае воспаление охватывает не только самый внешний слой кожи, но и распространяется на внутренние её слои.
При этом воспаляются сальные железы и на отдельных участках может происходить некроз кожи. При таком воспалении обычно ощущается сильная дёргающаяся боль.
Это связано с тем, что воспаление также захватывает и нервные окончания. Если фурункул возникает на лице, это создаёт повышенную опасность распространения стафилококковой инфекции по кровеносным сосудам на другие участки тела.
- Другой разновидностью глубокого поражения кожи является образование карбункула. При этом обычно происходит одновременное глубокое воспаление нескольких волосяных фолликул с некрозом стержней, которое сопровождается острой болью. Впоследствии на месте поражения может образоваться круглая, кратерообразная язва. После излечения она затянется, но на её месте образуется шрам.
- По-другому проявляет себя гидраденит. При его появлении не происходит образования гнойных стержней. При этом такое гнойное воспаление является острым и достаточно болезненным. Образуется обычно в подмышечных или паховых впадинах, на коже, расположенной за ушами. На месте поражения происходит нагноение, при этом гной сочится наружу. Лечение этого заболевания основано на иссечении потовых желез и последующем снятии воспаления.
Также могут происходить гнойные инфекции без обширного образования гноя. При этом речь идёт о меньшей степени поражения кожи, однако, такие заболевания также являются очень неприятными. В качестве примера можно привести опрелости, вызванные стафилококковым заражением, рожу и флегмоны. Последние выглядят, как небольшие, хаотически расположенные, покраснения кожи.
Причины появления
В нормальном состоянии человека окружает огромное множество микроорганизмов. Если у него сильный иммунитет, они практически не способны причинить ему вред.
Ситуация меняется в случаях, когда человек заболевает, получает механические травмы, недостаточно занимается своей гигиеной и в ряде других случаев, некоторые микроорганизмы становятся активными и могут вызывать гнойные поражения кожи.
Если у человека слишком активно работают сальные железы, в определённые возрастные периоды существует повышенная вероятность гнойных воспалений. Также иногда к этому может привести изменение гормонального фона. Если это всё же произошло, необходимо применить меры для их излечения.
Какие мази способны вытягивать гной?
Если образовался гнойник, то один из самых очевидных способов его излечения — смазать поражённый участок кожи определённой мазью для того, чтобы вытянуть гной. Что мы можем применить в подобных случаях? Что медицина может нам для этого предложить?
- Если вы приступаете к лечению на ранней стадии образования гнойника, то будет эффективным воспользоваться мазью Вишневского. Она успешно применяется ав течение многих ле ещё с прошлого века и время подтвердило её эффективность. Здесь читайте о стоимости мази Вишневского.
Она имеет также официальное название: линимент бальзамический. Мазь включает в себя ксероформ, берёзовый дёготь и касторовое масло. Первый из этих компонентов оказывает антисептическое и подсушивающее действие.
Дёготь улучшает микроциркуляцию крови в поражённой ткани и нормализует в ней обменные процессы. Касторовое масло способствует актиному всасывпанию лекарств, что обеспечивает их лечебное действие. Эта мазь хорошо показала себя при лечении фурункулов и карбункулов.
Её используют, накладывая на марлевую салфетку и прислоняя к больному месту. Процедуру достаточно выполнять по три раза каждый день до наступления излечения. Эффективность лечения будет выше, если вы одновременно для лечения будете применять антибиотики.
Эта мазь не только лечит гнойники, она полностью удаляет на этом месте болезнетворные агенты. Это полностью исключае вероятность повторного нагноения в этом месте.
- При лечении прыщей или угрей применяется серная мазь. Обычно такой вид нагноений возникает из-за закупорки кожных пор. Мазь также эффективна и в тех случаях, когда происходят гнойничковые воспаления в местах, где имеется волосяной покров.
Применяется аналогично мази Вишневского. Повязку рекомендуется периодически менять. Это нужно делать через каждые пару часов. При лечении таких гнойников, как фурункулы, эта мазь не является очень эффективной.
- Ихтиоловая мазь является недорогим и эффективным средством. Она хорошо вытягивает гной, также обладает хорошим антисептическим действием.
- Синтомициновая мазь также известна тем, что хорошо способна вытягивать гной. Она будет эффективна также и в том случае, если лечение гнойника было запущено. Ответ на вопрос: от чего синтомициновая мазь? — читайте здесь.
- Мазь Илон активизирует обменные процессы и оказывает антисептическое действие. В результате её применения гной постепенно рассасывается.
- Когда лечение гнойника заканчивается, нужно для продолжения лечения использовать очищающие и заживляющие мази (тетрациклиновая, Бактриан и другие).
Народные средства для лечения гнойников
Наряду с официальными медицинскими средствами. Существуют и народные средства лечения гнойников.
 Расскажем о нескольких из них.
Расскажем о нескольких из них.
- Алтей рекомендуют прикладывать вместе с оливковым маслом.
- Сырой тёртый картофель нужно накладывать на гнойник несколько раз в день.
- Кашица из мелкопорезанных свежих луковиц вылечит гнойное воспаление, если её несколько раз в течение дня приложить к больному месту.
- Свежеистолчённые литы подорожника также можно эффективно использовать для лечения.
Хирургическое лечение
В особенно тяжёлых или запущенных случаях для лечение гнойников обращаются к хирургу.
Лечение обычно происходит посредством разрезания и опорожнения гнойника. Делается это под наркозом. Параллельно применяются очищающие и антисептические средства.
Меры предосторожности при лечении
- При воздействии на гнойники необходимо избегать попадания лекарственных средств на окружающие участки кожи. В некоторых случаях это может вызвать их раздражение.
- После излечения гнойника нужно очистить это место от болезнетворных агентов, которые вызвали заражение. Это предотвратит повторное появление гнойного заражения на этом месте.
- При лечении нужно аккуратно соблюдать необходимые гигиенические правила. Это ускорит лечение и ограничит возможное расширение нагноения.
Когда обратиться к врачу?
Лечить это заболевание, конечно. Можно и самому. Но это сопряжено с серьёзным риском.
При неправильном лечении возможны разного рода осложнения. Кроме этого, основой качественного лечения является правильный и всесторонний диагноз, который можно получить у врача. Поэтому обращаться к врачу нужно в большинстве случаев. Особенно это важно тогда, когда речь идёт об особенно трудных ситуациях.
Также не нужно забывать и о том, что нагноение может иногда само по себе быть симптомом других заболеваний и чем раньше вы разберётесь, что происходит, те эффективнее будет ваше лечение.
Источник
