Воспаление под ногтем после занозы

1094 просмотра
3 октября 2020
Здравствуйте ! Неск недель назад уколола палец. То ли шипом растения колючего.. было , как при занозе. Но уже неделя , как точка от занозы превратилось в коричневое пятнышко диаметром 1.5 мм и вокруг образовалось беловатое колько диаметром 5 мм и чуть расходится в сторону одну.. Больно только при опред нажатии ( например, когда берешь ручку для письма). Что мне предпринять? Благодарю за ответ!
Возраст: 56
На сервисе СпросиВрача доступна консультация хирурга по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Ортопед, Травматолог
Добрый день. Вероятнее всего от укола остался маленький отломок, который начал гнить(разрушаться под действием имунной системы) в мягких тканях. Необходимо обратиться очно к хирургу жля проведения маленькой манипуляции по вскрытию гнойника и устранения причины восполения. А так чем дольше будете ждать и откладывать на потом, тем больше будите мучить себя.
Хирург
Здравствуйте, Марина !
Там скорее всего имеется инородное тело (заноза ) , необходимо обратиться к хирургу очно для её удаления !
Удачи Вам !
Пульмонолог, Терапевт
Здравствуйте. А фото можете сделать?
Дерматолог, Хирург, Косметолог
Добрый день, обратиться к хирургу и удалить, осталось инородцев тело.
Хирург
Здравствуйте.
Пятнышки бывают разными.
Но по Вашему рассказу действительно похоже на инородное тело.
Но без личного осмотра врача Вам не обойтись, т.к. это дело может разрастись, перейти в абсцесс. Надо смотреть.
Здоровья Вам.
Педиатр, Терапевт, Массажист
Вокруг этого типа сформировался абсцесс, ему нужно вскрыть буквально одним движением маленького инструмента, даже не скальпелем. К вам нужен хирург, которая в принципе отпустит вас через 5 минут со вскрытым микроабсцессом
Маммолог, Хирург, Онколог
Марина, здравствуйте. По описанию у вас развился абсцесс, показан осмотр зирурга и оперативное лечение. Если амбулаторного приема нет, обратитесь в приемный покой гнойной хирургии.
Хирург
Здравствуйте, варианта 2 – 1 инкапсулированное инородное тело , 2- абсцесс . Что предпринять ? Зайдите спокойно к хирургу на прием в поликлинику, если процесс сверху то без труда убрать все лишнее ч промыть рану, через 3-5 дней вы о не забудете. Будьте здоровы!
Хирург-стоматолог
Здравствуйте!
В данном случае действительно что то осталось,что дало воспалительную реакцию и развитие гнойного процесса.Вам обязательно нужно обратиться к хирургу очно,для вскрытия гнойника,других вариантов к сожалению нет.Сами ни в коем случае ничего не делайте,ни греть,не делать никакие компрессы,мази.
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 5
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою бесплатную онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
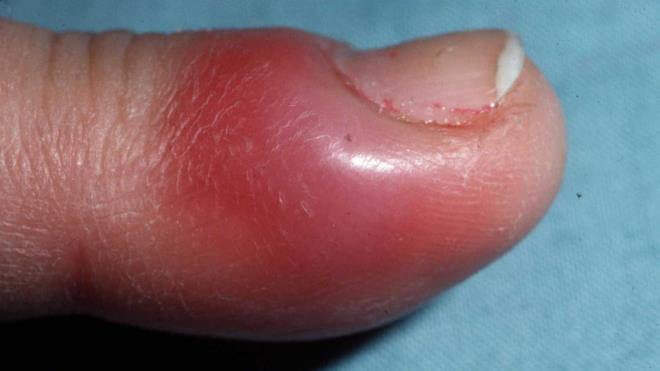
Панариций – инфекционное воспаление мягких тканей пальцев рук и ног. Это весьма распространенная и при этом опасная болезнь. Возникает в результате гнойного процесса, который может возникнуть даже после небольшой травмы, если в ранку попадает инфекция.
Панариций является сложной патологией. В зависимости от тяжести процесса, его лечение длится от двух недель до нескольких месяцев.
Это заболевание невозможно качественно вылечить в домашних условиях. При отсутствии квалифицированной медицинской помощи воспаление продолжит быстро прогрессировать и поражать ткани кисти. А это чревато развитием гангрены, флегмоны предплечья, остеомиелита и тяжелых деформаций пальцев. Вовремя не вылеченные абсцессы часто дают рецидив.
Как возникает панариций
Чтобы запустить патологический процесс, достаточно крошечной раны на пальце – например, от укола или занозы.
Небольшие раны быстро затягиваются, но инфекция остается внутри и продолжает размножаться. При этом организм человека распознает опасность и приступает к выработке фагоцитов (лейкоцитов). Строение соединительной ткани кистей рук специфично – она образует вертикальные фасциальные перегородки. Они идут от надкостницы к коже, разделяя на вертикальные ячейки. Таким образом инфекция удерживается от проникновения на другие участки, но возникают идеальные условия для возникновения абсцесса.
Когда в таких перегородках возникает отек и увеличивается давление в тканях – появляется изматывающая боль. Если панариций не лечат – инфекция прорывается в соседние ячейки, распространяясь на суставы и сухожилия.
Виды панариция
Панариций на пальцах рук встречается чаще, чем на стопах. Он может развиться у человека любого возраста, как у мужчин, так и у женщин. Однако чаще всего болезнь поражает пациентов 20-50 лет. У детей тяжелые формы панарициев диагностируют редко, у них обычно воспаляется только околоногтевой валик (паронихии).
Классификация панарициев:
- Околоногтевая форма или паронихий. Болезненный процесс захватывает край ногтевой пластины, переходит на околоногтевой валик. Причина возникновения такого панариция – микротравмы примыкающих к ногтю тканей, почти незаметные порезы – например, в результате непрофессионально сделанного маникюра.
- Подкожный панариций. Нагноение образуется с обратной стороны травмы, в подкожном гнойном пузыре накапливается экссудат, часто – с кровянистыми примесями. Примечательно, что такой нарыв не болит, человека может беспокоить только незначительное жжение. Кожа вокруг панариция краснеет. Если подкожный пузырь увеличивается в объеме – это значит, что болезнь прогрессирует. Именно эта форма заболевания легче других поддается лечению. Но в силу особенностей строения мягких тканей воспаление быстро распространяется на суставы и сухожилия.
- Подногтевой панариций. Очаг воспаления находится под ногтевой пластиной, в мягких тканях. Инфекцию можно занести при травме ногтя или занозе.
- Костный панариций. В этом случае воспаляется костная ткань пальца. Такое воспаление может возникнуть после глубоких травм и переломов.
- Суставная форма или гнойный артрит. Поражается сустав между фалангами, пальцы приобретают веретенообразную форму и любое движение становится болезненным.
- Комбинированная суставно-костная форма. Воспаление захватывает не только сустав, но и кость.
- Сухожильная форма. Самый сложный и болезненный вид панариция. Кроме кости и сустава воспаление перекидывается на сухожилия, пораженный участок опухает и из-за сильной боли становиться практически невозможно двигать пальцами и конечностью.

Внимание! Выявить подкожный панариций особенно сложно у людей с плотной малочувствительной кожей. Первые признаки воспаления начинают проявляться через 5-7 дней после травмы, когда человек уже почти не обращает внимания на первые неприятные ощущения. Без лечения воспаление захватывает сухожилия, суставы и фаланги приводя к осложненной форме болезни.
Симптомы панариция
Как будет протекать заболевание – зависит от возбудителя, типа воспаления и характера поражений тканей. Однако общие черты у разных типов панариция всё же есть. К ним относятся:
- отечность пальцев на тыльной стороне кисти;
- покраснение и чувство натяжения кожи;
- ограниченность движений, неловкость, скованность;
- неприятные ощущения или боль: от покалывания до резких пульсаций (в зависимости от глубины поражения).
При тяжелой форме панариция пациент будет страдать от высокой температуры, интоксикации, слабости.
Если возбудителем воспаления является стафилококк – яркой клинической картины с болью и повышением температуры может и не быть. В этом опасность такого панариция: при наличии стафилококка процессы распада развиваются очень быстро и развивается некротический очаг. Поэтому будьте внимательны – сильный отек кисти, сопровождающийся слабостью, сонливостью и отсутствием аппетита может свидетельствовать о разрушительной деятельности стафилококка. Срочно обратитесь к врачу!.
В случае, если внутри панариция работает анаэробная флора, рука будет не только отечной, но и багровой или даже синюшной. При этом типе поражения омертвение тканей тоже развивается очень быстро.
Стадии заболевания
Начальная стадия заболевания носит название серозно-инфильтративная. Спустя 2-3 дня после начала поражения она переходит в гнойно-некротическую стадию.
Для серозно-инфильтративной стадии характерны:
- умеренная боль;
- обострение неприятных ощущений, когда кисть опущена вниз;
- покраснение тыльной стороны кисти;
- отек пальцев и кисти;
- пораженный палец с трудом сгибается;
- температура тела колеблется в пределах 37-37,5 градусов;
- удовлетворительное самочувствие.
Когда заболевание переходит в гнойно-некротическую стадию, симптомы выражены ярко:
- пульсирующие или дергающие боли в пораженном пальце;
- пациент вынужден держать кисть приподнятой вверх;
- в центре покрасневших участков кожи просматриваются более бледные пятна;
- вены кисти расширены;
- лихорадка, общая интоксикация;
- в анализе крови высокий показатель СОЭ, повышено число лейкоцитов.
Факторы риска
Воспалительный процесс возникает, если в ранку попадают патогенные микроорганизмы. Ими могут быть:
- золотистый стафилококк;
- бета-гемолитический стрептококк;
- энтероккок;
- кишечная или синегнойная палочка;
- грибковая инфекция.
Нередко причиной воспаления становится комбинация нескольких видов аэробных и анаэробных микроорганизмов.
Открыть ворота инфекции люди могут в силу невнимательности или дурных привычек. Например, к микротравмам может привести привычка грызть ногти или срывать заусенцы, проведение маникюра у недостаточно добросовестного специалиста.
Факторы, при которых нужно быть предельно осторожными и беречь пальцы от микротравм:
- грибковая инфекция:
- дерматоз, осложненный бактериальной и грибковой микрофлорой;
- поражение ногтей в результате псориаза или экземы;
- сахарный диабет (особенно его декомпенсированная форма);
- поражение артерий и вен – оно приводит к нарушению микроциркуляции крови и нарушению трофики тканей;
- прием иммунодепрессанты или глюкокортикоиды;
- пожилой возраст, авитаминозы, истощение. гипопротеинемия;
- частый контакт с едкими химикатами;
- частое пребывание в условиях высокой влажности;
- работа связана с воздействием вибрации;
- синдром Рейно.
Диагностика панариция
Установить диагноз могут травматолог, ортопед и инфекционист. После осмотра и сбора данных анамнеза врач назначит:
- клинический анализ мочи;
- клинический анализ крови;
- бактериологический посев с пораженного участка:
- рентгенография.
Чтобы уточнить форму и локализацию воспаления, врач аккуратно пропальпирует больное место пуговчатым зондом.
Поскольку суставной панариций выявить сложнее – может возникнуть необходимость сделать сравнительные рентгенограммы одноименного пальца на правой и левой руках. По результатам обследования врач примет решение как лечить панариций.
Лечение панариция

Если пациент своевременно обратился за медицинской помощью, панариций может быть успешно вылечен при помощи консервативных методов лечения: местного и системного применения антибиотиков, анальгетиков, УВЧ терапии, электрофореза. Главное – обеспечить рассасывание инфильтрата.
На этой стадии лечения эффективны дополнительные процедуры: ванночки с солевым раствором или компрессы на место воспаления, применение ихтиоловой мази или мази Вишневского. В зависимости от площади поражения можно использовать мази и лосьоны с антибиотиками, антисептики, аппликации с димексидом.
Чтобы снять боль, вам предложат нестероидные противовоспалительные препараты.
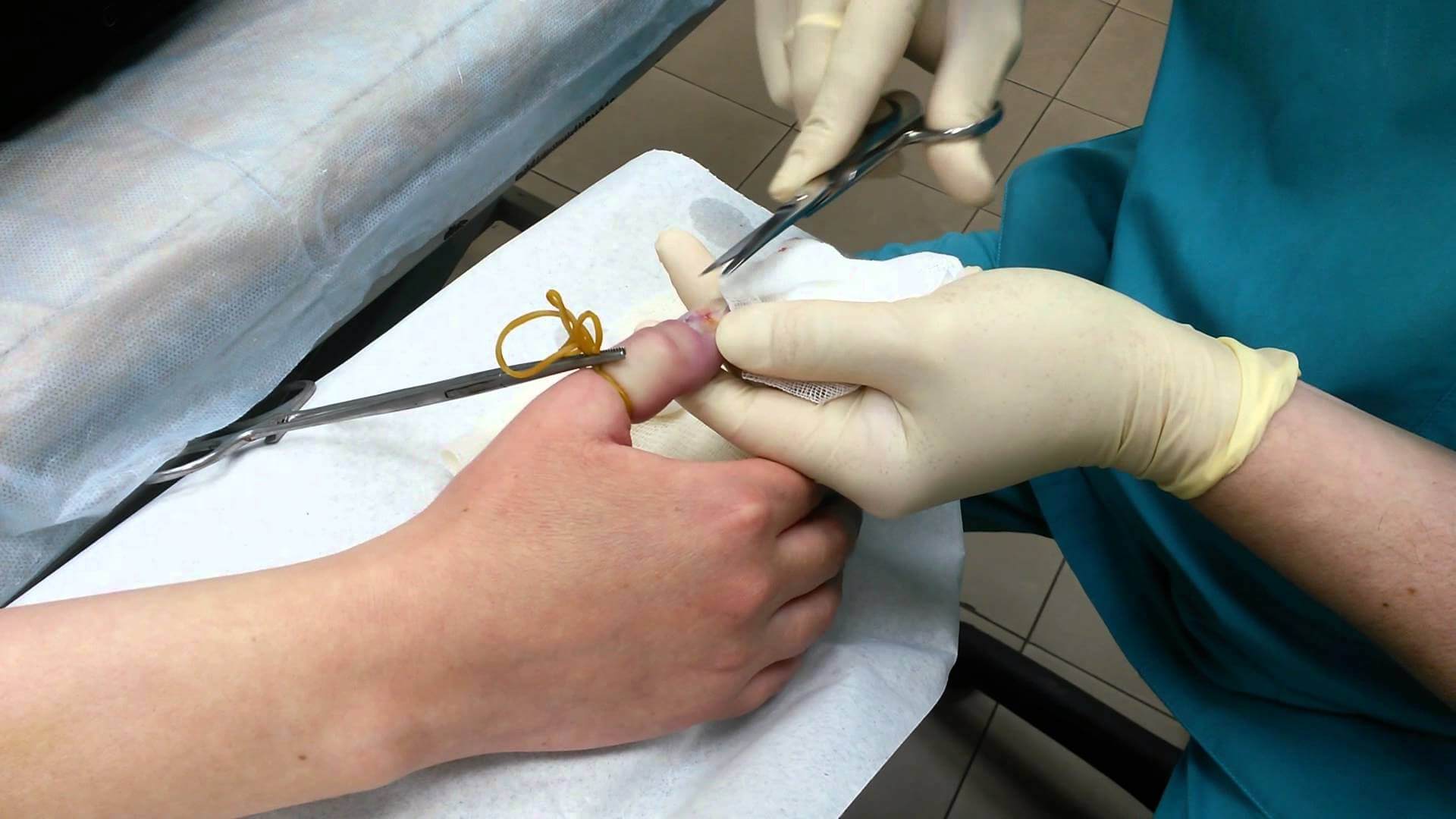
В случае, если воспаление переросло в гнойно-некротическое, наболевшую полость необходимо своевременно вскрыть, дренировать и промывать антисептическими растворами. На время интенсивного лечения на палец будет наложена повязка и лонгета. Скорее всего, врач назначит курс антибактериальных препаратов – в зависимости от результатов анализа на чувствительность к тому или другому виду антибиотиков.
Профилактика
Появление панариция предупредить не сложно. Для этого важно соблюдать следующие правила:
- при работе надевать защитные перчатки;
- соблюдать технику безопасности на работе и в быту;
- незамедлительно обрабатывать антисептиками любые повреждения кожи – в том числе уколы заноз и заусенцы;
- заклеивать травмированные участки защитным пластырем.
- следить, чтобы инструменты для маникюра были стерильны;
- избегать длительного воздействия воды – она ослабляет защитные качества кожи.
Источник
От попадания под кожу мелких инородных предметов не застрахован никто, причем в любое время года. Особенно часто от этого страдают дети. Боль и дискомфорт во время удаления занозы превращают это занятие в настоящую пытку. Помимо одобренных врачами методов – пинцета и дезинфицирующего средства – существуют рецепты народной медицины, направленные на то, чтобы уменьшить неприятные ощущения и сделать процедуру безболезненной. Предлагаем с ними познакомиться.
Заноза в теле – дискомфорт, воспаление и не только
Редко, когда заноза заметна сразу. Обычно после попадания в кожу мелких осколков, фрагментов дерева, металла или стекла проходит определенное время. Первые симптомы, свидетельствующие о занозе – боль, воспаление и дискомфорт, которые концентрируются вокруг поврежденного участка тела. Сложность и скорость удаления из кожи инородного тела зависят от разных факторов: величины осколка, особенностей кожи и даже возраста человека (в случае с детьми эта процедура, как правило, длится дольше).
Но занозу нельзя оставлять в теле. Ее нужно поскорее удалить во избежание начала инфекции. Нередки случаи, когда мелкие фрагменты дерева, забытые в коже рук, из-за серьезного воспаления и нагноения оборачивались ампутацией пальцев. Попадание инфекции в организм может привести и к более серьезным последствиям (гангрене, столбняку). Если традиционными способами вытащить занозу не удается, необходимо скорее обратиться к врачу.
После удаления занозы важно обработать пораженный участок кожи дезинфицирующими средствами, чтобы не допустить инфекции. До тех пор, пока рана полностью не исцелится, желательно следить за чистотой кожи вокруг нее. Необходимые инструменты и кожу вокруг пораженной области перед началом удаления занозы стерилизуют с помощью спирта.
Уменьшение боли подручными средствами
Заметив занозу, многие люди сразу же берутся за иголку, дезинфицирующее средство и пинцет. Этот набор давно проверен и рекомендован специалистами. Однако в народной медицине есть домашние рецепты, уменьшающие боль, раздражение и риск проникновения инфекции во время удаления занозы. Эти альтернативные методы призваны упростить стандартную процедуру извлечения частичек инородного тела и уменьшить боль. Перечисленные ниже средства не одобрены врачами, но познакомиться с ними не помешает.
1. Клейкая лента
Одно из самых доступных и известных в обиходе средств, упрощающих извлечение заноз. Оно лучше подходит, когда кончик осколка хорошо заметен на коже. Сначала нужно умыть рану с мылом, а после ее высыхания обработать антисептическими средствами. Затем приложить клейкую ленту к пораженной области и аккуратно разгладить для ее плотного прилегания к коже. Через пять минут одним движением снять ленту. Если заноза неглубокая, то она быстро выйдет наружу. Завершают процедуру очисткой и дезинфекцией поверхности кожи.
2. Английская соль
Это сульфат магния, который еще называют магнезией. Благодаря способности вытягивать воду из клеток кожи, эта соль эффективна при занозах. Она смягчает поверхность кожи и облегчает извлечение осколка. Для этого щепотку средства распределяют на повязке и прикрепляют ее на рану, оставляя на целый день. Под вечер повязку снимают и чистым пинцетом быстро вытаскивают занозу. Если она еще мало заметна на поверхности кожи, то повязку можно оставить до следующего утра.
3. Перекись водорода
Рецепты с участием перекиси водорода широко применяются в быту. Подойдет это средство и для извлечения заноз. Оно дезинфицирует рану и уменьшает воспаление, и кончик занозы становится более заметным. Это облегчает ее удаление. Нужно смочить кусочек ваты или ватный диск 3%-м раствором перекиси и приложить к ранке, закрепив лейкопластырем или бинтом. Через 2-3 часа вату удаляют и аккуратно вытаскивают инородное тело пинцетом. В конце поврежденную область кожи промывают водой. При необходимости процедуру повторяют.
4. Масло лаванды
Лавандовое эфирное масло также полезно для процедуры извлечения занозы, уменьшая боль, воспаление и неприятные ощущения. Все это благодаря замечательным антимикробным свойствам этого масла. Оно помогает предотвращать инфекцию и ускорять заживление раны. Пару капель эфирного масла наносят на область занозы и оставляют на пару часов. В случае с маленькими детьми и при чувствительной коже масло можно немного разбавить водой. После 2-3 часов занозу можно безболезненно удалить пинцетом.
5. Банановая кожура
Кожура спелого банана – еще одно простое средство для удаления заноз в домашних условиях. Ферменты в кожуре смягчают кожу и упрощают движение инородного тела к поверхности кожи. Еще кожура оказывает увлажняющее и противомикробное действие, позволяющее предупредить заражение организма. Кусочек свежей банановой кожуры прикладывают и закрепляют к пораженному участку кожи на ночь. А на утро аккуратно достают занозу с помощью пинцета.
Домашние рецепты из пищевых продуктов
Уменьшить боль и облегчить удаление занозы, согласно народной медицине, способны и обычные пищевые продукты, которые можно найти практически на каждой кухне. Вот некоторые рецепты с использованием продуктов питания:
1. Сырой картофель
Его заслуги известны с давних времен. В прошлые века крестьяне часто применяли это средство для извлечения неглубокой занозы. Сырой картофель лучше всего помогает, когда кончик инородного тела хорошо заметен над кожей. Картошку нужно вымыть и отрезать ломтик толщиной (1-2см). Его помещают на рану и прижимают его так, чтобы кончик занозы вошел в мякоть овоща. Затем вместе с картофелем аккуратно вытягивают инородное тело.
2. Мед
Это известное и доступное лакомство для лечения ран и заживления ссадин, в том числе и заноз. Только использовать нужно специальный медицинский мед без каких-либо дополнительных примесей. Его антисептические и увлажняющие свойства уменьшают воспаление, успокаивают кожу и предотвращают инфекцию. Ранку щедро обрабатывают медом и обматывают повязкой на всю ночь. А на следующее утро заноза станет более податливой и выйдет из тела без особой боли. После промывки кожи для скорейшего ее заживления к ране можно снова приложить медовую примочку.
3. Хлеб и молоко
Эти продукты люди покупают ежедневно и даже не задумываются об их пользе в извлечении занозы. Однако об этом рецепте хлебно-молочного компресса знали еще наши предки: кусок хлеба, смоченный в теплом молоке, на ночь прикладывали к ране, а на утро вместе с кусочком хлеба выходила и заноза. После необходимо обработать поврежденный участок теплой водой и антисептическими средствами для предотвращения инфекции.
4. Пищевая сода
Такой широкодоступный продукт, как сода может посодействовать даже в тех случаях, когда заноза находится достаточно глубоко и ее кончика не видно. Сода хорошо размягчает кожу, что облегчает извлечение инородного тела из кожи. Из четверти чайной ложки соды и нескольких капель воды формируют густую пасту. Повязку с ней фиксируют на ране. Через сутки ее снимают и проверяют: если кончик занозы стал заметен, то ее можно легко удалить пинцетом. Если осколка еще не видно, то содовую повязку повторяют.
5. Уксус
Для извлечения инородных фрагментов из кожи полезны замачивания в уксусе. Его кислая среда также эффективно размягчает кожу, облегчая удаление занозы. В небольшую миску наливают уксус и опускают туда участок тела с занозой. После 15-20 минут замачивания осколок должен показаться на коже. Если нет, то процедуру продолжают. Кожу после извлечения занозы хорошенько промывают и обрабатывают антисептиками.
Источник
