Воспаление подкожно жировой ткани
Панникулит является прогрессирующим процессом воспаления подкожной клетчатки, что разрушает жировые клетки, они замещаются соединительной тканью, образуются узлы, инфильтраты и бляшки. При висцеральном типе болезни поражаются жировые клетки почек, печени, поджелудочной железы, жировая клетчатка сальника или области за брюшиной. Примерно в 50 % случаев патология принимает идиопатическую форму, которая преимущественно наблюдается у женщин 20-50 лет. Другие 50 % – вторичный панникулит, развивающийся на фоне системных и кожных болезней, иммунологических расстройств, влияния разного рода провоцирующих факторов (холод, некоторые лекарства). В основе формирования панникулита – дефект перекисного липидного окисления.

Причины появления
Такое воспаление подкожной клетчатки может быть вызвано разными бактериями (преимущественно стафилококками и стрептококками). В большинстве случаев развитие его происходит на нижних конечностях. Заболевание может появиться после грибкового поражения, травмы, дерматита, формирования язвы. Самые уязвимые участки кожи – те, которые имеют избыток жидкости (к примеру, при отеке). Также панникулит может появиться в зоне рубцов после операций.
На фото воспаление подкожной клетчатки сложно заметить.
Симптоматика панникулита
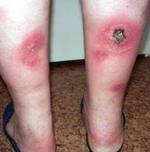
Главное проявление спонтанного панникулита – это узловые формирования, расположенные на различной глубине в подкожно-жировой клетчатке. Они обычно появляются на ногах и руках, редко – на животе, груди и лице.
После узлового разрушения остаются атрофированные очаги жировой клетчатки, имеющие форму круглых областей западения кожи. Узловой вариант отличается появлением типичных узлов в клетчатке под кожей размером от трех миллиметров до пяти сантиметров.
Покровы кожи над узлами могут окрашиваться в обычный цвет или быть ярко-розовыми. При бляшечном типе воспаления подкожной жировой клетчатки появляются отдельные узловые скопления, которые срастаются и формируют бугристые конгломераты.
Над такими образованиями кожа может быть бордово-синюшной, бордовой или розовой. В некоторых случаях узловые скопления распространяются полностью на клетчатку плеча, голени или бедра, сдавливая сосудистые и нервные пучки. Из-за этого появляется явная болезненность, развивается лимфостаз, конечности отекают.
Инфильтративный тип болезни проходит с расплавлением узлов и их конгломератов. В области узла или бляшки кожа ярко-красного или бордового цвета. Затем возникает флюктуация, которая свойственна абсцессам и флегмонам, однако при вскрытии узлов выделяется желтая маслянистая масса, а не гной. На месте раскрывшегося узла будет оставаться долго не заживающая язва.
При смешанном типе панникулита узловая форма переходит в бляшечную, затем – в инфильтративную. Такой вариант отмечается в редких случаях. В начале болезни могут быть повышение температуры, мышечные и суставные боли, тошнота, головные боли, общая слабость. При висцеральном типе заболевания происходит системное воспаление жировой клетчатки во всем организме человека с образованием специфических узлов в клетчатке за брюшиной и сальнике, панкреатита, гепатита и нефрита. Панникулит может продолжаться от двух-трех недель вплоть до нескольких лет.
Способы диагностики
Воспаление подкожной клетчатки, или панникулит, диагностируется на совместном осмотре дерматолога и нефролога, ревматолога, гастроэнтеролога. Применяются анализы мочи и крови, исследование ферментов панкреатина, проба Реберга, печеночные пробы. Определение узлов при панникулите висцерального типа происходит благодаря ультразвуковому исследованию брюшных органов и почек. Кровяной посев на стерильность способствует исключению септической направленности заболевания. Точный диагноз ставится после получения биопсии образования с гистологическим анализом.
Классификация
Существует первичная, спонтанная и вторичная формы воспаления подкожной клетчатки. Вторичным панникулитом являются:
- иммунологический панникулит – возникает часто при системных васкулитах;
- люпус-панникулит (волчаночный) – при глубоком поражении системной красной волчанкой;
- панникулит ферментативный – связан с влиянием панкреатических ферментов;
- панникулит пролиферативно-клеточный – при лимфоме, гистиоцитозе, лейкемии и т. д.;
- холодовой панникулит – местная форма, которая развивается как реакция на воздействие холодом;
- панникулит стероидный – появляется у детей после завершения кортикостероидного лечения;
- искусственный панникулит – вызван введением лекарственных средств;
- кристаллический панникулит – появляется при почечной недостаточности, подагре из-за отложения в клетчатке кальцификатов, уратов;
- наследственный панникулит, который обусловлен недостатком α1-антитрипсина.
По форме узлов выделяются узловой, бляшечный и инфильтративный типы болезни.

Действия пациента
Если появились первые признаки панникулита, нужно обратиться к врачу. Помимо прочего, следует при обнаружении новых симптомов прибегать к медицинской помощи (постоянный жар, сонливость, высокая усталость, образование волдырей и расширение области покраснения).
Особенности лечения
Способ лечения воспаления подкожной клетчатки определяется его течением и формой. При панникулите узловом хронического типа используют противовоспалительные нестероидные средства («Ибупрофен», «Диклофенак натрия»), антиоксиданты (витамины Е и С); обкалывают узловые формирования глюкокортикороидами. Эффективны еще и физиотерапевтические процедуры: фонофорез гидрокортизона, ультразвук, УВЧ, лазеротерапия, озокерит, магнитотерапия.
При бляшечном и инфильтративном типе подострое течение болезни отличается применением глюкокортикостероидов («Гидрокортизон» и «Преднизолон») и цитостатиков (препарат «Метотрексат»). Вторичные формы болезни лечатся терапией заболевания на фоне васкулита, подагры, панкреатита и красной системной волчанки.

От панникулита профилактической мерой является своевременная диагностика и терапия первичных патологий – бактериальной и грибковой инфекции, недостатка витамина Е.
Как проявляется воспаление подкожной клетчатки на ногах?
Целлюлит
Целлюлит, или гиноидная липодистрофия, обусловлен структурными изменениями жировой ткани, приводящими часто к сильному ухудшению кровяной микроциркуляции и застою лимфы. Не все специалисты считают заболеванием целлюлит, но настаивают на том, чтобы его можно было назвать косметическим дефектом.
Такое воспаление подкожной жировой клетчатки на фото представлено.

Преимущественно целлюлит возникает у женщин в итоге гормональных сбоев, которые периодически происходят: подростковый период, беременность. В некоторых случаях его появление способен спровоцировать прием контрацептивов гормонального типа. Большое значение принадлежит фактору наследственности и специфике рациона.
Как избавиться?
Липодистрофия ткани под кожей лечится обязательно комплексно. Для достижения успеха нужно питаться правильно, пить поливитамины, антиоксиданты. Очень важная часть лечения – спортивные занятия и активное дыхание.
Врачи советуют курс процедур для улучшения циркуляции крови и лимфы – биорезонансная стимуляция, массаж, прессо- и магнитотерапия. Жировые клетки становятся меньше после мезотерапии, ультразвука, электролиолиза и ультрафонофореза. Используют особые кремы против целлюлита.
Источник
Панникулит — прогрессирующее поражение подкожной жировой клетчатки воспалительного характера, приводящее к разрушению жировых клеток и замещению их соединительной тканью с образованием узлов, бляшек или инфильтратов. При висцеральной форме панникулита происходит поражение жировых клеток печени, поджелудочной железы, почек, жировой клетчатки сальника или забрюшинной области. Диагностика заболевания основана на клинике и данных гистологического исследования. Лечение панникулита зависит от его формы.
Общие сведения
Примерно половина случаев панникулита приходится на спонтанную (идиопатическую) форму заболевания, которая чаще встречается у женщин в возрасте от 20 до 50 лет. Остальные 50% — это случаи вторичного панникулита, развивающегося на фоне системных и кожных заболеваний, иммунологических нарушений, действия различных провоцирующих факторов (холод, некоторые медикаменты). Известно, что в основе развития панникулита лежит нарушение перекисного окисления жиров. Но, несмотря на многочисленные исследования в области этиологии и патогенеза этого заболевания, дерматология до сих пор не имеет четкого представления о механизме его возникновения.

Панникулит
Классификация панникулита
В классификации панникулита выделяют первичную или спонтанную форму заболевания (панникулит Вебера-Крисчена) и вторичную. К вторичному панникулиту относятся:
- иммунологический — нередко наблюдается на фоне системных васкулитов, у детей может быть вариантом течения узловатой эритемы;
- волчаночный (люпус-панникулит) — развивается при глубокой форме системной красной волчанки, характеризуется сочетанием симптомов панникулита с кожными проявлениями, типичными для дискоидной волчанки;
- ферментативный — связан с воздействием панкреатических ферментов, уровень которых в крови повышается при панкреатите;
- пролиферативно-клеточный — возникает при лейкемии, лимфоме, гистиоцитозе и др.
- холодовой — локальная форма панникулита, развивающаяся в ответ на сильное холодовое воздействие, проявляется плотными розовыми узлами, которые проходят в течение 2-3 недель;
- стероидный — может возникать у детей в течение 1-2 недель после окончания общего лечения кортикостероидами, характеризуется самопроизвольным излечением и не требует терапии;
- искусственный — связан с введением некоторых медикаментозных препаратов;
- кристаллический — развивается при подагре и почечной недостаточности в связи с отложением в подкожной клетчатке уратов и кальцификатов, а также при отложении кристаллов после инъекций пентазоцина или менеридина;
- панникулит, связанный с дефицитом α1-антитрипсина (ингибитора α-протеазы), — наследственное заболевание, сопровождающееся системными проявлениями: васкулитами, геморрагиями, панкреатитом, гепатитом, нефритом.
По форме образующихся при панникулите узлов различают узловой, инфильтративный и бляшечный варианты заболевания.
Симптомы панникулита
Основным проявлением спонтанного панникулита являются узловые образования, расположенные в подкожно-жировой клетчатке на различной глубине. Чаще всего они появляются на ногах и руках, реже — в области живота, груди или на лице. После разрешения узлов панникулита остаются очаги атрофии жировой клетчатки, которые выглядят как округлые участки западения кожи.
Узловой вариант панникулита характеризуется появлением в подкожной клетчатке типичных отдельно расположенных узлов размером от 3-4 мм до 5 см. Кожа над узлами может иметь окраску от обычной до ярко-розовой.
Бляшечный вариант панникулита представляет собой отдельные скопления узлов, которые, срастаясь, образуют бугристые конгломераты. Цвет кожи над такими образованиями бывает розовый, бардовый или бардово-синюшний. В некоторых случаях конгломераты узлов распространяются на всю клетчатку голени, плеча или бедра, сдавливая при этом сосудистые и нервные пучки, что обуславливает выраженную болезненность и отек конечности, приводит к лимфостазу.
Инфильтративный вариант панникулита протекает с расплавлением узлов или их конгломератов. При этом в области узла или бляшки, как правило, ярко красного или бардового оттенка, появляется флюктуация, типичная для абсцесса или флегмоны. Однако при вскрытии узлов из них выходит не гной, а маслянистая масса желтого цвета. На месте вскрывшегося узла образуется длительно не заживающее изъязвление.
Смешанный вариант панникулита — встречается редко и представляет собой переход узловой формы в бляшечную, а затем в инфильтративную.
Изменения со стороны подкожной жировой клетчатки в случае спонтанного панникулита могут не сопровождаться нарушением общего состояния пациента. Но чаще в начале заболевания наблюдается симптоматика, схожая с проявлениями острых инфекций (ОРВИ, гриппа, кори, краснухи и др): головная боль, общая слабость, повышение температуры, артралгии, боли в мышцах, тошнота.
Висцеральная форма панникулита характеризуется системным поражением жировых клеток по всему организму с развитием панкреатита, гепатита, нефрита, образованием характерных узлов в забрюшинной клетчатке и сальнике.
По своему течению панникулит может быть острым, подострым и рецидивирующим, длиться от 2-3 недель до нескольких лет. Острая форма панникулита характеризуется выраженным изменением общего состояния с высокой температурой, миалгиями, болями в суставах, нарушением функции почек и печени. Несмотря на проводимое лечение, состояние пациента прогрессивно ухудшается, изредка бывают непродолжительные ремиссии, но в течение года заболевание заканчивается летальным исходом.
Подострое течение панникулита более сглаженное. Для него типично нарушение общего состояния, лихорадка, изменения функциональных проб печени, резистентность к проводимому лечению. Наиболее благоприятно рецидивирующее или хроническое течение панникулита. При этом рецидивы заболевания протекают не тяжело, часто без изменения общего самочувствия и чередуются с длительными ремиссиями.
Диагностика панникулита
Диагностику панникулита дерматолог проводит совместно с ревматологом, нефрологом и гастроэнтерологом. Пациенту назначают биохимический анализ крови и мочи, печеночные пробы, исследование панкреатических ферментов, пробу Реберга. Выявление узлов висцерального панникулита осуществляют с помощью УЗИ органов брюшной полости, УЗИ почек. поджелудочной железы и УЗИ печени. Посев крови на стерильность позволяет исключить септический характер заболевания. Для дифференцировки инфильтративного варианта панникулита от абсцесса проводят бактериологическое исследование отделяемого вскрывшегося узла.
Точный диагноз панникулита устанавливают по результатам биопсии узла. При гистологическом исследовании выявляют воспалительную инфильтрацию, некроз жировых клеток и их замещение соединительной тканью. Диагностика волчаночного панникулита основана на данных иммунологических исследований: определение антинуклеарного фактора, антител к ds-ДНК, комплемента С3 и С4, антител к SS-A и др.
Дифференциальную диагностику панникулита проводят с узловатой эритемой, липомой, олеогранулемой, инсулиновой липодистрофией при сахарном диабете, актиномикозом, индуративным туберкулезом.
Лечение панникулита
Терапия панникулита проводится комплексно в зависимости от его формы и течения. Для лечения узлового панникулита с хроническим течением назначают нестероидные противовоспалительные (напроксен, диклофенак) и антиоксиданты (витамин Е, аскорбиновая кислота), проводят обкалывание единичных узловых образований глюкокортикоидами. Эффективны физиопроцедуры: УВЧ, фонофорез гидрокортизона, магнитотерапия, озокерит, ультразвук, лазеротерапия.
При бляшечной и инфильтративной форме, подостром течении панникулита применяют глюкокортикостероиды (гидрокортизон, преднизолон) и цитостатики (циклофосфан, метотрексат). Для улучшения функции печени целесообразно назначение гепатопротекторов. Лечение вторичных форм панникулита обязательно включает терапию фонового заболевания: панкреатита, СКВ, васкулита, подагры.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гиноидная липодистрофия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Женские журналы пестрят заголовками о целлюлите, а словосочетание «апельсиновая корка» не всегда ассоциируется с цитрусовыми.
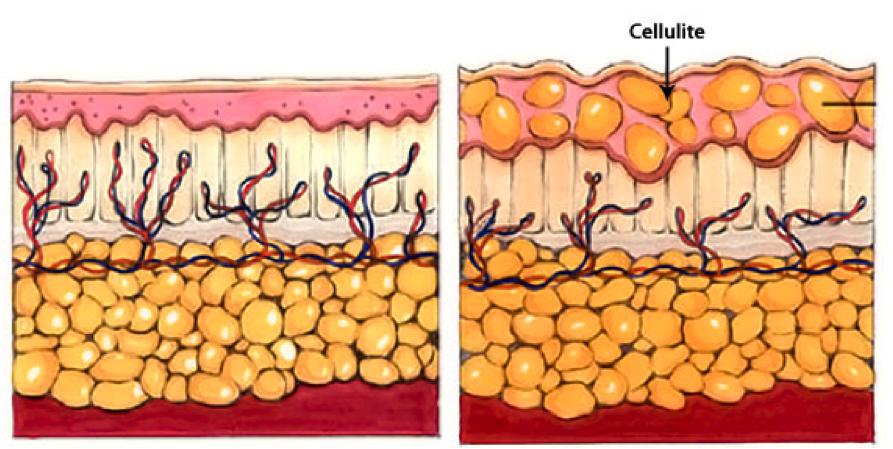
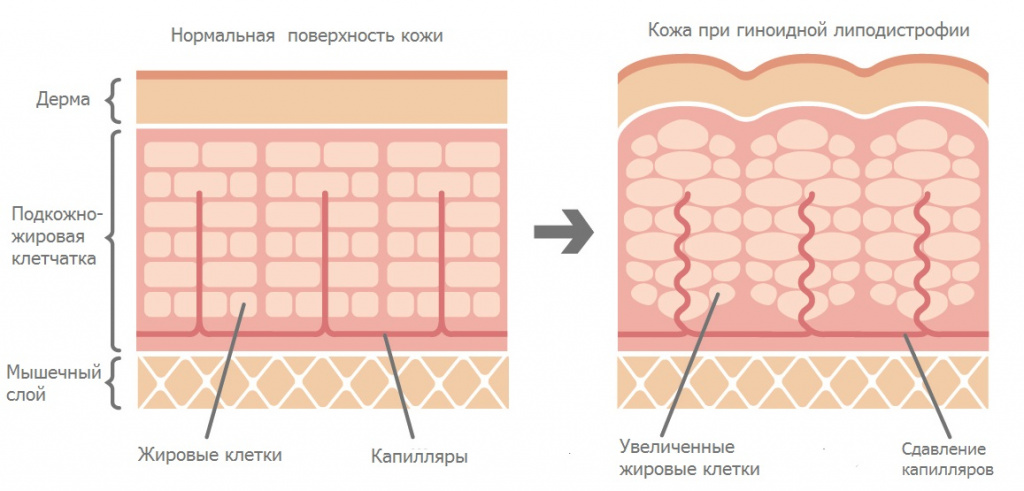
Но на самом деле то, что мы привыкли называть целлюлитом, имеет другое название – гиноидная липодистрофия. В основе этого типа липодистрофии лежит нарушение обменных процессов в подкожно-жировой клетчатке. Жир при этом распределяется под кожей неравномерно, что приводит к образованию на поверхности кожи неровностей.
Липодистрофия встречается у 85-95% женщин, что связано с особенностями строения подкожно-жировой клетчатки и влиянием женских половых гормонов.
Итак,
- гиноидная липодистрофия представляет собой невоспалительные структурные изменения подкожно-жировой клетчатки у женщин, ключевым звеном в развитии которых является локальная гипертрофия адипоцитов (клеток жировой ткани). Гиноидная липодистрофия не внесена в международную классификацию болезней 10 пересмотра (МКБ-10), так как она не считается заболеванием;
- целлюлит – острая инфекция мягких тканей, характеризующаяся диффузным серозным воспалением с гиперемией, отеком и локальной болезненностью. При типичном течении неосложненного целлюлита поражается подкожная жировая клетчатка с надлежащей кожей, но в редких случаях воспалительный процесс может распространиться и на более глубокие структуры (фасции, мышцы).
У мужчин жировые отложения распределяются преимущественно в верхней части тела, а у женщин – в области бедер и нижней части живота. Сама жировая прослойка у женщин толще, а кожа, наоборот, тоньше. Основу подкожно-жировой клетчатки составляют волокна соединительной ткани (преимущественно коллагеновые).
Волокна формируют перегородки, образуя ячеистую структуру. У мужчин эти ячейки располагаются диагонально к поверхности кожи, а у женщин – перпендикулярно. Поэтому накопление жира практически не меняет рельеф кожи у мужчин, в отличие от женской фигуры.
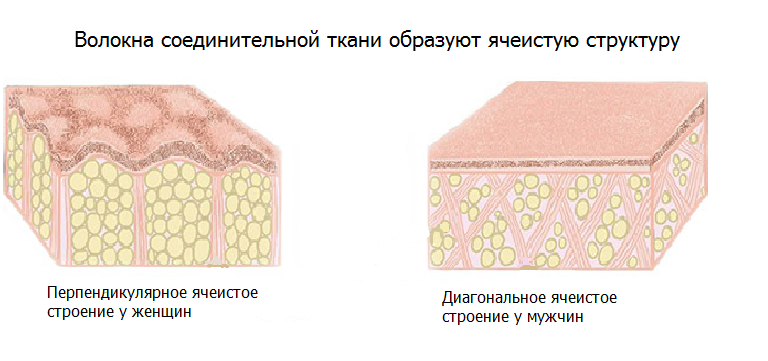
Стоит отметить, что структура подкожно-жировой клетчатки обусловлена генетически и различна у всех женщин. Прямой связи между избыточной массой тела и липодистрофией нет, она развивается и у худых женщин.
Выделяют несколько стадий развития целлюлита.
1-я стадия («мягкий целлюлит»). Внешние изменения выражены очень слабо. Появляется легкая отечность тканей, синяки и царапины заживают медленнее обычного, при ощупывании подкожный жировой слой мягкий. Изменения происходят на клеточном уровне. Повышается проницаемость мелких сосудов, жидкость задерживается в межклеточном пространстве.
2-я стадия. Нарастает отечность в пораженных местах, появляется эффект «апельсиновой кожуры», заметный при напряжении мышц или сжатии кожи. Уменьшается эластичность кожи, жировые отложения становятся более плотными, затрудняется циркуляция крови и лимфы в капиллярах.
3-я стадия («жесткий целлюлит»). Эффект «апельсиновой кожуры» проявляется в покое, при любом положении тела. Отечность подкожной клетчатки сильно выражена. Усиливается нарушение микроциркуляции, на коже появляются синяки. Соединительная ткань уплотняется и разрастается, скопления жировых клеток формируют узлы.
4-я стадия (узловая). Крупные узлы легко прощупываются, могут образовывать конгломераты, болезненные на ощупь. Выражена отечность, которая еще больше препятствует нормальному кровообращению и усиливает патологические изменения, начавшиеся на ранних этапах. Липодистрофия 4-й стадии требует обязательного лечения.
Осложнения гиноидной липодистрофии:
– травмированные узлы легко нагнаиваются, образуя абсцессы, которые трудно поддаются лечению;
– увеличенные узлы могут сдавливать лимфатические сосуды, тем самым препятствуя оттоку лимфы.
Липодистрофия может иметь несколько форм.
Твердый целлюлит. Как правило, заметен только при взятии кожи в складку – виден эффект «апельсиновой корки». Часто сопровождается растяжками – стриями. Эта форма липодистрофических изменений в основном встречается у девушек и молодых женщин, ведущих активный образ жизни.
Вялый целлюлит. Характеризуется дряблостью кожи. Расположение «целлюлитных» очагов меняется при изменении положения тела. Часто сопровождается пониженным тонусом мышц. Этот вид целлюлита встречается у женщин старше 40 лет, особенно после резкой потери массы тела.
Отечный целлюлит. После надавливания на кожу в пораженных местах в течение нескольких секунд сохраняется ямка (впадина). Кожа истончается, бледнеет. Этот вид целлюлита часто сопровождается отеками и чувством тяжести в ногах.
Смешанный целлюлит. Самая частая форма. Представляет собой сочетание разных видов «целлюлита».
Причины появления целлюлита
На возникновение гиноидной липодистрофии влияет ряд факторов.
- К наиболее частым относят наследственную предрасположенность и нарушение гормонального фона. Причинами гормонального дисбаланса становятся беременность, послеродовой период, менопауза, депрессия, стресс и прием противозачаточных препаратов.
Изменения в структуре подкожной жировой клетчатки может вызвать низкий уровень эстрогенов – женских половых гормонов.
Снижение выработки гормонов щитовидной железы также может обуславливать появление целлюлита.
- Изменение функции поджелудочной железы влияет на липидный обмен, что приводит к нарушению депонирования жиров.
- При варикозной болезни изменяется циркуляция крови и лимфы, появляется отечность и запускается патологический процесс в подкожно-жировой клетчатке.
- Заболевания почек влияют на водно-солевой баланс, что, как правило, приводит к задержке жидкости в тканях и провоцирует изменение структуры подкожно-жировой клетчатки.
При ожирении или малоподвижном образе жизни усиливается накопление жира в жировых клетках – адипоцитах, а отсутствие физической активности ухудшает кровообращение и способствует прогрессированию липодистрофического процесса.
- Быстрое похудение или значительные колебания массы тела негативно сказываются на эластичности подкожных структур и также способствуют развитию гиноидной липодистрофии.
Таким образом, появление гиноидной липодистрофии может сопровождать следующие состояния:
- Ожирение.
- Гипотиреоз.
- Хронический панкреатит.
- Варикозная болезнь.
- Заболевания мочевыделительной системы (гломерулонефрит, хроническая почечная недостаточность).
- Синдром поликистозных яичников.
- Депрессивные расстройства.
И другие.
К каким врачам обращаться
Чаще всего женщин волнует внешний вид кожи, и они обращаются к косметологам и пластическим хирургам. Однако лечением непосредственной причины этой патологии могут заниматься врачи разных специальностей:
- врач-эндокринолог;
- врач-нефролог;
- врач-гинеколог;
- врач-психиатр;
- врач-гастроэнтеролог.
Диагностика и обследования
Для уточнения диагноза врач может назначить:
- Анализ крови на гормоны щитовидной железы (тироксина – Т4, трийодтиронина – Т3, тиреотропного гормона – ТТГ), антитела к тиреопероксидазе, антитела к тиреоглобулину.
Тироксин свободный (Т4 свободный, Free Thyroxine, FT4)
Синонимы: Свободный Т4, свободный тетрайодтиронин, св.Т4. Free Thyroxine, Free T4., 4iodthyronin, tetraiodtironin
Краткая характеристика определяемого вещества Тироксин свободный
Вырабатывается фолликулярными клетками щитовидной железы под контролем ТТГ (тиреотропного гормона). Яв…
560 руб
Трийодтиронин свободный (Т3 свободный, Free Triiodthyronine, FT3)
Гормон щитовидной железы, стимулирует обмен и поглощение кислорода тканями (активнее Т4).
Вырабатывается фолликулярными клетками щитовидной железы под контролем ТТГ (тиреотропного гормона). В периферических тканях образуется при дейодировании Т4. Свободный Т3 является активной частью общего Т3, сос…
565 руб
Антитела к тиреоидной пероксидазе (АТ-ТПО, микросомальные антитела, anti-thyroid)
Синонимы: Антитела к тиреоидной пероксидазе, микросомальные антитела, антитела к микросомальному антигену, АТПО.
Anti-thyroid Peroxidase Autoantibodies, Antimicrosomal Antibodies, Antithyroid Microsomal Antibodies, Thyroid Peroxidase Autoantibodies, TPO Antibodies, Thyroid Peroxidase Test, Thy…
680 руб
Антитела к тиреоглобулину (АТ-ТГ, anti-thyroglobulin autoantibodies)
Синонимы: Антитела к ТГ; АТТГ; АнтиТГ; Анти-ТГ.
Anti-thyroglobulin Autoantibodies; Thyroglobulin Antibodies; Tg Autoantibody; TgAb; Anti-Tg Ab; ATG.
Краткое описание исследования Антитела к тиреоглобулину
Антитела к белку-предшественнику тиреоидных гормонов.
Тиреоглобул…
665 руб
- Женский гормональный профиль.
- Биохимический анализ крови и оценка липидного профиля.
- УЗИ вен нижних конечностей.
УЗИ вен нижних конечностей (допплер)
Современный метод исследования венозного оттока нижних конечностей, позволяющий диагностировать нарушение кровотока, варикозных изменений вен и тромбообразования.
- УЗИ органов брюшной полости.
Дифференциальная диагностика истинного целлюлита основывается на визуальной оценке клинических проявлений и их лабораторном подтверждении. В анализах крови у больных целлюлитом могут наблюдаться лейкоцитоз и увеличение содержания С-реактивного белка, что напрямую указывает на воспалительный процесс.
Лечение целлюлита
Коррекцию проявлений гиноидной липодистрофии нужно согласовать с врачом, так как недостаточно только устранить косметический дефект, необходимо выявить патологию, которая привела к развитию целлюлита, и начать ее лечение. В комплексной терапии липодистрофии врач может назначить:
- Витаминотерапию (витамины группы В, витамины Е, С, А, Р), липоевую кислоту, экстракт зеленого чая.
- Средства, стимулирующие кровообращение и улучшающие сосудистый тонус.
- Косметические средства с антицеллюлитным эффектом (кремы, гели).
- Методы медицинской косметологии: массаж, электростимуляция, мезотерапия, гидротерапия (душ Шарко, гидромассаж, солевые ванны), микротоки, электролиполиз (расщепление жира посредством электроимпульсов), ударно-волновая и ультразвуковая терапия, радиочастотная, крио- и озонотерапия. Эти методы имеют противопоказания, поэтому самостоятельно принимать решение о применении вида коррекции липодистрофии нельзя.
Общие полезные советы
В первую очередь следует придерживаться правильного питания:
- отказаться от жирного, жареного, копченого, фастфуда, сладких газированных напитков, полуфабрикатов, выпечки, сладостей;
- избавиться от вредных привычек (курение в значительной степени ухудшает течение целлюлита);
- больше двигаться: фитнес, плавание, танцы, пешие прогулки;
следует избегать (по возможности) стресса и переутомления.
В качестве средств для местного воздействия иногда применяют эфирные масла шалфея, жожоба, примулы, карите, масло зародышей пшеницы, масло цитрусовых, бергамота и т. д., а также кремы с кофеином, камфорой, ментолом, экстрактом колы, гуараны.
В некоторых случаях врач может рекомендовать самомассаж с помощью специальных массажеров.
Список литературы:
- Барабанов А.Б. Характеристика и анализ профилактических мер против целлюлита. Научно-теоретический журнал «Ученые записки университета имени П.Ф. Лесгафта». 2010;2(60).
- Королькова Т.Н., Полийчук Т.П. Патогенетические аспекты гиноидной липодистрофии. Экспериментальная и клиническая дерматокосметология. 2005;4.
- Плиева Л.Р. Cellulitis против cellulite. Российский журнал кожных и венерических болезней. 2015;18(6):42-49.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Пятна на зубах
Появление пятен на зубах доставляет психоэмоциональный дискомфорт многим людям. Пятна различают по цвету, форме и размеру. Место жительства может влиять на появление пятен на зубах.
Красные пятна на ладонях
Любые изменения цвета кожи на руках всегда обращают на себя внимание. В большинстве случаев пятна на ладонях возникают как симптом некоторых заболеваний. Появление красных пятен на ладонях может быть причиной как личного дискомфорта, так и нарушения социальных контактов.
Высокая температура
Повышение температуры служит защитной реакцией организма и может происходить под влиянием разных факторов. Обязательно следует разделять такие состояния, как гипертермия (перегревание) и лихорадка, которая тоже сопровождается повышением температуры тела, однако ее механизм отличается от перегревания и требует иных мер воздействия на организм.
Обесцвеченный кал
Цвет кала зависит от количества желчных пигментов (продуктов распада гемоглобина), красящих веществ, содержащихся в продуктах питания и лекарственных препаратах, примесей свежей или свернувшейся крови, продуктов метаболизма микроорганизмов, живущих в кишечнике.
Птоз
Выделяют несколько патологий, одним из симптомов которых является птоз. Данная патология обусловлена множеством факторов и встречается в любом возрасте.
Источник
