Воспаление после резекции зуба


Одним из принципов современной стоматологии является сохранение живых зубов как можно дольше. К удалению прибегают лишь в крайних случаях.
Одним из способов избавиться от очага инфекции, расположенного внутри десны, который применяется довольно часто, является операция апексэктомии. Иными словами она называется резекцией верхушки корня, ведь скрытая инфекция чаще всего располагается именно в этой области.
В случае такого вмешательства удалению подлежит только зараженная часть корня, которую невозможно вылечить, а также киста или подобное образование, служащее очагом. А вот здоровые ткани должны оставаться в неприкосновенности.
При таком подходе зуб не нужно восстанавливать и ставить искусственные корни и коронки. Минимальное вмешательство в большинстве случаев дает максимальный положительный эффект.
Причины, вызывающие осложнения в послеоперационный период
Фото: Резекция верхушки корня зуба — до и после операции
Причин, которые могут привести к последующим осложнениям несколько. Здесь перечислены основные, касающиеся как методики этой операции, так и неадекватных реакций организма.
- Несвоевременное пломбирование каналов. Перед операцией необходимо провести качественное и своевременное пломбирование каналов. Причем это нужно сделать за сутки – двое до проведения резекции. Если каналы были запломбированы ранее, то врач делает распломбировку и проводит наполнение заново. Если этот этап был проведен ранее, то возможной реакцией может стать острое гнойное воспаление именно в качестве реакции на само пломбирование.
- Несоблюдение нормативов при самом пломбировании. Каналы должны быть заполнены целиком, однако при этом материала не должно быть слишком много, чтобы избежать его попадания через воспаленные ткани к кисте.
- Перфорация зуба. При проведении подготовки к операции, в частности, чистки и пломбирования каналов, может возникнуть перфорация дна или боковых стенок зуба. Это может быть обусловлено как сложностью работы с самим зубом, особенностями его строения, так и неверным подходом к лечению.
- Инструменты. Отсутствие должного опыта может привести к неверному выбору инструмента или неправильных методик его использования. Это может стать причиной поломок самих инструментов, а также дополнительному травмированию окружающих тканей.
- Проведение неполной резекции. Имеется в виду, что врач из-за затрудненного доступа к месту операции может удалить не все поврежденные участки. Если очаг инфекции удален не полностью и остается хотя бы малая часть инфицированных тканей, то воспаление может возникнуть снова, приведя к еще более глубоким проблемам.
- Дополнительная инфекция. При
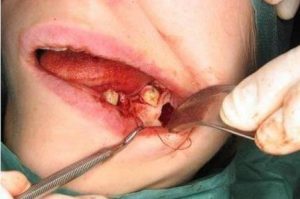 создании доступа через десну к корню зуба возможно инфицирование тканей. Также подобный дефект может возникнуть при ушивании после всех необходимых действий, если не соблюдены правила асептики.Кроме того, инфекция может возникнуть в полости, которая образуется в кости после удаления кисты вместе с частью корня.
создании доступа через десну к корню зуба возможно инфицирование тканей. Также подобный дефект может возникнуть при ушивании после всех необходимых действий, если не соблюдены правила асептики.Кроме того, инфекция может возникнуть в полости, которая образуется в кости после удаления кисты вместе с частью корня. - Раскол корня. Нормальное течение резекции предполагает удаление лишь небольшой части – верхушки. Это делается с помощью стоматологической бормашины.Если же было оказано чрезмерное давление, то возможно раскалывание корня. Это может привести к появлению постоянных гнойных образований и, в конечном итоге, удалению всего зуба.
- Нарушения после операции. Существуют некоторые указания, которые обязательно должен выполнять пациент после резекции верхней части корня. Сюда относится отсутствие нагрузок в первое время, отказ на ближайшие несколько часов от воды и пищи, должный уход, отказ от использования агрессивных средств гигиены.Если все это не принимается к сведению пациентами и не выполняется в точности, возможно возникновение нагноений и других неприятных последствий.
Последствия и осложнения
Однако, как и любое хирургическое вмешательство, резекция верхушки корня не проходит для организма бесследно. Конечно, осложнения и неприятные последствия возникают не всегда, но это вполне возможно, если во время операции были допущены какие-либо ошибки или досконально не соблюдена техника.
Конечно, идеальным вариантом будет полное удаление кисты и очага инфекции. Этого можно достичь лишь полностью соблюдая процедуру и следуя разработанному плану операции. Однако если имела место одна из причин, описанных выше, возможны неприятные последствия в виде осложнений:
Кровотечения
При несоблюдении рекомендаций по отсутствию нагрузок (не только жевательных, но также общефизических) может начаться обильное кровотечение. Его бывает практически невозможно остановить самостоятельно, поэтому приходится повторно обращаться к врачу.
Кроме того, кровь может скапливаться в образовавшейся после удаления полости, если она не заполнена синтетической тканью, заменяющей костную. Особенно часто это встречается, если киста имела большие размеры.
Перфорации (пробития) дна носовой или челюстной пазухи
 Дело в том, что корни зубов в верхней челюсти располагаются вплотную к носовым пазухам. Пробитие их дна чревато сильными болями, отеком, нарушениями дыхания, появлениями кровянистых и гнойных выделений из носа.
Дело в том, что корни зубов в верхней челюсти располагаются вплотную к носовым пазухам. Пробитие их дна чревато сильными болями, отеком, нарушениями дыхания, появлениями кровянистых и гнойных выделений из носа.
Рецидив
Повторные воспаления и появления кисты также встречаются среди последствий данной операции. Это возможно в том случае, если были удалены не все поврежденные ткани, в полости остались части оболочки кисты или гранулемы.
Обычно чтобы избежать рецидивов пациенту рекомендуют проводить рентгенологическое исследование раз в три месяца на протяжении первого года – девяти месяцев после проведения резекции верхушки корня.
Опасность возврата инфекции или кисты в том, что в процесс тогда будет вовлечено гораздо больше тканей, так как уже проведена резекция и корень стал короче.
Также повторные процессы обычно протекают с большей скоростью, поэтому может понадобиться сложное долговременное лечение и повторная операция. Однако в этом случае есть возможность потерять зуб целиком, как и при расколе корня.
Появление свищей
В случае, когда в костной ткани оставалась довольно большая полость и не основательно были удалены все инфицированные частицы тканей, возможно заражение с локализацией в самой кости челюсти. Тогда необходимо проводить повторную операцию, чтобы удалить весь гной и полностью очистить полость.
Повреждение нервов
Нервные окончания находятся не только в корневых каналах, но и вообще в области челюсти. При неосторожном проведении резекции верхушки корня врач может повредить их. Это может привести как к постоянным болям, так и к полной потере чувствительности в отдельной области, включая десны, слизистую рта и даже губы.
Чем полоскать?
Весь реабилитационный период, который может длиться от нескольких дней до нескольких недель, врачи рекомендуют проводить полоскания полости рта различными настоями, отварами и препаратами.
Это необходимо для предупреждения воспаления раны и области шва, ведь ткани десны были сильно травмированы (разрезаны) во время операции.
Лекарственные средства
 Есть несколько наиболее распространенных средств, рекомендуемых для антисептических полосканий, которые помогут избежать инфицирования раны и, как следствие, нагноений и осложнений.
Есть несколько наиболее распространенных средств, рекомендуемых для антисептических полосканий, которые помогут избежать инфицирования раны и, как следствие, нагноений и осложнений.
- Хлоргексидин. Используется водный раствор препарата с концентрацией 0,05%. Его основные преимущества в том, что раствор уже готов, его не нужно дополнительно разводить, стоимость препарата довольно низкая, а противомикробная активность, наоборот – очень высока.
- Мирамистин. Несколько уступает хлоргексидину по выраженности воздействия, к тому же, цена его выше. Однако препарат активен также против вируса герпеса, что может оказаться полезным в некоторых случаях.
- Пищевая сода и соль. Эти вещества также способствуют качественному удалению микробов из полости рта и дезинфицируют рану. Чтобы приготовить раствор необходимо на стакан чистой, желательно кипяченой, воды комнатной температуры добавить по половине (иногда берут по целой) чайной ложки соды и соли.
Настои и отвары трав
Наравне с медикаментозными средствами также успешно используют для полосканий после оперативного вмешательства по поводу резекции верхушки корня и разнообразные настои, а также отвары лекарственных трав и растений. Многие из них обладают массой полезных в этом случае свойств – антисептические, восстановительные и так далее.
- Аптечная ромашка. На стакан кипящей воды берут около 20 грамм сухих измельченных цветов. Настаивают всего чуть более получаса, однако необходимо охладить полученный настой до приемлемой температуры.
- Шалфей. Она ложка на один стакан. Время настаивания – около получаса.
- Зверобой. На стакан берут три ложки. Можно использовать спиртовую настойку в концентрации 1 к 10.
- Липа. Высушенные цветы прежде кипятят (одна ложка на 250 мл воды), а после дополнительно настаивают.
- Кора дуба. Помогает уменьшить существующее кровотечение. Лучше использовать дополнительно ромашку, зверобой, календулу или шалфей, которые обладают хорошим антисептическим эффектом. На стакан – ложку смеси.
- Календула. Готовится также как отвар (или спиртовый раствор) зверобоя.
При использовании трав и лекарственных растений для полосканий нужно соблюдать несколько правил:
- обязательное охлаждение до комнатной температуры;
- тщательное процеживание до полного отсутствия мелких частиц;
- соблюдение частоты полосканий (не менее 3–4 раз в день).
Отзывы о восстановлении
Операция резекции верхушки зубного корня – совсем не редкость. Однако период реабилитации после нее не может проходить совершенно одинаково у разных пациентов. Здесь играет роль расположение зуба, анатомические особенности, квалификация врача и многое другое.
В комментариях к этой статье вы можете поделиться с читателем своими впечатлениями о том, как именно проходил период после резекции и были ли какие-либо осложнения или неприятные последствия.
В следующем видео – вас ждет отзыв пациента, которому уже делали данную операцию:
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
похожие статьи
Источник
Что такое альвеолит после удаления зуба? Причины возникновения, диагностику и методы лечения разберем в статье доктора Юрченко М. В., стоматолога-имплантолога со стажем в 5 лет
Автор статьи: Юрченко М. В. Стоматолог-имплантолог, стаж 5 лет Дата публикации 2018-02-05 |
Определение болезни. Причины заболевания
Альвеолит (альвеолярный остеит, «сухая лунка») — воспаление лунки (альвеолы) зуба после его удаления. Развитие альвеолита зависит от множества факторов, которые в конечном счете либо препятствуют формированию кровяного сгустка в лунке после удаления, либо ускоряют его дезинтеграцию (распад). В результате оголенная костная ткань лунки оказывается под неблагоприятным воздействием факторов внешней среды (полости рта), вызывая типичные симптомы.
Альвеолит — самое распространенное осложнение после удаления зуба. Его частота, по разным данным литературы, варьирует от 3-4% до 45% (в случае нижних зубов мудрости). Сухая лунка чаще возникает при удалении моляров; на нижней челюсти чаще, чем на верхней (10:1); по некоторым данным чаще у женщин, чем мужчин (5:1).
Возникновение альвеолита зависит от множества предрасполагающих факторов. К основным факторам риска относятся:
- Хирургическая травма и сложность операции. Чем сложнее и травматичнее удаление зуба, тем более выражено послеоперационное воспаление костной ткани, как следствие — увеличивается выброс прямых активаторов плазминогена. Сложные удаления (связанные с сегментацией зуба, остеотомией и отслаиванием слизисто-надкостничного лоскута) в 10 раз увеличивают риск развития альвеолита.
- Опыт хирурга определяет сложность и травматичность операции, особенно в случае нижних зубов мудрости.
- Нижние третьи моляры (зубы мудрости). Альвеолит чаще всего возникает после удаления нижних третьих моляров (до 45% удалений). Считается, что более плотная, менее васкуляризованная костная ткань в этом регионе и ее пониженная способность гранулировать ответственны за такую высокую частоту сухих лунок.
- Общие заболевания. Сопутствующие заболевания пациента могут быть связаны с риском альвеолита. Так, иммуннокомпрометированные лица или пациенты с сахарным диабетом более подвержены альвеолиту из-за нарушения процессов заживления.
- Оральные контрацептивы — единственные препараты, прием которых повышает риск альвеолита. Считается, что эстроген косвенно усиливает фибринолитический процесс (увеличивая факторы II, VII, VIII, X и плазминоген), что вызывает распад кровяного сгустка.
- Курение. Многочисленные исследования продемонстрировали связь между курением и альвеолитом. Среди группы пациентов, которым в общей сложности было удалено 4000 нижних третьих моляров, у лиц, выкуривающих полпачки сигарет в день, риск альвеолита увеличивался в 4-5 раз (12% против 2,6%) по сравнению с некурящими. Частота альвеолита увеличивалась более, чем на 20% у пациентов, выкуривающих по 1 пачке в день, и на 40% среди пациентов, куривших в день операции.
- Физическая дислокация сгустка. Дислокация сгустка, вызванная неаккуратным обращением с лункой или отрицательным давлением из-за питья через соломинку, может быть причиной альвеолита.
- Бактериальная инфекция. Большинство исследований говорят о бактериальной инфекции как главном факторе риска в возникновении сухой лунки. Частота альвеолита выше у лиц с неудовлетворительной гигиеной и предшествующим инфекционным процессом в виде перикоронита или тяжелого пародонтита.
- Локальный анестетик с вазоконстриктором. Некоторые исследования сообщают, что избыточное применение анестетика с высокой концентрацией вазоконстриктора может вызывать ишемию и затруднять заполнение лунки кровью, что увеличивает риск альвеолита.
- Возраст. Считается, что частота альвеолита увеличивается с возрастом. Этот факт может быть связан с замедлением метаболизма, ослаблением иммунитета и регенеративных способностей организма.
Симптомы альвеолита после удаления зуба
Жалобы, характерные для альвеолита, обычно возникают на 2-3 день после удаления, однако, в отдельных случаях могут развиться спустя несколько часов после операции. Так или иначе, 95%–100% случаев возникают в течение недели. Продолжительность заболевания в среднем от 5 до 10 дней, в зависимости от тяжести.
К симптомам альвеолита относятся:
- Основная жалоба — боль. В начальной стадии возникает непостоянная ноющая боль в лунке, которая усиливается во время еды. Лунка частично заполнена рыхлым, распадающимся сгустком крови. Иногда сгусток полностью отсутствует. При дальнейшем развитии появляется интенсивная, резкая, «стреляющая» боль, иррадиирущая (распространяющаяся) в висок, затылок, ухо, соседние зубы, челюсть соответствующей половины головы.
- Из-за отсутствия кровяного сгустка лунка зияет, видна кость, она может быть покрыта налетом серого цвета, слизистая оболочка вокруг лунки гиперемирована, отечна, болезненна при пальпации.
- Неприятный (гнилостный) запах или привкус во рту. Вызван распадающимся кровяным сгустком, а также остатками пищи и налетом, накапливающимися в лунке.
- В некоторых случаях возможно повышение температуры тела и увеличение регионарных лимфатических узлов.
Патогенез альвеолита после удаления зуба
В норме после удаления зуба его лунка заполняется кровяным сгустком, который, с одной стороны, служит естественной повязкой для образовавшейся раны, с другой — основанием для будущего заполнения лунки молодой костной тканью внутри и слизистой оболочкой снаружи.
Процесс нормального заживления выглядит следующим образом: при участии тромбина и фибриногена в лунке формируется кровяной сгусток, на который сверху начинает мигрировать эпителий десны. В процессе созревания молодой грануляционной ткани на стенках альвеолы в сгусток начинают врастать молодые сосуды из кости, и постепенно под влиянием клеток-фибробластов и процесса фибринолиза (разрушения фибрина) кровяной сгусток деградирует, затем начинается созревание молодой костной ткани.
При альвеолите фибринолиз ускоряется, что приводит к преждевременной дезинтеграции кровяного сгустка. Фибринолиз реализуется за счет превращения плазминогена в плазмин — белка, разрушающего фибриновые сгустки. Активация плазминогена может осуществляться за счет прямых (физиологических) и непрямых (нефизиологических) субстанций. Прямые активаторы (tPA, фактор XII, урокиназа) высвобождаются в результате травмы костных клеток альвеолы. Непрямые активаторы выделяются бактериями.
Классификация и стадии развития альвеолита после удаления зуба
Альвеолит не классифицируется и не имеет определенных стадий развития. Симптомы начинаются на 2-3 день после удаления, продолжаются в течение 7-10 дней, затем наступает выздоровление.
Осложнения альвеолита после удаления зуба
Несмотря на то, что альвеолит обычно характеризуется довольно выраженным дискомфортом и болью, воспаление почти всегда самоограничивается стенками лунки и не приводит к каким-либо серьезным осложнениям, хотя и требует лечения. Некоторые авторы сообщают о таких осложнениях альвеолита, как остеомиелит челюсти, абсцесс, флегмона, лимфаденит.
Диагностика альвеолита после удаления зуба
Диагноз альвеолита обычно не вызывает затруднений и устанавливается преимущественно на основании типичной клинической картины, а также анамнеза (удаление зуба несколько дней назад). В качестве дополнительного метода обследования может быть выполнена рентгенография лунки для выявления в ней остатков зуба, фрагментов костной ткани и других инородных тел (если снимок не был сделан непосредственно после удаления).
Клиническая картина сухой лунки может быть сходна с другими патологиями челюстно-лицевой области или накладываться на них.
Поэтому альвеолит стоит дифференцировать от:
- острых краев альвеолы;
- необратимого пульпита и травм соседних зубов;
- травм челюстей;
- одонтогенных инфекций (периапикальный абсцесс, периостит, остеомиелит и т. д.);
- верхнечелюстного синусита в стадии обострения;
- нейрогенных причин челюстно-лицевой боли (например, невралгии тройничного нерва).
Лечение альвеолита после удаления зуба
В среднем, необходимо 7-10 дней для того, чтобы оголенные стенки лунки начали покрываться грануляционной тканью. В этот период требуется симптоматическое лечение, направленное на уменьшение боли и дискомфорта.
Местное лечение заключается в медикаментозной обработке (ирригации) и помещении в лунку антисептической повязки, защищающей альвеолу до момента появления грануляций. При необходимости можно выполнить очень осторожный кюретаж, не касаясь стенок лунки, чтобы не повредить хрупкую грануляционную ткань. В случае обнаружения в лунке свободных фрагментов костной ткани, остатков зуба или инородных тел стоит рассмотреть возможность полноценного кюретажа с использованием местного обезболивания.
Ирригация помогает удалить налет и некротизированные ткани, инородные фрагменты и бактерии из лунки. Для этого можно использовать теплый физиологический раствор, протеолитические ферменты, раствор хлоргексидина биглюконата и прочие антисептики.
В качестве антисептической/местно-обезболивающей повязки для лунки доступны разнообразные средства, выбор которых зависит от предпочтений и клинического опыта врача. К ним относятся препараты на основе цинк-оксид эвгенола, йодоформа, хлоргексидина, антибиотиков, анестезина, лидокаина, прополиса и прочих или их комбинации. Они могут быть внесены в лунку как самостоятельно, так и на полоске марли (турунде). Повязку необходимо периодически менять до тех пор, пока болевые ощущения не уменьшатся.
Общее лечение заключается в назначении нестероидных противовоспалительных средств (НПВС) для купирования болевого синдрома. Антибиотикотерапия при альвеолите, как правило, не требуется, за исключением случаев дальнейшего развития заболевания и угрозы распространения воспалительного процесса на окружающие ткани.
Прогноз. Профилактика
При своевременном выявлении и терапии прогноз отличный.
Профилактика альвеолита направлена на модификацию факторов риска, указанных выше.
Со стороны пациента: отказ от курения на период заживления лунки, поддержание адекватного уровня гигиены полости рта до и после удаления зуба, тщательное следование послеоперационным рекомендациям. Дополнительно для женщин: в случае предстоящей операции рекомендуется консультация гинеколога по вопросу временной отмены оральных контрацептивов.
Со стороны врача: максимально щадящее и атравматичное удаление зуба, контроль за количеством анестетика, вводимого в операционную область.
Поскольку альвеолит — наиболее частое осложнение после удаления зуба, многие исследователи пытаются найти эффективный метод профилактики. Тем не менее, этот вопрос остается спорным, т. к. универсальный рецепт не найден. Ниже указаны некоторые наиболее популярные подходы к предотвращению сухой лунки.
- Антибиотики. Системные АБ, такие как пенициллин, клиндамицин, эритромицин, метранидазол эффективны в предотвращении альвеолита. Однако существует риск развития резистентности и гиперчувствительности при рутинном пре- и послеоперационном назначении антибиотиков. Локальные аппликации тетрациклина в лунку показывают перспективные результаты в снижении риска альвеолита в сравнении с другими АБ.
- Хлоргексидин. Пре- и послеоперационное полоскание рта 0,12% раствором хлоргексидина снижало частоту альвеолита при удалении третьих нижних моляров [18]. Использование геля на основе 0,2% хлоргексидина также снижало риск альвеолита.
- Эвгенол-содержащие повязки. Эвгенол действует как наполнитель. Риск альвеолита в лунках, заполненных Alvogyl (эвгенол + бутамбен + йодоформ), был равен 8% против 26% в лунках без повязки.
- Стероиды. Топическое применение гидрокортизоновой и окситетрациклиновой смеси показало снижение частоты альвеолита после удаления ретинированных зубов мудрости нижней челюсти.
- Антифибринолитики. Сообщалось об эффективности транексамовой кислоты в предотвращении альвеолита.
- Биоразлагаемые полимеры, топические гемостатики, целлюлозная губка. Указанные агенты в исследованиях показали снижение частоты альвеолита.
- PRP и PRF. Исследования показали значительное уменьшение риска альвеолита при заполнении лунки PRP и/или комбинации PRF с желатиновой губкой.
- Гранулы декстраномера показали более быстрый анальгетический эффект и снижение риска альвеолита.
Список литературы
- Girish G Gowda et al. Dry Socket (Alveolar Osteitis): Incidence, Pathogenesis, Prevention and Management. Journal of Indian Academy of Oral Medicine and Radiology, July-September 2013;25(3):196-199
- Noroozi AR, Philbert RF. Modern concepts in understanding and management of the dry socket syndrome: comprehensive review of the literature. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2009;107:30-35
- Oginno FO. Dry socket: a prospective study of prevalent risk factors in a Nigerian population. J Oral Maxillofac Surg 2008; 66:2290-2295
- Torres-Lagares D, Serrera-Figallo MA, Romero-Ruiz MM. Update on dry socket: a review of the literature. Med Oral Pathol Oral Cir Buccal 2005;10:77-85
- Kolokythas A, Olech E, Miloro M. Alveolar osteitis: a comprehensive review of concepts and controversies. Int J Dent 2010;2010:1-10
- Field EA, Speechley JA, Rotter E, Scott J. Dry socket incidence compared after a 12 years interval. Br J Oral Maxillofac Surg 1988;23:419-427
- Fridrich KL, Olsan RAJ. Alveolar osteitis following removal of mandibular third molars. Anaesth Prog 1990;37:32-41
- Nitzan DW. On the genesis of dry socket. J Oral Maxillofac Surg 1983;41:706-710
- Rood JP, Murgatroyd J. Metronidazole in the prevention of dry socket. Br J Oral Surg 1979;17:62-70
- Кулаков А.А., Робустова Т.Г., Неробеев А.И. Хирургическая стоматология и челюстно-лицевая хирургия. Национальное руководство. М.: ГЭОТАР-Медиа, 2010. 230 с.
- Vezeau PJ. Dental extraction wound management medicating postextraction sockets. J Oral Maxillofac Surg 2000;58(5); 531-537
- Brin H. Etiology and pathogenesis of fibrinolytic alveolitis (dry socket). Int J Oral Surg 1973;2:215-263
- Daly B , Sharif MO , Newton T , Jones K , Worthington HV. Local interventions for the management of alveolar osteitis (dry socket). The cochrane Library 2012;12:1-30
- Larsen PE. Alveolar osteitis after surgical removal of impacted mandibular third molars: identification of the patient at risk. Oral Surg Oral Med Oral Pathol 1992;73:393-397
- Amaratunga NA, Senaratne CM. A clinical study of dry socket in Sri Lanka. British J Oral and Maxillofac Surg 1988;26: 410-418
- Lilly GE, Osbon DB, Rael EM, Samuels HS, Jones JC. Alveolar osteitis associated with mandibular third molar extractions. Journal of the American Dental Association 1974;88:802-806
- Sweet JB, Butler DP. Predisposing and operative factors: effect on the incidence of localized osteitis in mandibular third-molar surgery. Oral Surg Oral Med Oral Pathol 1978;46:206-215
- Blum IR. Contemporary views on dry socket (alveolar osteitis): a clinical appraisal of standardization, etiopathogenesis and management. Int J Oral Maxillofac Surg 2002;31:309-317
- Rud J. Removal of impacted lower third molars with acute pericoronitis and necrotizing gingivitis. British Journal of Oral Surgery 1970;7:153-160
- Nitzan D, Sperry JF, Wilkins TD. Fibrinolytic activity of oral anaerobic bacteria. Archives of Oral Biology 1978;23:465-470
- Lehner T. Analysis of one hundred cases of dry socket. Dental Practitioner and Dental Record. 1958;8:275–279
- Alexander RE. Dental extraction wound management: a case against medicating postextraction sockets. Journal of Oral and Maxillofacial Surgery. 2000;58(5):538–551
- S. Preetha. An Overview of Dry Socket and Its Management. IOSR Journal of Dental and Medical Sciences (IOSR-JDMS). Volume 13, Issue 5 Ver. II. (May. 2014), PP 32-35
- Bassel Tarakji et al. Systemic Review of Dry Socket: Aetiology, Treatment, and Prevention. J Clin Diagn Res. 2015 Apr; 9(4): ZE10–ZE13
- Hedstrom L, Sjogren P. Effect estimates and methodological quality of randomized controlled trials about prevention of alveolar osteitis following tooth extraction. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2007;103:8-15
- Bowe DC, Rogers S, Stassen LF. The management of dry socket/ alveolar osteitis. J Ir Dent Assoc 2011;57:305-310
- Loomer CR. Alveolar osteitis prevention by immediate placement of medicated packing. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2000;90:282-284
- Gersel-Pedersen N. Tranexamic acid in alveolar sockets in the prevention of alveolitis sicca dolorosa. Int J Oral Surg 1979;8: 421-429
- Tsirlis AT, Iakovidis DP, Parissis NA. Dry socket: frequency of occurrence after intraligamentary anesthesia. Quintessence International 1992;23:575-577
- Hooley JR, Golden DP. The effect of polylactic acid granules on the incidence of alveolar osteitis after mandibular third molar surgery. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1995;80:279-283
- Rutkowski JL, et al. Inhibition of alveolar osteitis in mandibular tooth extraction sites using platelet-rich plasma. Journal of Oral Implantology 2007;33
- Pal US, Singh BP, Verma V. Comparative evaluation of zinc oxide eugenol versus gelatin sponge soaked in plasma rich in growth factor in the treatment of dry socket. Contemporary Clinical Dentistry 2013;4(1):37-41
- Majati S, Kulkarni D, Kotrashetti SM, Lingaraj JB, Janardhan S. Study of dextranomer granules in treatment of alveolar osteitis. JIOH 2010 Oct;2(3):99-103
Клинические cлучаи
Случай альвеолита после удаления зуба, потребовавший кюретажа лунки и антибактериальной терапии
Автор клинического случая: Козлов П. Ю. Стоматолог-хирург, стаж 4 года Дата публикации |
В стоматологическую поликлинику Новосибирска обратился пациент с жалобами, возникшими через несколько дней после удаления зуба.
Жалобы
Его беспокоили боли в области ранее удалённого 46 зуба, иррадиирующие в правую височную область, периодические головные боли, застревание пищи в лунке зуба, неприятный запах изо рта и повышение температуры тела до 37,5°C.
Боли усиливаются после приёма пищи и горячих напитков.
Анамнез
Со слов пациента: 46 зуб удалён пять дней назад в одной из клиник Новосибирска по поводу обострения хронического периодонтита, ранее этот зуб был лечен резорцин-формалиновым методом. Удаление заняло около часа, применялись вращающиеся стоматологические инструменты. После удаления были назначены обезболивающие препараты по потребности, антибактериальная терапия, даны стандартные рекомендации. Контрольная рентгенограмма нижней челюсти не проводилась.
На следующий день после удаления пациент много времени провёл на улице, замёрз. Вечером дома отметил боли в области удалённого зуба, прополоскал рот содово-солевым раствором, выпил горячий чай с лимоном и лёг спать. Боли беспокоили последующие три дня, поэтому пациент принимал лекарства на основе нимесулида, активно полоскал рот. В стоматологическую поликлинику обратился в связи с выраженными болями в области ранее удалённого 46, повышенной температурой тела.
Пациент отмечает, что рецепт, выданный врачом, потерял, названия лекарственных веществ забыл — этим объясняет причину неприёма терапии.
Рос и развивался в соответствии с возрастом. Социально-бытовые условия удовлетворительные. Хронические, вирусные заболевания отрицает, аллергологический анамнез не отягощён.
Обследование
Лицо относительно симметричное, кожные покровы телесного цвета, видимые слизистые бледно-розового цвета. Открывание рта в полном объёме, движение головок височно-нижнечелюстного сустава плавное, симметричное, суставными шумами не сопровождается. Регионарные лимфатические узлы не пальпируются. Температура тела 37,4°C.
В полости рта: лунка 46 зуба без сгустка, частично заполнена остатками пищи, края лунки гиперемированы и отёчны, при пальпации болезненны. Пальпация переходной складки в области 46 зуба безболезненна.
На прицельной рентгенограмме: фрагменты корня в лунке удалённого 46 не визуализируются, костные контуры сохранены.
Диагноз
К10.3 Альвеолит челюстей
Лечение
10.10.2018 под инфильтрационной анестезией раствора ультракаина 1,7 мл проведёны кюретаж лунки 46 зуба, антисептическая обработка лунки водным 0,05% раствором хлоргексидина, помещена губка “Альвостаз”. Назначения: “Амоксиклав” 625 мг по 1 таблетке 3 раза в день, курс приёма 5 дней. Анальгетики по потребности. Рекомендации: полость рта не полоскать, ротовые ванночки водным раствором соли, исключить на семь дней переохлаждение, перегревание, обильный приём тёплых витаминизированных напитков. Явка на следующий день.
11.10.2018 проведён осмотр: пациент отмечает улучшение общего состояния, нормализацию температуры тела. Терапию принимает по плану, в соответствии с назначениями, рекомендации соблюдает в полном объёме. Удалена губка “Альвостаз”, сформирован кровяной сгусток. Явка на следующий день.
12.10.2018 проведён второй осмотр: пациент жалоб не предъявляет, состояние удовлетворительное. Лунка 46 зуба под сгустком, заживает без признаков воспаления.
Динамика лечения положительная, в течение 14 дней лунка полностью эпителизировалась. Пациенту рекомендовано ортопедическое лечение.
В итоге достигнуто полное выздоровление, через месяц проведено протезирование металлическим мостовидным протезом.
Заключение
Данный клинический случай подтверждает важность соблюдения пациентом назначений и рекомендаций врача, а также необходимость проведения своевременной санации полости рта.
Источник
