Воспаление после удаления геля

Удаление полиакриламидного геля — это пластическая операция, во время которой хирург извлекает из груди этот препарат.
Содержание статьи:
- Показания к удалению полиакриламидного геля
- Ход процедуры по удалению полиакриламидного геля
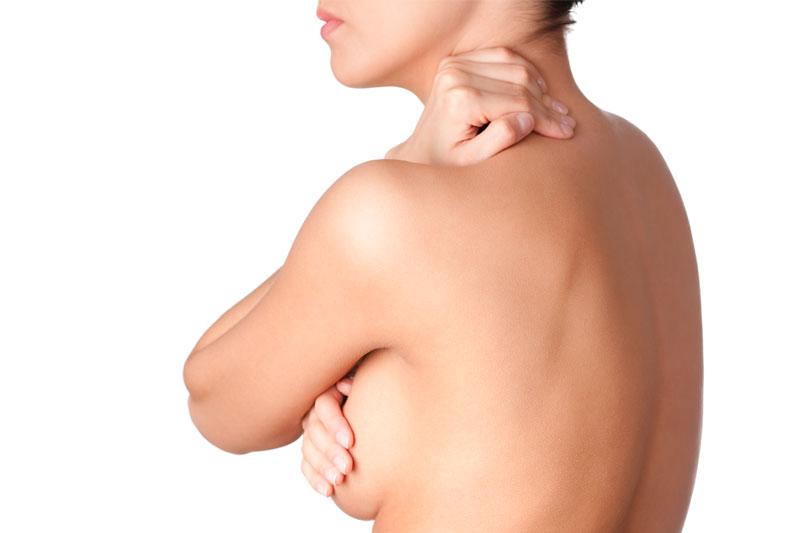
Полиакриламидный гель — это вещество, по консистенции похожее на желе, он водонепроницаем, не растворяется в организме.
В медицине полиакриламидный гель начали использовать в середине 90-х годов. Его преимущество заключалось в простоте применения. Во время операции гель вводился в ткани с помощью шприца. По задумке авторов, введенный гель должен был с легкостью делиться на мелкие части, а после уменьшения давления воссоединятся и заполнять нужный участок.
Наиболее часто он использовался в фаллопластике для увеличения полового члена. Однако после такой операции у пациентов развивалось нарушение пропорций органа. Спустя некоторое время его начали продвигать на рынок пластической хирургии с целью увеличения бюста и исправления кривизны голеней. Опытные хирурги сразу поняли, какие последствия могут появиться после его применения. Но, к сожалению, нашлись и те врачи, которые начали использовать данный препарат. Объясняется это тем, что гель имеет низкую цену, а для его введения не требуются дорогостоящие обезболивающие препараты и какие-либо новые навыки в медицине.
Спустя несколько лет после применения геля начали появляться первые осложнения. Так как данный препарат является высокотоксичным, он негативно воздействовал на все органы и системы. Наиболее часто встречались местные осложнения. Полиакриламидный гель хаотично располагался между тканями, поэтому в большом объеме его невозможно зафиксировать. Кроме того, под воздействием продуктов распада данного геля происходит процесс разъедания тканей, что приводит к появлению детрита в большом количестве.
После введения геля возможно появление следующих осложнений:
- миграция ПААГ. Наиболее часто после процедуры гель мигрирует по ходу большой вены и по межфосциальным пространствам. Реже — по сухожилиям;
- трофические расстройства. Вредные продукты распада геля ухудшает кровоснабжение тканей, что может привести к трофическим нарушениям. Из-за недостатка питания кожный покров меняет свой цвет. Со временем кожа истончается, что приводит к появлению язв, которые долго не заживают;
- воспаление тканей. Мягкие ткани в результате постоянного воздействия полиакриламидного геля и повышенного количества детрита начинают воспаляться после малейшей травмы. Воспаление чаще всего асептическое, поэтому его лечение обходится без оперативного вмешательства. При нагноении приводится широкое раскрытие раны и дренирование. Часто такие воспаления провоцируют появление тромбов.
Показания к удалению полиакриламидного геля
И сегодня врачи продолжают находить гель в телах пациентов, несмотря на то, что он давно запрещен. Многие женщины, которым провели эту процедуру, до сих пор не извлекли из организма препарат. Пластические хирурги во всем мире призывают пациенток избавляться от этого геля, так как рано или поздно все равно появятся осложнения. Еще одним побочным явлением является постоянное увеличение размера груди. Полиакриламидный гель имеет свойство накапливать жидкость, а это значит, что спустя 8-10 лет размер груди увеличится в 2 раза. Это становится причиной растяжения мягких тканей молочной железы и появления асимметрии.
Срочное удаление геля требуется в следующих случаях:
- появление отеков груди;
- наличие гнойных выделений из сосков;
- болезненность или неприятные ощущения в области груди;
- появление воспаления, которое сопровождается изменением цвета кожи и локальным повышением температуры;
- миграция геля в какую-либо часть тела.
Повторно увеличить молочную железу можно сразу, если у пациента отсутствуют признаки воспаления, а количество извлеченного геля было небольшим. Хотя повторную маммопластику все же рекомендуется делать спустя 3-6 месяцев после данной процедуры.
Ход процедуры по удалению полиакриламидного геля
Хирургическое вмешательство — единственный способ избавится от полиакриламидного геля. К сожалению, чем дольше гель находился в организме, тем сложнее его удалить. Операция может проводиться как под местной, так и под общей анестезией. Перед процедурой в обязательном порядке нужно пройти МРТ и УЗИ грудной клетки. После этого наносятся разметки, указывающие на места скопления полиакриламидного геля. В ходе операции делаются разрезы в местах скопления вещества. Затем врач надавливает на молочную железу, в результате чего гель начинает выходить наружу. Во время операции также проводится УЗИ. С его помощью можно увидеть и удалить остатки геля.
На сегодняшний день удалить гель можно при помощи лазера или эндоскопа. Благодаря минимальной травматизации и использованию косметических швов пациент сможет вернуться к обычному образу жизни в наикратчайшие сроки. Если у больного имеются воспалительные процессы, может понадобиться проведение нескольких операций и дренирование гноя. Если пораженный участок достаточно большой, есть вероятность, что в установленный имплантат не врастут окружающие ткани. В этом случае хирурги используют протезы с пористой поверхностью.
Источник
Удаление сложных зубов завершается повреждением мягких тканей. В результате процедуры развиваются серьезные осложнения. Последствием удаления зуба является альвеолит – поражение альвеолярного пространства на месте удаленного фрагмента.
Что такое альвеолит
Альвеолит развивается в результате попадания в лунку удаленного зуба бактерий. Реже заболевание вызвано повреждением мягких тканей, расположенных рядом с местом удаления костной структуры.
Подготовка и этапы экстракции зуба
При инфицировании кровяной сгусток, образовавшийся на месте раны, перестает выполнять защитные функции. По этой причине замедляется процесс регенерации поврежденных тканей. В лунке зуба скапливаются остатки еды и слюна, из-за которых открытая рана инфицируется.
С большим процентом вероятности воспалительный процесс развивается после удаления коренного или зуба мудрости. Причинами проблемы являются сложные операции, при которых:
- отмечается повышенная хрупкость зубной ткани во время касания инструментами;
- происходит удаление зубов с искривленными корнями;
- устраняется не полностью прорезавшийся зуб;
- удаляется только корень костной структуры.
Во всех перечисленных случаях перед процедурой удаления выполняется разрез десны. Операция выполняется путем частичного удаления проблемного фрагмента или его выпиливания бормашиной. Дополнительное повреждение тканей увеличивает риск развития альвеолита
Виды
Патологию классифицируют на несколько видов.
Серозный альвеолит
Характерные симптомы: тупые непрекращающиеся боли, усиливающие при разговоре или пережевывании пищи. При этом повышения температуры и увеличения подчелюстных лимфатических узлов не наблюдается.
Клинические симптомы серозной формы патологии развиваются 3 дня, после чего заболевание переходит в гнойную стадию.
Гнойный альвеолит
Протекает на фоне подъема температуры и ухудшения состояния. Боль носит острый периодический характер, а воспалительный процесс охватывает десну, щеку и близлежащие мягкие ткани.
Лицо больного раздувается и становится ассиметричным. На месте удаления зуба просматриваются гнойные массы и налет. Пальпация поврежденного участка причиняет человеку боль.
Гипертрофический альвеолит
Гнойная стадия заболевания, протекающая в хронической форме. Развивается после стихания острой симптоматической картины. При диагностике врач замечает разросшуюся грануляцию и омертвевшие фрагменты тканей между ней и костной структурой. Десенные ткани при гипертрофическом альвеолите приобретают синий оттенок, а из лунки отделяется гнойное содержимое.
Причины
Альвеолит развивается в 40% случаев после удаления зуба и отсутствии грамотные мероприятий по уходу за раной. В других ситуациях заживление лунки занимает до 5 дней. Выделяют основные причины, из-за которых прогрессирует заболевание:
- Стоматологическое повреждение альвеолярной лунки. Частички костной ткани, попадая на рану, провоцируют ее инфицирование, особенно это касается кариозных зубов.
- Ослабление иммунитета. Организм не может противостоять подселению патогенных бактерий к поврежденным тканям. По этой причине удаление коренных зубов не проводится при обострении хронических заболеваний, во время беременности и при ОРВИ в острой стадии.
- Общие хронические патологии: сахарный диабет, проблемы со щитовидной железой и гормональный дисбаланс. Риск заражения увеличивается во время обострения перечисленных заболеваний.
- Медленная свертываемость крови. Условием регенерации раны является своевременное образование кровяного сгустка, который защищает поверхность лунки от проникновения патогенных микроорганизмов. При плохой свертываемости крови тромб образуется медленно, что становится причиной воспаления. Поэтому удаление зуба выполняют после окончания приема препаратов, разжижающих кровь: Аспирина, Варфарина.
- Игнорирование рекомендаций врача. Советы стоматолога позволяют минимизировать риск инфицирования лунки. После операции врач не рекомендует постоянно осматривать поверхность ранки и пытаться самостоятельно отделить сгусток. При частичном или полном разрушении тромба с 90% вероятностью разовьется альвеолит.
Чем опасно удаление зубов под наркозом
Причиной проблемы также становятся неграмотные действия стоматолога, когда:
- не полностью удаляется костная ткань;
- не устраняется гранулема;
- в лунке остается осколок зуба;
- пациенту не назначаются антибактериальные препараты или антисептические средства после процедуры;
- операция проводится на фоне инфекционных заболеваний.
Спровоцировать проблему способен и сам пациент, если он выполняет следующие действия:
- промывает рану менее, чем через сутки после операции (тем самым смывается тромб);
- не пропивает курс антибактериальных препаратов, назначенных стоматологом;
- не оставляет вредные привычки до момента регенерации ткани – курит, потребляет твердую пищу, распивает спиртные напитки;
- применяет местные анестетики и сосудосуживающие препараты комплексно.
Разрушению защитного сгустка способствуют негативные факторы:
- недостаточный гигиенический уход за ротовой полостью;
- регулярное использование марлевых тампонов на месте повреждения;
- аномальное расположение зубного ряда;
- инфекционные заболевания ротоглотки.
Стоматологи отмечают важность санации носа и рта перед проведением процедуры. Обработка носоглотки затормозит проникновение гнилостных бактерий на поверхность раны.
Симптомы
Признаки альвеолита появляются через 12-24 часов после удаления зуба. Заболевание имеет характерные симптомы, которые невозможно спутать с другими типами патологий ротовой полости.
Пациент ощущает:
- острые боли на месте повреждения;
- распространение дискомфортных ощущений на близлежащие участки десны;
- слабость;
- симптомы лихорадки;
- неприятный запах изо рта;
- воспаление региональных лимфатических узлов.
Выявление одного из перечисленных признаков – повод для обращения за профессиональной помощью. Такие симптомы, как подъем температуры и выделение гноя из раневой поверхности, свидетельствуют о переходе альвеолита в более сложную стадию.
Диагностика
Стоматологу не составляет труда выявить альвеолит, поскольку его симптомы проявляются отчетливо и ярко.
Для уточнения диагноза в некоторых случаях делают рентгенологическое исследование или МРТ. Методики позволяют выявить аномалии в костных структурах либо начавшийся процесс их разрушения.
В общем анализе крови при гнойном альвеолите обнаруживается повышение количества лейкоцитов и ускорение оседания эритроцитов. Самодиагностика при заболевании не рекомендована – достаточно визуального осмотра лунки и измерение температуры тела.
Нельзя проверять глубину лунки после удаления зуба путем введения в нее инородных предметов, удалять из нее образовавшийся гной или тромб.
Лечение
Метод лечения назначается в зависимости от тяжести заболевания и степени его течения. На ранних этапах заболевания терапия проводится следующим образом:
- Выполняется обезболивание пораженного участка.
- Лунка промывается антисептическими препаратами – раствором фурацилина или хлоргексидином.
- Рана очищается от остатков пищи, кровяного сгустка и слюны и других инородных элементов.
- Полость дезинфицируется и просушивается при помощи ватных тампонов. В сухую лунку закладывают повязку, пропитанную антибактериальным препаратом.
Чем грозит удаление дистопированного и ретинированного зубов
Описанные меры позволяют предотвратить дальнейшее размножение и распространение болезнетворных бактерий.
Терапия тяжелых форм патология проводится по другой схеме:
- Пустая лунка заполняется противовоспалительными и антибактериальными препаратами.
- При некрозе тканей также используются ферментные препараты. Средства помогают очистить раневую поверхность от фрагментов омертвевших тканей и подавить воспалительный процесс.
- Нерв блокируется лидокаином или новокаином. Выполняется только при сильном воспалении. Блокаду делают повторно, если первая процедура не принесла желаемого результата.
Дополнительно к стоматологическому лечению назначают физиотерапевтические процедуры. К ним относится:
- ультрафиолетовое облучение;
- использование инфракрасного лазера;
- микроволновая терапия;
- флюктуоризация.
Помимо врачебного вмешательства и физиометодик, пациенту рекомендуется выполнять полоскания ротовой полости ромашковым отваром или раствором марганцовки. Дополнительно назначается курс витаминов и иммуномодулирующих препаратов.
Если есть угроза распространения опухолевого процесса, больному приписывают антибиотики. После их приема заметное улучшение состояния наступает на 6-7 день. Полная регенерация тканей отмечается через 2 недели после начала антибиотикотерапии.
Препарат подбирается с учетом индивидуальных особенностей больного и результатов теста на выявление возбудителя патологии.
Подробно о том, что делать, если болит десна после удаления зуба
В терапии альвеолита чаще используются следующие антибиотики:
- Юнидокс Солютаб;
- Амоксиклав;
- Ципрофлоксан.
В дополнение к противомикробным препаратам иногда приписываются сульфаниламиды: Пеннициллин; Террамицин или Стрептоцид.
На фоне антибиотикотерапии снижается местный иммунитет, что грозит вероятностью грибкового поражения мягких тканей. Для предотвращения этой проблемы необходимо принимать препараты для защиты микрофлоры кишечника: Хиллак Форте, Линекс, Лактофил.
Промывание лунки выполняется антисептическими растворами:
- Хлоргексидином;
- Стоматидином;
- Гевалексом;
- Мирамистином;
- Йодинолом;
- Корсотилом.
Обработку выполняют по схеме: готовят шприц без иглы и набирают при помощи его раствор. Кончик шприца направляют к поверхности раны так, чтобы он не касался поверхностей мягких тканей.
Под напором выполняется промывание лунки. Процедуру повторяют 2-3 раза на начальном этапе развития патологии и до 5-6 раз при остром течении проблемы.
Боль при воспалении снимают:
- Вольтареном;
- Диклофенаком;
- Ибупрофеном;
- Мелоксикамом.
Методы полоскания после удаления зуба
Курс приема противовоспалительных препаратов должен сочетаться с применением Омепразола. Это позволит предотвратить проблемы с желудком.
Ускорить регенерацию тканей помогают противовоспалительные кремы и гели. Их закладывают в предварительно промытую и просушенную рану, так чтобы полностью закрыть полость десны. Не следует прикрывать гель ватным тампоном или удалять его остатки.
Профилактика
Основной способ сокращения риска развития патологии – четкое следование врачебным рекомендациям. Если специалист не дал советов по уходу за ротовой полостью, то придерживаются следующих правил:
- В течение 2 часов после операции не удалять ватный тампон из лунки.
- Тампон плотно прикусывать к десне на 50 минут.
- Если кровотечение не останавливается, принимать препарат, способствующий остановке этого процесса – Дицинон.
- Не прикасаться руками к кровяному сгустку.
- Аккуратно выполнять чистку зубов.
- Исключить из меню продукты, раздражающие слизистые оболочки – соленую и острую пищу, лимоны, сладости.
- На время отказаться от посещения бань и саун, принятия ванны.
- Пользоваться комплексными противовоспалительными препаратами.
- Избегать контактов с лицами, зараженными ОРВИ.
6 рекомендаций после удаления зуба
Альвеолит зуба – серьезный воспалительный процесс, возникающий после удаления костной ткани. Причин развития патологии много – от непрофессиональных действий стоматолога до снижения иммунитета.
Устранение проблемы проводится под наблюдением специалиста, особенно это касается тяжелых форм заболевания. В домашних условиях рекомендуется обрабатывать слизистые ротовой полости антисептическими растворами и контролировать температуру тела.
Источник
Что такое альвеолит после удаления зуба? Причины возникновения, диагностику и методы лечения разберем в статье доктора Юрченко М. В., стоматолога-имплантолога со стажем в 5 лет
Автор статьи: Юрченко М. В. Стоматолог-имплантолог, стаж 5 лет Дата публикации 2018-02-05 |
Определение болезни. Причины заболевания
Альвеолит (альвеолярный остеит, «сухая лунка») — воспаление лунки (альвеолы) зуба после его удаления. Развитие альвеолита зависит от множества факторов, которые в конечном счете либо препятствуют формированию кровяного сгустка в лунке после удаления, либо ускоряют его дезинтеграцию (распад). В результате оголенная костная ткань лунки оказывается под неблагоприятным воздействием факторов внешней среды (полости рта), вызывая типичные симптомы.
Альвеолит — самое распространенное осложнение после удаления зуба. Его частота, по разным данным литературы, варьирует от 3-4% до 45% (в случае нижних зубов мудрости). Сухая лунка чаще возникает при удалении моляров; на нижней челюсти чаще, чем на верхней (10:1); по некоторым данным чаще у женщин, чем мужчин (5:1).
Возникновение альвеолита зависит от множества предрасполагающих факторов. К основным факторам риска относятся:
- Хирургическая травма и сложность операции. Чем сложнее и травматичнее удаление зуба, тем более выражено послеоперационное воспаление костной ткани, как следствие — увеличивается выброс прямых активаторов плазминогена. Сложные удаления (связанные с сегментацией зуба, остеотомией и отслаиванием слизисто-надкостничного лоскута) в 10 раз увеличивают риск развития альвеолита.
- Опыт хирурга определяет сложность и травматичность операции, особенно в случае нижних зубов мудрости.
- Нижние третьи моляры (зубы мудрости). Альвеолит чаще всего возникает после удаления нижних третьих моляров (до 45% удалений). Считается, что более плотная, менее васкуляризованная костная ткань в этом регионе и ее пониженная способность гранулировать ответственны за такую высокую частоту сухих лунок.
- Общие заболевания. Сопутствующие заболевания пациента могут быть связаны с риском альвеолита. Так, иммуннокомпрометированные лица или пациенты с сахарным диабетом более подвержены альвеолиту из-за нарушения процессов заживления.
- Оральные контрацептивы — единственные препараты, прием которых повышает риск альвеолита. Считается, что эстроген косвенно усиливает фибринолитический процесс (увеличивая факторы II, VII, VIII, X и плазминоген), что вызывает распад кровяного сгустка.
- Курение. Многочисленные исследования продемонстрировали связь между курением и альвеолитом. Среди группы пациентов, которым в общей сложности было удалено 4000 нижних третьих моляров, у лиц, выкуривающих полпачки сигарет в день, риск альвеолита увеличивался в 4-5 раз (12% против 2,6%) по сравнению с некурящими. Частота альвеолита увеличивалась более, чем на 20% у пациентов, выкуривающих по 1 пачке в день, и на 40% среди пациентов, куривших в день операции.
- Физическая дислокация сгустка. Дислокация сгустка, вызванная неаккуратным обращением с лункой или отрицательным давлением из-за питья через соломинку, может быть причиной альвеолита.
- Бактериальная инфекция. Большинство исследований говорят о бактериальной инфекции как главном факторе риска в возникновении сухой лунки. Частота альвеолита выше у лиц с неудовлетворительной гигиеной и предшествующим инфекционным процессом в виде перикоронита или тяжелого пародонтита.
- Локальный анестетик с вазоконстриктором. Некоторые исследования сообщают, что избыточное применение анестетика с высокой концентрацией вазоконстриктора может вызывать ишемию и затруднять заполнение лунки кровью, что увеличивает риск альвеолита.
- Возраст. Считается, что частота альвеолита увеличивается с возрастом. Этот факт может быть связан с замедлением метаболизма, ослаблением иммунитета и регенеративных способностей организма.
Симптомы альвеолита после удаления зуба
Жалобы, характерные для альвеолита, обычно возникают на 2-3 день после удаления, однако, в отдельных случаях могут развиться спустя несколько часов после операции. Так или иначе, 95%–100% случаев возникают в течение недели. Продолжительность заболевания в среднем от 5 до 10 дней, в зависимости от тяжести.
К симптомам альвеолита относятся:
- Основная жалоба — боль. В начальной стадии возникает непостоянная ноющая боль в лунке, которая усиливается во время еды. Лунка частично заполнена рыхлым, распадающимся сгустком крови. Иногда сгусток полностью отсутствует. При дальнейшем развитии появляется интенсивная, резкая, «стреляющая» боль, иррадиирущая (распространяющаяся) в висок, затылок, ухо, соседние зубы, челюсть соответствующей половины головы.
- Из-за отсутствия кровяного сгустка лунка зияет, видна кость, она может быть покрыта налетом серого цвета, слизистая оболочка вокруг лунки гиперемирована, отечна, болезненна при пальпации.
- Неприятный (гнилостный) запах или привкус во рту. Вызван распадающимся кровяным сгустком, а также остатками пищи и налетом, накапливающимися в лунке.
- В некоторых случаях возможно повышение температуры тела и увеличение регионарных лимфатических узлов.
Патогенез альвеолита после удаления зуба
В норме после удаления зуба его лунка заполняется кровяным сгустком, который, с одной стороны, служит естественной повязкой для образовавшейся раны, с другой — основанием для будущего заполнения лунки молодой костной тканью внутри и слизистой оболочкой снаружи.
Процесс нормального заживления выглядит следующим образом: при участии тромбина и фибриногена в лунке формируется кровяной сгусток, на который сверху начинает мигрировать эпителий десны. В процессе созревания молодой грануляционной ткани на стенках альвеолы в сгусток начинают врастать молодые сосуды из кости, и постепенно под влиянием клеток-фибробластов и процесса фибринолиза (разрушения фибрина) кровяной сгусток деградирует, затем начинается созревание молодой костной ткани.
При альвеолите фибринолиз ускоряется, что приводит к преждевременной дезинтеграции кровяного сгустка. Фибринолиз реализуется за счет превращения плазминогена в плазмин — белка, разрушающего фибриновые сгустки. Активация плазминогена может осуществляться за счет прямых (физиологических) и непрямых (нефизиологических) субстанций. Прямые активаторы (tPA, фактор XII, урокиназа) высвобождаются в результате травмы костных клеток альвеолы. Непрямые активаторы выделяются бактериями.
Классификация и стадии развития альвеолита после удаления зуба
Альвеолит не классифицируется и не имеет определенных стадий развития. Симптомы начинаются на 2-3 день после удаления, продолжаются в течение 7-10 дней, затем наступает выздоровление.
Осложнения альвеолита после удаления зуба
Несмотря на то, что альвеолит обычно характеризуется довольно выраженным дискомфортом и болью, воспаление почти всегда самоограничивается стенками лунки и не приводит к каким-либо серьезным осложнениям, хотя и требует лечения. Некоторые авторы сообщают о таких осложнениях альвеолита, как остеомиелит челюсти, абсцесс, флегмона, лимфаденит.
Диагностика альвеолита после удаления зуба
Диагноз альвеолита обычно не вызывает затруднений и устанавливается преимущественно на основании типичной клинической картины, а также анамнеза (удаление зуба несколько дней назад). В качестве дополнительного метода обследования может быть выполнена рентгенография лунки для выявления в ней остатков зуба, фрагментов костной ткани и других инородных тел (если снимок не был сделан непосредственно после удаления).
Клиническая картина сухой лунки может быть сходна с другими патологиями челюстно-лицевой области или накладываться на них.
Поэтому альвеолит стоит дифференцировать от:
- острых краев альвеолы;
- необратимого пульпита и травм соседних зубов;
- травм челюстей;
- одонтогенных инфекций (периапикальный абсцесс, периостит, остеомиелит и т. д.);
- верхнечелюстного синусита в стадии обострения;
- нейрогенных причин челюстно-лицевой боли (например, невралгии тройничного нерва).
Лечение альвеолита после удаления зуба
В среднем, необходимо 7-10 дней для того, чтобы оголенные стенки лунки начали покрываться грануляционной тканью. В этот период требуется симптоматическое лечение, направленное на уменьшение боли и дискомфорта.
Местное лечение заключается в медикаментозной обработке (ирригации) и помещении в лунку антисептической повязки, защищающей альвеолу до момента появления грануляций. При необходимости можно выполнить очень осторожный кюретаж, не касаясь стенок лунки, чтобы не повредить хрупкую грануляционную ткань. В случае обнаружения в лунке свободных фрагментов костной ткани, остатков зуба или инородных тел стоит рассмотреть возможность полноценного кюретажа с использованием местного обезболивания.
Ирригация помогает удалить налет и некротизированные ткани, инородные фрагменты и бактерии из лунки. Для этого можно использовать теплый физиологический раствор, протеолитические ферменты, раствор хлоргексидина биглюконата и прочие антисептики.
В качестве антисептической/местно-обезболивающей повязки для лунки доступны разнообразные средства, выбор которых зависит от предпочтений и клинического опыта врача. К ним относятся препараты на основе цинк-оксид эвгенола, йодоформа, хлоргексидина, антибиотиков, анестезина, лидокаина, прополиса и прочих или их комбинации. Они могут быть внесены в лунку как самостоятельно, так и на полоске марли (турунде). Повязку необходимо периодически менять до тех пор, пока болевые ощущения не уменьшатся.
Общее лечение заключается в назначении нестероидных противовоспалительных средств (НПВС) для купирования болевого синдрома. Антибиотикотерапия при альвеолите, как правило, не требуется, за исключением случаев дальнейшего развития заболевания и угрозы распространения воспалительного процесса на окружающие ткани.
Прогноз. Профилактика
При своевременном выявлении и терапии прогноз отличный.
Профилактика альвеолита направлена на модификацию факторов риска, указанных выше.
Со стороны пациента: отказ от курения на период заживления лунки, поддержание адекватного уровня гигиены полости рта до и после удаления зуба, тщательное следование послеоперационным рекомендациям. Дополнительно для женщин: в случае предстоящей операции рекомендуется консультация гинеколога по вопросу временной отмены оральных контрацептивов.
Со стороны врача: максимально щадящее и атравматичное удаление зуба, контроль за количеством анестетика, вводимого в операционную область.
Поскольку альвеолит — наиболее частое осложнение после удаления зуба, многие исследователи пытаются найти эффективный метод профилактики. Тем не менее, этот вопрос остается спорным, т. к. универсальный рецепт не найден. Ниже указаны некоторые наиболее популярные подходы к предотвращению сухой лунки.
- Антибиотики. Системные АБ, такие как пенициллин, клиндамицин, эритромицин, метранидазол эффективны в предотвращении альвеолита. Однако существует риск развития резистентности и гиперчувствительности при рутинном пре- и послеоперационном назначении антибиотиков. Локальные аппликации тетрациклина в лунку показывают перспективные результаты в снижении риска альвеолита в сравнении с другими АБ.
- Хлоргексидин. Пре- и послеоперационное полоскание рта 0,12% раствором хлоргексидина снижало частоту альвеолита при удалении третьих нижних моляров [18]. Использование геля на основе 0,2% хлоргексидина также снижало риск альвеолита.
- Эвгенол-содержащие повязки. Эвгенол действует как наполнитель. Риск альвеолита в лунках, заполненных Alvogyl (эвгенол + бутамбен + йодоформ), был равен 8% против 26% в лунках без повязки.
- Стероиды. Топическое применение гидрокортизоновой и окситетрациклиновой смеси показало снижение частоты альвеолита после удаления ретинированных зубов мудрости нижней челюсти.
- Антифибринолитики. Сообщалось об эффективности транексамовой кислоты в предотвращении альвеолита.
- Биоразлагаемые полимеры, топические гемостатики, целлюлозная губка. Указанные агенты в исследованиях показали снижение частоты альвеолита.
- PRP и PRF. Исследования показали значительное уменьшение риска альвеолита при заполнении лунки PRP и/или комбинации PRF с желатиновой губкой.
- Гранулы декстраномера показали более быстрый анальгетический эффект и снижение риска альвеолита.
Список литературы
- Girish G Gowda et al. Dry Socket (Alveolar Osteitis): Incidence, Pathogenesis, Prevention and Management. Journal of Indian Academy of Oral Medicine and Radiology, July-September 2013;25(3):196-199
- Noroozi AR, Philbert RF. Modern concepts in understanding and management of the dry socket syndrome: comprehensive review of the literature. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2009;107:30-35
- Oginno FO. Dry socket: a prospective study of prevalent risk factors in a Nigerian population. J Oral Maxillofac Surg 2008; 66:2290-2295
- Torres-Lagares D, Serrera-Figallo MA, Romero-Ruiz MM. Update on dry socket: a review of the literature. Med Oral Pathol Oral Cir Buccal 2005;10:77-85
- Kolokythas A, Olech E, Miloro M. Alveolar osteitis: a comprehensive review of concepts and controversies. Int J Dent 2010;2010:1-10
- Field EA, Speechley JA, Rotter E, Scott J. Dry socket incidence compared after a 12 years interval. Br J Oral Maxillofac Surg 1988;23:419-427
- Fridrich KL, Olsan RAJ. Alveolar osteitis following removal of mandibular third molars. Anaesth Prog 1990;37:32-41
- Nitzan DW. On the genesis of dry socket. J Oral Maxillofac Surg 1983;41:706-710
- Rood JP, Murgatroyd J. Metronidazole in the prevention of dry socket. Br J Oral Surg 1979;17:62-70
- Кулаков А.А., Робустова Т.Г., Неробеев А.И. Хирургическая стоматология и челюстно-лицевая хирургия. Национальное руководство. М.: ГЭОТАР-Медиа, 2010. 230 с.
- Vezeau PJ. Dental extraction wound management medicating postextraction sockets. J Oral Maxillofac Surg 2000;58(5); 531-537
- Brin H. Etiology and pathogenesis of fibrinolytic alveolitis (dry socket). Int J Oral Surg 1973;2:215-263
- Daly B , Sharif MO , Newton T , Jones K , Worthington HV. Local interventions for the management of alveolar osteitis (dry socket). The cochrane Library 2012;12:1-30
- Larsen PE. Alveolar osteitis after surgical removal of impacted mandibular third molars: identification of the patient at risk. Oral Surg Oral Med Oral Pathol 1992;73:393-397
- Amaratunga NA, Senaratne CM. A clinical study of dry socket in Sri Lanka. British J Oral and Maxillofac Surg 1988;26: 410-418
- Lilly GE, Osbon DB, Rael EM, Samuels HS, Jones JC. Alveolar osteitis associated with mandibular third molar extractions. Journal of the American Dental Association 1974;88:802-806
- Sweet JB, Butler DP. Predisposing and operative factors: effect on the incidence of localized osteitis in mandibular third-molar surgery. Oral Surg Oral Med Oral Pathol 1978;46:206-215
- Blum IR. Contemporary views on dry socket (alveolar osteitis): a clinical appraisal of standardization, etiopathogenesis and management. Int J Oral Maxillofac Surg 2002;31:309-317
- Rud J. Removal of impacted lower third molars with acute pericoronitis and necrotizing gingivitis. British Journal of Oral Surgery 1970;7:153-160
- Nitzan D, Sperry JF, Wilkins TD. Fibrinolytic activity of oral anaerobic bacteria. Archives of Oral Biology 1978;23:465-470
- Lehner T. Analysis of one hundred cases of dry socket. Dental Practitioner and Dental Record. 1958;8:275–279
- Alexander RE. Dental extraction wound management: a case against medicating postextraction sockets. Journal of Oral and Maxillofacial Surgery. 2000;58(5):538–551
- S. Preetha. An Overview of Dry Socket and Its Management. IOSR Journal of Dental and Medical Sciences (IOSR-JDMS). Volume 13, Issue 5 Ver. II. (May. 2014), PP 32-35
- Bassel Tarakji et al. Systemic Review of Dry Socket: Aetiology, Treatment, and Prevention. J Clin Diagn Res. 2015 Apr; 9(4): ZE10–ZE13
- Hedstrom L, Sjogren P. Effect estimates and methodological quality of randomized controlled trials about prevention of alveolar osteitis following tooth extraction. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2007;103:8-15
- Bowe DC, Rogers S, Stassen LF. The management of dry socket/ alveolar osteitis. J Ir Dent Assoc 2011;57:305-310
- Loomer CR. Alveolar osteitis prevention by immediate placement of medicated packing. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2000;90:282-284
- Gersel-Pedersen N. Tranexamic acid in alveolar sockets in the prevention of alveolitis sicca dolorosa. Int J Oral Surg 1979;8: 421-429
- Tsirlis AT, Iakovidis DP, Parissis NA. Dry socket: frequency of occurrence after intraligamentary anesthesia. Quintessence International 1992;23:575-577
- Hooley JR, Golden DP. The effect of polylactic acid granules on the incidence of alveolar osteitis after mandibular third molar surgery. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1995;80:279-283
- Rutkowski JL, et al. Inhibition of alveolar osteitis in mandibular tooth extraction sites using platelet-rich plasma. Journal of Oral Implantology 2007;33
- Pal US, Singh BP, Verma V. Comparative evaluation of zinc oxide eugenol versus gelatin sponge soaked in plasma rich in growth factor in the treatment of dry socket. Contemporary Clinical Dentistry 2013;4(1):37-41
- Majati S, Kulkarni D, Kotrashetti SM, Lingaraj JB, Janardhan S. Study of dextranomer granules in treatment of alveolar osteitis. JIOH 2010 Oct;2(3):99-103
Клинические cлучаи
Случай альвеолита после удаления зуба, потребовавший кюретажа лунки и антибактериальной терапии
Автор клинического случая: Козлов П. Ю. Стоматолог-хирург, стаж 4 года Дата публикации |
В стоматологическую поликлинику Новосибирска обратился пациент с жалобами, возникшими через несколько дней после удаления зуба.
Жалобы
Его беспокоили боли в области ранее удалённого 46 зуба, иррадиирующие в правую височную область, периодические головные боли, застревание пищи в лунке зуба, неприятный запах изо рта и повышение температуры тела до 37,5°C.
Боли усиливаются после приёма пищи и горячих напитков.
Анамнез
Со слов пациента: 46 зуб ?
