Воспаление после вентиляции легких
Осложнения ИВЛ – это негативные последствия искусственной вентиляции легких, возникающие сразу после ее начала или являющиеся результатом длительной респираторной поддержки. Симптоматика определяется типом нарушений. Могут выявляться признаки дыхательной недостаточности, эмфизема, воспалительные явления, изменения в работе внутренних органов. Патология диагностируется на основании клинической картины и данных объективного обследования: рентгенографии, УЗИ, компьютерной или магнитно-резонансной томографии, определения pH крови. Специфическое лечение включает настройку параметров аппаратуры, купирование воспаления, ушивание повреждений легочной ткани, дренирование грудной полости.
Общие сведения
Осложнения респираторной поддержки при ее правильном проведении встречаются сравнительно редко. Чаще всего у пациентов, длительно находящихся в ОРИТ, развиваются застойные пневмонии. Аспирационная разновидность воспаления легких иногда диагностируется у больных, находящихся на поддержке неинвазивного типа (через лицевую маску) более суток. При неправильном выборе режима в 100% случаев обнаруживается газовый ацидоз или алкалоз различной степени тяжести. Аппаратное дыхание на протяжении 2-3 недель и более потенцирует формирование патологических процессов во внутренних органах. Баротравма является наиболее редкой разновидностью осложнений, встречается преимущественно у детей и пациентов астенического телосложения.

Осложнения ИВЛ
Причины
Как правило, сопутствующие патологические состояния становятся результатом нарушения правил вентиляции. При отсутствии таких нарушений трудности, обусловленные неизбежными изменениями в организме, выявляются у отдельных пациентов, вынужденных продолжительное время находиться на внешнем жизнеобеспечении. Подобное происходит при тяжелых травмах, экзо- или эндотоксическом поражении дыхательного центра, крупозных пневмониях. Осложнения ИВЛ развиваются по следующим причинам:
- Высокое давление на вдохе. Повышенное давление провоцирует разрывы легочной ткани, обычно возникает при показателе выше 50 мм рт. ст., однако может иметь место и при более низких цифрах, если вентиляция проводится пациентам пожилого возраста или маленьких детям. Неправильный выбор давления – одна из причин, приводящих к наиболее тяжелым сбоям в работе организма.
- Нарушение гигиены дыхательных путей. Удаление слизи, скопившейся в интубационной или трахеостомической трубке, должно производиться каждые 2-3 часа либо по мере необходимости. Если данное правило не соблюдается, слизь, содержащая в себе бактериальные штаммы, скапливается в трахее, бронхах, легких, что повышает вероятность развития инфекционных процессов.
- Нерегулярный контроль КЩС. Определение кислотно-щелочного равновесия и содержания электролитов в плазме крови является основным видом лабораторного контроля состояния пациента. По его результатам оценивают pH внутренней среды, до развития клинических проявлений определяют наличие ацидоза или алкалоза, корректируют режим работы аппарата. При отсутствии данных этого исследования невозможно диагностировать осложнения ИВЛ на раннем этапе.
- Недостаточный визуальный контроль. Если сотрудники лечебного учреждения не обеспечивают постоянный визуальный контроль состояния аппаратуры и больного, повышается риск того, что пациент самостоятельно отсоединит дыхательный контур, удалит интубационную трубку, подвергнется гипоксии и погибнет. Особого внимания требуют больные, страдающие энцефалопатией любого происхождения и находящиеся в постнаркозном состоянии.
- Длительный аппаратный газообмен. Приводит к постепенному расстройству обменных процессов, дезадаптации дыхательного центра, нарушению электролитного баланса. Предотвратить подобные явления практически невозможно, поскольку они являются естественной реакцией организма на долговременное аппаратное дыхание и недостаточную подвижность.
Патогенез
Патогенез осложнений ИВЛ определяется их характером и причинами. Инфекционные процессы развиваются при скоплении в альвеолах и бронхах большого количества мокроты, содержащей патогенные микроорганизмы. Ослабление иммунитета вследствие основной патологии резко увеличивает вероятность воспаления пораженных участков. Аспирационные разновидности пневмонии становятся следствием неполного расправления легкого при недостаточном объеме вдоха и длительном лежачем положении. При этом в плохо вентилируемых участках быстро развивается анаэробная флора.
Респираторные ацидозы возникают при снижении уровня оксигенации и повышении парциального давления углекислого газа. Происходит сдвиг кривой диссоциации гемоглобина вправо, растет концентрация H+, pH смещается в кислую сторону. Обратный процесс, связанный с гипервентиляцией, снижением pCO2 и уровня H+ приводит к формированию алкалоза газового типа. При баротравме патогенез основан на механическом разрыве тканей легкого с выходом воздуха и крови в окололегочное пространство и подкожную жировую клетчатку. Легкое может поджиматься излившейся жидкостью и газом, что инициирует его неполное участие в процессе дыхания.
При самостоятельном отсоединении от аппаратуры основной проблемой является отсутствие адекватного газообмена в легких и развитие гипоксии. Нарушаются окислительные процессы в клетках, происходит накопление углекислого газа. Головной мозг и миокард испытывают кислородное голодание, завершающееся гибелью больного. Если отсоединение произошло по причине удаления интубационной трубки, возникают травмы трахеи. Это провоцирует отек и механическую непроходимость дыхательных путей. Повторно интубировать пациентов удается не всегда, зачастую врачу приходится прибегать к экстренной трахеостомии.
Классификация
Все осложнения ИВЛ считаются тяжелыми и могут угрожать жизни пациента, поэтому систематизация по степени тяжести не используется. Может применяться классификация по скорости течения, в соответствии с которой все состояния делят на молниеносные (самостоятельная экстубация на фоне отсутствия спонтанного дыхания, баротравма), острые (пневмонии), хронические (стрессовые язвы, отеки). Подобный принцип деления крайне условен и не имеет клинического значения. На практике специалисты обычно основываются на систематизации по патогенетическому принципу:
- Баротравма. В зависимости от локализации и размеров разрыва может приводить к формированию интерстициальной эмфиземы, пневмомедиастенума, подкожной эмфиземы, пневмоторакса. Наиболее опасной считается клапанная разновидность последнего, при которой воздух, скопившийся в плевральной полости, сдавливает легкое и полностью исключает его из процесса дыхания.
- Инфекционные осложнения. Основные разновидности – аспирационная и застойная пневмония. Отличаются тяжелым течением, плохо поддаются терапии. Поскольку возбудителем являются внутрибольничные штаммы, антибиотикотерапия не всегда бывает эффективной. Подбор препаратов осуществляют по результатам анализа мокроты на чувствительность к противомикробным препаратам. Кроме того, могут возникать трахеиты, бронхиты, абсцессы дыхательных путей или легких.
- Нарушения КЩС. В компенсированном варианте (сдвиг pH на сотые доли) не представляют угрозы жизни. Субкомпенсированные и декомпенсированные формы приводят к нарушению структуры белков, в том числе гормонов и рецепторов. Следствием становятся системные сбои в работе всех систем организма, полиорганная недостаточность.
- Патомимия. Самостоятельное вмешательство больного в процесс вентиляции легких, удаление трубки, отсоединение контура, отключение аппарата. Критически опасно для жизни, должно пресекаться медицинским персоналом вплоть до мягкой фиксации пациента к постели и введения нейролептических препаратов для купирования психомоторного возбуждения.
- Обменные нарушения. Осложнения ИВЛ, возникающие при длительной поддержке и приводящие к формированию хронических патологических процессов. Включают холестаз, отеки, мочекаменную болезнь, стрессовые язвы желудка и двенадцатиперстной кишки. Сохраняются на весь период искусственной вентиляции, требуют отдельного лечения после восстановления самостоятельного дыхания.
Симптомы осложнений ИВЛ
Баротравма проявляется резкой болью в груди, признаками дыхательной недостаточности на фоне продолжающейся вентиляции. Грудная клетка больного может визуально увеличиваться в объеме, принимать бочкообразную форму. Кожа цианотичная или бледная, покрыта потом. При формировании подкожной эмфиземы пальпация позволяет выявить характерный хруст, возникающий за счет скопившихся в подкожной клетчатке пузырьков воздуха. Аппарат может работать нормально или сигнализировать о нарушении расчётных параметров. При большой кровопотере возникает тахикардия, гипотония, нарушения сознания, в тяжелых случаях – кома.
Пневмония проявляется повышением температуры тела, общим ухудшением самочувствия, болью и ломотой в мышцах, гиперемией лица на стороне воспаления, чувством нехватки воздуха. Могут наблюдаться нарушения гемодинамики, развитие инфекционно-токсического шока. У ослабленных пациентов клинические проявления выражены слабо, картина смазанная. По интубационной трубке отделяется большое количество зловонной гнойной мокроты. Возможна рвота. Больной испытывает жажду, много пьет, если это позволяет сделать аппаратура.
Клинические проявления нарушений КЩС и обменных сбоев варьируют в широких пределах. Симптоматика зависит от вида и степени поражения того или иного органа. Наиболее часто возникает анурия, диарея или запоры, изменяется окраска стула, кожа приобретает желтоватый оттенок. Отмечается тошнота, позывы на рвоту. Пациент отказывается от пищи, воды. Выявляется тахиаритмия, брадикардия, экстрасистолия, снижение уровня АД. Обнаруживаются признаки энцефалопатии эндотоксического генеза. Патомимия, сопровождающаяся прекращением подачи дыхательной смеси, приводит к появлению признаков острой дыхательной недостаточности: цианоза кожи и губ, редкого или полностью отсутствующего дыхания, угнетения сознания.
Диагностика
Диагностика производится врачом анестезиологом-реаниматологом. Требуются консультации других специалистов, в частности – гепатолога, пульмонолога, кардиолога. Помимо этого, пациенту в палате проводят рентгенографическое обследование, УЗИ, электрокардиографию. Мероприятия по определению осложнений должны быть реализованы в короткие сроки, оптимально – в течение 1-2 часов с момента появления симптомов. Затем начинают неотложную терапию или транспортируют больного в операционный блок. К числу диагностических мероприятий относят:
- Осмотр и физикальное обследование. При осмотре обращают внимание на клинические признаки недостаточности дыхания, кровообращения, работы почек или печени. При пневмотораксе перкуссия выявляет тимпанит, звук надтреснутого горшка, при эмфиземе – коробочный звук. При пневмонии в легких выслушиваются хрипы, дыхание проводится не во все отделы. При самостоятельной экстубации отмечаются симптомы удушья.
- Лабораторное обследование. В результатах анализа на КЩС определяется повышение или понижение pH, нарушения в газовом и электролитном составе крови. Обычно чем сильнее выражены лабораторные изменения, тем более тяжелым является состояние пациента. В биохимическом анализе отклонения от нормы возникают при развитии системных патологических процессов. Возможен рост активности печеночных ферментов, увеличение концентрации креатинина и мочевины.
- Инструментальное обследование. При пневмонии рентгенография легких позволяет выявить очаги воспаления, которые визуализируются как участки затемнения. При разрывах легкого просматривается смещенное средостение, коллапс органа. Травмы дыхательных путей обнаруживаются при проведении бронхоскопии. Для уточнения диагноза используют компьютерную томографию пораженного участка.
Лечение осложнений ИВЛ
Лечение баротравмы осуществляется хирургическими методами. При пневмотораксе показана пункция плевральной полости с установкой дренажа. Для расправления легкого используется торакоцентез. Для остановки кровотечения показаны гемостатические препараты. Если малоинвазивное лечение оказывается неэффективным, пациента транспортируют в оперблок для проведения торакотомии и ревизии органов грудной клетки. Дефект ушивают, выполняют коагуляцию, удаляют из плевральной полости скопившийся экссудат и кровь.
Осложнения ИВЛ инфекционного характера требуют назначения антибактериальных и муколитических препаратов, облегчающих отхождение мокроты. Допустимо применение иммуностимулирующих средств, бактериофагов. Обязательным условием является своевременная санация трахеи с удалением отделяющейся мокроты. Стимулировать ее отхождение можно с помощью вибромассажа, постукивания в области лопаток. При необходимости назначается лечебная бронхоскопия.
Коррекция нарушений КЩС производится путем настройки дыхательного аппарата. При ацидозе объем и частоту вдоха увеличивают, при алкалозе – снижают. Оксигенация путем увеличения процентной доли кислорода в дыхательной смеси более чем до 40% допускается только на короткое время (не более 5-10 минут), в противном случае возникает так называемая кислородная интоксикация. Метаболические нарушения во время пребывания пациента в реанимации устраняют посимптомно. При отеках вводят петлевые диуретики, при функциональном холестазе – желчегонные препараты. Запоры требуют назначения слабительных средств и проведения очистительной клизмы. При почечной недостаточности показан гемодиализ.
Прогноз и профилактика
Прогноз зависит от типа и тяжести нарушения. В большинстве случаев своевременно обнаруженные негативные изменения удается купировать без серьезных последствий. Профилактика заключается в грамотном подборе режимов вентиляции, регулярной очистке дыхательных путей, ранней активизации больного в пределах постели. Пациенты в состоянии психомоторного возбуждения должны быть фиксированы к кровати, альтернативным вариантом действий реаниматолога в подобных случаях является введение психотропных препаратов и гипнотиков. При использовании искусственной респираторной поддержки всем больным требуется круглосуточный надзор со стороны среднего медицинского персонала.
Источник
Одно из последствий коронавирусной инфекции – пневмония. Она может быть разной степени тяжести. По каким критериям реаниматологи решают, что пациента необходимо подключить к аппарату искусственной вентиляции легких (ИВЛ)? Болезненная ли это манипуляция? Порталу «Здоровые люди» (24health.by)
рассказала об этом Ольга Светлицкая, врач-анестезиолог-реаниматолог, к.м.н., доцент кафедры анестезиологии и реаниматологии БелМАПО.
Фото: upulmanologa.ru
Вирусная пневмония
Вирусы – уникальная форма жизни. Чтобы размножаться, им необходимо вставить свой генетический материал в клетку хозяина. Респираторные вирусы, соответственно, поражают клетки, которые выстилают поверхность верхних и нижних дыхательных путей, постепенно их разрушая. Это выражается в виде всем знакомых насморка, трахеита, ларингита.
Все намного сложнее, если вирусы поражают нижние дыхательные пути. В этом случае развивается вирусная пневмония. Чем больше объем поражения и ниже сопротивляемость организма, тем она тяжелее. У части пациентов может развиться наиболее тяжелая форма острой дыхательной недостаточности – острый респираторный дистресс-синдром. Это состояние еще называется некардиогенный отек легких.
Лечение пневмонии
Главное проявление респираторного дистресс-синдрома – падение уровня кислорода в артериальной крови в результате нарушения его транспорта из просвета альвеол в легочные капилляры. Чаще всего такое осложнение вызывают вирусы гриппа А, респираторный синцитиальный вирус (РС-вирус), вирусы парагриппа, риновирус и коронавирусы, включая COVID-19.
Лечение в этом случае поддерживающее и обычно включает в себя кислородную терапию. У пациентов с пневмониями уровень кислорода в крови мы контролируем с помощью специального прибора – пульсоксиметра. Это процедура простая и безболезненная. Медсестра или доктор надевают пациенту на палец специальный датчик – и через несколько секунд на дисплее появляется процентное содержание кислорода в крови. Если уровень кислорода более 95% – все хорошо. Если ниже, врач будет разбираться, в чем причина. Если уровень кислорода менее 92%, требуется так называемая оксигенотерапия (кислородотерапия) – дополнительная подача кислорода.
Какие показания к ИВЛ?
Существует несколько уровней респираторной поддержки.
При средней тяжести пневмонии, когда еще нет существенного снижения уровня кислорода, многим пациентам достаточно носовых кислородных катетеров (канюль). Это небольшие пластиковые трубочки, которые вставляются в нос. Через них подается увлажненная воздушно-кислородная смесь. Такой метод позволяет увеличить концентрацию кислорода во вдыхаемом воздухе от 24% до 40% (в атмосферном воздухе – 21%). Это не доставляет практически никакого дискомфорта. Многим пациентам этого вполне хватает, они поправляются и без ИВЛ.
Иногда пациента переворачивают на живот, в так называемую прон-позицию. Это простая манипуляция позволяет улучшить вентиляцию тех зон легких, которые остаются плохо вентилируемыми в положении на спине. Это действенная мера. Сейчас она наряду с кислородотерапией широко применяется у пациентов с COVID-19.
Может использоваться кислородная маска, что позволяет обеспечить еще большую концентрацию кислорода во вдыхаемой воздушной смеси – до 60%.
Если проводимая кислородотерапия с помощью носовых катетеров или маски не помогает, уровень кислорода в крови не увеличивается (менее 90%), пациент утомлен, в дыхании участвует вспомогательная дыхательная мускулатура, принимается решение о переводе на искусственную вентиляцию легких.
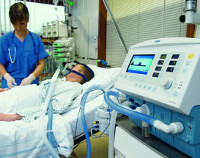
Как делается ИВЛ?
В горло (трахею) под контролем ларингоскопа вводится пластиковая эндотрахеальная трубка, размер которой зависит от физических параметров пациента. На ее конце расположена манжетка, которая после введения раздувается и герметизирует дыхательные пути, чтобы не было затекания слюны и другой жидкости. После этого к эндотрахеальной трубке подключают респираторный контур, через который аппарат подает увлажненную воздушно-кислородную смесь. Это позволяет значительно увеличить концентрацию кислорода и снять нагрузку с пациента в осуществлении процесса дыхания.
Процедура некомфортная, поэтому пациент вводится в медикаментозный сон при помощи седативных лекарственных средств. Это не наркоз и не кома, больше похоже на сон.
Человек может находиться в таком состоянии от нескольких дней до нескольких недель в зависимости от тяжести пневмонии и общего состояния здоровья. В этот период еда поступает пациенту через зонд. Можно вводить питание и внутривенно, однако доказано, что при пневмонии лучше кормить через естественные пути – желудочно-кишечный тракт. Используется специализированное сбалансированное питание, разработанное для реанимационных отделений. Но если родные принесут бульон и другую домашнюю еду, ее также введут через зонд.
Глаза пациента закрыты стерильными салфетками. Так мы защищаем их от пересыхания. Иногда руки пациента фиксируются к кровати мягкими манжетами, чтобы в случае неожиданного пробуждения он не выдернул трубки и не навредил себе.
Каждые два часа пациента поворачивают на правый, левый бок, спину, чтобы не образовались пролежни, а также на живот – для лучшего газообмена в легких.
Врачи постоянно видят содержание кислорода в крови на мониторе и могут корректировать работу аппарата ИВЛ. Вначале он полностью замещает дыхание пациента, а затем помогает дышать. Когда мы видим, что наступает улучшение, начинаем будить пациента и учить его дышать самостоятельно. К критериям улучшения относятся исчезновение симптомов заболевания, которое вызвало необходимость в ИВЛ. В случае с тяжелыми пневмониями это снижение температуры, признаков общего воспаления, улучшение лабораторных показателей, данных рентгенографии легких (хотя при вирусных пневмониях улучшение картины на рентген-снимках может сразу не наступать).
Время, когда пациент начинает приходить в себя, самое важное для контакта. Многие люди не помнят, что с ними произошло. Просыпаясь в реанимации, не понимают, где они находятся, что с ними происходит. Вокруг чужие лица. Сейчас эти лица еще и скрыты под масками и очками. И медицинскому персоналу надо мягко все объяснить, поговорить с человеком. Некоторые пациенты в дальнейшем могут испытывать ПИТ-синдром (последствия интенсивной терапии): тревожность, депрессию.
Научить заново дышать пациента, который перенес острый респираторный дистресс-синдром, непросто. На это уходят дни, недели. Особенно трудно перевести на самостоятельное дыхание пожилых людей и пациентов с сопутствующей тяжелой хронической патологией. Это сложная командная работа с обязательным участием реабилитолога.
Источник
