Воспаление при вросшем ногте фото
На первый взгляд врастающий ноготь не представляет серьёзной опасности для здоровья, но это обманчивое мнение. Заболевание (онихокриптоз) грозит тяжёлыми осложнениями, вплоть до ампутации.

Человек не только теряет нормальный уровень жизни, постоянно испытывая боль при ходьбе, но и подвергается проникновению инфекции через поражённое место.

Как зарождается проблема
Чаще страдает большой палец на ноге, ноготь начинает врастать внутрь мягких тканей около ногтевого валика.

При этом повреждённый участок становится чувствительным, опухшим, появляется покраснение, а со временем изъявляются гной и сукровица.

На пальце наблюдаются отложения в виде красного грануляционного тканевого слоя. При неадекватном лечении он уплотняется, уродуя фалангу и изменяя её структуру.
При таком варианте развития показано исключительно оперативное вмешательство.

Почему случаются нежелательные проявления
Медиками выделены причины, провоцирующие болезнь:
- Неаккуратный педикюр. Уголки срезаны неправильно – нельзя округлять края и состригать чересчур коротко.
- Узкая обувь, заставляющая острый конец упираться в кожу.
- Ранки пальцев или их травмы.
- Грибок, гарантирующий отслоение ногтей.
- Ортопедическое неверное строение стопы, включающее деформацию большого пальца.
- Отсутствие полноценной гигиены. Мыть конечности положено каждый день, осуществляя смену носков.
- Генетическая предрасположенность.

Кроме этих факторов неприятность вызывается плоскостопием, химиотерапией, сахарным диабетом, гипергидрозом (излишней потливостью), ожирением.

Симптоматика
На неполадки указывают:
- болевые ощущения, усиливающиеся при ношении обуви;
- покраснение, отёк, пульсация, гнойные выделения, свидетельствующие об инфицировании;
- наличие язв;
- усиленное разрастание ткани около ногтя, похожей на дикое мясо;
- для поздней стадии характерна смена формы пластины, её уплотнение, огрубление мягких тканей.

Помогите себе самостоятельно
Не стоит думать, что вопрос разрешится сам по себе. При бездействии показатели усилятся, и боль будет беспокоить даже при отсутствии движения. Что же делать, если на ноге врастает ноготь?

Начальная степень предусматривает заботливый уход за пострадавшим участком. Пользу окажут тёплые ванны, несколько раз вдень, с добавлением соли, мыла, антибактериальных средств.

После этого попытайтесь подсунуть под врастающую часть ногтя марлевый жгутик, пропитанный хлоргексидином, миромистином. Меняют его ежедневно, стараясь продвигать всё ниже.

На первичном этапе попробуйте воздействие кипятком. Палец опускают на две секунды в ёмкость с горячей водой и быстро возвращают обратно. Повторить раз 15.

Существует ещё способ, советующий, что можно сделать самому, если ноготь врос в кожу.

В середине обыкновенной пилочкой выпиливается бороздка, не затрагивающая ногтевое ложе. Она поспособствует стягиванию уголков, в результате чего, нормализуется правильный рост пластины.

Народные рецепты
Они уместны при зачаточных признаках болезни. Пользуются кусочком сливочного масла, приложенного на ночь к распаренному ногтю, укрыв повязкой и обернув слоем полиэтилена. Масло смягчает ногтевой материал, обеспечивая ему эластичность, что облегчает подкладку жгута.

Алоэ обладает ранозаживляющим действием. Воспользуйтесь мякотью, превратив растение в кашицу. Массу наносят на воспалённое место, предварительно распарив его.

Помогут растолчённые листья подорожника, применённые таким же образом. Подобные сеансы должны носить регулярный характер.

Как проходит лечение
Что нужно делать, если вросший ноготь болит? В качестве первоначального средства используют приклеивание специфической пластинки, которая раздвигая края, придаёт ногтю плоский вид, препятствуя дальнейшему прогрессу недуга. На такую поверхность можно наносить лак, да и надетая обувь не доставит страданий.
Ещё на ногтевую пластину устанавливают особую конструкцию из проволоки, схожую с зубными брекетами, предупреждающую соприкосновение краёв ногтей с кожей. Устройства легко крепятся и способствуют выпрямлению ногтя, снимая чувство боли.

Лёгкую степень можно остановить, прибегнув к аппаратному медицинскому педикюру. Процесс не требует размачивания ног и исключает острые предметы.

Обработка проводится с помощью шлифующих валиков и останавливает врастание. Уменьшить воспаление и болезненность помогут крем Стелланин, Ногтинорм, Уродерм.

Хирургический метод
Что приходится делать хирургу, если ноготь уже врос в палец, конечно же, удалять часть пластины, а иногда в запущенных случаях и всю полностью.

Операция совершается под местным наркозом и включает порой резекцию доли валика для предотвращения негативного рецидива.

Реабилитационный период длится три месяца с обязательной дезинфекцией антисептическими препаратами и перевязками. Причём нет гарантии, что история не повторится в будущем.

Прижигание лазером
Высокотехнологичная процедура происходит при местном обезболивании.

Лазерным пучком хирург выжигает маленькие углубления в проблемном районе, через которые идёт воздействие на пластину ногтя, разрушающее ростковые клетки и останавливающее воспаление. Это прекращает рост травмирующего уголка и вызывает стойкую ремиссию.

Удаление радиоволнами
Щадящая методика устраняет вросшую часть ногтя, включая близлежащую область, а также очищает ростковую зону. После проведённой манипуляции шрамы и швы отсутствуют.

Когда вросший ноготь начинает гноиться, первое, что надо делать – незамедлительно идти к хирургу, ортопеду.

Потребуется сдать анализ крови, чтобы разобраться в стадии воспалительного процесса, исключив сахарный диабет. Понадобится рентгеновский снимок, предоставляющий специалисту сведения об очаге нагноения.

Самый эффективный и современный выход в создавшейся ситуации – обращение к радиоволнам и лазеру. Их преимущества:
- риск рецидива исключён;
- восстановительный период недолгий;
- удаление ногтя сопровождается дезинфекцией;
- не теряется кровь.

То, что человек переживает болезненный дискомфорт, это полбеды. Но игнорируя симптомы, он провоцирует опасные осложнения типа гнойного абсцесса, гангрены, остеомиелита. Поэтому поберегите свои ножки и не откладывайте визит к врачу.
Фото советы что делать если врастает ноготь









































Пожалуйста, сделайте репост
Источник
Над статьей доктора
Костромин Р. А.
работали
научный редактор
Сергей Федосов
и
шеф-редактор
Лада Родчанина
Дата публикации 26 июля 2019Обновлено 7 октября 2019
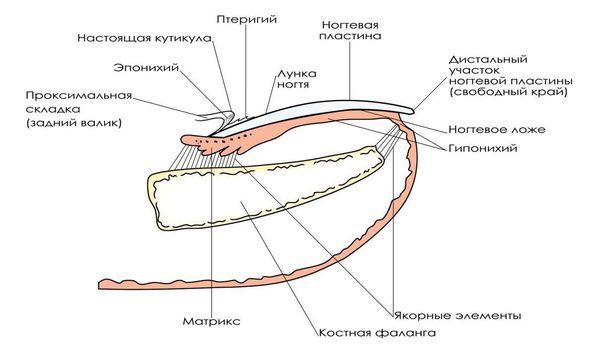
Определение болезни. Причины заболевания
Вросший ноготь, или онихокриптоз — это заболевание, при котором ногтевая пластинка врастает в боковой край околоногтевого валика. Ткани вокруг ногтя воспаляются, краснеют, появляется болезненный отек с гноем. Чаще всего онихокриптозом поражаются большие пальцы стоп. В начальной стадии проявляется болью при ходьбе, а в дальнейшем неприятные ощущения не проходят и в состоянии покоя. При отсутствии специализированного лечения заболевание часто рецидивирует. Периоды воспаления сменяются периодами ремиссии годами, а лекарственное лечение (противовоспалительная, антибактериальная терапия) дает кратковременный эффект.
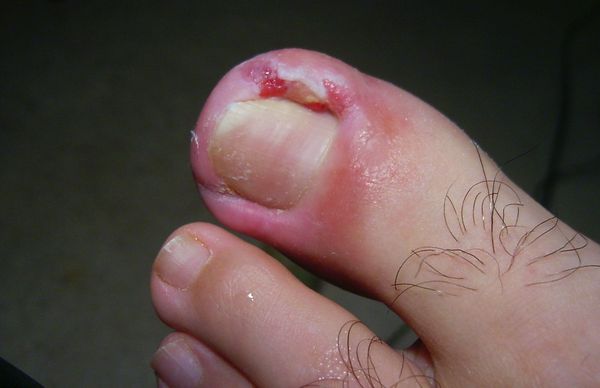
Основные причины возникновения заболевания:
- Неправильный уход за пальцами стоп:
- если углы ногтя выстригать слишком глубоко, это приведет к неправильному росту ногтевой пластины и врастанию в мягкие ткани околоногтевого валик;
- ношение тесной обуви с узким носком механически вдавливает кожный валик в ногтевую пластинку. Это провоцирует воспаление, которое в дальнейшем развивается в онихокриптоз. В молодом и трудоспособном возрасте тесная обувь — основная причина появления вросшего ногтя;
- длительное сдавливание пальцев стоп гипсовой лангетой, либо другой иммобилизующей или корригирующей повязкой также может привести к врастанию ногтя.
- Анатомические особенности строения стопы и пальцев[1]:
- врожденные и приобретенные костные деформации — плоскостопие, широкая стопа, вальгусная деформация первого пальца стопы;
- физиологически крупные, мясистые околоногтевые валики.
- Факторы, приводящие к вторичному развитию вросшего ногтя:
- грибковое поражение пальцев стоп (онихомикоз): ногтевая пластинка утолщается, деформируется и врастает в околоногтевой валик;
- травма стопы;
- сахарный диабет, подагра и др.
Онихокриптозом могут болеть как дети, так и пожилые люди. Однако наиболее характерно это заболевание для людей молодого возраста: по статистике с ним сталкивается 8-10% работоспособного населения[2].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы вросшего ногтя
Жалобы при обращении к врачу чаще всего одни и те же: боль в области большого пальца стопы, которая появилась либо без видимой причины, либо после травмы или ношения неудобной обуви. Для заболевания характерно усиление интенсивности боли, отёк и гиперемия околоногтевого валика, появление гноя и разрастание грануляций, называемых «дикое мясо» (в связи со схожестью по цвету с сырым мясом).
Клинически выделяют три стадии развития заболевания[3]:
- Умеренный, либо незначительный отёк и инфильтрация ногтевого валика без изменения ногтевой пластинки, выделения гноя и «дикого мяса». Боль чаще всего появляется при движении и ношении обуви.
- Выраженный отёк околоногтевого валика, его увеличение и деформация, «наплыв» тканей на ногтевую пластинку, появление гноя, уплотнение ногтевой пластинки, её тусклость;
- Резкий отёк и гиперемия околоногтевых валиков, выраженные гипергрануляции, «дикое мясо», гной. Ногтевая пластинка истончается, становится ломкой и подвижной.
Все стадии развития заболевания могут осложняться воспалительным процессом.
Патогенез вросшего ногтя
При разборе патогенеза (механизма появления и развития болезни) онихокриптоза важно учитывать особенности строения и роста ногтя[4].

Рост ногтя происходит постоянно, в течение всей жизни человека. Скорость роста составляет около 0,1 мм в сутки, ноготь полностью обновляется через 100 дней.
Ногтевая пластинка образуется в герминативной зоне (матрикс) и в дальнейшем продвигается по ногтевому ложу. При удалении части ногтевой пластинки и сохранении матрикса ноготь вырастет вновь и вызывает те же проблемы, происходит рецидив заболевания.
Ногтевая пластина не растёт в ширину, и врастание ногтя возникает исключительно из-за воспаления околоногтевого валика. В процессе развития болезни мягкие ткани околоногтевого валика травмируются об острый край ногтевой пластины. Начинается воспалительный процесс с отёком мягких тканей, из-за которого они ещё больше вдавливаются в ноготь. В результате постоянной травматизации начинает разрастаться грануляционная ткань (довольно мягкая и пористая, воспринимаемая незнающим человеком как «лишняя кожа»). Постепенно отёк и воспаление нарастают, всё больше причиняя дискомфорт. Присоединяется грибковая и бактериальная среда, возникает изменение цвета пораженного околоногтевого валика, локальное повышение температуры и выделение гноя. Носить привычную обувь становится практически невозможно, попытки опереться на больной палец вызывают острую боль. Далее воспалительный процесс приобретает хроническое течение, грануляционная ткань уплотняется, ногтевая пластинка деформируется, и воспаление может распространиться на костную ткань[5].
Классификация и стадии развития вросшего ногтя
Классификация Д.И. Муратова (1972) наиболее полно отражает причины и патогенез заболевания. Автор подразделяет течение заболевания на четыре степени тяжести[6]:
Первая степень: обычная форма ногтя, жалобы на боль в ногтевой фаланге пальца, умеренная отёчность и покраснение бокового валика на первом пальце стопы.
Вторая степень: форма ногтя выпуклая, его толщина колеблется в пределах 0,5-1 мм, виден врастающий край. Угол врастания ногтя варьирует от 15 до 30 градусов.
Третья степень: ноготь принимает башневидную форму, края глубоко врастают в окружающие ткани. Толщина ногтевой пластины составляет 2,5 мм, а угол врастающего края достигает 30-45 градусов.
Четвертая степень: форма ногтя приобретает вид рога или когтя, его толщина более 2,5 мм, угол искривления врастающего края более 45 градусов, наблюдаются клинические симптомы трофических изменений матрикса, тканей ногтевого ложа и ногтя.
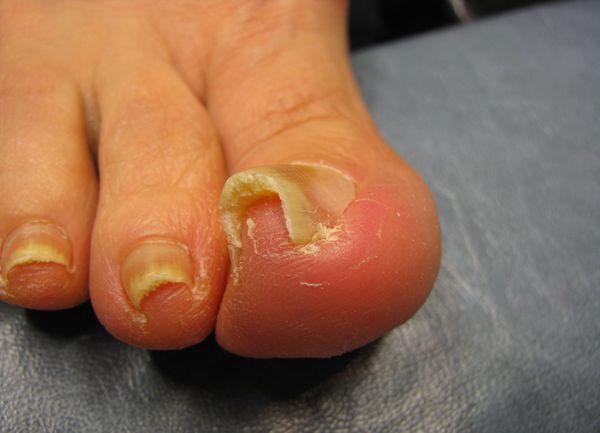
Осложнения вросшего ногтя
Осложнения при несвоевременном лечении вросшего ногтя связаны с развитием инфекционно-воспалительного процесса, который выражается в следующих патологических состояниях[7]:
- Абсцесс пальца стопы — формирование полости с гнойным содержимым, отёк и покраснение всей ногтевой фаланги. Требует хирургического вмешательства.
- Остеомиелит ногтевой фаланги пальца — инфекционный процесс переходит на кость, необходимо медикаментозное и оперативное лечение. При позднем обращении может потребоваться ампутация фаланги пальца.
- Гангрена пальца стопы — необратимое повреждение (некроз) мягких тканей стопы. Единственный способ лечения при таком состоянии — ампутация ногтевой фаланги или всего пальца.
- Лимфангиит или лимфаденит — распространение инфекции по лимфатической системе с поражением лимфатических сосудов или лимфатических узлов. Требует комплексного лечения с назначением противовоспалительной и антибактериальной терапии.
Сахарный диабет, облитерирующий атеросклероз сосудов нижних конечностей и иммунодефицит повышают вероятность развития осложнений. Также к факторам риска относят курение, ожирение, старческий возраст. Снижение местных защитных реакций приводит к более частому выявлению микозов. Кроме того, длительно существующий вросший ноготь может стать причиной формирования фибром и злокачественных новообразований.
Диагностика вросшего ногтя
Диагностика вросшего ногтя начинается с выявления характерных жалоб, причин развития заболевания и предрасполагающих факторов. При осмотре врач устанавливает наличие анатомических особенностей, стадию развития заболевания, наличие осложнений, проводит сравнительный осмотр другой конечности.
Характерный вид пальца, наличие предрасполагающих факторов и анатомических особенностей, признаки воспаления, гнойные выделения и грануляции позволяют без труда поставить диагноз и определить степень тяжести процесса[8].
При подозрении на возможность осложнений, а также для уточнения причин развития заболевания врач использует дополнительные методы диагностики:
- Общий анализ крови — для исключения признаков общего воспалительного процесса.
- Рентгенологическое исследование стоп. Рентгенограмма предназначена для выявления распространения гнойного воспаления, перехода патологического процесса на кости фаланг, а также для уточнения анатомических особенностей стопы (степени отклонения первого пальца стопы, оценки степени плоскостопия).
- Посев гнойного отделяемого для изучения вида возбудителя. Это необходимо, чтобы определить чувствительность бактерий к антибиотикам при длительном рецидивирующем течении заболевания и неэффективности терапии.
Лечение вросшего ногтя
На начальном этапе развития заболевания назначается консервативное лечение с устранением предрасполагающих факторов заболевания. Рекомендуется уменьшение нагрузки на палец, ограничение ходьбы, ношение свободной обуви (по возможности ходьба без обуви), прикладывание холода к месту воспаления, гигиена стоп, исключение травматизации, компрессы с антисептическими растворами. Не рекомендуется применение мазей, таких как ихтиоловая мазь или мазь Вишневского. Если воспаление проходит, то больному рекомендуется соблюдать осторожность и при рецидиве воспаления снова обратиться к хирургу.
При неэффективности проводимой терапии, более поздней стадии заболевания или рецидивирующем течении показано хирургическое вмешательство.
В настоящее время известно более 150 способов хирургического и консервативного лечения вросшего ногтя[2][9]. Однако желаемый результат (минимальный риск рецидива, высокий косметический эффект, высокая скорость восстановления) дают лишь некоторые из них.
Наиболее эффективные и часто применяющиеся хирургические операции:
- Краевая резекция ногтевой пластинки без резекции околоногтевого валика — включает в себя удаление 1-2 мм вросшего края ногтевой пластинки с разрушением ростковой зоны удалённого фрагмента для исключения рецидива. Операция выбора при незначительно и умеренно изменённом околоногтевом валике без выраженных грануляций и «дикого мяса».
- Краевая резекция ногтевой пластинки с резекцией околоногтевого валика (операция по Бартлетту, по Шмидену) — дополнена одним из вариантов резекции околоногтевого валика. Показана при выраженном изменении околоногтевого валика, обильных грануляциях и наличии «дикого мяса». В данном случае резецированный околоногтевой валик ушивается однорядными узловыми швами. Данный вид операции более травматичный, однако при проведении операции значительно снижается риск рецидива.
- Полное удаление ногтевой пластинки (операция Дюпюитрена) используют всё реже в связи с высоким риском рецидива, высокой интенсивностью боли после операции и низким косметическим эффектом. Операция выбора при сильном поражении ногтевой пластины, например, при онихомикозе.
- Радиоволновой и лазерный методы. В чистом виде применяются редко, однако могут дополнять краевую резекцию. После удаления вросшей части ногтя радиоволновым методом врач воздействует на фрагмент ростковой зоны с целью его разрушения и профилактике рецидива. Ту же процедуру хирург может сделать при помощи лазера.
Любая операция может производиться в условиях малой операционной, не требует длительной предоперационной подготовки и выполняется под местной анестезией. Раствор анестетика (новокаин, лидокаин) вводится в основание большого пальца. Полный анестезиологический эффект достигается через 7-10 минут после введения анестетика.
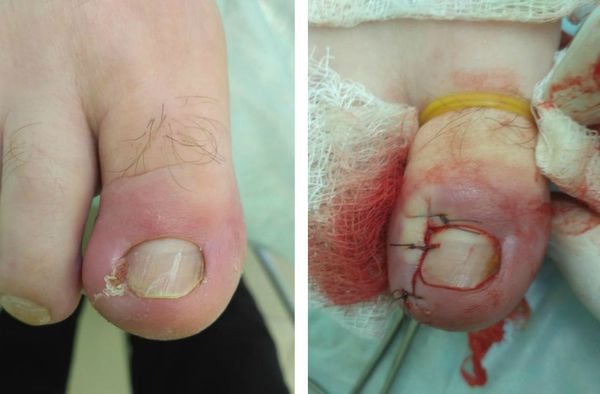
При правильном проведении анестезии операция по удалению вросшего ногтя абсолютно безболезненная и занимает от 10 минут, в зависимости от сложности и распространённости процесса. Перед анестезией врач обязан уточнить у пациента наличие аллергии на анестетик и другие лекарственные препараты. После операции накладывается тугая асептическая повязка с антисептиком. Перевязки в послеоперационном периоде достаточно проводить один раз в день под контролем врача. Швы снимаются на 7-14 сутки, в зависимости от объёма операции и способностей организма к восстановлению.
Вышеперечисленные методики требуют исключительно квалифицированного лечения. Если воздействие будет недостаточным, велика вероятность рецидива заболевания. В случае избыточного воздействия могут быть повреждены участки ростковой зоны, что вызовет стойкую деформацию ногтя на всю жизнь.
Существует большое количество научных работ, исследующих способы комбинированного лечения вросшего ногтя. Рассмотрены способы криодеструкции, динамической деструкции фенолом, озонотерапии, ультразвука, КВЧ-облучение и т. д., однако широкого распространения данные методики не получили[10][11][12].
Отвечу на наиболее частые вопросы пациентов:
- После операции можно уйти домой на своих ногах, можно водить машину и вести привычный образ жизни.
- Эффект анестезии сохраняется до 2 часов, после чего появляется боль в области послеоперационной раны. Для послеоперационного периода заранее расписывается обезболивающая терапия с учётом аллергии и сопутствующих заболеваний пациента.
- После операции повязка может незначительно пропитаться кровью, но при сохранении признаков кровотечения необходимо в неотложном порядке обратиться к лечащему доктору.
Прогноз. Профилактика
При своевременном обращении к врачу, правильном проведении операции и соблюдении необходимых рекомендаций риск рецидива остается достаточно низким.
Хирургическое лечение — самый эффективный способ лечения данного заболевания. Консервативные методы способны устранить проблему лишь на самых начальных стадиях[2] и используются с операцией в комплексе.
Операция по удалению вросшего ногтя обычно не требует особой подготовки и может проводиться в условиях частных медицинских центров. При правильном выборе анестезии она абсолютно безболезненная, занимает от 10 минут и имеет низкий процент рецидива. Операция устраняет заболевание, улучшает косметический эффект и повышает качество жизни пациента, не ограничивая его повседневную активность.
Для профилактики вросшего ногтя необходимо устранить причины его возникновения:
- носить удобную обувь;
- соблюдать гигиену в уходе за ногтями;
- правильно подрезать ногти: по прямой линии, проходящей не ниже верхушки пальца;
- края ногтя подпиливать пилочкой по углам, чтобы они были гладкими и не травмировали кожу.
Помимо этого, рекомендуется корректировать сопутствующие заболевания: нормализовать сахар в крови при сахарном диабете, контролировать массу тела при ожирении, вылечить онихомикоз (грибок стопы), носить ортопедическую обувь при плоскостопии и силиконовые вкладыши при вальгусной деформации пальцев стопы.
Источник
