Воспаление приводящих мышц бедра
Воспалительный процесс в мышце бедра называется миозитом. Может страдать как отдельный участок, так и группы тканей. Если хотя бы один симптом заболевания проявляется на поверхности кожи, диагностируют дермомиозит. При отсутствии лечения патология приводит к ослабеванию мышечного каркаса и негативно воздействует на другие органы и их системы. У больного нарушается двигательная функция: он с трудом встает с постели, не может самостоятельно одеться, ощущает боль и слабость в ногах при ходьбе, приседании.
Виды миозита бедра
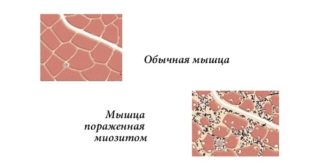 Сложно предсказать симптомы миозита мышц бедра и назначить лечение, если не известны все особенности патологии. У воспаления есть несколько видов, которые имеют отличные друг от друга клинические картины:
Сложно предсказать симптомы миозита мышц бедра и назначить лечение, если не известны все особенности патологии. У воспаления есть несколько видов, которые имеют отличные друг от друга клинические картины:
- Полимиозит. Появляется у людей, склонных к системным заболеваниям. Часто возникает на фоне вирусных инфекций, онкологии. Воспаление мышечных волокон имеет свойство переходить на соседние ткани. Это провоцирует возникновение дерматитов, артритов и болей в суставах.
- Нейромиозит. Подвид полимиозита, при котором могут одновременно воспаляться мышечные и нервные ткани. Прогрессирующее заболевание распространяется на дистальные нервные волокна, а боль усиливается.
- Полифибромиозит. Мышечная ткань замещается на соединительную, вследствие чего первые начинают разрушаться. На месте бывших мышц образуются рубцы. Образования прощупываются через кожу в виде плотных узелков.
- Оссифицирующий. Самый редкий вид миозита. Развивается в результате травм мышц или перелома костей. У детей зачастую носит врожденный характер.
По степени развития болезнь классифицируется на хроническую, острую и подострую. По распространенности бывает ограниченной и генерализованной.
В Международной классификации болезней (МКБ) в отдельный вид вынесен интерстициальный миозит. Он проявляется слабостью проксимальных групп мышц нижних конечностей. Правая и левая сторона ведут себя одинаково.
Причины появления у детей и взрослых
 Этиология заболевания играет важную роль в постановке диагноза и разработке схемы лечения. Распространенные причины, которые приводят воспалению в бедренной мышце:
Этиология заболевания играет важную роль в постановке диагноза и разработке схемы лечения. Распространенные причины, которые приводят воспалению в бедренной мышце:
- травма: перелом, ушиб, растяжение;
- переохлаждение;
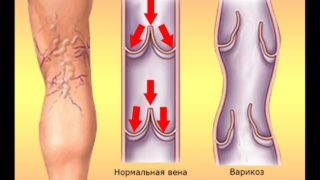
- заболевания сосудов нижних конечностей: тромбофлебит, варикоз;
- смещение позвоночных дисков или позвоночного столба.
Также миозит вызывают инфекционные и аутоиммунные заболевания, паразитарные инвазии, воздействие токсических веществ. Даже банальное курение, укус насекомого или ОРВИ чреваты развитием воспалительного процесса.
У здоровых детей и взрослых посттравматический миозит возникает ввиду профессиональных издержек. Проблема часто встречается у спортсменов, скрипачей, водителей, операторов ПК. Это связано с продолжительными однотипными нагрузками, которые нарушают кровообращение и препятствуют питанию мышц.
Симптомы и признаки заболевания
 Вовремя замеченные симптомы воспаленной мышцы бедра уберегут от мучительных болей и длительной терапии. Сделать это не сложно, так как у заболевания достаточно выраженные признаки, которые тяжело спутать с обычным недомоганием и усталостью. Клиническая картина миозита:
Вовремя замеченные симптомы воспаленной мышцы бедра уберегут от мучительных болей и длительной терапии. Сделать это не сложно, так как у заболевания достаточно выраженные признаки, которые тяжело спутать с обычным недомоганием и усталостью. Клиническая картина миозита:
- ломота в костях;
- ограниченная двигательная активность;
- болевые ощущения в мышцах, голеностопе;
- изменение консистенции мышц.
Острая форма отличается сильной отечностью и повышением температуры. В воспаленной области появляется раздражение и покраснение. Также можно заметить проблемы с мышечным тонусом: трудно ходить, подниматься утром с постели или поднимать ноги от пола.
Причиной замедленного движения и сковывающей боли является деформация мышечных волокон. В результате этого процесса бедренная мышца перестает быть эластичной.
Диагностика патологии
Диагностические исследования необходимы для того, чтобы врач мог полностью изучить характер заболевания и особенности его развития в организме. В случае с миозитом бедра простого осмотра недостаточно. Понадобится пройти ряд анализов:
- общий и развернутый анализ крови;
- УЗИ;
- МРТ.
Лабораторные показатели помогут узнать насколько сильно воспалительный процесс затронул мышечные ткани. УЗИ и МРТ дают детальное изображение состояния сосудов, тканей и волокон в области бедра.
Лечение миозита
 Схема лечения воспаления мышц бедра зависит от симптомов, типа и характера патологии, локализации. В одних случаях она сводится к приему медицинских препаратов, в других требует пройти курс физиотерапии.
Схема лечения воспаления мышц бедра зависит от симптомов, типа и характера патологии, локализации. В одних случаях она сводится к приему медицинских препаратов, в других требует пройти курс физиотерапии.
Назначение лекарственных средств при миозите:
- Кортикостероиды. Гормональные препараты. При больших дозировках снижают активность иммунитета, что уменьшает воспаление. Самые распространенные: Преднизолон, Гидрокортизон, Бетаметазон, Дексаметазон.
- Иммуносупрессоры. К ним относятся Азатиоприн, Метотрексат, Плаквенил, Циклофосфамид. Угнетают функцию выработки эритроцитов и лейкоцитов. Главный недостаток — побочное действие на печень и органы ЖКТ, потеря волос. Требуют ежемесячного контроля крови.
- Гамма-глобулины. Снижают уровень фермента, который резко повышается в крови при разрушении мышечных тканей. Наиболее эффективен при миозитах, вызванных вирусными инфекциями.
- Противовирусные. Устраняют первопричину заболевания — вирусную инфекцию.
- Антибактериальные. Угнетают действие бактерий и препятствуют их размножению в организме.
Физиотерапевтический курс назначается в комплексе с консервативной терапией. Регулярные процедуры значительно улучшают самочувствие пациента, повышают тонус мышц и препятствуют атрофии.
Осложнения и прогноз

При атрофии мышцы заметно уменьшаются
Лечить бедро самостоятельно при миозите недопустимо. Неправильный домашний уход в сочетании с народными методами только усугубит проблему или временно устранит болевые ощущения. При этом болезнь будет прогрессировать скрыто, пока не перейдет в хроническую стадию. Последующие рецидивы чреваты полной атрофией мускулов.
При традиционном лечении вероятность полного восстановления тонуса мышц почти 99%. При фибромиозите и наличии сопутствующих заболеваний (рака, пневмонии) прогноз менее радужный. Однако выполнение всех рекомендаций врача и прием медикаментов задержит развитие патологии и облегчит состояние. Многим пациентам с такими данными удается обходиться без инвалидной коляски и специальных приспособлений для передвижения.
Профилактика
Основная профилактическая мера при бедренном миозите — умеренные ежедневные физические нагрузки. Вариантов проведения досуга множество: от фитнеса до плавания. Рекомендации во время занятий:
- Перед началом тренировки разогрейте все группы мышц.
- Выполняйте все упражнения в оптимальном для себя темпе, не переусердствуйте.
- После выполнения каждого подхода делайте перерыв.
- После тренировки отдохните.
- Концентрируйтесь на больном участке и делайте перерывы при возникновении дискомфорта.
Конкретных комплексов упражнений для борьбы с миозитом нет, однако есть общеукрепляющие. Выбирайте для себя подходящий уровень сложности и интенсивности и оставайтесь здоровыми.
Источник
Воспаление в мышцах бедра называется миозитом. Патологический процесс может локализоваться в отдельном участке или поражать группу тканей и сопровождается болью в мышцах. Симптомы миозита бедра могут проявляться время от времени, но при отсутствии лечения приобретают постоянный характер.
Причинами развития миозита мышц бедра являются:
- аутоиммунные заболевания;
- инфекция (грипп, герпес, ВИЧ);
- миопатия (некроз мышц);
- застарелая травма (развитие дегенеративных процессов в мышцах);
- длительное употребление лекарств (статины, альфа-интерферон и пр.);
- хроническое переохлаждение;
- межпозвоночная грыжа;
- малоподвижный образ жизни;
- частые стрессовые состояния.
Миозит мышц бедра имеет несколько разновидностей, которые отличаются друг от друга симптоматикой:
- Полимиозит. Развивается на фоне онкологического заболевания. Воспаление в мышцах распространяется на соседние ткани, в результате чего развиваются дерматит, артрит и прочие патологии суставов.
- Нейромиозит. Воспаление затрагивает мышцы и нервные волокна. Сопровождается интенсивным болевым синдромом.
- Полифибромиозит. Перерождение мышечной ткани в соединительную. На мышце формируются плотные узелки.
- Оссифицирующий миозит. Сопровождается отложением солей кальция в мышцах.
Оссифицирующий миозит бедра
Воспалительный процесс в мышцах, который сопровождается отложением солей кальция и постепенным окостенением мышцы, диагностируется как оссифицирующий миозит бедра. Патология сложно поддается лечению медикаментозным способом и в большинстве случаев требует вмешательства хирурга.

Возникает оссифицирующий миозит на фоне травмы или хронических избыточных нагрузок. Также в развитии патологии существенную роль играет наследственный фактор или врожденная особенность мышечного аппарата. Чаще всего оссифицирующий посттравматический миозит бедра поражает мальчиков и развивается на внутриутробной стадии.
Симптомы миозита мышц бедра
Далее перечислены характерные симптомы миозита мышц бедра:
- скованность движений ноги, особенно после сна;
- ломота в бедренной области, как при простуде;
- изменение плотности мышц бедра на ощупь.
При острой форме миозита наблюдается отек, покраснение кожи в месте воспаления, местное повышение температуры. Иногда миозит бедра способствует общей слабости нижних конечностей. Хроническая форма заболевания протекает без клинических проявлений.

Диагностика миозита бедра заключается в проведении анализа крови (общего и развернутого) для определения степени развития воспалительного процесса, УЗИ или МРТ для определения состояния сосудов и мышечных волокон. Иногда может потребоваться проведение аутоиммунных тестов для выявления титров антител, указывающих на аутоиммунную природу патологии. Проводятся электромиограмма, которая помогает определить пораженные волокна, и биопсия.
Консервативное лечение миозита мышц бедра
Консервативное лечение миозита мышц бедра подразумевает прием НПВС («Ибупрофен», «Диклофенак») для снятия воспаления или кортикостероидов, таких как «Преднизолон», «Дексаметазон», «Гидрокортизон». Для устранения спазма в мышцах используются спазмолитики – «Дротаверин» или «Випросал». Дополнительно назначают курс магнитотерапии, иглоукалывания и электрофореза.

В зависимости от возбудителя болезни могут быть назначены препараты для устранения бактериальных или грибковых инфекций. Кроме этого, могут прописать препараты гамма-глобулина для уменьшения содержания в крови фермента, сопровождающего процесс разрушения мышц. Если присутствует сильная боль, делается новокаиновая блокада.
Хирургическое лечение миозита мышц бедра
Когда консервативное лечение миозита бедра не дает результата, требуется хирургическое вмешательство. Как правило, проводится малоинвазивная операция. Однако при разрыве мышцы и существенной атрофии может быть рекомендован открытый способ вмешательства. Чтобы избежать операции, рекомендуется с появлением первых симптомов обратиться к врачу, пройти обследование и начать лечение на первой стадии.

→ Реабилитация после миозита мышц бедра в Москве
Реабилитация после миозита мышц бедра
Реабилитация после миозита бедра подразумевает курс массажа и лечебной физкультуры. ЛФК рекомендуется начинать с хорошей разминки для разогрева мышц и насыщения их кровью. Нельзя допускать болевых ощущений при выполнении упражнений и перетренированности. Требуется соблюдать медленный темп, а при возникновении дискомфорта делать перерыв. Упражнения направлены на постепенное укрепление и повышение эластичности мышц.

Комплекс упражнений при миозите мышц бедра
- Упражнения для тазобедренного сустава после миозита мышц бедра
- Упражнения для коленного сустава после миозита мышц бедра
Заключение
Лечение миозита бедра должно проводится под присмотром специалистов, поскольку самолечение может стать причиной рецидивов и прогрессирования заболевания. При своевременной диагностике болезнь успешно лечится медикаментозно в 99% случаев. Для профилактики миозита следует придерживаться режима тренировок и восстановления, не допускать перенапряжения мышц, регулярно проходить профилактический курс массажа и сбалансированно питаться.
Источник
Тендинопатия приводящих мышц бедра (ТПМБ) описывает ряд состояний, которые развиваются в сухожилии и вокруг него в ответ на хронически чрезмерное использование сухожилия. На гистопатологическом уровне происходят изменения в молекулярной структуре сухожилия, как правило это — сепарация и дегенерация коллагена, а на макроскопическом уровне обычно наблюдается утолщение сухожилия, потеря механических свойств и боль. Роль воспаления все чаще ставится под сомнение, поскольку исследования показали, что вокруг зоны поражения нет воспалительных клеток, поэтому термин «тендинит» устарел.
Клинически значимая анатомия
Приводящие мышцы бедра состоят из 5 мышц, которые можно разделить на
длинные (тонкая мышца и большая приводящая мышца) и короткие (гребенчатая мышца,
короткая приводящая мышца и длинная приводящая мышца) аддукторы. Эти мышцы
помогают стабилизировать таз и приводят бедра к средней линии.
Приводящие мышцы начинаются от нижней части тазовой кости и прикрепляются к
бедренной кости, располагаясь между сгибателями и разгибателями бедра. Они
используются, когда мы скрещиваем ноги, или, что более важно, при балансировке
таза в положении стоя и при ходьбе.
Большая приводящая мышца — самая большая мышца из этой группы, находящаяся
позади всех остальных. Существуют 2 части этой мышцы – часть, функционально принадлежащая
аддукторам и часть, принадлежащая хамстрингам. Аддукторная часть простирается от
нижней ветви лобковой кости и ветви седалищной кости, прикрепляясь к
шероховатой линии бедренной кости и медиальному надмыщелку (к его сухожильному
креплению). Часть, относящаяся к хамстрингам, простирается от бугристости седалищной
кости до приводящего бугорка и медиальной надмыщелковой линии. Функция большой
приводящей мышцы — приведение, помощь в сгибании бедра (аддукторная часть) и в
разгибании бедра (часть, относящаяся к хамстрингам).
Чтобы не пропустить ничего интересного, подписывайтесь на наш Telegram-канал.
Длинная приводящая мышца простирается от верхней ветви лобковой кости и
лобкового симфиза и прикрепляются к шероховатой линии бедренной кости. Это
большая и плоская веерообразная мышца, которая образует часть медиальной
границы бедренного треугольника. Она также образует апоневроз в месте ее
дистального прикрепления, который распространяется на медиальную широкую мышцу
бедра. Длинная приводящая мышца приводит и медиально ротирует бедро.
Короткая приводящая мышца располагается под длинной и простирается от
нижней ветви лобковой кости к задней части шероховатой линии бедренной кости.
Короткая мышца приводит бедро.
Тонкая мышца — единственная двусуставная мышца, простирающаяся от ее прикрепления на нижнем крае лобкового симфиза до медиальной поверхности большеберцовой кости, вставляющаяся в «гусиную лапку» между сухожилиями портняжной мышцы и полусухожильной мышцы. Это самая поверхностная мышца из группы приводящих мышц, функция которой заключается в приведении бедра и сгибании колена.
Этиология
Приводящие мышцы бедра активны во многих видах спорта, таких как бег,
футбол, верховая езда, гимнастика и плавание. Повторяющийся характер движений в
некоторых из этих видов спорта и постоянная смена направления предъявляют
повышенные требования к сухожилиям приводящих мышц. Это делает спортсменов
более уязвимыми в отношении развития ТПМБ, а также возникновения боли в области
паха. Другими причинами могут быть чрезмерное растяжение сухожилий приводящих
мышц бедра или внезапное увеличение количества тренировок или их интенсивности.
Развитие ТПМБ зависит от множества причин. Одним из таких факторов является значительное несоответствие длины ног, которое влияет на характер походки (хотя нет никаких разъяснений относительно того, что является существенным). Плохие или измененные паттерны движений во время физической активности могут также чрезмерно напрягать сухожилия приводящих мышц бедра. Различия в длине мышц, дисбаланс силы или мышечная слабость в нижней конечности также могут влиять на развитие тендинопатии. Другими факторами могут быть недостаток разминки, гиподинамия, усталость, избыточная масса тела, дегенерация или генетика.
Клиническая картина
ТПМБ обычно ощущается как боль в паху при пальпации сухожилий приводящих мышц, приведении ног и/или поврежденной ноги. Боль может развиваться постепенно или проявляться как острая, резкая боль.
Может также ощущаться отек или уплотнения в приводящей мышце (мышцах), скованность в паховой области или неспособность сокращать или растягивать приводящие мышцы. В тяжелых случаях физические нагрузки будут ограничены, так как сухожилие больше не может выдерживать повторяющиеся нагрузки.
Дифференциальная диагностика
Причины боли в паху могут быть многочисленными: мышечно-сухожильные, неврологические или структурные (например, остеит лонных костей). Другие состояния: спортивная или паховая грыжа, подвздошно-поясничный бурсит, стресс-перелом, авульсионный перелом или хронический простатит.
Диагностические процедуры
Физиотерапевт может поставить объективный диагноз после тщательной оценки. Также могут быть проведены дополнительные исследования, такие как УЗИ, МРТ или КТ.
Профилактика
Чтобы предотвратить развитие ТПМБ, спортсмен должен постоянно работать над
такими факторами, как сила и координация. Вместе с тем ему необходимо соблюдать
все требования для восстановления и адаптации в промежутках между тренировками.
Спортсмен должен развивать мышечную силу для поддержания стабильности таза, занимаясь конкретными упражнениями, соответствующими требованиям его деятельности/вида спорта и имеющими различные уровни сложности (например, тренировка для увеличения скорости и прыжки). Еще одним важным аспектом является мышечная гибкость. Рекомендуются регулярные растяжки.
Лечение
Медикаментозное лечение
Обезболивание рекомендуется в первую очередь, хотя НПВП могут быть неэффективны из-за невоспалительного характера травмы. Стероидные инъекции не всегда показаны из-за возможности повреждения сухожилия (если они вводятся непосредственно в сухожилие).
Физическая терапия
Физиотерапия рекомендуется для лечения ТПМБ. Активная терапия с помощью
программы упражнений превосходит более пассивный подход к лечению.
Восстановление сильно варьируется между людьми, поскольку заболевание может
быть дегенеративным. В целом пациенты могут хорошо реагировать на
реабилитационные программы, но в некоторых случаях сухожилия могут быть
невосприимчивы к целому ряду методов лечения.
Рекомендуется укрепление мышц брюшного пресса для поддержки аддукторов во время выполнения упражнений, а также упражнений на сгибание бедра. Упражнения должны быть адаптированы к конкретному виду спорта, чтобы избежать повторения травмы. В большинстве случаев возвращение к нормальной функции может произойти в течение нескольких недель, но в более тяжелых случаях реабилитация может занять несколько месяцев, прежде чем произойдет возвращение к нормальной, безболезненной активности.
Тактика ведения
В первые 48 часов после травмы необходим отдых. Применяйте концепцию RICE (покой,
лед, компрессия и приподнятое положение конечности) 3 раза в день в течение
10-20 минут, чтобы помочь уменьшить отек и воспаление. Когда отечность
уменьшилась, можно начать терапию стимуляции кровотока, чтобы увеличить процесс
заживления. Затем показано активное лечение для максимизации реабилитации. Ее
целью является восстановление свойств мышц и сухожилий, поскольку силовые
тренировки благотворно влияют на структуру сухожильного матрикса, свойства мышц
и биомеханику конечностей. Последние данные свидетельствуют о том, что
эксцентрическая программа упражнений является наиболее эффективной. Также можно
медленно выполнять эксцентрические и концентрические упражнения с большим
отягощением для улучшения в плане боли и функции сухожилия. Однако, Cook и соавт.
предложили новую, 3-ступенчатую модель тендинопатии, где лечение физическими
упражнениями отличается между этапами. Они предполагают, что текущий протокол
лечения посредством добавления эксцентрической нагрузки, используемый для
стадий 2 и 3, может быть вредным для тендинопатии стадии 1. Для эффективного
лечения определение стадии тендинопатии имеет решающее значение.
Нагрузка обеспечивает положительный стимул как для сухожильных, так и для
мышечных тканей, однако не существует единого эффективного метода реабилитации
сухожилия, с вариациями повторений, подходов и нагрузки, применяемой в
зависимости от стадии реабилитации и реакции мышц-сухожилий пациента на тренировки.
Упражнения направлены на устранение нервно-мышечных и сухожильных изменений
(силы и функциональный способности) при тендинопатии.
Cтадии, которые
предлагают Cook и соавт.:
реактивная тендинопатия, повреждение сухожилия (неудачное заживление) и
дегенеративная тендинопатия. На ранних, реактивных стадиях ключевым моментом
является изменение нагрузки до приемлемого уровня, при котором сухожилие может
восстанавливаться и заживать. Cook предполагает, однако, что сухожилия могут иметь скрытую
реакцию около 24 часов. Это означает, что то, что кажется нереактивным сразу
после активности, может обостриться через 24 часа. На данном этапе применение
нестероидных противовоспалительных препаратов не является однозначным, но
предполагается, что их применение может принести пользу. Всегда
консультируйтесь со своим врачом, прежде чем принимать какие-либо лекарства.
Растяжка также не показана во время реактивной стадии, поскольку она может
вызвать сжимающую нагрузку на пораженном сухожилии, усугубляя симптомы. Одним
из вариантов является массаж для поддержания длины мышц. В этой острой стадии
рекомендуется лечение изометрическими упражнениями (вместо эксцентрических)
наряду с отдыхом от чрезмерной физической активности. Т.е. необходимо отдохнуть
от действий, которые могут включать такие параметры как скорость, расстояние и интенсивность,
и быть осторожным с любой болью, которая может появиться через 24 часа. Симптомы
и болевая реакция должны быть руководством, поэтому рекомендуется перекрестная
тренировка для поддержания физической формы и функции. На этом этапе возможны
обратные изменения в сухожилии.
Тендинопатия в стадии 2 обычно характеризуется постоянным дискомфортом при
локальном утолщении сухожилия от хронической перегрузки и может наблюдаться у
пациентов разного возраста в зависимости от продолжительности воздействия,
частоты и интенсивности нагрузки. Стадия 2 может быть трудно различима
клинически.
При дегенеративной тендинопатии в стадии 3 клеточные изменения и изменения
матрицы прогрессируют до необратимого уровня, поэтому лечение ориентировано на долгосрочную
перспективу, что включает эксцентрическую нагрузку, а также упражнения на
укрепление и стабилизацию. Дегенеративное сухожилие обычно наблюдается у
пожилых спортсменов и иногда у молодых в зависимости от степени хронической
перегрузки. Там могут быть участки утолщения, и острые приступы боли могут
указывать на участки тендинопатии в стадии 1. В случае сильно дегенерации
сухожилия существует риск его разрыва. Поэтому лечение должно учитывать
симптомы в соответствии с этапом 1, пока острая боль не утихнет, затем следует
долгосрочная программа упражнений.
Malliarus и соавт. предполагают,
что существует мало доказательств для выделения эксцентрического компонента в
реабилитации тендинопатии ахиллова сухожилия и надколенника. По их мнению, программа
реабилитации, включающая эксцентрические, концентрические и изометрические
упражнения дает наилучшие результаты.
Существует не один способ лечения тендинопатии, поэтому рекомендуется работать с физиотерапевтом для управления симптомами, а также использовать отдых наряду с постепенным возвращением к активности. Как только симптомы разрешатся, возможен постепенный возврат к нормальной растяжке. Однако, растяжка никогда не должна вызывать боль.
Вот несколько примеров растяжек приводящих мышц бедра:
- Короткие приводящие мышцы:
- сядьте в положение, как показано ниже (избегайте ссутуливания в нижней части спины);
- мягко прижмите локти к коленям, пока не почувствуете растяжение мышц;
- задержитесь в этом положении на 20-30 секунд, повторите 3-4 раза.
- Длинные приводящие мышцы:
- встаньте и разведите ноги в широкую стойку;
- согните противоположное колено, наклоняясь в ту же сторону, пока не почувствуете растяжение;
- удерживайте это положение в течение 20-30 секунд, повторите 3-4 раза.
Примеры упражнений
Пример изометрического упражнения: сядьте на стул с резинкой, расположенной выше колена, и держите ногу в приведенном положении (против сопротивления резинки); удерживайте это положение до тех пор, пока это удобно; сопротивление может быть отрегулировано путем большего или меньшего растяжения резинки.
Пример упражнения, укрепляющего приводящие мышцы бедра: встаньте возле стола с резинкой, расположенной на голени; встаньте на степ-платформу здоровой ногой так, чтобы больная нога могла свободно качаться; держа спину и колено прямыми, медленно отведите ногу от средней линии, затем приведите ногу.
Заключение
Понимание стадии тендинопатии является ключом к эффективному лечению и долгосрочному управлению симптомами. Существует вероятность обратимости симптомов на ранних стадиях, но дегенеративное сухожилие требует больших усилий (чтобы избежать разрыва или необходимости полностью минимизировать физическую активность). Не существует единого подхода к лечению и работы с тендинопатией у людей с различной реакцией. Медикаментозное лечение может применяться там, где физическая нагрузка не оказывает никакого эффекта для облегчения боли, но следует с осторожностью применять стероиды.
Источник: Physiopedia — Adductor Tendinopathy.
Источник
