Воспаление разгибателя большого пальца

Наши руки могут подвергнуться различным недугам, и среди них есть такая болезнь, именуемая «теносиновитом», «тендовагинитом» или «синдромом Де Кервина». О Синдроме де Кервена мир узнал от Фрица де Кервена, швейцарского хирурга, который его описал еще в конце 19 века.
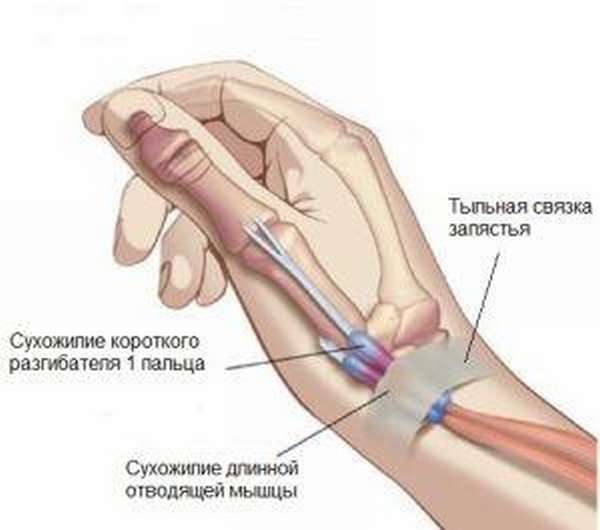
Под этим названием понимают воспалительный процесс в сухожилиях, которые расположены на большом пальце кисти. Сам процесс возникает при сужении канала, где находятся сухожилия пальца. Сегодня мы поговорим о диагностики и лечении данной патологии.
Причины возникновения
Болезнь, вызванная воспалением сухожилий может возникнуть по следующим причинам:
- В связи с интенсивными и продолжительными тренировками. Особенно распространено у профессиональных спортсменов.
- Из-за однообразной нагрузки. Часто можно встретить у лиц, профессиональная деятельность которых, связана с такой физической нагрузкой: художников, музыкантов, слесарей, программистов и т.д.
- По причине наличия различных заболеваний, таких как: артрит, сахарный диабет или туберкулёз. На их фоне может появиться и тендинит.
- В связи с тяжелым ручным трудом или подъёмом тяжестей. Также часто встречается у рожениц, поскольку, суставы и так за время беременности слабеют из-за нехватки микроэлементов, а тут еще и появившаяся нагрузка из-за подъемов младенца. Вот и возникает тендовагинит большого пальца.
Синдром может вызывать множество факторов, но вот только определенная связь с некоторыми из них никак не доказана до сих пор.
Симптомы
О развитии Синдрома могут говорит такие симптомы, как:
- отёчность кисти,
- покраснение,
- боль у основания большого пальца,
- искривление сустава,
- прогрессирование болевых ощущений после физической нагрузки или нажатия на больное место,
- боль, отдающая в шею, плечо или локоть при поворотах и вращательных движениях,
- скованность движений сустава,
- неподвижность сочленения,
- повышенная температура тела.
Симптомы могут проявиться неожиданно или же начинаться постепенно, в зависимости от причины появления воспалительного процесса. Если их проигнорировать и не заниматься лечением воспаления связок и сухожилий, то тендинит перейдёт в хроническую форму.
Симптомы данного заболевания иногда путают с симптомами других недугов, таких как: артроз, неспецифический артрит, деформирующий артроз кисти руки, невралгия лучевого нерва и прочими. Именно поэтому, зачастую появляется необходимость в проведении дифференциальной диагностики, чтобы исключить другие болезни.
Как лечить артроз пальцев рук?
Диагностика
Диагностировать Болезнь де Кервена не так сложно. В наше время есть много методик и тестов для этого.
-

С самого начала, обращают внимание на способность мышц указательного и большого пальцев удерживать различные предметы. Сравнивают полученные результаты здоровой и больной руки. При наличии воспаления, сжимание кисти в кулак или же поднятие тяжестей вызывают болевые ощущения.
- Проведение теста по Филькенштейну. Суть этого тестирования заключается в сжимании большого пальца руки при помощи кисти. При тендовагините появится резкая боль при кистевом движении.
- Проба на напряженность абдукции. Надавливают с внешней стороны ладони пациента на его большой палец, чтобы они соприкоснулись. Если болезнь отсутствует, будет чувствоваться сила противодействия, а в случае наличия Синдрома, может наступить резкая боль без сопротивления данных мышц.
- Помимо перечисленных тестов, проводят рентген –диагностику, УЗИ или МРТ. Здесь обращают внимание на мягкие ткани, окружающие канал. При наличии заболевания, они заметно утолщены. А запущенные стадии патологии видны на рентгене и невооруженным взглядом.
Лечебные процедуры
При первых же признаках Синдрома необходимо обратиться к врачу, так как самолечение в данной ситуации чревато развитием таких осложнений как: разрыв воспаленной ткани, ее атрофия или перерождение.
При обращении за специализированной помощью, врачи дают следующие рекомендации, как лечить воспаление сухожилия большого пальца руки:
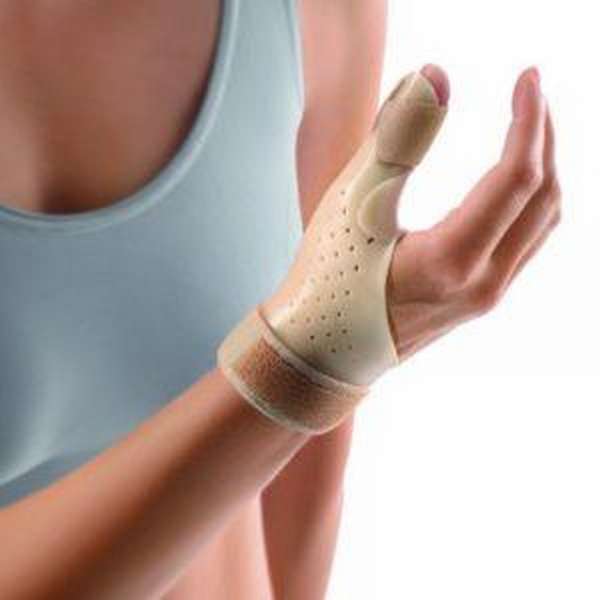
- Дать отдых от физических нагрузок на сухожилие. Больной сустав при этом необходимо прочно зафиксировать специальными бандажами или гипсовой повязкой (в зависимости от степени поражения).
- Используйте холод для быстрого избавления от отечности и обезболивания пораженного воспалением сустава.
- Для дополнительного обезболивающего эффекта используйте препараты типа Ибупрофена, а также средства для местного применения: обезболивающие мази, кремы или гели.
- Если воспаление сопровождается инфекцией, то существует необходимость в принятии антибактериальных препаратов.
- Если все средства оказались бессильны, специалисты назначают инъекции стероидов.
- Применение такой популярной сейчас процедуры, как аутогемотерапия. Это достаточно интересный процесс. Подкожно или внутримышечно пациенту вводится его же собственная кровь, только что взятая из его вены. Ученые считают, что память, которой обладает наша кровь, способствует уничтожению эпицентра патологии при повторном введении.
- Для уменьшения воспаления и быстрого восстановления тканей, также применяют «старую – добрую» физиотерапию.
- Ну и при запущенных случаях назначают хирургическую операцию.
Консервативное лечение
В независимости от причины появления Тендовагинита, первостепенно необходимо устранить эту причину и снять воспаление. Терапия должна проводиться строго под наблюдением врача.
Для начала, производят иммобилизацию самой пораженной связки. Первый палец должен находиться напротив второго и третьего пальцев и быть в согнутом положении. Кисть должна быть слегка согнута назад. После чего руку фиксируют в таком положении наложением гипса до середины предплечья, начиная от самих кончиков пальцев. Это предотвращает дальнейшее травмирование суставов. После чего назначается само лечение.
Последующие две-три недели необходимо проходить консервативную терапию при данном заболевании. В рамках этого применяют:
- физиотерапию,
- лекарственные препараты противовоспалительного действия и новокаиновые блокады,
- местные инъекции Кортизона.
После завершения консервативного лечения наступает период реабилитации, продолжающийся от двух недель до одного месяца.
Народная медицина
В случае, когда болезнь вызвана не попаданием инфекции и с одобрения вашего врача, можно параллельно с консервативным лечением применять рецепты народной медицины.
В этом случае доказана эффективность применения спиртовых компрессов. Их накладывают на воспаленное сухожилие.
Вариации народных притирок для втирания в область воспаления следующие:
- в спирт добавить три-четыре капли эфирного масла герани,
- масло герани использовать как самостоятельный препарат,
- три четыре капли масла герани добавить в любое растительное масло (10-12 капель).
Еще раз подчёркиваем, что лечение народными средствами ни в коем случае не заменяет консервативного лечения. Оно может применяться лишь как часть комплексного лечения, одобренного квалифицированным специалистом.
Хирургическое лечение патологии
Когда консервативное лечение при данном недуге не эффективно, прибегают к хирургическому вмешательству. Оперативное лечение также назначается при двухсторонних поражениях.
Операцию проводят под местным наркозом. Суть самого процесса заключатся в том, чтобы освободить сухожилия от сдавления, путем рассечения связочного канала.
Возможные осложнения
Если на заболевание вовремя не обратить внимание и не лечить его, то рука может вообще утратить свою трудоспособность. Так что, при появлении симптомов данного синдрома необходимо незамедлительно обратиться к специалисту за консультацией и обследованием.
«Но, какой врач лечит сухожилия?» —, спросите вы. Отвечаем: «Провести диагностику и назначить полноценное лечение могут следующие специалисты: терапевт, хирург, ревматолог и спортивный врач.»
Осложнения возможны и при проведении оперативного лечения. Также есть небольшая вероятность, что после хирургического вмешательства возникнут такие осложнения, как: появление рубца, который может потом болеть или может быть нарушено функционирование самого пальца.
Как применять крем Здоров от боли в суставах?
Профилактика
Итак, как же избежать такого недуга, как Синдром де Кервина? Рассмотрим основные профилактические меры, которые может предпринять любой из нас:
- Необходимо избегать нагрузки на поражённые сухожилия. Но, это не значит, что рука должна находиться в статическом состоянии постоянно. Надо лишь избегать резких движений, делать всё плавно, без напряжения.
-
Чтобы снять отёк и боль, можно наложить холодный компресс, но не более чем на пять минут. Иначе можно вызвать обморожение.
- Для того, чтобы защитить поврежденный участок от нежелательного воздействия из вне, замотайте его эластичными бинтами или наденьте специальный бандаж. Это также сможет предотвратить появление отёчности.
- В случае развития тендовагинита в ступнях, используйте костыли и трости, чтобы снизить нагрузку с сухожилий. Также можно лечь на спину и подержать несколько минут ноги в приподнятом состоянии. Это может уменьшить отёк ног.
- Облегчить симптомы помогут нестероидные препараты для снятия воспаления. К примеру, можно выбрать Диклофенак или Аспирин.
- Чтобы избежать повторного появления недуга, используйте инъекции Кортизона или пройдите курс физиотерапии. Но, не следует заниматься самолечением и злоупотреблять лекарствами. Если через неделю улучшение не наступает– обратитесь к врачу.
Заключение
В нашем несовершенном организме практически все сухожилия подвержены воспалению. Часто заболевания поражают кисти рук. Синдром де Кервена достаточно неприятная болезнь, вызывающая критические осложнения, в случае, если её запустить.
Если вам уже довелось столкнуться с подобным заболеванием, то наверняка вы не захотите его появления вновь. Для этого необходимо предпринимать профилактические меры, о которых мы уже рассказали выше. Берегите себя и будьте здоровы!
Источник
Болезнь де Кервена – это сужение канала, в котором проходят сухожилия большого пальца. Сопровождается воспалением сухожильных влагалищ. Возникает вследствие постоянной повышенной нагрузки на кисть, нередко – в связи с выполнением профессиональных обязанностей. Обычно развивается постепенно. Течение хроническое. Для заболевания характерна боль в основании I пальца и небольшой местный отек. Из-за боли у пациентов снижается или утрачивается способность выполнять ряд движений с участием как I пальца, так и всей кисти. Диагноз выставляется на основании предъявляемых жалоб и осмотра больного, дополнительные исследования не требуются. Консервативная терапия обеспечивает эффект примерно в 50% случаев. Радикальным методом лечения является операция.
Общие сведения
Болезнь де Кервена (хронический тендосиновит, стенозирующий тендовагинит, стенозирующий лигаментит) – сужение (стеноз) канала, в котором расположены сухожилия I пальца кисти. Причина заболевания – постоянная травматизация канала при движении в нем сухожилий. Заболевание развивается постепенно и протекает хронически. Женщины страдают чаще мужчин, пожилые люди – чаще молодых. Обычно выявляется связь заболевания с характером работы или повышенной нагрузкой на кисть при выполнении бытовых обязанностей.
Болезнь де Кервена
Причины
В современной травматологии и ортопедии доминирует мнение, что болезнь де Кервена носит преимущественно профессиональный характер. Заболевание, как правило, наблюдается у пианистов, домработниц, доярок, прачек, швей, слесарей, скорняков, каменотесов, полевых рабочих, маляров, намотчиц, утюжильщиц и т. д. Вместе с тем, эта патология может выявляться и у неработающих женщин. В последнем случае развитие болезни связано с выполнением домашних обязанностей и ношением маленьких детей на руках.
Патогенез
I палец – самый активный. Он участвует практически во всех мелких движениях кисти и играет существенную роль при выполнении целого ряда более крупных операций, например, фиксации предметов или инструментов. При постоянном выполнении движений, связанных с длительным напряжением большого пальца и отклонением кисти в сторону мизинца, и без того немалая нагрузка на канал и сухожилия еще больше увеличивается. Создаются благоприятные условия для развития стеноза и сопутствующего воспаления. По мере прогрессирования болезни из-за сужения канала сухожилия начинают все сильнее тереться о его стенки, в сухожильных влагалищах возникает воспаление (тендовагинит), и они отекают, приводя к еще большему повреждению канала при движениях и стимулируя дальнейшее развитие стеноза.
Симптомы болезни де Кервена
Заболевание развивается постепенно. Обычно больные впервые приходят на прием через несколько дней или недель после возникновения симптомов. Примерно в 7% случаев наблюдается острое начало, связанное с предшествующей травмой кисти. При сборе анамнеза заболевания выясняется, что вначале пациентов беспокоила боль только при значительном разгибании и отведении большого пальца, а также при резком отведении кисти в сторону мизинца. В последующем болевой синдром прогрессирует и возникает даже при незначительных движениях.
Пациенты жалуются на боль в нижней части предплечья и проекции лучезапястного сустава на стороне большого пальца. Боли могут возникать исключительно во время движений или быть давящими, ноющими, постоянными, не исчезающими даже в покое. При случайных неловких движениях возможно также возникновение резкой боли во сне. Более чем в половине случаев боли отдают вниз, по наружной поверхности I пальца или вверх, по предплечью, локтевому суставу и плечу.
Диагностика
Осмотр обязательно проводится в сравнении обеих кистей – это позволяет точно выявить порой не слишком сильно выраженные, но абсолютно характерные для болезни де Кервена изменения со стороны больной кисти. В области лучезапястного сустава со стороны I пальца определяется незначительный или умеренный местный отек. Анатомическая табакерка сглажена или не выявляется из-за припухлости. Кожа над пораженной областью не изменена, местного повышения температуры нет. Редкие случаи шелушения, покраснения и местной гипертермии обусловлены не самим заболеванием, а самостоятельным лечением, которое иногда проводят пациенты, прежде чем обратиться к врачу.
При пальпации выявляется болезненность в области поражения, достигающая максимума в проекции шиловидного отростка лучевой кости. Надавливание на область сухожилий I пальца безболезненно. Чуть ниже шиловидного отростка прощупывается плотное и гладкое образование округлой формы – тыльная связка, утолщенная в области канала. После исследования пораженной области больного просят положить руки ладонями вниз и отклонить кисти поочередно в сторону мизинца и большого пальца. Кисти пациента практически одинаково отклоняются в сторону I пальца. При отклонении в сторону мизинца выявляется ограничение движений на 20-30 градусов по сравнению со здоровой кистью, а движение сопровождается выраженной болезненностью.
Кроме того, на больной руке определяется ограничение отведения большого пальца. Для выявления симптома пациента просят поставить кисти на ребро ладонями друг к другу. При движениях заметно значительное ограничение отведения (разница между больной и здоровой стороной составляет от 40 до 80 градусов). Разница при разгибании I пальцев не так разительна, однако тоже видна невооруженным глазом.
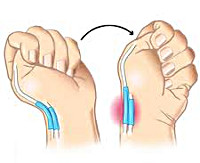
Еще одним исследованием, позволяющим подтвердить диагноз, является тест Финкельштейна. Пациент прижимает большой палец к ладони и плотно сжимает его остальными пальцами, а затем отводит кисть в сторону мизинца. Движение сопровождается резкой болью в области поражения. Также при данном заболевании выявляется нарушение способности удерживать предметы с помощью I пальца. Пациента просят одновременно взять какие-то предметы (например, ручки или спичечные коробки) I и II пальцами обеих рук. При потягивании за предмет выявляется боль и слабость при удерживании с больной стороны. Диагноз болезни де Кервена выставляется на основании клинических данных. Дополнительные исследования не требуются.
Лечение болезни де Кервена
Лечение осуществляется ортопедом или травматологом. Консервативная терапия проводится амбулаторно. Пациенту накладывают гипсовую или пластиковую шину сроком на 1-1,5 месяца, обеспечивая покой пораженной конечности, а в последующем рекомендуют носить специальный бандаж для I пальца. Кроме того, больному назначают нестероидные противовоспалительные средства (ибупрофен, напроксен и т. д.). При выраженном болевом синдроме выполняют местные блокады.
При неэффективности консервативной терапии показано хирургическое лечение. Операция проводится в стационарных условиях в плановом порядке. Обычно используют местную анестезию. До начала обезболивания врач отмечает самую болезненную точку, а после введения новокаина выполняет косой или поперечный разрез над областью шиловидного отростка, проходящий через эту точку. Затем он тупым крючком осторожно отводит в сторону подкожную клетчатку вместе с венами и поверхностной ветвью лучевого нерва и обнажает тыльную связку. Связка рассекается и частично иссекается.
При длительном течении болезни в области поражения могут возникать сращения сухожилия с сухожильным влагалищем и влагалища с надкостницей. При обнаружении все спайки тщательно иссекают. Рану зашивают послойно, предварительно убедившись в полностью свободном движении сухожилий. Руку укладывают на косыночную повязку. Швы снимают на 8-10 день. Трудоспособность обычно восстанавливается через 14-15 дней после операции. В послеоперационном периоде возможно онемение и ползание мурашек в области I, II и половины III пальца, обусловленное обезболиванием или сдавливанием поверхностной ветви лучевого нерва. Эти симптомы исчезают в течение 2-3 недель.
Прогноз и профилактика
Прогноз благоприятный. При консервативном лечении удовлетворительный эффект отмечается в 50% случаев. После операций обычно наблюдается хорошее восстановление. Следует учитывать, что заболевание обусловлено хроническим патологическим процессом в области кольцевидной связки. Если пациент после операции по-прежнему перегружает руку, заболевание может рецидивировать. Поэтому больным обычно рекомендуют изменить характер профессиональной деятельности и уменьшить нагрузку на руку при выполнении бытовых обязанностей.
Источник
Тендинит кисти – это воспаление сухожилий, которое сопровождается сильным болевым синдромом и невозможностью совершать движения для выполнения привычных бытовых задач. Тендинит может быть самостоятельным заболеванием (первичный) или же следствием других патологий (вторичный). Важно своевременно обратиться к специалисту и начать лечение, иначе возрастает риск развития атрофии тканей и существенного ограничения функциональности кисти.
Первичный тендинит кисти может возникать по причине:
- резких и чрезмерных нагрузок на мышцы;
- травмы пальцев, запястья или предплечья;
Вторичный тендинит кисти может быть вызван:
- сахарным диабетом;
- ангиной или гриппом;
- ревматоидными заболеваниями;
- венерическими заболеваниями;
- дегенеративными процессами в суставах;
- гормональной перестройкой, связанной с беременностью или менопаузой.
Тендинит кисти преимущественно встречается у мужчин, что обусловлено их большей вовлеченностью в различные виды спорта и подверженностью тяжелым физическим нагрузкам. В группе риска находятся офисные сотрудники, массажисты, работники конвейерного производства, швеи, музыканты.
Тендинит кисти классифицируют в зависимости от группы мышц, сухожилия которой были поражены:
- тендинит мышц-разгибателей пальцев кисти;
- тендинит мышц-сгибателей пальцев кисти;
- тендинит мышц-разгибателей запястья;
- тендинит мышц-сгибателей запястья.
Тендинит разгибателей пальцев кисти
Чаще всего тендинит разгибателей пальцев кисти возникает по причине травмы сухожилий, при этом наиболее уязвимым перед тендинитом является разгибатель большого пальца. У пострадавшего возникает отёк и боль в области сухожилия, которая нарастает при пальпации или натяжении.

Тендинит сгибателей пальцев кисти
В свою очередь тендинит сгибателей пальцев кисти чаще возникает по причине резких или чрезмерных нагрузок на руку. Боль локализуется в области запястья и усиливается при надавливании на сухожилие и движениях, которые задействуют пораженное сухожилие. В ряде случаев может возникнуть локальный отёк и покраснение.

Симптомы тендинита кисти
Тендинит кисти имеет характерные признаки, которые сопровождают воспалительный процесс в сухожилии:
- интенсивная локальная боль в месте воспаления (всегда);
- скованность движений в кисти (всегда);
- формирование отека под кожей (иногда);
- покраснение кожи над воспаленным местом (редко);
- хруст в кисти при движениях (редко).
Наиболее явный признак тендинита – дискомфорт в кисти, который усиливается при самостоятельной попытке подвигать рукой. При этом при пассивных движениях (при помощи ассистента или второй руки) боли не будет.

Для постановки диагноза врач (травматолог или ортопед) проведет осмотр кистей обеих рук и задаст несколько вопросов касательно дискомфортных ощущений. Затем будут назначены сдача крови на анализ, УЗИ или рентгенография. Данные методы позволяют подтвердить наличие воспалительного процесса, определить состояние тканей, в частности, связок и сухожилий, и исключить дегенеративные изменения. Иногда требуется проведение МРТ для получения более подробной картины.
Консервативное лечение тендинита кисти
Воспаление сухожилий кисти хорошо поддается лечению. Базовая терапия состоит из иммобилизации запястья, приема НПВС (нестероидных противовоспалительных средств) и курса физиопроцедур.
Для иммобилизации запястья применяют тугую повязку из эластичного бинта или ортез. Иммобилизация длится от 2 до 4 недель в зависимости от степени повреждения сухожилий. Если первопричиной тендинита кисти является инфекция или ревматическое заболевание, запястье не обездвиживают.
Медикаментозная терапия состоит из приема НПВС, к примеру, «Диклофенак», «Нимесил», «Випросал», «Кетопрофен». Если НПВС не снижают воспалительный процесс, можно использовать гормоносодержащие препараты в виде инъекций, которые вводят непосредственно в очаг воспаления.

Медикаментозное лечение тендинита кисти дополняют физиотерапевтическими процедурами: электрофорезом, ударно-волновой терапией, магнитотерапией, а также лечебным массажем и ЛФК.
Хирургическое лечение тендинита кисти
Если консервативное лечение тендинита запястья оказалось неэффективным, может быть рекомендовано хирургическое вмешательство. Целью операции является освобождение сухожилия из его оболочки и удаление образовавшихся спаек, что позволит улучшить подвижность волокон сухожилия.

Реабилитация после тендинита кисти
Реабилитация после тендинита кисти является неотъемлемой частью терапии и включает в себя курс массажа и ЛФК. К выполнению упражнений следует приступать как только стихнет воспалительный процесс и болевой синдром. Комплекс состоит из упражнений, способствующих укреплению мышц кисти и повышению эластичности сухожилий. В первые 2 дня выполняют упражнения без какого-либо сопротивления, затем используется эспандер или иные приспособления.

Помимо ЛФК, назначают массаж, который можно выполнять как самостоятельно, так и при помощи специалиста. Массаж направлен на ускорение регенерации тканей, улучшение кровообращение и повышение эластичности сухожилий.
Комплекс упражнений при тендините кисти
- Упражнения для лучезапястного сустава после тендинита кисти
Занятие спортом при тендините кисти
Нередко при тендините кисти с частыми рецидивами специалист может порекомендовать сменить сферу деятельности и прекратить заниматься теми видами спорта, при которых присутствует высокая нагрузка на кисти. Если же лечение дало положительный результат, то никаких ограничений для возвращения к спортивной деятельности нет.

В рамках профилактики рецидива при занятиях спортом рекомендуется использовать бандаж, чтобы снизить нагрузку на кисть. Перед тренировкой, во время занятий и после тренировки обязательно нужно делать легкую растяжку мышц кисти, а также по возвращении домой делать теплую ванночку для рук с использованием морской соли или эфирных масел.
Заключение
В большинстве случаев восстановление после тендинита кисти занимает от 2 недель до 1,5 месяцев. При хирургическом лечении процесс восстановления может длиться до 6 месяцев. После выздоровления рекомендуется снизить нагрузку на кисти, регулярно после тренировок делать самомассаж и растяжку мышц, а вечером – теплые ванны с добавлением соли или эфирных масел. В качестве дополнительной терапии можно использовать народные средства.
Источник
