Воспаление седалищного бугра лечение

Содержание:
 Энтезопания седалищного бугра – воспалительное заболевание, которое постепенно переходит в дегенеративное с поражением связочного аппарата. Развивается на месте прикрепления сухожилия к кости и является одним из наиболее сложных в лечении. Без медицинской помощи может наступить полная неподвижность сустава, а значит, и инвалидность.
Энтезопания седалищного бугра – воспалительное заболевание, которое постепенно переходит в дегенеративное с поражением связочного аппарата. Развивается на месте прикрепления сухожилия к кости и является одним из наиболее сложных в лечении. Без медицинской помощи может наступить полная неподвижность сустава, а значит, и инвалидность.
Основная причина данной патологии – регулярные травмы, которые чаще всего случаются у спортсменов. Обычно на них не обращают внимания, а это является основным фактором для развития воспаления связки.
Энтезопатия считается довольно распространённым явлением и наблюдается у 60% всего населения планеты. Но диагностировать её точно довольно сложно, особенно на начальном этапе, так как симптомы здесь будут едва заметными, а болевые ощущения возникают только в период нагрузки, и полностью проходят во время покоя.
Воспаление развивается при полном отсутствии лечения. Из-за этого начинается дегенеративный процесс, который может привести к разрыву сухожилия и образованию остеофитов. Это вызывает сильную боль, что заставляет пациента обратиться к врачу. Но на такой стадии единственное лечение – операция.
Причины
Причин для развития этого заболевания несколько. В первую очередь это артриты и артрозы, ведь именно ревматическое поражение вызывает сильнейшее воспаление, которое и проявляется описываемыми симптомами.
Кроме артрита, артроза и других заболеваний, которые можно считать ревматическими, причинами бывают:
- Длительные физические нагрузки, которые могут оказаться непосильными для человека.
- Микротравмы, возникающие в суставе при повторении одних и тех же движений на протяжении нескольких недель.
- Врождённые патологии сустава или связочного аппарата.
- Ушибы.
- Вывихи.
- Незначительные травмы, которым никто не придаёт значения.
- Сахарный диабет.
- Бруцеллёз.
- Болезнь Бехтерева.
- Эндокринные заболевания.
В группе риска находятся спортсмены, танцоры, пожилые, и все, кто занимается тяжёлым физическим трудом.
Как проявляется
Симптомы энтезопатии верхних и нижних конечностей очень похожи друг на друга, хотя имеются и некоторые отличия, но они незначительные. Основными проявлениями энтезопатии седалищного бугра следует считать боль и ограничение подвижности.
Болевые ощущения в самом начале могут быть едва заметными и не вызывать беспокойства. Только после того, как воспалительный процесс начнёт переходить в дегенеративный, проявления болезни будут особенно яркими.
Отёчность и припухлость появляются далеко не всегда. Отмечается боль при пальпации и местное повышение температуры. При хроническом процессе в суставе практически полностью отсутствуют движения, что является причиной снижения работоспособности и получения инвалидности.
Диагностика
Для диагностики начальной стадии лучше всего использовать МРТ. Только таким образом можно получить точные данные о состоянии связочного аппарата и мягких тканей.
Для диагностики костей проще и удобнее всего применять рентгенографию, которая окажется полезной на дегенеративно-дистрофической стадии заболевания.
Как избавиться
 Лечение энтезопатии седалищного бугра будет длительным и в основном проводится в домашних условиях с регулярным посещением травматолога и ортопеда. Для снятия воспаления используются лекарства, обладающие противовоспалительным действием. Это в основном те, что относятся к группе НПВС – ортофен, диклофенак, кеторол и многие другие. Использовать их можно только по назначению врача.
Лечение энтезопатии седалищного бугра будет длительным и в основном проводится в домашних условиях с регулярным посещением травматолога и ортопеда. Для снятия воспаления используются лекарства, обладающие противовоспалительным действием. Это в основном те, что относятся к группе НПВС – ортофен, диклофенак, кеторол и многие другие. Использовать их можно только по назначению врача.
При сильных болевых ощущениях можно использовать обезболивающие препараты. Если такая терапия не приносит облегчения, то можно воспользоваться кортикостероидами, которые в виде инъекции вводятся прямо в место сухожилия.
После снятия обострения терапия должна быть продолжена. По назначению врача можно воспользоваться массажем, лечебной гимнастикой, пройти курс ударно-волновой терапии, а при помощи ультразвука можно полностью восстановить нарушенное кровообращение.
Для снятия болевого синдрома наравне с лекарствами можно воспользоваться лечением лазером или магнитами. К тому же, это отличный способ для восстановления мышечной и костной ткани.
После полного восстановления на протяжении нескольких месяцев рекомендуется избегать прыжков, бега, ушибов и вывихов.
Если симптомы энтезопатии седалищного бугра не поддаются лечению с помощью консервативной терапии, применяется операция.
Источник
Что такое седалищный бурсит
Заболевание представляет собой воспаление околосуставной капсулы в месте присоединения мышц к седалищному бугру.
Седалищная сумка входит в состав тазобедренного сустава. Ее роль заключается в амортизации и смягчении трения сустава во время передвижения. Под воздействием негативных факторов синовиальная сумка воспаляется, а двигательная активность резко ограничивается.
Причины возникновения
Седалищная бурса соседствует с седалищным бугром. Именно на эту кость приходится вся нагрузка в сидячем положении. При регулярной повышенной нагрузке данная область травмируется, приводя к патологическому воспалению. Обычно седалищный бурсит диагностируется у спортсменов, которые ежедневно испытывают физические нагрузки при беге на дальнюю дистанцию, конькобежцев, лыжников, хоккеистов.
При проникновении и распространении инфекционного агента воспаление дополняется скоплением гнойного экссудата.
Воспаление нарастает быстро и предшествует ему следующие состояния:
травма, полученная при падении, езде на велосипеде или катании на лыжах,
пролежни, при которых долгое время приходится лежать на одном боку,
воспаления поясничного отдела позвоночника,
нарушения метаболизма с отложением солей кальция в околосуставной сумке,
сидение на холодной поверхности,
ожирение. При лишнем весе повышается давление на синовиальную сумку. Она перестает выполнять свою главную функцию амортизатора и воспаляется,
инфицирование после операции на тазобедренном суставе.
Седалищный бурсит часто обостряется, если одна нога короче другой. В этом случае седалищная сумка постоянно раздражается, и заболевание становится хроническим.
Симптомы и признаки
Главный признак воспаления – боль в верхней части бедра. Она усиливается при ходьбе, подъеме по лестнице, сидении на твердой поверхности, подъеме со стула и даже в состоянии покоя. Разогнуть или согнуть бедро становится затруднительно. Дискомфорт усиливается вечером, когда больной ложиться спать на воспаленную сторону. Нередко по ночам боль отдает в колено или поясницу и утихает при смене положения тела.
С каждым часом нарастает следующая симптоматика:
глубокое жжение бедра,
сесть на корточки становится невозможным,
тянущая боль в положении сидя,
отек с четкими границами на бедре,
повышается температура до 38°С или до 39°С, если в бурсе скапливается гной.
Клинические проявления продолжаются в течение 5-10 дней. При отсутствии лечения седалищный бурсит переходит в хроническую форму.
Какой врач лечит седалищный бурсит
При появлении дискомфорта в области бедра нужно не затягивать с визитом к ортопеду. Врач осмотрит зону поражения, установит диагноз и окажет квалифицированную медицинскую помощь. При осмотре специалист пальпирует область таза и пальцами определяет точку максимального дискомфорта.
Диагностика
Обследование назначается для подтверждения диагноза и определения стадии болезни. Основные методы исследования состояния седалищной сумки:
МРТ, УЗИ. Сначала сустав исследуют с помощью ультразвука. УЗИ отличает бурсит от артрита или артроза. Если есть сомнения, то проводят томографию, которая покажет наличие гнойного экссудата. Все чаще сразу назначают МРТ, т.к. ультразвуковые волны нечетко визуализируют глубокие кости тазобедренного сустава,
лабораторная диагностика подтверждает воспалительный процесс,
пункция синовиальной жидкости. Проводится при подозрении на гнойное содержимое. В жидкости может быть обнаружена примесь крови, соли кальция, бактериальные отложения. По результатам пункции подбираются медикаменты.
Методы лечения
Для быстрого лечения воспаления нужно соблюдать постельный режим и меньше двигаться. На область таза накладывается обездвиживающая повязка. Важно обеспечить полный покой, чтобы не нагружать тазобедренный сустав. Чтобы снять боль и облегчить состояние больного, врач назначает обезболивающие средства с противовоспалительным эффектом. При острой боли прибегают к гормональным инъекциям. Стероиды вводятся в воспаленный участок, и боль стихает в течение нескольких часов.
Затем приступают к борьбе с первопричиной заболевания. Курсовой прием хондропротекторов нормализуют структуру суставной полости и окружающих хрящей, а антиоксиданты восстанавливают движение крови и питание поврежденного участка.
При обнаружении бурсита хронической стадии гнойный экссудат выкачивается, а бурса промывается антисептиком с последующим введением антибактериального средства. Пункция проводится под местным обезболиванием. После подобной процедуры больной уже на следующий день чувствует себя лучше, а процесс выздоровления ускоряется.
Результаты
Как правило, в течение нескольких недель воспаление полностью устраняется без последствий для организма.
Реабилитация и восстановление образа жизни
После снятия острой боли и улучшения самочувствия приступают к физиопроцедурам. Популярные сеансы ФТЛ при седалищном бурсите – УВЧ, электрофорез, аппликации озокерита. Врач на выбор назначает процедуры для восстановления функций тазобедренного сустава, уменьшения сдавливания нервных сплетений, расслабления мышц и сухожилий.
Образ жизни при седалищном бурсите
После пройденного курса лечения и реабилитации нельзя физически нагружать организм. Первые недели следует ходить с тростью и переносить вес тела на нее, чтобы снизить нагрузку на тазобедренный сустав.
К тренировкам мышц приступают спустя 3-4 месяца, постепенно наращивая нагрузку. Важно следить за массой тела и избежать набора веса, ведь даже незначительная прибавка веса провоцирует повторное воспаление тазобедренного сустава. Рекомендуется ежедневно прогуливаться, при этом облокачиваться на ходунки и трость.
Источник
Энтезопатии – это группа патологических процессов с воспалительным и дегенеративно-дистрофическим компонентом, возникающих в области прикрепления сухожилий, реже апоневрозов, связок и суставных капсул к костям. Проявляются болями в покое и при физических нагрузках с участием пораженной анатомической структуры, ограничением движений, локальной отечностью, гиперемией и болезненностью при пальпации. Диагностируются на основании жалоб, анамнеза, данных рентгенографии, МРТ и УЗИ суставов. Лечение энтезопатий комплексное, включает физиотерапию, медикаментозную терапию, массаж, ЛФК. При неэффективности консервативных методик выполняются хирургические вмешательства.
Общие сведения
Энтезопатии (от лат. enthesis – соединение сухожилия с костью) – распространенная группа заболеваний опорно-двигательного аппарата. Название происходит от слова «энтез» или «энтезис», означающего место прикрепления соединительнотканных образований к костным структурам, используется в медицинской литературе с 60-х годов прошлого века.
Некоторые специалисты придерживаются более широкого толкования данного термина и включают в группу энтезопатий не только непосредственно поражения энтезов, но и тендиниты прилегающих участков сухожилий, а также воспалительные процессы в области сухожильных сумок. По статистике, энтезопатии диагностируются у 35-85% пациентов, страдающих болезнями суставов. Нередко выявляются при аутоиммунных патологиях, встречаются у спортсменов и людей некоторых профессий. Имеют склонность к длительному течению с постепенным прогрессированием, дегенеративно-дистрофическим перерождением тканей, ухудшением функции и повышением вероятности травматизации измененной анатомической структуры.
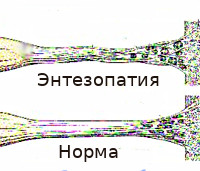
Энтезопатия
Причины энтезопатий
С учетом этиологического фактора в травматологии и ортопедии различают две разновидности энтезопатий: первично воспалительную и первично дегенеративную. Первично воспалительная патология развивается при распространении воспаления с прилегающих суставов при артритах. Первично дегенеративный процесс возникает в результате повторяющихся мелких травм при постоянных перегрузках или является исходом однократного крупного повреждения (надрыва, разрыва в области энтеза). Причиной перегрузки может быть как высокая физическая активность, так и нарушение биомеханики движений при заболеваниях костно-мышечной системы. Факторами, увеличивающими вероятность формирования энезопатий, считаются:
- Однообразные физические нагрузки. Патология часто выявляется у спортсменов (теннисистов, бегунов, футболистов, тяжелоатлетов и пр.) и лиц некоторых профессий (строителей, грузчиков, маляров, артистов цирка и балета), что обусловлено повторяющимися движениями, которые становятся причиной чрезмерной нагрузки и неоднократных микротравм энтезов. Постоянная микротравматизация нередко усугубляется более тяжелыми травмами с образованием участков рубцовой ткани.
- Заболевания суставов. Специалисты рассматривают энтезопатии как достаточно специфичный признак серонегативных спондилоартропатий, в том числе – болезни Бехтерева, псориатического артрита, болезни Рейтера и других реактивных поражений суставов урогенного происхождения, а также реактивных артритов, возникающих на фоне инфекционных энтероколитов, неспецифического язвенного колита и болезни Крона. Патология может обнаруживаться при артрозах, особенно часто встречается при дегенеративно-дистрофических поражениях коленного и тазобедренного суставов.
- Трофические расстройства. Ухудшение тканевого обмена в области энтезов может провоцироваться нарушениями нервной регуляции при корешковых синдромах, недостаточностью местного кровоснабжения при сердечно-сосудистых заболеваниях, изменением гормонального фона в период менопаузы у женщин.
- Дисплазия соединительной ткани. Врожденная неполноценность соединительнотканных структур ассоциируется с высокой вероятностью микротравматизации сухожильно-связочного аппарата и последующим развитием воспаления даже при незначительных физических нагрузках. Наследственные коллагенопатии являются одной из основных причин поражения энтезисов у лиц молодого возраста.
Патогенез
В основе энтезопатии лежат воспалительные и дегенеративные процессы в зоне энтезиса. Особенностью данной анатомической структуры является неэластичность и высокая механическая прочность при относительно неблагоприятных условиях местного кровообращения. Энтезы лишены собственных сосудов, питание тканей осуществляется за счет артерий, обеспечивающих кровоснабжение прилегающих кости и сухожилия. При нагрузке в области энтезиса формируется зона наиболее интенсивного натяжения. Благодаря большой механической прочности большинство волокон остается целыми, поэтому однократное микроповреждение протекает бессимптомно и остается незамеченным.
При этом в областях соединения коллагеновых пучков с костной тканью (при фиброзном энтезе) или трансформации коллагеновых волокон в волокнистый хрящ (при фиброзно-хрящевом соединении) образуются одиночные микроразрывы. При повторной микротравматизации количество разрывов постепенно увеличивается. В ткани сухожилия появляются зоны жирового перерождения. Все перечисленное негативно влияет на прочность энтеза, повышает вероятность его последующих повреждений и способствует развитию воспаления. При первично воспалительном поражении наблюдается обратный механизм. Воспалительные явления создают благоприятные условия для появления микроразрывов, ткань сухожилия рубцуется и подвергается жировому перерождению, формируются участки дегенерации энтеза.
Симптомы энтезопатий
Наиболее распространенными поражениями энтезиса считаются эпикондилиты, трохантерит, энтезопатии седалищного бугра, «гусиной лапки» и боковой поверхности надколенника, ахиллодения и подпяточный бурсит. Общими симптомами патологий этой группы являются локальные боли в месте прикрепления сухожилия при напряжении соответствующих мышц или нахождении в определенном положении. Болевой синдром усиливается при сопротивлении движению. При пальпации определяется болезненность, иногда выявляются костные выросты и ограниченный отек мягких тканей.
Эпикондилит локтевого сустава может быть наружным («локоть теннисиста») и внутренним («локоть гольфиста»), поражает, соответственно, места прикрепления сухожилий к наружному и внутреннему мыщелкам плечевой кости. Для латерального эпикондилита характерны четко локализованные боли, возникшие после непривычной нагрузки и усиливающиеся при сопротивлении попытке разгибания лучезапястного сустава. Медиальный эпикондилит проявляется местной болезненностью, усиливающейся при сопротивлении сгибанию запястья. Функция локтевого сустава обычно сохранена.
Трохантерит, как правило, развивается на фоне артроза тазобедренного сустава, чаще диагностируется у больных женского пола в возрасте старше 40 лет. Отмечается болезненность в зоне большого вертела при попытке лечь на больной бок. Энтезопатия обычно не оказывает влияния на объем движений, возможны некоторые ограничения, обусловленные сопутствующим артрозом. Пальпация трохантера болезненна. Наблюдается усиление болевого синдрома при сопротивлении отведению бедра. Пациенты с энтезопатией седалищного бугра предъявляют жалобы на боль, возникающую в положении сидя (при давлении тела на пораженную область).
Анзериновый бурсит или поражение энтеза в зоне «гусиной лапки» – воспаление на участке прикрепления сухожилий трех мышц: полусухожильной, изящной и портняжной по внутренней поверхности голени ниже коленного сустава. Обычно диагностируется у женщин среднего и пожилого возраста, имеющих лишний вес и страдающих гонартрозом. Проявляется болями в начале движения и при подъеме по ступеням, локальной болезненностью в проекции энтезиса. Еще одной энтезопатией области коленного сустава является процесс в зоне прикрепления собственной связки надколенника по его наружному или внутреннему краю. Как и предыдущая патология, чаще выявляется при артрозе, сопровождается болями при пальпации и движениях.
Ахиллодиния нередко диагностируется у спортсменов, лиц с наследственными коллагенопатиями. Характеризуется интенсивной болью при движениях и продолжительном пребывании в положении стоя. Подпяточный бурсит может быть первично воспалительным или первично дегенеративным. В первом случае обнаруживается у пациентов со спондилоартропатиями, во втором (пяточная шпора) – наблюдается у лиц в возрасте 40 лет и старше. Типичны боли при опоре на стопу, более выраженные в момент начала ходьбы.
Диагностика
В зависимости от этиологии заболевания диагностические мероприятия осуществляют травматологи-ортопеды или ревматологи. При возникновении энтезопатий на фоне урогенных и энтерогенных спондилоартропатий направление к перечисленным специалистам может быть выдано урологом, проктологом или инфекционистом. До недавнего времени диагностика основывалась на клинических данных и результатах рентгенографического исследования. В настоящее время перечень обследований включает следующие процедуры:
- Опрос, осмотр. В анамнезе часто отмечают предрасполагающие факторы. При подозрении на спондилоартропатию изучают семейный анамнез, выявляют характерные признаки со стороны других органов. В ходе объективного осмотра обнаруживают локальную болезненность, иногда – ограниченный отек и костные разрастания, усиление боли при напряжении соответствующей мышцы, особенно на фоне сопротивления движению.
- Рентгенография сустава. На ранних стадиях изменения на артрограммах отсутствуют или слабо выражены. При прогрессировании процесса визуализируется локальная остеопения, прерывистость кортикального слоя, оссификаты фиброзной части энтеза, костные выросты.
- Эхография. На раннем этапе УЗИ суставов подтверждает нарушения структуры фиброзного энтезиса. В последующем картина дополняется участками оссификации сухожильной части соединения и костными эрозиями.
- МРТ. Непосредственно энтез плохо просматривается во время сканирования, однако метод обеспечивает высокую точность при выявлении специфических изменений близлежащих анатомических образований. МРТ кости подтверждает наличие костного отека еще до появления рентгенологических признаков энтезопатии.
С учетом локализации и клинических проявлений заболевания дифференциальную диагностику осуществляют с артритами, артрозами, бурситами, тендинитами, тендовагинитами, фиброзитами, другими воспалительными и дегенеративно-дистрофическими процессами в суставной области и периартикулярной зоне. При проведении дифференциации учитывают, что энтезопатии могут сочетаться с перечисленными патологиями.
Лечение энтезопатий
Лечение поражений энтезов производится в амбулаторных условиях, включает медикаментозную терапию и немедикаментозные методы воздействия. Больным рекомендуется изменение двигательных стереотипов для уменьшения нагрузки на пораженные энтезисы. Операции требуются относительно редко, показаны при выраженном болевом синдроме и неэффективности консервативной терапии. Перечень возможных лечебных мероприятий включает:
- Лекарственные блокады. Локальное введение глюкокортикостероидных препаратов (периартикулярные блокады) является наиболее результативным способом быстрого устранения выраженного болевого синдрома. Частые инъекции медикаментов могут провоцировать дегенеративно-дистрофические изменения в кости и мягких тканях, поэтому лекарственные средства назначаются с осторожностью не чаще 1-2 раз в год курсом не более 3 инъекций.
- Физиотерапию. Важнейшую роль в устранении или уменьшении проявлений патологии играет лечебная физкультура. В период обострения применяют пассивные движения, растягивающие упражнения, в фазе ремиссии составляют программу для укрепления мышц пораженного сегмента. Кроме того, используют лазеротерапию, ультразвук, криотерапию, рефлексотерапию. Широко применяются мануальные методики (массаж, мануальная терапия). Многие специалисты отмечают эффективность ударно-волновой терапии.
- Хирургические вмешательства. По показаниям выполняют тенотомию или тендопериостеотомию, иногда – в сочетании с другими оперативными методиками (например, фасциотомией). В последние годы при энтезопатиях некоторых локализаций успешно применяются эндоскопические операции.
Прием НПВС в терапевтических дозировках в большинстве случаев не обеспечивает желаемого эффекта, наблюдается лишь некоторое снижение болезненности при одновременном максимальном ограничении нагрузки на пораженный сегмент. Боли и воспаление при некоторых энтезопатиях поверхностных локализаций временно уменьшаются после нанесения местных средств, содержащих НПВС, и согревающих мазей. При глубоком расположении энтезов препараты местного действия неэффективны.
Прогноз и профилактика
Прогноз при энтезопатиях относительно благоприятный. При правильно подобранной схеме лечения, соблюдении рекомендаций врача клинические проявления болезни уменьшаются или исчезают. Вместе с тем, заболевание склонно к хроническому течению, полное выздоровление наблюдается редко, при увеличении нагрузки на сегмент или обострении патологий близлежащих суставов существует высокая вероятность рецидивов. Со временем патология прогрессирует, что влечет за собой ухудшение функции конечности. Профилактические меры предполагают отказ от чрезмерных однообразных физических нагрузок, соблюдение техники выполнения движений в процессе занятий спортом и профессиональной деятельности, своевременное лечение сосудистой патологии, поражений суставов и нервной системы.
Источник
