Воспаление седалищного бугра симптомы и лечение
Энтезопатия седалищного бугра – это воспалительный процесс, который возникает на сухожилиях в месте, где они прикрепляются к седалищному бугру.

Причинами развития этой болезни могут быть некоторые заболевания серо-негативного спондилоартрита, например, реактивного артрита или болезни Бехтерева. Также иногда он развивается сам по себе.
Седалищный бугор расположен в верхней части ягодицы и несет большие нагрузки в положении сидя, особенно, если человек сидит на жесткой поверхности.
Характерны жалобы больных на боли именно в таком положении, при ходьбе проявляется меньше, в тот момент, когда нога отрывается от пола.
Энтезопатия, являясь воспалительным процессом, постепенно приводит к развитию дистрофических процессов и окостенения (оссификатов), а также уменьшению прочности сухожилий или их разрыву. Это может стать причиной потери трудоспособности или инвалидности человека.
Причины развития
Энтезопатия возникает по причине некоторых характерных факторов:
- постоянные слишком большие физические нагрузки;
- множественные микротравмы, которые приобретают при постоянно повторяющихся движениях;
- ревматизмы (спондилит, артрит и т.п.).
наиболее часто это воспаление бывает у спортсменов и танцоров, а также у некоторых рабочих, деятельность которых связана с повторяющимся однотипным движением и большими нагрузками на сухожилие.
В зависимости от того, по какой причине возникло воспаление, выделяют разные типы заболевания:
- первично дегенеративное (сначала начинаются дегенеративные и дистрофические процессы, которые вызывают воспаление);
- первично воспалительные (сначала возникает воспаление суставов и околосуставных тканей из-за аутоиммунного воспаления, а затем поврежденные участки заменяются соединительной тканью).
Симптомы
Проявляется это заболевание постепенно. Больные жалуются на:
- ограниченную подвижность в суставах;
- устойчивые ноющие боли в пораженной области;
- повышенная температура в этом месте;
- болезненность при пальпации.
Иногда отмечают отечность в этом месте, но она видна не всегда.
Диагностика
Больного осматривают и пальпируют болезненное место. Также проводят рентген этой области, УЗ-томографию или МРТ, а также остеоцинтиографию.
Лечение
 Лечение проводится локально с помощью кортикостероидов. С помощью пальпации находят точку, в которой боль проявляется сильнее всего по отношению к седалищному бугру. Иглу нужно направить перпендикулярно кожи в сторону бугра до упора в костную ткань. Затем в эту область вводят 40-60 мг гидрокортизона с 3-4 мл новокаина.
Лечение проводится локально с помощью кортикостероидов. С помощью пальпации находят точку, в которой боль проявляется сильнее всего по отношению к седалищному бугру. Иглу нужно направить перпендикулярно кожи в сторону бугра до упора в костную ткань. Затем в эту область вводят 40-60 мг гидрокортизона с 3-4 мл новокаина.
Кроме того, человек должен свести к минимуму физические нагрузки, в данном случае как можно меньше времени проводить в сидячем положении.
Чтобы уменьшить боли назначают анальгетики.
Используют также специальные мази и гели, массаж.
Больной должен заниматься лечебной гимнастикой и проходит физиотерапевтические процедуры (фонофорез, лазеротерапию, ударно-волновую терапию).
Если заболевание возникло из-за ревматических болезней, обязательно проводить одновременно и их лечение.
Осложнения
Без лечения энтезопатия приведет к устойчивому болевому синдрому, который будет очень мешать пациенту вести нормальный образ жизни. Также она может привести к дистрофии сухожилия и его разрыву. В результате человек может стать нетрудоспособным и даже инвалидом.
Чтобы избежать развития заболевания, следует исключить перегрузки и травмы, побольше отдыхать.
Источник
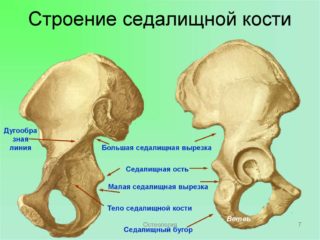
Седалищная кость (лат. os ischii) совместно с лобковой и подвздошной образует самую массивную костную структуру тазового отдела скелета человека. Болит седалищная кость зачастую из-за чрезмерных нагрузок либо вследствие патологического поражения костной ткани. Болезненные ощущения могут носить различный характер: острый, ноющий, постоянный, возникать при движениях или надавливании.
Границы седалищной, подвздошной и лобковой костей различимы только у детей, пока они соединены друг с другом хрящевой тканью. С наступлением полового созревания хрящи постепенно срастаются, кости образуют единый тазовый отдел. В анатомическом строении седалищной кости выделяют тело и ветви. На задней поверхности тела находится ость, под которой имеется одноименная вырезка. На изогнутых под углом ветвях расположены запирательный и седалищный бугры.
Косвенные причины появления боли тазовых костей
 Тазовая область, которой принадлежит седалищная кость, находится у основания позвоночного столба, служит местом прикрепления ног к туловищу, является вместилищем и опорой для внутренних органов и плода при беременности. В процессе жизнедеятельности данный отдел подвергается высоким нагрузкам. Опосредованное влияние оказывают следующие причины боли в седалищной кости:
Тазовая область, которой принадлежит седалищная кость, находится у основания позвоночного столба, служит местом прикрепления ног к туловищу, является вместилищем и опорой для внутренних органов и плода при беременности. В процессе жизнедеятельности данный отдел подвергается высоким нагрузкам. Опосредованное влияние оказывают следующие причины боли в седалищной кости:
- интенсивные нагрузки, обусловленные трудовой деятельностью либо спортивными занятиями, особенно если организм не приспособлен к таким тренировкам;
- отсутствие двигательной активности, длительное нахождение в неподвижной позе;
- излишняя масса тела;
- переутомление, стрессовые ситуации;
- табакокурение, употребление алкоголя, наркотических и некоторых лекарственных средств;
- нарушения метаболизма;
- нагрузки и перестройка тазового аппарата у беременных женщин;
- частые переохлаждения, воздействие сквозняков;
- недостаток витаминов, микроэлементов, важных для нормального состояния опорно-двигательной системы.
Болью при сидении отзываются поражения седалищных бугров. Они являются опорными точками, принимают на себя основную массу туловища. Болеть область ягодиц может при низком весе за счет тонкого слоя жировой и мышечной ткани между костными изгибами и поверхностью стула.
Заболевания, вызывающие боль в седалищной кости и их характерные симптомы
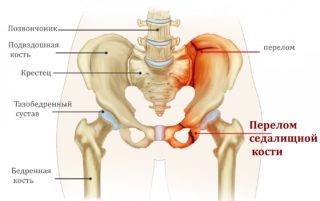 Болевой синдром при сидении выражен при непосредственном поражении костной ткани бугров или при распространении на них заболеваний других анатомических структур. Абсолютными причинами боли в седалищных костях являются:
Болевой синдром при сидении выражен при непосредственном поражении костной ткани бугров или при распространении на них заболеваний других анатомических структур. Абсолютными причинами боли в седалищных костях являются:
- переломы, отрывы костных фрагментов;
- опухоли: остеогенные саркомы, гемангиома;
- остеохондропатия;
- инфекционные болезни: туберкулез, сифилис, остеомиелит;
- заболевания системы крови — лейкозы;
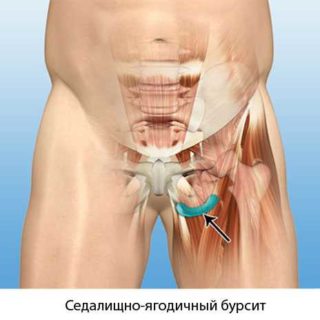
- седалищный бурсит — воспаление суставной сумки.
Одной из наиболее частых причин костной боли являются переломы в результате травм, падения, сдавления костей таза. Отрыв седалищного бугра может возникнуть при резком сокращении прикрепленной к нему приводящей мышцы. Боль в таких случаях сильнее при движении нижней конечностью. Гематомы появляются при повреждении костными отломками крупных кровеносных сосудов.
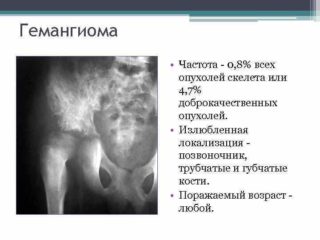 Гемангиома седалищной кости – редко встречающаяся доброкачественная опухоль. Поражает чаще позвонки, плоские кости черепа, далее по частоте следует костная ткань таза и нижних конечностей. Возникновение ангиоматозных узлов вызывает вздутие или булавовидные утолщения костной ткани, надкостница приподнимается. Развитие новообразований протекает бессимптомно, выявляется случайно при рентгеновском обследовании. Симптомы появляются при распространении и разрастании опухоли, приводящем к патологическим переломам.
Гемангиома седалищной кости – редко встречающаяся доброкачественная опухоль. Поражает чаще позвонки, плоские кости черепа, далее по частоте следует костная ткань таза и нижних конечностей. Возникновение ангиоматозных узлов вызывает вздутие или булавовидные утолщения костной ткани, надкостница приподнимается. Развитие новообразований протекает бессимптомно, выявляется случайно при рентгеновском обследовании. Симптомы появляются при распространении и разрастании опухоли, приводящем к патологическим переломам.
Остеосаркома представляет собой злокачественную опухоль из костных клеток, отличается стремительным развитием и ранним распространением метастазов. При поражении седалищной кости проявляется тупой болью около тазобедренного сустава. Дальнейшее разрастание новообразования сопровождается хромотой, резкой болью даже при полном покое, усиливается ночью.
Асептическая остеохондропатия седалищной кости является неинфекционным заболеванием, сопровождающимся некрозом губчатого вещества кости, образующей задненижний отдел вертлужной впадины. Это приводит к деформации седалищной кости и разрушению сустава (болезнь Легга-Кальве-Пертеса). Характерные признаки становятся выраженными на более поздних стадиях. Отмечается боль, отдающая в колено, сустав теряет нормальную подвижность. Наблюдается атрофия мышечных пучков голени и бедра, из-за чего нога укорачивается на 2-4 сантиметра.
Сильная боль тазовой области появляется в результате инфекционных поражений костной ткани. Гематогенный остеомиелит костей развивается при наличии гнойных очагов в организме и распространении монокультур или ассоциаций микробов с током крови.
Посттравматический остеомиелит возникает вследствие проникновения патогенных микроорганизмов в седалищную кость при осложнении переломов, операций или из-за активации скрытых очагов инфекции.
 Остеомиелитическая болезнь протекает с гнойно-некротическим поражением костной ткани, формированием множественных гнойных затеков в области таза. Острая форма заболевания протекает с признаками интоксикации: озноб, рвота, головная боль, потеря сознания. Выражен местный болевой синдром, появляется отек бедра, покраснение кожи, ограничение движений конечностью. При хронической форме остеомиелита больному становится легче, боль ноющая, нет симптомов интоксикации, появляются свищи, через которые отделяется гной.
Остеомиелитическая болезнь протекает с гнойно-некротическим поражением костной ткани, формированием множественных гнойных затеков в области таза. Острая форма заболевания протекает с признаками интоксикации: озноб, рвота, головная боль, потеря сознания. Выражен местный болевой синдром, появляется отек бедра, покраснение кожи, ограничение движений конечностью. При хронической форме остеомиелита больному становится легче, боль ноющая, нет симптомов интоксикации, появляются свищи, через которые отделяется гной.
Нарушения кроветворения в виде злокачественных опухолей костного мозга протекают с острой болью в костях различной локализации, приводят к патологическим переломам. При миеломной болезни отмечается гиперкальциемия, появление большого количества белка в моче.
Воспаление седалищной синовиальной сумки, расположенной у седалищного бугра, сопровождается пульсирующей болью в правом или левом тазобедренном суставе, при сгибании ноги в колене. Дальнейшее развитие болезни приводит к распространению воспалительного процесса на близлежащие ткани, боль усиливается, горит и жжет вся область бедра, особенно при сидении на жесткой поверхности.
Диагностические методы
Из-за разнообразия факторов, вызывающих боль в седалищных костях, установить правильный диагноз достаточно сложно. Чтобы определить, почему возникает болевой синдром при сидении, используют следующие методы:
- осмотр пациента, сбор анамнеза;
- рентгеновское исследование тазовой области в нескольких проекциях;
- УЗИ пораженной области;
- ангиография;
- КТ, МРТ;
- лабораторная диагностика.
Для определения возбудителя инфекционных заболеваний костной ткани выполняют бактериологическое исследование пунктатов или гнойного содержимого патологических полостей.
Основные методы терапии
 Лечение боли в седалищной кости при сидении определяется на основании клинических проявлений и результатов обследования пациента. Для этого в зависимости от случая применяются консервативные либо хирургические способы терапии.
Лечение боли в седалищной кости при сидении определяется на основании клинических проявлений и результатов обследования пациента. Для этого в зависимости от случая применяются консервативные либо хирургические способы терапии.
Медикаментозное лечение включает прием обезболивающих, противовоспалительных, антимикробных средств. Устранение болевого синдрома зачастую требует коррекции гормонального фона, восстановление баланса витаминов и микроэлементов в организме.
Хирургическое лечение посредством резекции седалищной кости не оказывает существенного влияния на функционирование нижней конечности, поэтому пациенты не нуждаются в особых мероприятиях по реабилитации. Если тазобедренный сустав не вовлекался в патологический процесс, на восстановление требуется около месяца. Спустя 2,5-3 месяца прооперированные больные перестают пользоваться вспомогательными ортопедическими средствами и начинают передвигаться самостоятельно.
Даже несущественная на первый взгляд боль седалищных костей во время сидения может являться симптомом тяжелого заболевания. Чтобы на ранних этапах развития выявить патологию, установить верный диагноз и своевременно начать лечение следует обратиться к врачу.
Источник
5. Ишиас или люмбоишиалгический синдром как компрессионная невропатия седалищного нерва – воспаление седалищного нерва, которое проявляется сильными болями в ягодице и во всей задней части ноги и, как правило, протекает с одновременной болью в пояснице (с люмбалгией). Радикулит поясничного отдела позвоночника в 65% случаев протекает с компрессией и воспалением седалищного нерва (с ишиасом).
ИШИАС или ишалгия – это осложнение пояснично-крестцового радикулита в виде воспаления и отека седалищного нерва (nervus ishiadicus) длиной в десять сантиметров или по всей его длине, от позвоночника до пальцев ноги. Возникает только при наличии заболевания типа «радикулита поясничного отдела». Чаще всего наблюдается у лиц, занимающихся тяжелым физическим трудом. Длительность заболевания колеблется от нескольких месяцев до 15 лет. Синдром может проявляться в мышечно-тонической, нейродистрофической и нейрососудистой формах. Кстати, остеохондроз никогда не дает симптомов воспаления седалищного нерва (ишиаса). Ишиас – это туннельная компрессия корешков нерва, следовательно, по определению ишиас является чисто радикулитной патологией. Диагностируется ишиас следующими методами:
Симптом болезненности при глубокой пальпации седалищного нерва, на бедре и на голени, особенно сильная боль в месте выхода нерва из малого таза на бедро (в области центра ягодицы). Седалищный нерв располагается по задней поверхности ноги. Нерв начинается от спинного мозга, и сразу пронизывает 4 мышечных фасции, где может быть компрессирован. При компрессии седалищного нерва в паравертебральных мышцах он воспаляется на протяжении около 30 сантиметров по направлению вниз. Это самый частый механизм образования ишиаса. Тогда очень болезненная точка при ишиасе возникнет под ягодицей, в месте выхода нерва из таза на бедро. Часто воспаление распространяется на всю длину нерва, на 80 – 90 сантиметров от ягодицы вниз к стопе. Тогда при глубокой пальпации нерв может быть болезненен на протяжении всей его длины, от ягодицы до стопы. Больной ложится на твердую кушетку на живот. Врач надавливает место выхода седалищного нерва большими пальцами руки и дальше вниз по ходу нерва. При наличии воспаления нерва у пациента возникнут сильные болезненные ощущения.
Симптом Ласега — боль при натяжении нерва — один из самых постоянных признаков радикулитов и ишиаса. Он встречается почти во всех случаях седалищной невралгии. Исследуют симптом Ласега таким образом. Больной лежит на спине с разогнутыми ногами. Врач сгибает больную ногу в тазобедренном суставе, поднимая ее вверх. В коленном суставе нога также должна быть предельно согнута. Это не вызывает боли, ибо при таком положении ноги больной нерв расслаблен. Затем врач, оставляя ногу согнутой в тазобедренном суставе, начинает разгибать ее в коленном, вызывая этим натяжение n. ischiadicus, что проявляется интенсивной болью.
Перекрестный симптом Ласега (иначе называемый симптом Бехтерева): сгибание в тазобедренном и одновременное разгибание в коленном суставе здоровой ноги вызывают острые боли в пояснице и больной ноге.
Симптом Дежерина: усиление болей в пояснице и по ходу седалищного нерва при чиханье и кашле.
Симптом Hepи: резкое пригибание головы к груди больного, лежащего на спине с выпрямленными ногами, вызывает острые боли в пояснице и по ходу седалищного нерва.
Симптом Сикара: болезненность в подколенной ямке при подошвенном сгибании стопы.
Симптом Минора: больному предлагают подняться с пола из положения, лежа на спине. Для этого больной ишиасом упирается руками позади спины, затем сгибает больную ногу в колене, и наконец, балансируя рукой больной стороны, при помощи другой руки и разгибая здоровую ногу, медленно поднимается.
Симптом Эрбена: понижение кожной температуры на больной ноге связано с поражением вегетативных волокон седалищного нерва. Температурная разница может быть установлена при прикасании тыльной поверхностью руки врача до симметричных участков обеих ног больного.
Симптом Бехтерева: боль при форсированном прижатии колена к постели у больного, лежащего на спине с разогнутыми ногами (при этом натягивается седалищный нерв).
Основной клинической чертой люмбоишиалгического синдрома бывает болезненность при натяжении отдельных мышечных групп (ягодичных, икроножных и др.) и выпадение функции спинномозговых корешков (парезы, снижение тактильной чувствительности). Главными же отличительными симптомами являются:
- выраженные боли в пояснице в начале болезни, которые продолжаются несколько лет;
- наличие изолированного поражения крупного сустава на одной ноге, а не множества суставов на верхних и нижних конечностях, как это бывает при инфекционных и обменных поражениях;
- к особенностям течения нейродистрофической формы люмбоишиалгического синдрома можно отнести то, что боли и изменения в суставах возникают на фоне поясничных болей или сразу же после них;
- односторонность поражения выражена на стороне люмбалгии;
- дистрофическим изменениям чаще подвергаются крупные суставы в следующем порядке: коленные, голеностопные, тазобедренные;
- имеется четкая связь между обострением боли в суставах и в пояснице;
- нейродистрофические проявления трудно поддаются фармакологическим методам лечения.

Рисунок 20. Место выхода седалищного нерва из таза на заднюю часть бедра.
При ишиасе обязательно возникает синдром болей в ягодичных мышцах, который характеризуется упорными болями в пояснично-крестцовой области, в зоне ягодиц и по задней поверхности больной ноги. Диагностировать ишиас можно методом нажатия на место выхода нерва на бедро из таза (точки ишиаса). Смотрите рисунок 20. Усиливаются боли чаще всего при длительном сидении и переохлаждении. Пальпаторно выявляется значительное мышечное напряжение. Пальцевое давление на ягодицу сопровождается иррадиацией боли по ходу седалищного нерва, жгучей болью и парестезией в голени и стопе (по наружной стороне). У большинства больных заболеванию предшествуют длительное переохлаждение, вынужденное положение (переутомление ног). В анамнезе у них отмечаются ранние признаки атеросклероза, перенесенная в прошлом патология вен нижних конечностей (флебиты, тромбофлебиты и др.). У всех больных выражены вегетативные нарушения в виде изменения окраски кожных покровов, ногтей или сухости кожи, гиперкератоз стоп, отечность в области голени и голеностопного сустава, гипалгезия или гиперпатия в дистальных отделах конечностей.
При вазодилататорной люмбоишиалгии наблюдаются множественные симптомы нарушения трофики: побледнение кожи голени, стопы, мраморность кожи, цианоз, гипергидроз, изменения в окраске кожи и ногтей ног, боли при изменении положения тела. При течении ишиаса на протяжении более 5 лет кожа голени становится коричневой. Все больные жалуются на ощущение жара и распирания в нижних конечностях, часто отмечается симптом «мокрой тряпки» – уменьшение боли и парестезии при охлаждении стоп водой. У таких больных нередко первоначально определяли ангиотрофоневроз или вегетативные полинейропатии. Особенностью течения этих форм заболевания является отсутствие четких ремиссий. У большинства больных указанные выше симптомы и жалобы сохраняются на протяжении длительного времени, лечебные мероприятия при этом малоэффективны. Ухудшение в состоянии отмечается в жаркий период времени и в помещениях с повышенной температурой.
При вазоспастической форме люмбоишиалгии больные жалуются на зябкость, онемение и похолодание в нижних конечностях, боли, ощущение тяжести. Все проявления усиливаются на холоде и при физическом напряжении. Объективно наблюдается синюшность или мраморность кожи конечностей, снижение кожной температуры в их дистальных отделах, четкая температурная асимметрия в различных точках больной ноги. Глубокие рефлексы у большинства таких больных оживляются.
Смешанный тип люмбоишиалгии характеризуется сочетанием признаков обоих вышеописанных симптомокомплексов: объединяет симптомы нарушения трофики и последствий снижения кровообращения. Клиническими особенностями являются длительные поясничные боли, побледнение пальцев, снижение пульсации артерий на тыльной стороне одной стопы. Дифференциально диагностическим критерием для эндартериита в отличие от спондилогенного псевдоэндоартериита является отсутствие предшествующих болей в пояснице. Главная особенность псевдоэндоартериита нейрососудистого генеза — возникновение его на фоне поясничных болей (обязательное их сочетание во времени) и односторонность процесса.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
6. Осложнение пояснично-крестцового радикулита в виде «синдрома грушевидной мышцы» относится к достаточно частой патологии. Неврит седалищного нерва и его ветвей возникает при компрессии ветвей, выходящих из межпозвоночных пространств L.4, L.5, S.1, S.2, S.3. Полный перерыв проводимости по седалищному нерву при чрезмерно сильной компрессии вызывает паралич стопы и пальцев, утрату ахиллова и подошвенного рефлекса, резкое ослабление сгибания ноги в коленном суставе, анестезию кожи в области, иннервируемой пораженным нервом, и значительные вегетативные нарушения. Изолированное поражение седалищного нерва является уделом травм и редко встречающихся опухолей его. Особый вариант травматического повреждения седалищного нерва — «инъекционный» неврит, особенно часто возникающий при внутримышечных инъекциях реопирина (пиробутола). Седалищный нерв может быть компрессирован у выхода из таза за счет контрактуры грушевидной мышцы. Полагают, что указанная контрактура чаще всего является следствием ирритации пояснично-крестцовых корешков на почве дископатий (Я. Ю. Попелянский, 1969). Повреждение нерва наблюдается также при опухолях, локализующихся в тазу и при переломах костей таза. Много чаще, чем общий паралич седалищного нерва, наблюдаются изолированные поражения его ветвей — малоберцового и большеберцового нервов.
Сначала возникает радикулит и компрессия поясничного сплетения. У больных при синдроме грушевидной мышцы всегда выявляются симптомы ишиаса, которые возникают от сдавливания седалищного нерва: возникают парестезии и резкие боли в ноге, особенно при нагрузке. У большинства больных выявляются акроцианоз, гипергидроз. В 70% случаях компрессия нервного сплетение диска L.4 – L.5 или L.5 – S. 1, 2 приводят к спазму грушевидной мышцы. От этого спазмируется грушевидная мышца, которая покрыта ягодичной мышцей. Грушевидная мышца компрессирует седалищный нерв в месте его выхода на бедро. Синдром грушевидной мышцы – это разновидность воспаления седалищного нерва – ишиас. Проявляется ишиас от спазма грушевидной мышцы болями в поясничном отделе позвоночника и по задней поверхности ноги, основная же болезненность отмечается в зоне крестцово-подвздошного сочленения, большого вертела. При радикулите нервов L.5 – S.1,2,3 возникает патологическое усиление проводимости биоимпульса к грушевидной мышце. По причине сильного сокращения грушевидной мышцы возникает сжатие седалищного нерва в отверстии подгрушевидного отверстия, через который нерв из полости малого таза переходит на заднюю поверхность бедра. Нерв ущемляется между крестцово-остистой связкой и спастически сокращенной грушевидной мышцей. Возникает воспаление седалищного нерва (ишиас) в области таза, что фактически относится к разновидности туннельной невропатии.
Клиническое проявление «симптома грушевидной мышцы» выражается сильной болью в ягодице, при этом боль многократно усиливается при надавливании в область подгрушевидного отверстия. Боль усиливается при ротации ноги (в месте выхода седалищного нерва из таза на заднюю поверхность ноги). Синдром грушевидной мышцы проявляется сильной болью в ягодице при ходьбе. Эта патология хорошо лечится изометрической миорелаксацией мышечной. Расслабления грушевидной мышцы можно добиться и при воздействии на нее длинной иглой (10 – 15 сантиметров длины), которую вводят в ягодицу точно в болевую точку, которая, как правило, совпадает с точкой VB.30. Процедуру надо проводить с пониманием того, что есть опасность проникновения длинной иглы в малый таз. После введения иглы в точку наивысшей боли в ягодице при надавливании (в грушевидную мышцу), ее сильно седатируют на протяжении 30 минут (вращают и прогревают). Грушевидная мышца от запредельной боли релаксируется, и происходит излечение. Если эти мероприятия не помогают, то делается инъекция дипроспана непосредственно в место выхода грушевидной мышцы на бедро.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
7. Ложный артроз тазобедренного сустава (или крестцово-подвздошный периартроз, периартрит) как осложнение поясничного радикулита. При поясничном радикулите часто возникает ложное ощущение заболевания тазобедренного сустава. Артроз характеризуется ограничением и болезненностью движения в тазобедренном суставе. Пациенты жалуются на повышенную утомляемость в ногах, невозможность бегать, подниматься по ступенькам, боли при разведении ног в разные стороны. Резкая болезненность возникает при пальпации под пупартовой связкой и при поколачивании по большому вертелу. Причина состоит в сдавлении в фасциях паравертебральных мышц ветки нерва, которая исходит от спинного мозга на уровне Th.4 – Th.5 и иннервирует тазобедренный сустав. При компрессии этого нерва резко ухудшается питательный процесс мягких тканей сустава, возникают в тазу боли при ходьбе и в лежачем положении на боку. Рентгеновские исследования и компьютерная томография никаких патологических изменений в тазобедренных суставах не выявляют.
Лечение. Полное излечение и прекращение болей в тазобедренных суставах наступает после излечения радикулита поясничного отдела позвоночника.
8. Ложный артрит (артроз) коленного сустава, ложный гонит — наиболее часто встречаемый синдром. При поясничном радикулите часто возникает ложное ощущение заболевания коленного сустава. Синдром возникает при радикулите L.3 – L.4, когда происходит защемление бедренного нерва в области паховой связки или ниже, который иннервирует мышцы передней поверхности бедра и коленный сустав. Пациенты жалуются на боли вначале в поясничном отделе позвоночника типа легкого люмбаго (иногда в течение 2 — 3 месяцев), после чего боль смещается в коленный сустав. Это сопровождается ощущением стягивания в области прилегающей группы мышц. Нередко самым болезненным становится внутренний мыщелок. У всех больных проявляются глубинные и часто ночные боли. Главным отличием от первичного гонита (от инфекционного воспаления коленного сустава) является отсутствие при «радикулитном гоните» болезненности при пальпации самого коленного сустава, при пассивном его сгибании в переднем, заднем и боковых направлениях, так как патологический процесс расположен не в самом суставе, а около позвоночника.
Лечение. Полное излечение и прекращение болей в коленных суставах наступает после излечения радикулита поясничного отдела позвоночника. Если компрессия нерва произошла в фасции передней группы мышц бедра, то методом пальпации выявляется место сдавливания нерва, и точно в это место вводится один миллилитр (1 см 3) раствора кортикостероида (дипроспана, кеналога и так далее).
Молостов Валерий Дмитриевич
ведущий иглотерапевт Белоруссии,
невропатолог, мануальный терапевт,
кандидат медицинских наук,
e-mail: [email protected]
Смотрите также:
У нас также читают:
Источник
