Воспаление седалищного нерва и его признаки

Дата публикации: 07.04.2019
Дата проверки статьи: 25.11.2019
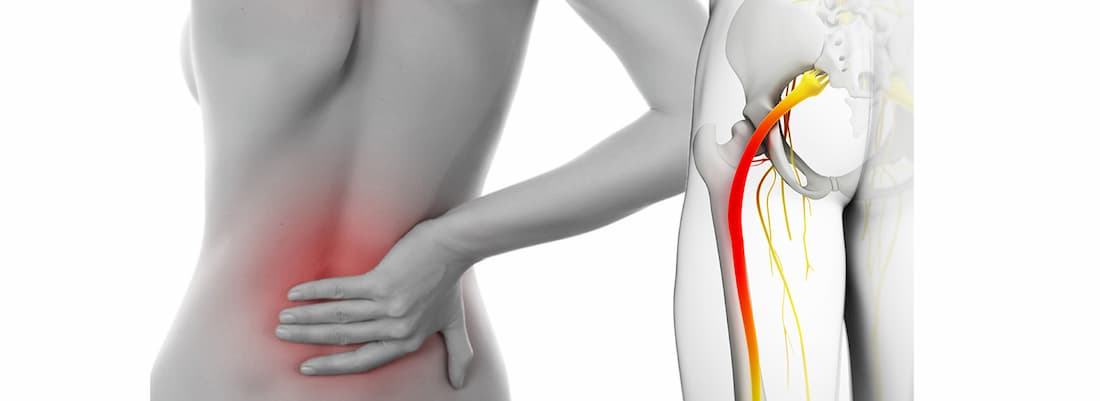
Неврит седалищного нерва или ишиас – воспалительная патология крупного седалищного нерва. Он выходит из спинного мозга и идет до нижних частей ног. В области колена седалищный нерв разветвляется на две части. Одна отвечает за иннервацию голени, а другая – за иннервацию стопы. Неврит характеризуется острой простреливающей, тянущей или жгучей болью в нижних конечностях, онемением или утратой двигательных функций. Зачастую патология диагностируется у людей старше 40 лет, но иногда ее выявляют у молодых людей в возрасте 20-30 лет.
Неврит седалищного нерва развивается на фоне следующих причин:
- Поясничный остеохондроз. Характеризуется истончением межпозвонковых дисков, образованием костных наростов, сдавливающие нерв.
- Грыжа межпозвоночного диска. Диск давит на нерв и провоцирует боль.
- Стеноз спинномозгового канала. Возникает вследствие возрастных изменений обмена веществ и диагностируется у пожилых людей.
- Спондилолистез. Сопровождается смещением позвонков и передавливанием нерва.
- Синдром грушевидной мышцы. Мышца внутренней группы мышц таза. При воспалительном процессе оказывает давление на нерв.
- Беременность. По мере роста плода на нерв оказывает давление матка, вызывая сильную боль и затруднения при ходьбе.
Также на появление ишиаса оказывает влияние ряд факторов:
- опухоли;
- травмы позвоночника;
- инфекционные заболевания;
- абсцессы;
- тромбоз сосудов;
- сильные физические нагрузки;
- нарушение питания тканей;
- запоры и чрезмерное скопление каловых масс;
- поднятие тяжестей;
- малоподвижный образ жизни;
- злоупотребление алкоголем;
- подагра.
Основной симптом ишиаса – болевой синдром. На первой стадии патологии пациент ощущает боль в районе поясницы. В дальнейшем она иррадиирует в заднюю поверхность бедра, голень, стопу и пальцы. Боль может быть жгучей, колющей, стреляющей или тупой. Иногда она распространяется по всей поверхности конечности или локализуется в ее отдельной части. Болевые ощущения могут проходить, но через некоторое время возникают вновь. Обычно они затрагивают одну ногу, но нередко поражение диагностируется в обеих ногах. У мужчин чаще всего страдает левая нога, а у женщин – правая.
Интенсивность и характер боли зависит от того, какие слои нервов затронуло воспаление. При повреждении внешних слоев боль называют дизестезической, внутренних – трункальной.
Кроме болевого синдрома, человека беспокоят такие симптомы:
- онемение конечностей;
- чувство жжения и бегания мурашек;
- отечность ног;
- повышенная потливость стоп или отсутствие потоотделения;
- покраснение кожного покрова;
- локальное повышение температуры.
При пальпации можно заметить дряблость и слабость мышц ягодицы и бедра, опущение ягодичной складки на поврежденной стороне.
Диагностика
Для того, чтобы правильно поставить диагноз, врач назначает ультразвуковое исследование, рентгенографию, компьютерную или магнитно-резонансную томографию. Такие диагностические методы позволяют выявить воспалительный процесс и определить причины развития ишиаса. Самой безопасной процедурой считается УЗИ, поскольку отсутствует облучение организма.
К какому врачу обратиться
При наличии болевого синдрома и других признаков ишиаса нужно обратиться к невропатологу. Сперва он проводит сбор информации о симптомах и характере боли. Затем назначает комплексное обследование, чтобы дифференцировать неврит от спондилита, болезни Бехтерева и миеломной болезни.
Лечение неврита седалищного нерва
Для улучшения функционирования нервной системы врач назначает витаминные комплексы. Снять спазмы мышц помогут спазмолитики и миорелаксанты. Для снятия воспалительного процесса и болевого синдрома показаны глюкокортикостероиды и нестероидные противовоспалительные средства. Нередко применяются местные формы медикаментов – в виде мазей и кремов. Если неврит седалищного нерва был вызван инфекционным заболеванием или переохлаждением, то потребуется прием антибиотиков. Для восстановления нервных волокон применяют сосудорасширяющие препараты и витамины группы B.
При ишиасе питание пациента должно состоять преимущественно из овощей и фруктов, рыбы, морепродуктов, орехов, печени и молочных продуктов. В рацион обязательно должны входить витамины A, C, E, железо, кальций, магний и клетчатка. Они содержатся в авокадо, фисташках, кунжуте, морской капусте и крупах. Из рациона рекомендуется убрать острые и жирные блюда, ограничить потребление соли и легких углеводов.
Высокую эффективность при неврите седалищного нерва продемонстрировали физиотерапевтические процедуры:
- ультразвуковое лечение;
- магнитотерапия;
- электрофорез;
- лазеротерапия;
- гирудотерапия;
- вакуумная терапия.
Физиотерапия снимает болевые ощущения, отечность и улучшает кровообращение в пораженной области. При помощи электрофореза в организм можно вводить миорелаксанты, спазмолитики, противовоспалительные препараты. Физиотерапия показана как в период обострения, так и во время ремиссии.
В острый период ишиаса больной должен соблюдать постельный режим. В период ремиссии ему полезно выполнять физические упражнения. Также пациенту показано санаторно-курортное лечение, где имеются сероводородные и радоновые ванны, грязелечение. Хорошо себя зарекомендовала мануальная терапия, остеопатия и точечный массаж.
При отсутствии лечения неврит седалищного нерва может привести к серьезным осложнениям. У пациента может быть нарушение походки, скованность в движениях при ходьбе, невозможность совершать движения стопой и пальцами ног. В запущенных случаях больной не в состоянии вставать на ноги, сидеть или ходить. Острая боль нередко приводит к нарушению сна, неврозам, обморокам и стрессам. Наиболее опасным считается атрофия определенных мышц конечности. Если у пациента повреждены нервные отростки, отвечающие за функционирование органов малого таза, то могут появиться нарушения дефекации и мочеиспускания.
Для предотвращения неврита седалищного нерва врачи рекомендуют соблюдать такие правила:
- избегать переохлаждений;
- не перенапрягаться при занятиях спортом;
- избегать стрессов;
- своевременно лечить инфекционные заболевания;
- избегать механических повреждений спины и позвоночника;
- правильно оборудовать место для сна;
- сбалансированно питаться.
Отзывы пациентов
Точность диагностики и качественное обслуживание – главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
СОДЕРЖАНИЕ
- Общая информация
- Причины
- Виды
- Симптомы
- Диагностика
- Лечение
- Медикаментозное лечение
- Немедикаментозное лечение
- Осложнения
- Профилактика
- Лечение в клинике «Энергия здоровья»
- Преимущества клиники
Защемление седалищного нерва – это специфический комплекс симптомов, связанных с его сдавлением на том или ином уровне. Заболевание сопровождается выраженным болевым синдромом, а в некоторых случаях легким нарушением функции тазовых органов.

Общая информация
Седалищный нерв является самым крупным в организме. Он образован ветвями спинномозговых корешков, выходящих из позвоночника на уровне 4-5 поясничного и 1-3 крестцовых позвонков. Нерв проходит через грушевидное отверстие в ягодичных мышцах и спускается по задней поверхности ягодицы и бедра до колена.
Чаще всего защемление происходит на уровне поясничного отдела позвоночника, особенно подверженному образованию грыж из-за высокой нагрузки при ходьбе и сидении. Чуть реже встречается сдавление в области грушевидного отверстия, развивающееся на фоне резкого мышечного спазма.
Записаться на прием
Причины
В список причин защемления седалищного нерва входит:
- остеохондроз поясничного и крестцового отдела позвоночника, протрузия и грыжа межпозвонковых дисков; в результате происходит сужение позвоночного канала и сдавление корешков, формирующих нерв;
- травмы позвоночника;
- нарушения осанки, сколиоз поясничного отдела позвоночника;
- заболевания тазобедренного сустава, особенно артроз;
- миофасциальный болевой синдром: резкий спазм мышцы, связанный с сильной болью, например, при ушибе или неудачной инъекции;
- длительная чрезмерная нагрузка на мышцы таза (например, нахождение в неудобной позе);
- воспалительные заболевания органов малого таза, сопровождающиеся рефлекторным спазмом мышечных волокон;
- переохлаждение;
- объемные образования в области седалищного нерва: доброкачественные и злокачественные опухоли, абсцессы;
- беременность: ущемление возникает на фоне давления увеличенной матки на расположенные рядом структуры.
Риск развития защемления существенно повышается:
- на фоне избыточной массы тела;
- при недостаточном поступлении минералов с пищей;
- при острых или хронических интоксикациях (соли тяжелых металлов, алкоголь, наркотики);
- при опоясывающем герпесе, который локализуется в области седалищного нерва.
Виды
В зависимости от происхождения, выделяют два вида защемления седалищного нерва:
- первичное: связано с пережатием нервного ствола спазмированной мышцей;
- вторичное: связано с патологией позвоночного столба, тазобедренных суставов, а также возникающее на фоне беременности, заболеваний органов малого таза.
Симптомы
Основным признаком защемления седалищного нерва является боль. Она начинается в области ягодиц и распространяется по задней поверхности бедра вплоть до колена и голеностопного сустава. В зависимости от места и степени защемления, ощущения могут быть резкими и внезапными или ноющими, не стихающими в течение длительного времени.
Если защемление произошло в области позвоночного столба или тазобедренного сустава, боль носит ноющий характер и усиливается при ходьбе, сидении на корточках, сведении ног вместе.
При защемлении в грушевидном отверстии, человек отмечает:
- тупые боли по всей поверхности бедра;
- ощущение зябкости или жжения кожи в пораженной области;
- снижение чувствительности по задней стороне бедра и в области ахиллова сухожилия;
- потливость ступней, ощущение жара в пальцах ног.
Если вместе с нервом пережимается одна из крупных артерий, проходящих в этой области, у пациента появляется симптом перемежающейся хромоты. При длительной ходьбе возникает боль в ноге, сопровождающаяся онемением пальцев и бледностью кожи в этой области. Ощущения проходят самостоятельно на фоне отдыха. Нередко развивается легкая дисфункция тазовых органов, в частности, пауза перед началом мочеиспускания.
Симптоматика усиливается при ходьбе, а также в сидячем положении.
Диагностика
Диагностика защемления седалищного нерва требует всестороннего обследования пациента. Врачу нужно определить не только факт сдавления нервных волокон, но и уровень, на котором оно произошло. Для этого используется:
- опрос пациента, в ходе которого он рассказывает о своих жалобах; особое внимание уделяется характеру боли, ее интенсивности, дополнительным ощущениям при приступе;
- сбор анамнеза: уточняется время начала заболевания, наличие хронических патологий, травм в прошлом и т.п.;
- осмотр: оценка качества рефлексов, состояния позвоночника, определение зон наибольшей болезненности и т.п.;
- рентген, КТ или МРТ поясничного и крестцового отдела позвоночника для выявления признаков остеохондроза, протрузий или грыж межпозвонковых дисков, сужения позвоночного катала;
- УЗИ области поражения, позволяющее увидеть мышечный спазм;
- дуплексное сканирование сосудов нижних конечностей (УЗДГ): позволяет оценить состояние артерий и вен, исключить сосудистую причину нарушений;
- общий анализ крови и мочи, биохимический анализ крови при необходимости.
Если поражение седалищного нерва возникло на фоне заболеваний органов малого таза, потребуется дополнительная консультация уролога или гинеколога, а также соответствующее обследование (УЗИ, анализы, мазки и т.п.).
Диагноз окончательно подтверждается при выявлении во время осмотра специфических симптомов, характерных для поражения седалищного нерва:
- симптом Бонне: доктор поднимает выпрямленную ногу лежащего на спине пациента вверх, что вызывает усиление болевых ощущений, затем сгибает ее в колене, в результате чего боль становится меньше;
- перекрестный синдром: при поднятии одной ноги вверх боль возникает и с другой стороны;
- уменьшение выраженности подошвенного, коленного и ахиллова рефлексов.
Записаться на прием
Лечение
Лечение защемления седалищного нерва требует комплексного подхода. Врачи использует сочетание медикаментозной терапии, физиотерапевтических процедур, массажа, лечебной физкультуры и т.п.
Медикаментозное лечение
В зависимости от выраженности симптомов врачи назначают препараты из следующих групп:
- анальгетики и нестероидные противовоспалительные средства (НПВС): препараты на основе кетанова, мелоксикама, диклофенака, нимесулида и т.п.; хорошо блокируют воспалительный процесс, а также снижают болевые ощущения; назначаются курсом в соответствии с показаниями; могут назначаться в таблетированной или инъекционной форме, а также в виде мазей или пластырей для местного применения;
- анестетики (новокаин, лидокаин): препараты, уменьшающие чувствительность болевых рецепторов; используются для местного лечения (аппликации, компрессы, пластыри), а также при проведении фонофореза или электрофореза;
- гормональные средства (дексаметазон, гидрокортизон, преднизолон): снимают воспаление и отек тканей, назначаются при неэффективности анальгетиков и НПВС; могут применяться в пролонгированной форме, позволяющей вводить препарат раз в 3-4 недели;
- миорелаксанты (мидокалм): препараты, снимающие мышечный спазм и снимающие таким образом компрессию нерва;
- витамины группы В (мильгамма, нейромультивит): способствуют улучшению нервной проводимости, используются для быстрого снятия онемения, гиперчувствительности и других патологических симптомов.
Исключительно хороший эффект при защемлении седалищного нерва дают блокады. При этом лекарственное вещество (НПВС, анестетик или гормональный препарат) вводится непосредственно в область спазмированной мышцы, что способствует быстрому прекращению боли и наступлению облегчения.
Немедикаментозное лечение
Немедикаментозные методы лечения включают:
- физиотерапию: магнитотерапию, лазерное воздействие, электро- или фонофорез, УВЧ-терапия и другие методики, способствующие снятию спазма, улучшению питания тканей, а также усиливающие действие противовоспалительных средств;
- массаж: лечебный массаж назначается после купирования основного болевого синдрома и уменьшает риск повторного защемления;
- рефлексотерапия: воздействие на биологически активные точки с помощью тонких игл или простого нажатия способствует снятию мышечных спазмов;
- лечебная физкультура: используется вне обострения, способствует укреплению мышечного каркаса, повышает устойчивость организма к физическим нагрузкам; эффективна лишь при ежедневных занятиях в течение длительного времени;
- мануальная терапия.
- кинезиотейпирование
Дополнительно может быть назначено санаторно-курортное лечение в сочетании с грязелечением и другими бальнеологическими процедурами.
Хирургическое лечение при защемлении седалищного нерва используется редко. Показаниями являются различные объемные процессы в пораженной области (опухоли, абсцессы), а также запущенные формы остеохондроза, не поддающиеся терапии консервативными методами.
Осложнения
Важно помнить, что решение, как лечить защемление седалищного нерва в пояснице или в ягодичной области, принимает только врач. Самолечение может стать причиной еще более значительного ухудшения состояния, а также развития осложнений.
Наиболее вероятным последствием неправильного лечения является переход заболевания в хроническую форму. В этом случае человек вынужден годами жить с болевым синдромом различной интенсивности, что накладывает отпечаток на его физическое и психологическое состояние. При затяжной боли пациент может столкнуться:
- с неэффективностью обезболивающих препаратов;
- с полным или частичным параличом;
- с нарушением работы органов малого таза;
- с нарушениями менструального цикла и даже бесплодием;
- с запорами;
- с бессонницей и депрессией.
Попытки самостоятельно провести блокаду могут стать причиной повреждения нервных волокон иглой шприца, а также развития абсцесса.
Профилактика
Чтобы не допустить защемления седалищного нерва, врачи рекомендуют:
- нормализовать массу тела;
- избегать ношения тяжестей;
- не допускать переохлаждения;
- следить за осанкой;
- регулярно заниматься спортом на любительском уровне для укрепления мышц, особенно хороший эффект дает плавание;
- минимизировать стрессы;
- правильно и сбалансировано питаться без злоупотребления жирным, копченостями, острыми и консервированными блюдами.
При появлении дискомфорта и болей в пояснице или в любой другой области важно сразу же обратиться к врачу и пройти обследование. Остеохондроз и другие патологии намного лучше поддаются коррекции на ранней стадии развития.
Лечение в клинике «Энергия здоровья»
Если Вы столкнулись с защемлением седалищного нерва, врачи клиники «Энергия здоровья» придут Вам на помощь. Мы проведем комплексную диагностику в отделении неврологии для точного выявления причины патологии и предложим полноценное лечение. К Вашим услугам:
- современные медикаментозные схемы, учитывающие не только уровень боли и тип защемления, но и индивидуальные особенности организма;
- лекарственные блокады для быстрого снятия болевых ощущений;
- физиотерапия, ЛФК, мануальная терапия и массаж после купирования обострения.
Если потребуется, мы организуем для Вас санаторно-курортное лечение, которое позволит предупредить новые приступы боли. Регулярное наблюдение наших специалистов даст возможность держать все хронические заболевания под контролем.
Преимущества клиники
Клиники «Энергия здоровья» предлагают каждому пациенту высококачественное и доступное медицинское обслуживание, включающее в себя:
- программы комплексного обследования для выявления острых и хронических заболеваний;
- консультации специалистов широкого и узкого профиля;
- полный спектр лабораторной диагностики;
- современные методы инструментального и функционального обследования;
- все виды медикаментозного и немедикаментозного лечения;
- профилактические мероприятия для поддержания здоровья организма.
Защемление седалищного нерва может стать причиной сильной боли, мешающей нормально передвигаться и обслуживать себя. Не пытайтесь лечить его в домашних условиях, обратитесь за помощью в «Энергию здоровья».
Источник
