Воспаление селезенки что делать
Селезенка — непарный орган в теле человека, который выполняет важные функции. Но, к сожалению, мало кто знает о патологиях, связанных с ней, а также о том, какими симптомами сопровождаются болезни селезенки и какие последствия могут быть. Хотя последствия у заболеваний такого органа могут быть довольно тяжелыми.
По сути своей селезенка представляет красную пульпу из эритроцитов и белую пульпу — лимфоидную ткань, здесь происходит формирование лимфоцитов. Клетки органа определяют чужеродные антигены и образуют собственные антитела. Основное время работы селезенки, отмечают специалисты, — утро. Поэтому если в период 9-11 утра есть ощущение слабости и дневной сонливости, а также отсутствие аппетита, но при этом активное желание закусить сладеньким, стоит подумать в направлении заболеваний селезенки. В ней отсутствуют болевые рецепторы, а неприятные ощущения могут появляться лишь при растяжении защитной капсулы.
О том, почему может болеть селезенка и какие симптомы должны настораживать, а также как справляться с подобными патологиями, АиФ.ru рассказала врач-гастроэнтеролог, диетолог Нурия Дианова.
Важный орган
Это один из органов иммунной системы, в нем происходит первичное распознавание любых инфекционных агентов, бактерий, вирусов, образований к ним антител. Здесь обучаются клетки иммунной системы для распознавания опасности.
Селезенка является кладбищем кровяных клеток, таких как эритроциты и тромбоциты, они там гибнут, перерабатываются. Также селезенка — это депо железа. Там после разрушения старых эритроцитов железо сохраняется и используется молодыми эритроцитами.
Специфических диет для селезенки нет. Все зависит от причины патологии селезенки, от первичного заболевания.
Разрушающие болезни
Классификаций болезни селезенки много, но условно их можно разделить на три группы.
1. Опухолевые заболевания.
2. Спленомегалия и гиперспленизм при циррозах различной этиологии. Спленомегалия — это увеличение селезенки. Гиперспленизм — это синдром, при котором нарушается кроветворение, появляется дефицит клеток крови. Часто сопутствует увеличению селезенки.
3. Неопухолевые заболевания — спектр здесь широк. Врожденные кисты, травмы, паразитарные образования, нарушение кровообращения, инфаркт селезенки.
Болезни селезенки могут быть довольно опасны. Глобальное осложнение таких патологий — летальный исход. Например, при травмах, авариях, падениях, когда возможен разрыв органа с массивной кровопотерей, когда происходит массивное внутрибрюшное кровотечение, которое может привести к смерти. Поэтому при авариях, травмах обязательно проводится тщательный осмотр и диагностика органов брюшной полости, чтобы исключить надрывы. Селезенка — очень нежный орган.
Второе осложнение — это снижение иммунитета. Человек подвержен большому количеству заболеваний, либо постоянно рецидивируется одна и та же болезнь. Это ситуации, когда пациента лечат, лечат, а болезнь снова возникает.

Жизнь без органа
Если у человека есть надрыв селезенки, то, вероятнее всего, орган будут удалять. Или если речь идет об опухолевых заболеваниях, выраженном тромбозе селезеночной и печеночной вен на фоне цирроза.
Селезенку не замещают. Несмотря на определенную важность органа, без нее можно жить, можно рожать детей. У меня была пациентка, которая пережила в 5 лет аварию и удаление селезенки, а потом жила обычной жизнью, родила двоих детей.
Печень частично компенсирует отсутствие селезенки, поэтому печень не нужно перегружать. Очень важно отказаться от алкоголя, питаться здоровой пищей. И осознавать, что, если иммунитет снижен, нужно серьезно подходить к лечению заболеванию, к вакцинации.
Группа риска
Есть определенная группа лиц, подверженных проблеме патологических заболеваний органа. Так, например, бывают врожденные патологии. Кроме того, не стоит забывать про факторы риска, в числе которых злоупотребление алкоголем, развитие цирроза печени, употребление запрещенных препаратов, вирусные гепатиты с исходом в цирроз, травмоопасный спорт — бокс и другие.

Методы терапии
Основных методов лечения разнообразных патологий селезенки два: хирургический и консервативный.
Если это онкология, то чаще всего это комплексное лечение: химиотерапия, лучевая терапия, возможно, удаление органа. И особая высокобелковая диета.
Если это абсцесс, то нужно принимать антибактериальные препараты. Подобрать необходимый препарат можно только после анализа на бактериальный посев, который позволяет определить чувствительность к антибиотикам. Так врач сможет понять, какой препарат даст наибольший эффект. А диета будет направлена на повышение иммунных сил организма, на борьбу с инфекцией.
Если паразитарная киста — боремся с паразитами. Для этого врач предлагает специальные препараты и манипуляции. Затем проверяет состояние пациента.
Если гиперспленизм и спленомегалия, обусловленные циррозами, то лечат основное заболевание — цирроз. Для этого есть специальные стандартные схемы терапии, позволяющие стабилизировать состояние человека и помочь ему справиться с болезнью.
С врачебной помощью в случае с заболеваниями селезенки не надо затягивать — стоит поскорее начать терапию. Она, как и в случае с другими заболеваниями, позволит получить более ощутимый и долгосрочный эффект.
Источник
Селезенка – это небольшой орган, расположенный под ребрами на левой стороне живота. Он относится как к лимфатической, так и к кровеносной системе.
Хотя без этого органа можно жить, он выполняет довольно важные функции для нашего организма. При некоторых болезненных состояниях селезенка может увеличиваться. Каковы функции селезенки и опасно ли ее увеличение? Ответы на эти вопросы приведены ниже.
Как устроена селезенка?
Селезенка – это самый большой лимфатический орган в организме человека. Он расположен в левой части брюшной полости, чуть ниже ребер. У здорового человека селезенку нельзя нащупать пальцами. Этот орган довольно маленький, весит около 150 граммов и может вместить до 50 мл крови.
Селезенка состоит из ретикулярной соединительной ткани. Внутри селезенки можно выделить белые пятна пульпы, окруженные элементами красной пульпы. Белые островки – это не что иное, как скопления лимфоцитов, поэтому эта часть принадлежит лимфатической системе и отвечает за иммунную систему нашего тела.
 Строение селезенки
Строение селезенки
Белые скопления окружены красными тканями, которые представляют собой плотную сеть кровеносных сосудов, фильтрующих кровь. Весь орган окружен серозной оболочкой и фиброзной капсулой.
Кроме того, в селезенке могут наблюдаться полосы гладких мышц, благодаря которым селезенка может сокращаться и расслабляться – это позволяет перекачивать кровь внутрь и наружу в зависимости от потребностей организма.
Каковы функции селезенки?
Селезенка, как самый большой лимфатический орган, выполняет несколько ключевых функций в нашем организме. Один из них – захват и уничтожение старых или поврежденных клеток крови, то есть красных кровяных телец, тромбоцитов и белых кровяных телец. Образующиеся при этом продукты распада переносятся вместе с кровью в печень, где превращаются в билирубин – компонент желчи.
Селезенка также поддерживает иммунную систему, потому что она участвует в производстве лимфоцитов, то есть клеток, которые помогают бороться с микробами.
Еще одна важная функция – способность хранить кровь в селезенке. Этот орган обычно хранит около 50 мл крови, но из-за наличия кровеносных сосудов, которые расширяются и сужаются в соответствии с потребностями организма, селезенка может удерживать гораздо большее количество крови.
В момент травмы, сопровождающейся значительной кровопотерей, резерв крови в селезенке выбрасывается в кровоток.
Функция селезенки плода
Селезенка выполняет важные функции уже в утробе матери, отвечая за эритропоэз, то есть процесс образования красных кровяных телец. Эту функцию она выполняет с 8-й недели до 5-го месяца жизни плода.
Увеличенная селезенка – это повод для беспокойства?
Спленомегалия или увеличение селезенки – это состояние, при котором селезенка увеличивается в размерах до такой степени, что ее можно пальпировать – «почувствовать» кончиками пальцев, слегка надавливая на верхнюю часть левой стороны живота.
 Спленомегалия
Спленомегалия
Процесс увеличения селезенки чаще всего является симптомом другого заболевания, поэтому ранняя диагностика и определение причины проблемы при спленомегалии очень важны.
Селезенка – тревожные симптомы
Симптомы, которые должны заставить больного обратиться к гастроэнтерологу:
- дискомфорт с левой стороны;
- чувство распирания в животе;
- тошнота;
- отсутствие аппетита или общая слабость.
На основании опроса пациента и пальпации живота специалист может направить пациента для дальнейшего диагноза, чтобы подтвердить предполагаемый диагноз.
Наиболее частые причины увеличения селезенки
Причины возникновения спленомегалии могут быть самыми разными. Считается, что наиболее частая причина – инфекции. К ним относятся вирусные инфекции (мононуклеоз, цитомегалия), бактериальные инфекции (туберкулез, брюшной тиф) и протозойные инфекции (малярия, токсоплазмоз).
 Туберкулез
Туберкулез
Увеличение селезенки также может возникнуть у людей с лейкемией или лимфомой. Также могут вызвать умеренную спленомегалию наследственный сфероцитоз и острая талассемия.
Спленомегалия также может быть симптомом некоторых заболеваний обмена веществ, таких как болезнь Гоше или Ниманна. Также может наблюдаться увеличение селезенки при ревматоидном артрите , саркоидозе или системной красной волчанке.
Селезенка – лечение
Лечение спленомегалии в основном заключается в диагностике вызывающего ее заболевания и проведении соответствующих лечебных мероприятий. Если назначенная гастроэнтерологом терапия не приносит результатов, может быть назначена процедура спленэктомии, то есть хирургическое удаление селезенки.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Новообразования селезенки: причины появления, симптомы, диагностика и способы лечения.
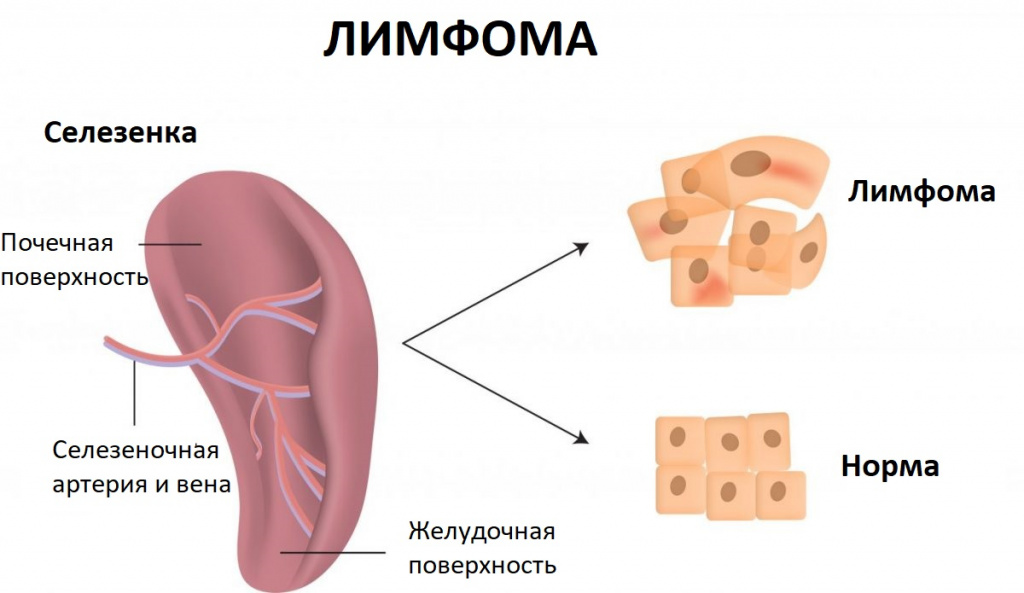
Селезенка — непарный орган, в основном состоящий из лимфоидной ткани, отвечает в организме человека за кроветворение, иммунитет и кровоснабжение. Новообразования селезенки представляют собой очаговые разрастания морфологически измененной опухолевой ткани в паренхиме селезенки.
Наиболее частой патологией селезенки являются кисты – полости, заполненные жидкостью и отделенные от окружающих тканей капсулой. К доброкачественным опухолям селезенки относятся гемангиомы (опухоли сосудистого происхождения), лимфангиомы, лимфомы (опухоли лимфоидной ткани), эндотелиомы, гамартомы, фибромы.
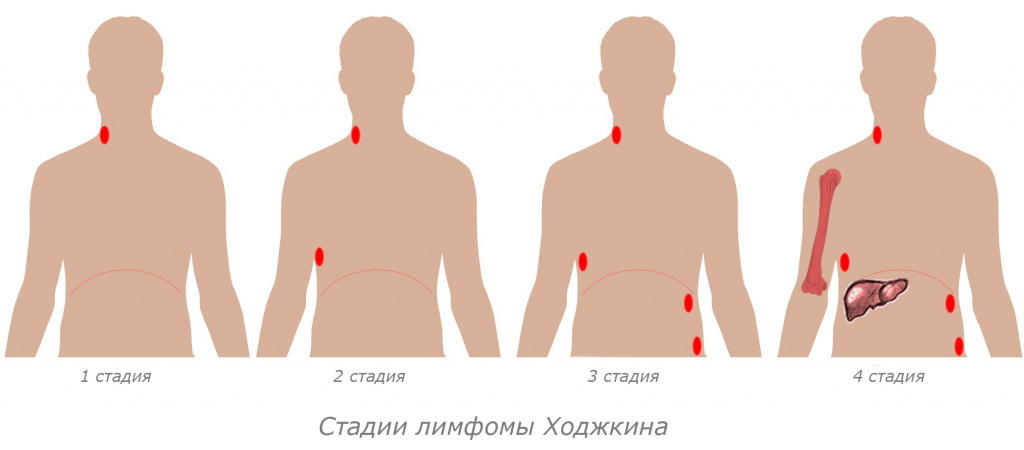
Систематизация опухолей селезенки осуществляется с учетом их морфологического строения, степени агрессивности, расположения основного очага. При развитии опухоли из лиенальных тканей (тканей селезенки), отсутствии системного поражения лимфоидных образований и костного мозга говорят о первичных селезеночных новообразованиях. Первичные опухолевые поражения органа в большинстве случаев выявляют у женщин в молодом и среднем возрасте. Распространенность первичных опухолей в популяции очень низкая и не превышает 0,003%. Масса опухолевой ткани колеблется в диапазоне от 20 г до 5 кг.
Вторичные процессы встречаются чаще, специфические изменения в паренхиме органа определяются у 90% больных лимфомой Ходжкина, в селезенку могут метастазировать до 10% злокачественных объемных образований. Вторичные опухоли являются следствием заболеваний других органов и систем, в том числе болезней крови, иммунных патологий, опухолей, системных заболеваний или повреждений (травм) селезенки. К ним относятся: инфаркт селезенки, перекрут ножки селезенки, абсцесс селезенки, разрыв селезенки, киста селезенки, доброкачественные и злокачественные образования селезенки.

Причины появления опухолей селезенки
Причины первичной опухолевой трансформации тканей селезенки окончательно не установлены. При вторичных новообразованиях процесс провоцируется системным поражением лимфоидной ткани или метастатическим распространением клеток. Точных доказательств, подтверждающих наследственный характер неоплазии, нет. По мнению специалистов, возможными этиологическими факторами первичных и вторичных селезеночных новообразований являются:
Воздействие повреждающих факторов. Патологическое разрастание тканей селезенки может происходить под воздействием ионизирующего излучения, инфекционных агентов, вирусов с онкогенным действием. Помимо этого, развитие неоплазии иногда связывают с влиянием полиароматических углеводородов и никотина, обладающих канцерогенным потенциалом. Иногда заболевание возникает на фоне ишемии или прямого повреждения паренхимы селезенки при травмах, а также вследствие паразитарного поражения органа.
Наличие внеселезеночных опухолей. Вторичное опухолевое изменение характерно для злокачественных лимфопролиферативных процессов — лимфогранулематоза, ретикулосарком, лимфолейкоза. В некоторых случаях поражение селезенки является единственным проявлением этих онкологических заболеваний. Метастазы в селезенку наблюдаются редко.
Классификация заболеваний
Существующие классификации кист селезенки являются модификацией классификации R. Fowle (1940), которая дает представление о разнообразии происхождения кист селезенки:
- Первичные (истинные):
а) паразитарные (Echinococcus granulosus);
б) непаразитарные: - врожденные,
- неопластические (гемангиома, эпидермоидные, лимфангиома, дермоидные).
- Вторичные (ложные):
- травматические,
- дегенеративные,
- воспалительные.
Наиболее полную классификацию опухолей селезенки представил L. Morgenstern в 1985 году:
I. Опухолеподобные изменения:
а) непаразитарная киста,
б) гамартома.
II. Васкулярные опухоли:
а) доброкачественные:
- гемангиома,
- лимфангиома,
- гемангиоэндотелиома,
- гемангиоперицитома;
в) злокачественные:
- гемангиосаркома,
- лимфангиосаркома,
- гемангиоэндотелиальная саркома,
- злокачественная гемангиоперицитома.
III. Лимфоидные опухоли:
а) болезнь Hodgkin,
б) неходжкинская лимфома,
в) плазмоцитома,
г) лимфоподобные заболевания:
- макрофолликулярная псевлолимфа (опухоль Castleman),
- локализованная реактивная лимфоидная гиперплазия,
- воспалительная псевдоопухоль.
IV. Нелимфоидные опухоли:
а) липома, ангиолипома, миелолипома,
б) злокачественная фиброзная гистиоцитома,
в) фибросаркома,
г) лейомиосаркома,
д) злокачественная тератома,
е) саркома Kaposi.
Симптомы новообразований селезенки
При малых размерах опухолей заболевание длительное время протекает бессимптомно с минимальной выраженностью клинических проявлений. У пациента наблюдается синдром «малых признаков»: утомляемость, слабость, ухудшение работоспособности, потеря аппетита, депрессия, снижение массы тела. По мере прогрессирования опухоли (вплоть до разрыва селезенки) пациента начинают беспокоить боли постоянного характера, возникает тяжесть в области левого подреберья, чувство распирания, асимметрия и увеличение живота, длительная субфебрильная температура, болезненные ощущения в левых отделах брюшной полости. Иногда боль иррадиирует в левое надплечье и плечо. При значительном увеличении размеров селезенки и вовлечении в процесс соседних органов могут наблюдаться расстройства мочеиспускания, не поддающаяся медикаментозной терапии артериальная гипертензия, отеки нижних конечностей.
Диагностика новообразований селезенки
Диагностирование опухолей селезенки в большинстве случаев затруднено, что связано со скудной клинической симптоматикой данного заболевания. Новообразования чаще всего обнаруживаются случайно во время профилактических осмотров. План обследования пациента с подозрением на опухоль селезенки включает следующие инструментальные и лабораторные методы:
- Ультразвуковое исследование органов брюшной полости позволяет визуализировать структуру паренхимы, оценить размеры и топографию органа. Иногда дополнительно назначают ультразвуковую допплерографию селезенки, по результатам которой можно судить о кровоснабжении подозрительных узлов, скорости кровотока в селезеночных артериях, венах.
- Компьютерная томография брюшной полости с болюсным внутривенным введением контрастного вещества помогает отграничить неизмененную паренхиму от опухолевых очагов, которые не накапливают контраст. Компьютерная томография имеет высокую информативность и обеспечивает обнаружение опухолей в 95% случаев.
клиническом анализе крови выявляется значительное повышение СОЭ (более 20 мм/ч), резкое снижение количества эритроцитов и гемоглобина. Иногда наблюдается увеличение процентного содержания нейтрофилов.
биохимическом анализе крови определяется уменьшение количества общего белка за счет альбуминов, повышение показателей мочевины.
коагулограммы обнаруживается повышение свертывающей способности крови со склонностью к тромбозам.
К каким врачам обращаться
Диагностикой и лечением опухолей селезенки занимаются врачи-терапевты,
онкологи
,
хирурги
,
врачи ультразвуковой диагностики
, врачи лучевой диагностики.
Лечение новообразований селезенки
Если нет серьезных противопоказаний к проведению операции, то опухоль селезенки удаляется посредством хирургического вмешательства. При выборе хирургической тактики учитывают морфологическое строение неоплазии, ее размеры, расположение, взаимоотношение с окружающими органами.
Если опухоль селезенки имеет вторичный характер и возникла на фоне какого-либо онкологического процесса в других органах и тканях также потребуется проведение терапии основного заболевания. Объем операции и метод хирургического вмешательства зависит от размеров, расположения (центральная, периферическая), от тяжести состояния пациента по сопутствующей терапевтической патологии. Для лечения опухолей выполняют резекцию органа, спленэктомию, при злокачественных поражениях в послеоперационном периоде проводят химиотерапию.
Рекомендованными видами вмешательств являются:
- Резекция селезенки. Органосохраняющие операции производят только для удаления небольших доброкачественных опухолей.
- Спленэктомия. Удаление селезенки необходимо при массивных доброкачественных неоплазиях, поразивших большую часть пульпы, злокачественных процессах. Предпочтителен менее травматичный лапароскопический метод операции. Пациентам со злокачественными образованиями после операции назначают химиотерапию.
- Лечение опухолей, возникших в рамках лимфопролиферативных процессов или метастатического поражения селезенки, производится по соответствующим медицинским протоколам и предполагает назначение лучевой, таргетной, химиотерапии.
- Вопрос об удалении селезенки в каждом случае решается индивидуально, у некоторых пациентов спленэктомия оказывает положительный эффект на течение основного заболевания.
Осложнения
При росте опухолей в организме изменяется ряд биохимических показателей. Накопление продуктов азотистого обмена может вызывать почечную недостаточность, сочетание гипокальциемии и гипокалиемии провоцирует замедление сердечного ритма вплоть до асистолии. Наиболее тяжелым осложнением опухолей селезенки является распространение малигнизированных клеток лимфогенным, гематогенным, контактным путем с образованием метастазов в других органах. Зачастую при злокачественных неоплазиях наблюдаются геморрагический плеврит, асцит, кахексия (крайнее истощение организма). Заболевание может осложняться разрывом селезенки с профузным внутренним кровотечением, опасным для жизни больного и требующим неотложной хирургической помощи.
Профилактика новообразований селезенки
Способы специфической профилактики пока не разработаны, однако при появлении первых симптомов следует обратиться к специалисту. При доброкачественных процессах удаление опухоли обычно позволяет добиться полного излечения пациента. Своевременная диагностика и адекватное комбинированное лечение злокачественных новообразований селезенки на ранних стадиях существенно увеличивает благоприятный прогноз и шансы на выздоровление.
В ходе некоторых исследований была обнаружена связь между хроническим гепатитом C и B-клеточной неходжкинской лимфомой. Принятие мер по предотвращению гепатита С может помочь пациентам снизить риск этого заболевания.
Источники:
- Абдоминальная хирургия: Практическое пособие в двух томах/ Григорян Р.А. – 2006.
- Хирургические болезни/ под редакцией Кузина М.И. – 2002.
- Клинико-диагностические аспекты первичных опухолей селезенки/ Коротких И.Ю., Комов Д.В., Долгушин Б.И., Миронова Г.Т.// Вестник РОНЦ им. Н.Н. Блохина РАМН. 1995. №3.
- Протокол совместного заседания секции абдоминальной радиологии Московского общества медицинских радиологов и секции лучевой диагностики в педиатрии от 21 декабря 2011 г. Лучевая диагностика очаговых образований селезенки. Ю.А. Степанова, Г.Г. Кармазановский, Д.А. Ионкин, А.Б. Шуракова, А.И. Щёголев, Е.А. Дубова. ФГБУ «Институт хирургии им. А.В. Вишневского. Минздравсоцразвития России, Москва.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Жировой гепатоз
Жировой гепатоз: причины появления, симптомы, диагностика и способы лечения.
Вирус Эпштейна–Барр
Вирус Эпштейна–Барр: причины появления, симптомы, диагностика и способы лечения.
Герпес
Герпес: причины появления, симптомы, диагностика и способы лечения.
Хлоазма
Хлоазма: причины появления, симптомы, диагностика и способы лечения.
Источник
